ThS. BS. CHÂU THỊ NGỌC ÁNH
BS. NGUYỄN PHẠM CAO MINH
TS. NGUYỄN THỊ MỸ HẠNH
Đơn vị Hình ảnh học tim mạch
Bệnh viện Đa Khoa Tâm Anh TP.HCM
I. Giới thiệu
Tổn thương dạng khối ở tim và màng tim là tổn thương hiếm gặp và có thể phân loại là tổn thương dạng khối tân sinh hoặc dạng khối không tân sinh (non-neoplastic) (bảng 1). Khối tân sinh (Neoplastic cardiac masses) bao gồm các khối u nguyên phát (bao gồm lành tính và ác tính) và thứ phát như di căn. Các khối u tim nguyên phát cực kỳ hiếm gặp với tỷ lệ được báo cáo là 0,001 đến 0,03% trong một loạt khám nghiệm tử thi, trong khi các khối u di căn đến tim được báo cáo là phổ biến hơn từ 20 đến 40 lần [1]. Trong số tất cả các khối u tim bắt nguồn từ tim (nguyên phát), khoảng 75% là lành tính, trong đó u nhầy chiếm ít nhất một nửa số trường hợp được báo cáo [1, 2]. 25% khối u tim nguyên phát còn lại là ác tính với sarcoma chiếm phần lớn các trường hợp được báo cáo [3]. Tổn thương dạng khối không tân sính như huyết khối, u nang màng ngoài tim và các cấu trúc giải phẫu nổi bật, thường có thể giống các khối u tim trên cắt lớp vi tính (CLVT). Do đó, việc đánh giá tổn thương dạng khối ở tim có thể là một thách thức chẩn đoán.
Bảng 1. Các loại tổn thương dạng khối ở tim và màng ngoài tim thường gặp
| Tổn thương dạng khối ở tim | Các loại |
| U lành tính | U nhầy |
| U mỡ | |
| U sợi chun | |
| U máu | |
| U cận hạch | |
| U quái | |
| U trung biểu mô nút nhĩ thất | |
| U cơ vân | |
| U ác tính | Di căn |
| Sarcoma mạch máu | |
| Sarcoma cơ vân | |
| Sarcoma nguyên bào sợi | |
| Sarcoma tế bào lympho | |
| Sarcoma tế bào xương | |
| Sarcoma tế bào mỡ | |
| U tế bào trung biểu mô | |
| U không tân sinh | Phì đại mỡ của vách liên nhĩ |
| Huyết khối buồng tim | |
| Nang màng ngoài tim | |
| Phình động mạch vành | |
| Sùi | |
| Mào tận cùng |
II. Cách tiếp cận hình ảnh
Chẩn đoán hình ảnh đóng vai trò quan trọng trong chẩn đoán và lập kế hoạch phẫu thuật các khối ở tim. Hơn nữa, một số đặc điểm nhất định được xác định trên hình ảnh có thể giúp phân biệt khối u tân sinh và khối u không tân sinh cũng như khối u lành tính và ác tính (Bảng 2). Mặc dù CLVT và cộng hưởng từ (MRI) thể hiện chính xác cao nhưng siêu âm tim vẫn là phương pháp đầu tiên vì tính sẵn có, đánh giá được sự vận động của khối so với cấu trúc xung quanh. Tuy nhiên, siêu âm tim hạn chế về đặc điểm mô và cấu trúc ngoài tim do cửa sổ siêu âm hạn chế, đặc biệt ở những bệnh nhân béo phì và những người mắc bệnh phổi mãn tính [4].
Bảng 2. Đặc điểm u lành tính và ác tính
| Đặc điểm tổn thương | Lành tính | Ác tính |
| Kích thước/ số lượng | Nhỏ (<5cm), đơn ổ | Lớn (>5cm, đa ổ) |
| Vị trí | Trái>>phải, trong buồng tim | Phải>>trái, từ thành tim |
| Chân bám | Hẹp, có cuống | Rộng |
| Tính chất bắt thuốc | Không hoặc ít | Mạnh |
| Đường bờ | Trơn láng, đều | Không đều, không xác định |
| Xâm lấn | Không | Trong và ngoài tim |
| Di căn | Không | Có thể có |
| Tràn dịch màng ngoài tim | Không | Có thể có |
| Vôi hóa | Hiếm(ngoại trừ u sợi, u nhầy, u quái thì có vài nốt vôi nhỏ) | Vôi lớn như trong sarcoma xương |
CLVT tim và MRI thường được sử dụng phối hợp với siêu âm tim trong đánh giá và quản lý tổn thương dạng khối ở tim. Cách tiếp cận được sự đồng thuận của các chuyên gia về hình ảnh được hướng dẫn cụ thể như sau: Siêu âm tim là xét nghiệm hình ảnh ban đầu để đánh giá khối màng ngoài tim”, “CLVT và/hoặc MRI nên được thực hiện để xác định rõ hơn đặc điểm mô của khối và phát hiện di căn (nếu nghi ngờ ác tính).” MR tim thường là phương thức hình ảnh được lựa chọn vì đánh giá được đặt tính mô, độ phân giải thời gian cao, khả năng chụp ảnh đa mặt phẳng và trường quét không hạn chế [8]. Bên cạnh đó MRI không sử dụng bức xạ ion hóa nên đây là hình ảnh được lựa chọn cùng với siêu âm tim cho những bệnh nhi có tổn thương dạng khối ở tim. Tuy nhiên, MRI tim phụ thuộc vào sự hợp tác của bệnh nhân để có được hình ảnh chất lượng và đặc biệt chống chỉ định ở những bệnh nhân mắc chứng sợ nhốt kín và các thiết bị cấy ghép từ tính. Đôi khi, MRI cũng có thể bị hạn chế trong việc đánh giá các nốt nhỏ di động (ví dụ u nguyên bào nhú hoặc sùi van tim) do hạn chế về độ phân giải không gian và thường không cung cấp chi tiết về động mạch vành trong những trường hợp cần đánh giá bệnh lý động mạch vành trước phẫu thuật.
CLVT tim là một phương thức hình ảnh thay thế đặc biệt ở những bệnh nhân có chống chỉ định với MRI hoặc ở những bệnh nhân có hình ảnh không đầy đủ từ các phương pháp không xâm lấn khác. CLVT tim là một kỹ thuật chụp ảnh nhanh, có gắn ECG cho hình ảnh chất lượng cao với độ phân giải không gian vượt trội. Chụp CLVT có gắn ECG giúp giảm thiểu các ảnh giả liên quan đến chuyển động và cho phép phân định chính xác hơn các bờ tổn thương. So với các phương thức chụp ảnh tim khác, CLVT là phương pháp tối ưu để đánh giá các khối tổn thương dạng vôi hóa hay đánh giá toàn diện chi tiết về sự xâm lấn khối u với nhu mô phổi, với các cấu trúc mạch máu lân cận đồng thời loại trừ được bệnh động mạch vành tắc nghẽn do xơ vữa hay do chèn ép. Những nhược điểm đáng kể của CLVT bao gồm phơi nhiễm bức xạ, nguy cơ tổn thương thận do thuốc cản quang và độ phân giải mô mềm kém hơn MRI.
CLVT tim cũng hữu ích để phát hiện di căn ở những bệnh nghi ngờ ác tính, đặc biệt khi kết hợp với chụp cắt lớp phóng xạ positron 18 F-fluorodeoxyglucose (FDG) (PET). Khả năng 18 F-FDG PET/CT phát hiện sự tăng chuyển hóa glucose có thể giúp phân biệt bệnh ác tính với u lành tính. Ví dụ, các khối u tim ác tính nguyên phát và các khối u di căn cho thấy sự hấp thu glucose cao hơn đáng kể được định lượng bằng giá trị hấp thu tiêu chuẩn hóa (SUV) 18 F-FDG PET/CT so với các khối u tim lành tính nguyên phát. Sự khác biệt này có thể cải thiện việc phát hiện di căn xa, đặc biệt khi kết quả được sử dụng để tác động đến liệu pháp điều trị [9].
Việc xây dựng chẩn đoán phân biệt các khối ở tim trên CLVT tim dựa vào một số đặc điểm kích thước, số lượng, vị trí (buồng tim, tổn thương màng ngoài tim, cấu trúc ngoài tim), hình thái học (dính, hình dạng bờ rìa, thâm nhiễm), đặc điểm mô (vôi hóa, mỡ, mạch máu) và thông tin lâm sàng (đã biết ác tính hoặc nhiễm trùng, các hội chứng liên quan) (Bảng 3). Để đánh giá được tổn thương dạng khối ở tim, quy trình chụp tùy thuộc vị trí ở buồng tim trái hay phải, thuốc tương phản đa pha để thu hình tối ưu. Ví dụ, khối tâm nhĩ phải hoặc tâm thất phải có thể yêu cầu phác đồ tiêm thuốc cản quang tim phải với thuốc cản quang đa pha để thu được hình ảnh tối ưu. Ngoài ra, chụp CLVT thì muộn và không cản quang liều thấp có thể hữu ích trong việc phân biệt huyết khối trong tim với khối u và phát hiện vôi hóa. Các đặc điểm lâm sàng và hình ảnh của khối u tim nguyên phát được tóm tắt trong Bảng 3.
Bảng 3. Đặc điểm tổn thương u nguyên phát
| Đặc điểm tổn thương | Vị trí | Đặc điểm hình ảnh trên CLVT |
| Lành tính (75%) | ||
| U nhầy | Nhĩ trái > nhĩ phải, thất | Có cuống, di động, không đồng nhất, đậm độ thấp, 10% có vôi hóa, có thể sa vào van 2 lá |
| U mỡ | Có thể ở cbất kì vị trí nào | Bờ đều, có vỏ bao, đậm độ mỡ, không bắt thuốc tương phản, nhiều ổ có thể gặp trong bệnh xơ cứng củ |
| U xơ sợi chun | Van tim | Nhỏ (</=10mm), bờ nhẵn, có cuống, di động |
| U cơ vân | Thất trái > thất phải | Bờ nhẵn, nhiều ổ, đồng đậm độ cơ vân, >90% ở trẻ nhỏ |
| U xơ | Thất trái > thất phải | Đồng nhất, đậm độ thấp, bắt thuốc ít, vôi hóa trung tâm, thường gặp vị trí thứ 2 ở trẻ nhỏ |
| U máu | Thất trái > thất phải | Không đồng nhất, bắt thuốc tương phản mạnh |
| U quái | Màng ngoài tim | Đa nang, bắt thuốc trung bình, có vôi |
| Ác tính (25%) | ||
| Sarcoma máu | Nhĩ phai > thất phải, màng ngoài tim | Chân bám rộng, không đều, không đồng nhất, đậm độ thấp, thâm nhiễm xung quanh, tràn dịch màng ngoài tim, di căn |
| Sarcoma cơ vân | Cơ tim, van tim | Bờ không đều, đậm độ thấp, thâm nhiễm xung quanh, thường gặp ở trẻ nhỏ |
| Sarcoma sợi | Nhĩ trái, màng ngoài tim | Kích thước lớn, bờ không đều, đậm độ thấp, hoại tử trung tâm, thâm nhiễm xung quanh |
| Sarcoma xương | Nhĩ trái > nhĩ phải, thất phải | Chân bám rộng, đậm độ thấp, thâm nhiễm, vôi hóa lan tỏa |
| Sarcoma mỡ | Nhĩ trái > nhĩ phải, màng ngoài tim | Kích thước lớn, thành phần mỡ và mô mềm, bắt thuốc tương phản nhẹ, thâm nhiễm |
| Ung thư trung biểu mô | Màng ngoài tim | Thâm nhiễm, đậm độ đa dạng, bắt thuốc tương phản nhẹ, tràn dịch màng ngoài tim |
III. U tim lành tính
1. U nhầy (myxoma)
Myxoma là khối u tim nguyên phát phổ biến nhất, chiếm 25-50% trường hợp, thường gặp ở người lớn trung niên, 30-60 tuổi, với tỷ lệ mắc bệnh cao hơn ở phụ nữ [10]. Phần lớn (60-75%) trường hợp nằm ở tâm nhĩ trái gắn với hố bầu dục bằng một cuống mỏng, các vị trí ít phổ biến hơn bao gồm tâm nhĩ phải (15-20%), tĩnh mạch chủ dưới, tâm thất và các lá van [11]. Myxomas là khối u đơn độc có nguy cơ tái phát thấp sau phẫu thuật cắt bỏ. Tuy nhiên, u nhầy đa ổ và u nhầy có vị trí không điển hình có nguy cơ tái phát cao hơn. Những triệu chứng này phổ biến hơn ở nam giới trẻ tuổi và trong một số hội chứng gia đình, chiếm 10% trường hợp [12, 13]:
- Phức hợp Carney: nhiều u nhầy ở tim và da niêm mạc tái phát, tổn thương sắc tố da, u bao sợi thần kinh và các khối u hoạt động quá mức nội tiết.
- LAMB: Lentigines, Atrial Myxoma và Blue nevi.
- NAME: Nevi, Atrial myxoma, Myxoid neurofibroma, và Ephelides.
Trên CT tim, khoảng 2/3 u nhầy có hình cầu nhẵn hoặc hình thùy, phần còn lại có dạng nhung mao. Khi nhìn thấy trên CLVT không cản quang, chúng thường có tỷ trọng thấp, giống như máu và có thể biểu hiện vôi hóa thường xuyên hơn ở vị trí tâm nhĩ phải (Hình 1) Trên CT tim có tiêm thuốc tương phản, u nhầy xuất hiện dưới dạng khuyết lấp đầy các khoang với sự tăng cường độ tương phản không đồng nhất, mặc dù cường độ có thể thay đổi tùy thuộc vào tính chất mãn tính của chúng và liệu có hoại tử hay xuất huyết hay không. Thường di động, u nhầy có thể sa qua van nhĩ thất gây tắc nghẽn đường ra tùy thuộc vào kích thước và vị trí của chúng. Các biến chứng thường gặp là gây thuyên tắc mạch não, mạch vành, mạch ngoại biên (Hình 2). Khi có triệu chứng hoặc thuyên tắc ngoại biên, thường phải phẫu thuật cắt bỏ.
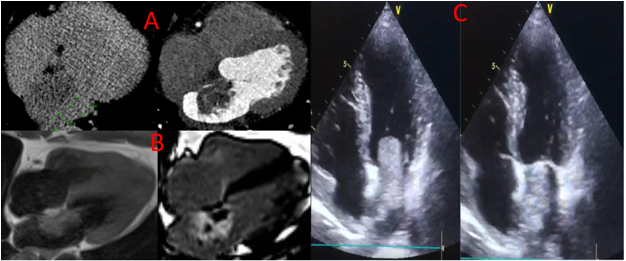
Hình 1. U nhầy nhĩ trái. (A) Hình không cản quang thể hiện khối đậm độ thấp ở nhĩ trái và hình ảnh chụp CT có tiêm thuốc tương phản cho thấy một khối lớn, đậm độ thấp với một cuống nhỏ gắn vào hố bầu dục, phù hợp với u nhầy nhĩ trái, có bắt thuốc tương phản dạng patchy, không đồng nhất. (B): Hình MRI cho thấy khối này tăng tín hiệu nhẹ so với cơ tim trên T1W và bắt thuốc tương phản từ có huyết khối trung tâm. (C) Mặt cắt bốn buồng trên siêu âm tim qua thành ngực cho thấy một khối lớn chiếm phần lớn khoang nhĩ trái, trong thì tâm trương, khối u sa vào van 2 lá.
Hình 2. Cùng với bệnh nhân trên, u nhầy gây biến chứng nhồi máu cơ tim đa ổ nhỏ lan tỏa cơ tim thất trái, không theo phân bố nhánh mạch máu, tổn thương xuất hiện nhiều vùng mỏm, gợi ý nhồi máu cơ tim dạng thuyên tắc. Bệnh nhân được mổ cắt bỏ khối u. Giải phẫu bệnh cho kết quả u nhầy [38].
2. U mỡ (Lipoma)
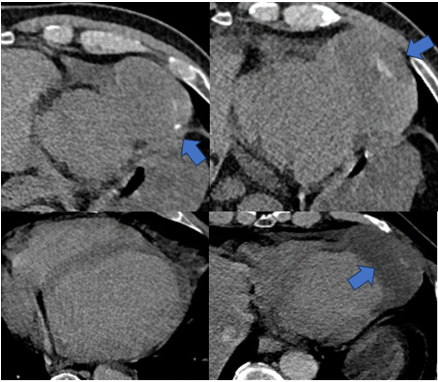
Lipoma là khối u lành tính nguyên phát phổ biến thứ hai và chiếm khoảng 10% các khối u tim nguyên phát [8]. Lipomas thường xảy ra ở người trung niên và người lớn tuổi. U mỡ là các khối u được bao bọc, có giới hạn rõ bao gồm các tế bào mỡ trưởng thành có thể xuất hiện ở bất kỳ vị trí nào trong tim (Hình 3). Khoảng 50 % phát sinh ở các lớp thượng tâm mạc hoặc giữa cơ tim, trong khi nửa còn lại là ở lớp dưới nội tâm mạc (mật độ -50 đơn vị Hounsfield [HU]). Đôi khi chúng có thể được nhìn thấy dưới dạng vách ngăn mỏng trên CT tim. Mặc dù hầu hết là các khối u đơn độc, nhưng đôi khi cũng có dạng đa u, được mô tả ở những bệnh nhân mắc bệnh xơ cứng củ [10]. Về mặt kinh điển, u mỡ là lành tính và phát triển chậm, nhưng tùy thuộc vào vị trí của chúng. Mặc dù U mỡ hiếm khi gây ra nhiều biến chứng nặng nề, có thể gặp trong số trường hợp hiếm như chèn ép động mạch vành hoặc khoang màng ngoài tim (dưới thượng tâm mạc), tắc nghẽn buồng tống (dưới nội tâm mạc) hoặc rối loạn nhịp tim (trong cơ tim).
Hình 3. Lipoma.
Bệnh nhân nam 66 tuổi phát hiện tình cờ trên siêu âm 01 khối u hình bầu dục, từ thành tự do nhĩ phải, thòng vào khoang nhĩ. Trên CLVT ghi nhận khối đậm độ mỡ có nền bám rộng ở thành tự do nhĩ phải. Hình MRI cho thấy khối này đơn thuần chỉ là tổ chức mô mỡ, không thấy tín hiệu mô mềm và không thấy bắt thuốc tương phản. Bệnh nhân được chẩn đoán u mỡ và được phẫu thuật sau đó [17]
3. U nhú sợi chun (Papillary Fibroelastoma)
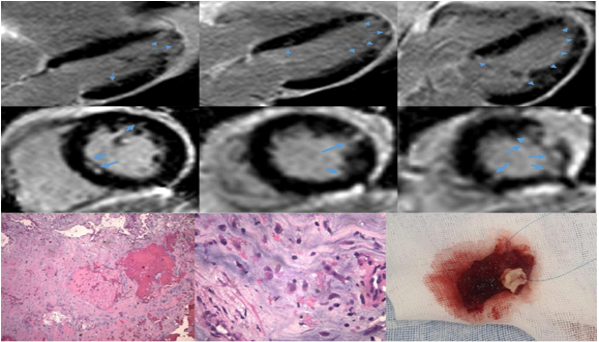
U nhú sợi chun là khối u tim lành tính nguyên phát phổ biến thứ ba với tỷ lệ mắc lên tới 0,33% trong loạt khám nghiệm tử thi [14]. U này chiếm khoảng 75% trong tổng số các khối u van tim. Nam giới và phụ nữ như nhau với độ tuổi trung bình là 60 tuổi [15]. Về mặt giải phẫu bệnh, chúng được đặc trưng bởi một tập hợp các lá vô mạch của mô liên kết dày đặc được lót bởi nội mạc và có thể phát sinh từ bất kỳ bề mặt nội tâm mạc nào, mặc dù phần lớn được tìm thấy trên van động mạch chủ và van hai lá. Hầu hết các u nhú sợi chun đều đơn độc, kích thước nhỏ với đường kính trung bình là 10 mm. Các nốt có cuống thường di động và có nhiều khả năng gây tắc mạch hơn [14]. Mặc dù hầu hết bệnh nhân không có triệu chứng, nhưng sẽ xuất hiện khi có các biến chứng như tắc mạch não, biểu hiện cơn thiếu máu cục bộ thoáng qua hoặc đột quỵ, hoặc đau thắt ngực do tắc nghẽn động mạch vành do nốt bám ở van động mạch chủ. Siêu âm tim là phương tiện được ưu tiên để đánh giá. U nhú sợi chun có thể khó xác định trên MRI tim do kích thước nhỏ, di động. Trên hình CLVT, u nhú sợi chun có đậm độ thấp với đường viền không đều được gắn bởi một cuống mỏng (Hình 4) và di động.
Hình 4. U nhú sợi chun. Bệnh nhân nữ 53 tuổi vào viện vì ngất đột ngột. Siêu âm tim qua thành ngực ở mặt cắt trục ngắn trên van động mạch chủ, cho thấy một nốt nhỏ di động gắn với xoang vành phải. CLVT cho thấy một nốt giảm tỷ trọng, có cuống gắn liền với bề mặt van động mạch chủ của xoang vành phải. Trong quá trình đóng và mở van động mạch chủ, nốt này đi vào lỗ xuất phát động mạch vành phải trong đầu thì tâm thu gây tắc mạch. Kết quả sinh thiết là một nốt mềm, màu hồng nhạt, có kích thước 0.7 × 0.6 × 0.5 cm, có cuống ngắn. Đặc điểm của u nhứ sợi chun là lõi vô mạch được bao quanh bởi một ma trận lỏng lẻo với nhiều lá lân cận được bao phủ bởi nội mô [39].
4. U quái
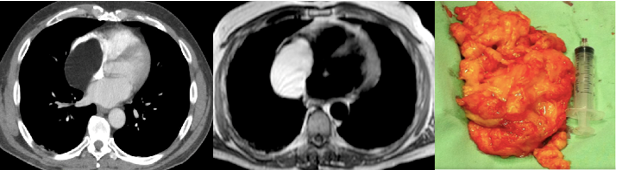
U quái là một khối u tế bào mầm lành tính nguyên phát hiếm gặp, thường ảnh hưởng đến trẻ sơ sinh và trẻ nhỏ. Hơn 90% u quái tim liên quan đến màng ngoài tim với xu hướng tràn dịch màng ngoài tim dẫn đến chèn ép và/hoặc chèn ép các cấu trúc mạch máu bên phải (tĩnh mạch chủ trên, tâm nhĩ phải và động mạch phổi) [1, 2]. U quái tim chứa các dẫn xuất của cả ba lớp mầm, với các yếu tố nội bì, trung bì và ngoại bì thần kinh trưởng thành [2]. Trên CLVT, chúng xuất hiện dưới dạng khối u đa nang, không đồng nhất, thường kèm theo tràn dịch màng ngoài tim (Hình 5) [16]. Mật độ lipid hoặc vôi hóa cũng có thể hiện diện trên CT thường cung cấp manh mối hữu ích cho chẩn đoán. CT tim có thể chứng minh vị trí, mức độ và mối quan hệ trong màng tim của chúng với các cấu trúc mạch máu, hỗ trợ các can thiệp phẫu thuật theo kế hoạch [16]
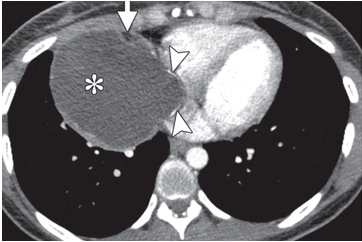
Hình 5. Khối u quái. Hình ảnh CLVT cho thấy 01 cấu trúc dạng nang, bên trong có thành phần dịch, mỡ, và vài nốt vôi nhỏ, giới hạn rõ, bắt thuốc tương phản vỏ bao. Hình ảnh này gợi ý teratoma.
III. Các khối u tim ác tính
1. U di căn
Các khối u tim ác tính thường là kết quả của bệnh di căn phát sinh do sự xâm lấn trực tiếp của các cơ quan lân cận hoặc lây lan qua đường máu, bạch huyết hoặc nội bào [1]. Các khối u di căn phổ biến nhất bắt nguồn từ phổi (35-40 %), tiếp theo là ung thư biểu mô vú (10 %) và ung thư huyết học (10-20 %). Melanoma có xu hướng di căn đến tim nhiều nhất nhưng thường được phát hiện muộn trong quá trình bệnh [18]. Các vị trí nguyên phát khác như thận, gan, tuyến thượng thận và tuyến giáp. Vị trí di căn thường xuyên nhất là màng ngoài tim (65-70 %), tiếp theo là thượng tâm mạc (25-35 %) và cơ tim (30 %). Hiếm khi quan sát thấy sự liên quan đến nội tâm mạc hoặc trong khoang (3,5% trường hợp) [18].
CT tim mang lại nhiều lợi ích cho việc đánh giá tổn thương tim di căn (Hình 6). Về cơ bản, CT tim cung cấp khả năng hình ảnh trực tiếp sự lan rộng của khối u và sự liên quan ngoài tim với cả khả năng tái tạo ba chiều và độ phân giải không gian vượt trội. Trên CT tim, di căn màng ngoài tim có thể xuất hiện dưới dạng dày màng ngoài tim, vỡ hoặc tràn dịch. Sự liên quan đến cơ tim thường biểu hiện dày lên và có nốt sần. Các khối u rắn thường tăng quang sau khi tiêm thuốc cản quang vào tĩnh mạch.
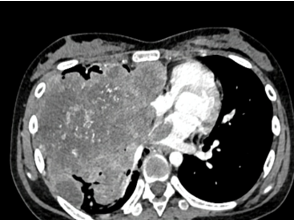
Hình 6. Khối choán chỗ nhu mô phổi phải xâm lấn màng phổi, màng tim, nhĩ trái, nhĩ phải, thành bên thất phải
2. Angiosarcoma
Angiosarcoma là khối u ác tính ở tim nguyên phát phổ biến nhất và bao gồm các tế bào phát triển nhiều kênh mạch máu không đều. Vị trí ban đầu là thành tự do của tâm nhĩ phải trong 80% trường hợp và ít gặp hơn là tâm thất phải hoặc màng ngoài tim [19]. Hình thái khối u thường bao gồm một khối lớn, nhiều thùy với thành phần không đồng nhất, lan dọc theo bề mặt thượng tâm mạc và thay thế thành nhĩ phải. Do tính chất cồng kềnh, khối u có thể chiếm phần lớn tâm nhĩ phải và liên quan đến động mạch vành phải dẫn đến vỡ [20]. Những khối u này cũng có thể khu trú ở màng ngoài tim và thường xâm lấn các cấu trúc tim lân cận dẫn đến tim to và tràn dịch màng ngoài tim tái phát [21].
CT tim cho phép đánh giá gánh nặng khối u (tumor burden) và mạch máu để giúp phân biệt khối u ác tính hiếm gặp này (Hình 7). Khối u thường được đặc trưng bởi sự bám dính trên diện rộng. Hình ảnh có thuốc tương phản giúp hình dung rõ hơn về giới hạn khối u so với cấu trúc lân cận. Khối u thường có xuất huyết và đậm độ không đồng nhất do các vùng hoại tử. Ngoài ra, có thể xác định được sự xâm lấn các cấu trúc lân cận bao gồm cơ tim, màng ngoài tim, trung thất, mạch máu lớn và di căn phổi. Với tổn thương màng ngoài tim, thường có sự dày lên do sự phân bố và sắp xếp của các tế bào khối u, trái ngược với sự xuất hiện dạng nốt ở rhabdomyosarcomas. Tràn dịch màng ngoài tim và phổi cũng có thể có.
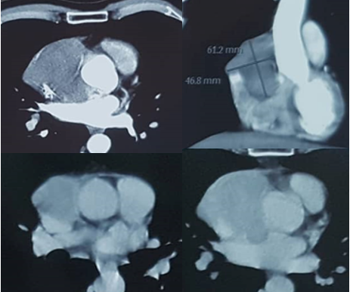
Hình 7. Angiosarcoma. CT ở thì động mạch cho thấy khối giảm đậm độ có chân bám rộng ở thành bên nhĩ phải, chèn ép tĩnh mạch chủ trên, xâm lấn thành động mạch chủ và vách liên nhĩ.
3. Rhabdomyosarcoma
Rhabdomyosarcoma là khối u ác tính nguyên phát phổ biến thứ hai. Nó chiếm 4-7% các sarcoma tim và vẫn là bệnh ác tính về tim ở trẻ em phổ biến nhất [1]. Đó là một khối u ác tính của cơ vân luôn liên quan đến cơ tim. Ngược lại với angiosarcomas, rhabdomyosarcomas có thể phát sinh từ bất kỳ vị trí nào mà không thiên về một khoang cụ thể vì 60% trường hợp liên quan đến nhiều vị trí xuất phát [22]. Ngoài ra, các khối u có thể xâm lấn khoang màng ngoài tim với hình dạng nốt đặc trưng [23].
Sarcoma cơ vân xuất hiện dưới dạng khối lớn, thâm nhiễm, có thể bao quanh vùng hoại tử trung tâm trên CT tim (Hình 8). Chúng có thể xâm lấn vào mỡ thượng tâm mạc, van hoặc cơ tim xung quanh. Các khối nằm trong khoang với đường viền không đều và tỷ trọng thấp có thể xuất hiện dưới dạng dày lên của cơ tim [10]. Chúng cũng có thể xuất hiện dưới dạng khối xuất huyết thay thế màng ngoài tim. CT tim rất hữu ích để xác định bất kỳ sự xâm lấn ngoài tim nào của khối u cũng như di căn xa, thường gặp ở nhu mô phổi, hạch bạch huyết ngực, trung thất hoặc cột sống.
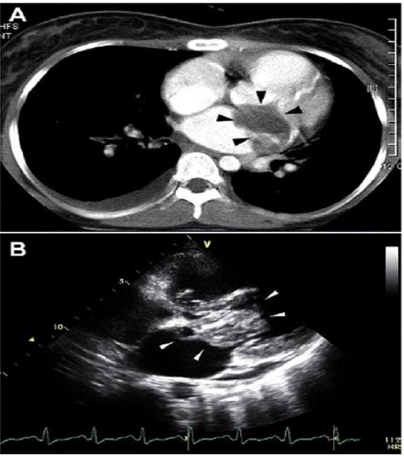
Hình 8. (A) CT ngực cản quang cho thấy một khối lớn ở tâm nhĩ trái với độ tương phản không đồng nhất (mũi tên đen).
(B) Siêu âm tim qua thành ngực cho thấy một khối lớn liên quan đến van hai lá [40].
IV. Tổn thương dạng khối ở tim không tân sinh
1. Phì đại mỡ của vách liên nhĩ (Lipomatous Hypertrophy of the Interatrial Septum)
Phì đại mỡ của vách liên nhĩ (LHIAS) là một phát hiện ngẫu nhiên lành tính với tỷ lệ phổ biến là 1-8% trong dân số nói chung [24]. Tỷ lệ mắc tăng theo tuổi và chỉ số khối cơ thể. Thường gặp hơn ở phụ nữ và có tiền sử sử dụng steroid [24]. Các dấu hiệu phù hợp với LHIAS trên CT tim bao gồm một khối “hình quả tạ” liên quan đến vách liên nhĩ không bao gồm hố bầu dục, hình ảnh đồng nhất với bờ sắc nét, đậm độ mỡ (mật độ -50 HU), và không có hoặc tăng nhẹ thuốc tương phản (Hình 9). Phì đại mỡ của vách liên nhĩ thường diễn biến lành tính, một số trường hợp có mối liên quan với rối loạn nhịp trên thất, đột tử do tim và suy giảm lượng máu tĩnh mạch trở về, cần phẫu thuật cắt bỏ.
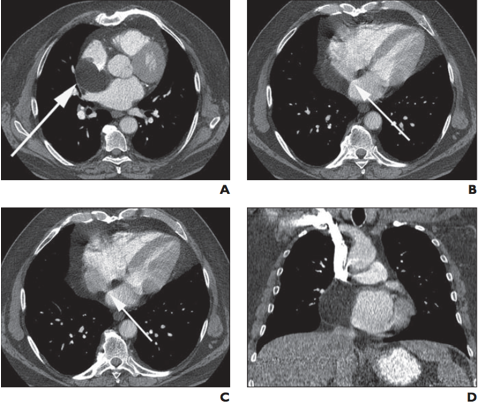
Hình 9. Bệnh nhân nữ 78 tuổi vào viện vì đau ngực không điển hình. Hình ảnh A và B, CLVT hiển thị 01 khối ồng nhất, không bắt thuốc tương phản, đậm độ thấp ở vách liên nhĩ, không thấy ở hố bầu dục. C, Khối lượng có hình quả tạ (mũi tên) là nhìn thấy trên mặt cắt qua hố bầu dục, và khối này liên tục với mỡ thượng tâm mạc. D, Tái tạo mặt phẳng Coronal [27].
Điều quan trọng cần lưu ý là các vùng phì đại mỡ có chứa mỡ nâu và do đó, có thể xuất hiện dưới dạng FDG-avid (“nóng”) trên ảnh chụp PET. Ung thư mỡ (liposarcoma) là một chẩn đoán phân biệt mặc dù ít gặp, đặc biệt khi có hiện tượng vôi hóa hoặc bắt thuốc tương phản khối hoặc trong các trường hợp phát triển nhanh và liên quan đến ngoài vách liên nhĩ. Các nguyên nhân khác gây ra tổn thương tim chứa mỡ bao gồm chuyển sản mỡ do nhồi máu cơ tim cũ, u mỡ tim (lipoma) và bệnh cơ tim/loạn sản thất phải gây rối loạn nhịp
2. Huyết khối
Huyết khối thường gặp nhất trong các tổn thương dạng khối ở tim [28] (Hình 10). Nó có thể xảy ra ở bất kỳ buồng tim nào, mặc dù nó thường liên quan đến các cấu trúc bên trái. Sự hình thành huyết khối có thể do tình trạng tăng đông máu, rối loạn chức năng tâm thu với các bất thường về chuyển động của thành, rung nhĩ hoặc các thiết bị nhân tạo. Hình ảnh thể hiện vùng khuyết thuốc, giảm đậm độ (đậm độ thấp) trong buồng tim, và có thể được phân biệt với các khối u nguyên phát và thứ phát bằng kết hợp các yếu tố nguy cơ ảnh hưởng, vị trí bám dính, hình dạng và khả năng di động [29].
CT tim có độ nhạy rất cao trong việc loại trừ huyết khối ở tiểu nhĩ trái nhưng hình ảnh đậm độ thấp ở tiểu nhĩ trái (LAA) không đặc hiệu cho huyết khối vì thường nhầm lẫn với sự ứ đọng tuần hoàn dẫn đến thuốc tương phản trộn lẫn không hoàn toàn với máu. Hình ảnh khuyết thuốc ở tiểu nhĩ “giả” này có thể giống huyết khối, đặc biệt gặp ở những trường hợp có dòng chảy thấp [30]. Tuy nhiên, hình ảnh LAA thì muộn có thể giúp phân biệt với huyết khối với ứ đọng tuần hoàn [31].
Huyết khối thất trái thường nằm ở vùng cơ tim bị giảm vận động, rối loạn vận động hoặc vùng phình động mạch. Hình ảnh thường gặp là khuyết tật lấp đầy có hình lưỡi liềm với đáy rộng tiếp xúc với thành cơ tim. Tuy nhiên, người ta đã quan sát thấy hình dạng có cuống và có thể giống u nhầy [33]. Huyết khối mãn tính có thể phát triển thành các đốm vôi hóa, mặc dù đặc điểm này chưa được chứng minh là giúp phân biệt đáng kể huyết khối với u nhầy. Huyết khối trong tâm thất trái có thể được phân biệt với cơ tim bằng đậm độ ngưỡng 65 HU, với độ nhạy và độ đặc hiệu lần lượt là 94 % và 97 % [29]. Huyết khối thất phải là hiếm gặp và thường liên quan đến huyết khối tĩnh mạch, tắc mạch phổi. Chúng cũng có liên quan đến chứng loạn sản thất phải gây rối loạn nhịp tim, bệnh Bechet, bệnh di căn và chấn thương [28].
Ngoài việc hình thành huyết khối trong tim, sự phát triển của giả phình thất trái do biến chứng của nhồi máu cơ tim diện rộng có thể biểu hiện dưới dạng khối ở tim trên siêu âm tim và có thể dễ dàng phân biệt bằng CT tim
Hình 10. Huyết khối: Hình ảnh 4 buồng tim cho thấy thất trái dãn lớn, một túi phình giả lớn vùng mỏm trên bệnh nhân có tiền sử nhồi máu cơ tim cũ, chức năng co bóp thất trái giảm nặng LVEF 20%. Vùng mỏm phình với huyết khối bên trong.
3. Nang màng ngoài tim
U nang màng ngoài tim là tổn thương bẩm sinh lành tính, chiếm 7% trong tất cả các khối u trung thất [35]. Hơn 75% nằm trong khoang cơ tim, phần lớn trong số đó chiếm ưu thế ở bên phải. Vị trí giải phẫu này giúp phân biệt u nang màng ngoài tim với các dấu hiệu tương tự khác bao gồm u nang phế quản, u nang tuyến ức và u quái tim. Ngoài ra, với u nang màng ngoài tim, không có mối liên hệ nào với khoang màng ngoài tim, không giống như túi thừa màng ngoài tim. Trên CT tim, nang màng ngoài tim là những cấu trúc có thành mỏng, ranh giới rõ ràng, không có vách ngăn và có hình dạng đồng nhất (Hình 11). Chúng là những tổn thương không ngấm thuốc khi tiêm thuốc cản quang và đậm độ tương tự như nước (-10 đến 20 HU) [36].
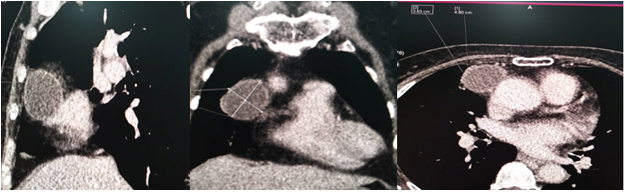
Hình 11. Nang màng ngoài tim. Hình ảnh CLVT gợi ý một khối dạng nang, giới hạn rõ, có vỏ bao, không bắt thuốc tương phản ở cạnh phải tiểu nhĩ phải, phù hợp với u nang màng ngoài tim lành tính.
4. Sùi
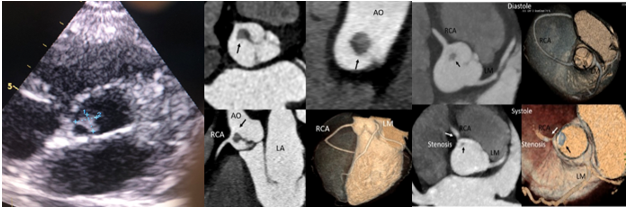
CT tim đã được chứng minh là có độ chính xác cao trong việc xác sùi ở van tim, với độ nhạy 97% và độ đặc hiệu 88% so với siêu âm tim qua thực quản [37]. Trên CT tim, các đám sùi xuất hiện dưới dạng khối đậm độ thấp thường liên quan đến mép tự do của lá van (Hình 12). Kết quả là, các mảng bám có thể dẫn đến phá hủy van và/hoặc rối loạn chức năng van [38] và CT tim đặc biệt hữu ích trong việc xác định các biến chứng quanh van, chẳng hạn như hình thành áp xe quanh van, thủng van, giả phình động mạch chủ hoặc các biểu hiện ngoài tim, chẳng hạn như tắc mạch nhiễm trùng ở phổi
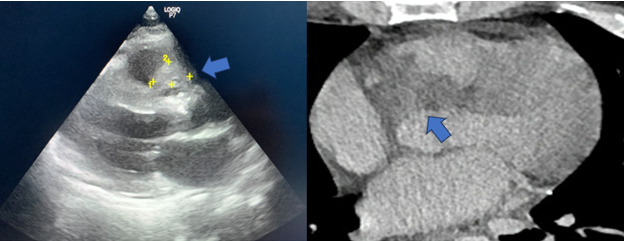
Hình 12. Siêu âm tim qua thành ngực, ở mặt cắt trục dọc cho thấy thành động mạch chủ dày/van động mạch chủ 2 mảnh vôi hóa kèm hẹp và hở nặng, bệnh nhân đến khám vì hội chứng nhiễm trùng kèm mệt ngực. Bệnh nhân được chụp CLVT lồng ngực cho thấy tổn thương dạng thâm nhiễm lan tỏa thành động mạch chủ, giới hạn không rõ, xâm lấn vách liên thất, nghi ngờ u.
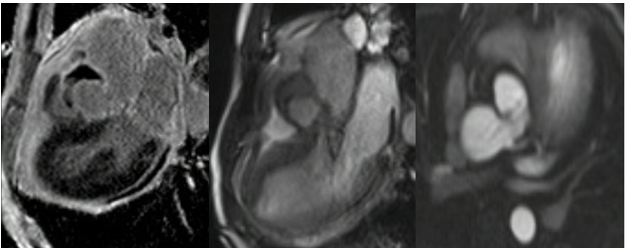
Hình 13. Trên hình cộng hưởng từ tim cho thấy áp xe thành động mạch chủ gây giả phình vùng xoang vành phải, có chèn ép đoạn gần nhánh động mạch vành (P).
5. Crista Terminalis
Crista terminalis là một hình ảnh phổ biến dễ nhầm lẫn với khối choán chỗ ở nhĩ phải hoặc huyết khối (Hình 14). Crista terminalis là một cấu trúc sợi cơ tuyến tính, có bề mặt nhẵn, có hướng thẳng đứng và hình lưỡi liềm chạy dọc theo thành sau của tâm nhĩ phải từ tĩnh mạch chủ trên đến tĩnh mạch chủ dưới. Nó ngăn cách phần xoang tĩnh mạch của tâm nhĩ phải với mô nhĩ phải có bè và phần phụ của tâm nhĩ phải. Hình ảnh không nhất quán giữa các cá thể dẫn đến sự thay đổi đáng kể về mức độ mở rộng của sợi cơ. Tổn thương này có thể được phân biệt thêm với tổn thương khu trú, mật độ thấp tương tự như mỡ.
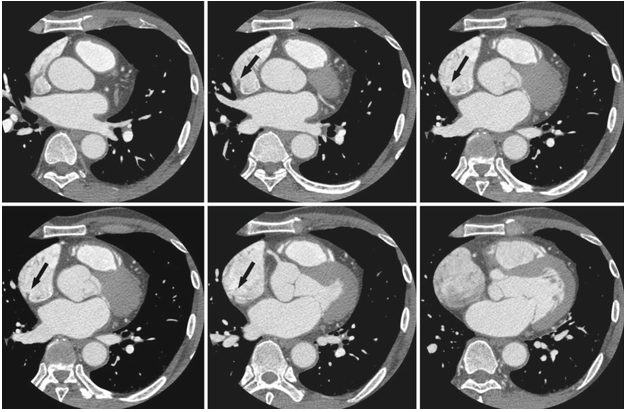
Hình 14. Hình CT mạch vành cho thấy hình ảnh bình thường của crista terminalis (mũi tên) kéo dài đến ở thành sau của tâm nhĩ phải
V. Kết luận
CT tim có thể cung cấp thông tin giải phẫu và chức năng hữu ích như một công cụ hỗ trợ cho siêu âm tim và MR trong đánh giá khối choán chỗ ở tim. Với độ phân giải không gian và độ tương phản cao, thời gian thu thập nhanh và khả năng xác định vôi hóa và mỡ, CT tim có thể đóng vai trò là giải pháp thay thế lý tưởng cho chụp MRI, đặc biệt ở những bệnh nhân có chống chỉ định. Hơn nữa, CT tim có thể có những ưu điểm cụ thể trong việc xác định mức độ khối choán chỗ và loại trừ bệnh động mạch vành trước khi can thiệp phẫu thuật.
TÀI LIỆU THAM KHẢO
- Burke A, Vermani R. Tumors of the heart and great vessels. Atlas of Tumor Pathology. 3rd Series, Fascicle 16. Washington, DC, Armed Forces Institute of Pathology, 1996.
- Grebenc ML, Rosado-de-Christenson ML, Burke AP, et al. Primary cardiac and pericardial neoplasms: Radiologic-pathologic correlation. Radiographics. 2000;20:1073–103.
- Best AK, Dobson RL, Ahmad AR. Best cases from the AFIP: Cardiac angiosarcoma. Radiographics. 2003;23:S141–5.
- Buckley O, Madan R, Kwong R, et al. Cardiac masses, part 1: Imaging strategies and technical considerations. Am J Roentgenol. 2011;197:W837–41. Thorough review of multimodality cardiovascular imaging for cardiac masses.
5.Hendel RC, Patel MR, Kramer CM, et al. ACCF/ACR/SCCT/SCMR/ASNC/NASCI/SCAI/SIR 2006 appropriateness criteria for cardiac computed tomography and cardiac magnetic resonance imaging: a report of the American College of Cardiology Foundation Quality Strategic Directions Committee Appropriateness Criteria Working Group, American College of Radiology, Society of Cardiovascular Computed Tomography, Society for Cardiovascular Magnetic Resonance, American Society of Nuclear Cardiology, North American Society for Cardiac Imaging, Society for Cardiovascular Angiography and Interventions, and Society of Interventional Radiology. J Am Coll Cardiol. 2006;48:1475–97.
- Taylor AJ, Cerqueira M, Hodgson JM, et al. ACCF/SCCT/ACR/AHA/ASE/ASNC/NASCI/SCAI/SCMR 2010 Appropriate Use Criteria for Cardiac Computed Tomography. A Report of the American College of Cardiology Foundation Appropriate Use Criteria Task Force, the Society of Cardiovascular Computed Tomography, the American College of Radiology, the American Heart Association, the American Society of Echocardiography, the American Society of Nuclear Cardiology, the North American Society for Cardiovascular Imaging, the Society for Cardiovascular Angiography and Interventions, and the Society for Cardiovascular Magnetic Resonance. J Cardiovasc Comput Tomogr. 2010;4:407–33.
- Klein AL, Abbara S, Agler DA, et al. American Society of Echocardiography clinical recommendations for multimodality cardiovascular imaging of patients with pericardial disease: endorsed by the Society for Cardiovascular Magnetic Resonance and Society of Cardiovascular Computed Tomography. J Am Soc Echocardiogr. 2013;26:965–1012. New evidence-based guidelines integrating CCT in the assessment of pericardial disease.
- O’Donnell DH, Abbara S, Chaithiraphan V, et al. Cardiac tumors: Optimal cardiac MR sequences and spectrum of imaging appearances. Am J Roentgenol. 2009;193:377–87.
- Rahbar K, Seifarth H, Schäfers M, et al. Differentiation of malignant and benign cardiac tumors using 18F-FDG PET/CT. J Nucl Med. 2012;53:856–63. Restrospective study aimed to evaluate the diagnostic value of 18 F-FDG PET/CT in the noninvasive preoperative determination of malignant cardiac tumors and metastases.
- Araoz PA, Mulvagh SL, Tazelaar HD, et al. CT and MR imaging of benign primary cardiac neoplasms with echocardiographic correlation. Radiographics. 2000;20:1303–19.
- Grebenc ML, Rosado-De-Christenson ML, Green CE, et al. Cardiac myxoma: imaging features in 83 patients. Radiographics. 2002;22:673–89.
- Shetty Roy AN, Radin M, Sarabi D, et al. Familial recurrent atrial myxoma: Carney’s complex. Clin Cardiol. 2011;34:83–6.
- Carney JA. Differences between nonfamilial and familial cardiac myxoma. Am J Surg Pathol. 1985;9:53–5.
- Howard RA, Aldea GS, Shapira OM, et al. Papillary fibroelastoma: Increasing recognition of a surgical disease. Ann Thorac Surg. 1999;68:1881–5.
- Edwards FH, Hale D, Cohen A, et al. Primary cardiac valve tumors. Ann Thorac Surg. 1991;52:1127–31.
- Taori K, Jawale R, Sanyal R, et al. Intrapericardial teratoma diagnosed on CT. J Thorac Imaging. 2007;22:185–7.
- Rojas CA, Jaimes CE, El-Sherief AH, et al. Cardiac CT of non-shunt pathology of the interatrial septum. J Cardiovasc Comput Tomogr. 2011;5:93–100.
- Barbuto, Luigi et al. “Humongous right atrial lipoma: a correlative CT and MR case report.” Quantitative imaging in medicine and surgery 5 5 (2015): 774-7 .
- Rao U, Curtin J, Ryding A. Primary angiosarcoma of the heart. Heart. 2013;99:1878–9.
- Tang K, Shiag QL, Zhor QC, et al. Primary cardiac angiosarcoma with spontaneous ruptures of the right atrium and right coronary artery. Echocardiography. 2013;30:E156–60.
- Riles E, Gupta S, Wang DD, et al. Primary cardiac angiosarcoma: A diagnostic challenge in a young man with recurrent pericardial effusions. Exp Clin Cardiol. 2012;17:39–42.
- Villacampa VM, Villarreal M, Ros LH, et al. Cardiac rhabdomyosarcoma: Diagnosis by MR imaging. Eur Radiol. 1999;9:634–7.
- Sparrow PJ, Kurian JB, Jones TR, et al. MR imaging of cardiac tumors. Radiographics. 2005;25:1255–76.
- Heyer CM, Kagel T, Lemburg SP, et al. Lipomatous hypertrophy of the interatrial septum: a prospective study of incidence, imaging findings, and clinical symptoms. Chest. 2003;124:2068–73.
- Abdul-Jawad O, Barrabes JA, Figueras J, et al. Severe thrombocytopenia complicating giant left atrial rhabdomyosarcoma. Int J Cardiol. 2011;150:e15–6.
- Cheezum MK, Jezior MR, Carbonaro S, Villines TC. Lipomatous hypertrophy presenting as superior vena cava syndrome. J Cardiovasc Comput Tomogr. 2014.
- Shirani J, Roberts WC. Clinical, electrocardiographic, and morphologic features of massive fatty deposits (“lipomatous hypertrophy”) in the atrial septum. J Am Coll Cardiol. 1993;22:226–38.
- Kim DH, Choi S, Choi JA, et al. Various findings of cardiac thrombi on MDCT and MRI. J Comput Assist Tomogr. 2006;30:572–7.
- Bittencourt MS, Achenbach S, Marwan M, et al. Left ventricular thrombus attenuation characterization in cardiac computed tomography angiography. J Cardiovasc Comput Tomogr. 2012;6:121–6. Retrospective study analyzing left ventricular thrombus characteristics on CCT.
- Hur J, Kim YH, Lee HJ, et al. Dual-enhanced cardiac CT for detection of left atrial appendage thrombus in patients with stroke: a prospective comparison study with transesophageal echocardiography. Stroke. 2011;42:2471–7. Prospective study comparing CCT left atrial appendage thrombus detection with transesophageal echocardiogram; findings demonstrate a sensitive, noninvasive alternative.
- Hur J, Pak HN, Kim YH, et al. Dual-enhancement cardiac computed tomography for assessing left atrial thrombus and pulmonary veins before radiofrequency catheter ablation for atrial fibrillation. Am J Cardiol. 2013;112:238–44.
- Patel A, Au E, Donegan K, et al. Multi-detector row computed tomography for identification of left atrial appendage filling defects in patients undergoing pulmonary vein isolation for treatment of atrial fibrillation; comparison with transesophageal echocardiography. Heart Rhythm. 2008;5:253–60.
- Scheffel H, Baumueller S, Stolzmann P, et al. Atrial myxomas and thrombi: comparison of imaging features on CT. Am J Roentgenol. 2009;192:639–45.
- Della Roca DG, Forleo GB, Stazi CA, et al. Massive Left Ventricular Pseudoaneurysm 20 Years After Acute Myocardial Infarction. J Am Coll Cardiol. 2013;62:e523
- Patel J, Park C, Michaels J, et al. Pericardial Cyst: Case reports and a literature review. Echocardiography. 2004;21:269–72.
- Yared K, Baggish A, Picard M, et al. Multimodality imaging of pericardial diseases. J Am Coll Cardiol Img. 2010;3:650–60.
- Feuchtner GM, Stolzmann P, Dichtl W, et al. Multislice Computed Tomography in Infective Endocarditis: Comparison With Transesophageal Echocardiography and Intraoperative Findings. J Am Coll Cardiol. 2009;53:436–44.
- Ketelsen D, Fishman EK, Claussen CD, et al. Computed tomography evaluation of cardiac valves: a review. Radiol Clin N Am. 2010;48:783–97.
- Nguyen HQ, Chau ANT, Doan KQ, Tran NCT. Assessment of embolic cardiomyopathy from atrial myxoma on magnetic resonance imaging: A case report. Radiol Case Rep. 2023 Jun 21;18(9):3014-3019. doi: 10.1016/j.radcr.2023.05.069. PMID: 37441458; PMCID: PMC10333107.
- Chau ATN, Nguyen QH, Pham HN, Vo M, Huynh BD, Pham NHN, Tran VN, Phan V, Ha QD, Pham D, Pham T, Do D, Tran P. Cardiac papillary fibroelastoma as a cause of acute coronary syndrome. J Cardiol Cases. 2022 Aug 22;26(5):379-382. doi: 10.1016/j.jccase.2022.08.002. PMID: 36312774; PMCID: PMC9606295
- Kassop, D., Donovan, M.S., Cheezum, M.K. et al. Cardiac Masses on Cardiac CT: A Review. Curr Cardiovasc Imaging Rep 7, 9281 (2014). https://doi.org/10.1007/s12410-014-9281-1







