(Dapagliflozin across the range of ejection fraction in patients with heart failure: a patient-level, pooled meta-analysis of DAPA-HF and DELIVER)
PARDEEP S. JHUND, TORU KONDO và Cộng sự
Lược dịch và hiệu đính: ThS.BS. TRẦN TUẤN VIỆT
Viện Tim mạch Việt Nam, Bệnh viện Bạch Mai
Bộ môn Tim mạch, Đại học Y Hà Nội
TÓM TẮT
Hiệu quả của thuốc ức chế kênh đồng vận SGLT2 (SGLT2i) dapagliflozin giúp giảm cả tử suất và bệnh suất ở bệnh nhân suy tim trên toàn bộ dải phân suất tống máu (PSTM) vẫn chưa được rõ ràng. Nghiên cứu phân tích cộng gộp dữ liệu bệnh nhân qua 2 thử nghiệm gần đây với dapagliflozin ở những bệnh nhân suy tim với nhiều mức PSTM thất trái – LVEF (≤40% và >40%) được thiết kế đặc biệt để đánh giá hiệu quả điều trị dựa trên kết cục cuối cùng của từng nghiên cứu một cách độc lập, và để kiểm chứng tính đồng nhất hiệu lực tác dụng của dapagliflozin trên bệnh nhân với mọi khoảng giá trị của PSTM thất trái. Kết cục định trước của nghiên cứu là: tử vong do nguyên nhân tim mạch; tử vong do mọi nguyên nhân; tổng số lần nhập viện vì suy tim; và biến cố tim mạch chính (MACE) bao gồm tổng tử vong do nguyên nhân tim mạch, nhồi máu cơ tim hoặc đột quỵ. Tổng số 11.007 bệnh nhân đã tham gia vào nghiên cứu với PSTM trung bình là 44% (s.d. 14%). Dapagliflozin đã chứng minh giảm nguy cơ tử vong do nguyên nhân tim mạch ((HR) 0,86, độ tin cậy 95% 0,76–0,97 với p = 0,01), giảm tỉ lệ tử vong với mọi nguyên nhân (HR 0,90, KTC 95% 0,82–0,99; p = 0,03), giảm tổng số lần nhập viện vì suy tim (RR 0,71, độ tin cậy 95% 0,65–0,78 với p <0,001) và giảm biến cố tim mạch chính – MACE (HR 0,90, độ tin cậy 95% 0,81–1,00 với p = 0,045). Hiệu quả của dapagliflozin được chứng minh không khác nhau ở mọi nhóm PSTM. Kết quả nghiên cứu meta-analysis từ số liệu bệnh nhân trên bệnh nhân suy tim với tất cả các nhóm PSTM cho thấy dapagliflozin giảm nguy cơ tử vong do các nguyên nhân tim mạch và nhập viện do suy tim.
ĐẶT VẤN ĐỀ
Thuốc SGLT2i đã được chứng minh là có lợi trên bệnh nhân suy tim, làm giảm đáng kể kết cục chính ở bệnh nhân suy tim tiến triển (thường dẫn đến tái nhập viện) hoặc tử vong do nguyên nhân tim mạch. Nhóm nghiên cứu đã thiết kế một phân tích gộp từ số liệu bệnh nhân, theo dõi dọc từ hai nghiên cứu DAPA – HF và nghiên cứu DELIVER để làm rõ hiệu quả và tính an toàn của dapagliflozin trong điều trị bệnh nhân suy tim. Mỗi nghiên cứu riêng lẻ đưa ra dữ kiện về các biến cố chính, và mục đích của phân tích gộp là khẳng định sức mạnh của bằng chứng khi đánh giá hiệu quả trên các tiêu chí chính và các kết cục phụ quan trọng hơn là các bằng chứng được rút ra từ các nghiên cứu độc lập. Nghiên cứu được thiết kế định trước để đánh giá ảnh hưởng của dapagliflozin đối với tỷ lệ tử vong và tổng tử vong do nguyên nhân tim mạch, nhồi máu cơ tim (MI) hoặc đột quỵ (MACE). Nhóm nghiên cứu cũng xác định trước những kết cục này chỉ được kiểm tra trên một số giới hạn nhất định các phân nhóm bệnh nhân để đánh giá tính đồng nhất về hiệu quả của dapagliflozin. Một trong số đó, PSTM thất trái (LVEF) là một chỉ số lâm sàng quan trọng phải có ngay từ khi thiết kế ban đầu của nghiên cứu. Các phương pháp điều trị suy tim tác động dựa trên cơ chế thần kinh – thể dịch mang lại lợi ích nhiều nhất ở những bệnh nhân có PSTM giảm, tương đương LVEF ≤40%. Các thử nghiệm lâm sàng cũng cho thấy lợi ích của các phương pháp điều trị này suy giảm trên những bệnh nhân có PSTM bảo tồn LVEF > 55–60%. Kết quả này phù hợp về mặt sinh lý bệnh vì bệnh nhân PSTM giảm có mức độ hoạt hóa thần kinh thể dịch mạnh mẽ hơn so với những bệnh nhân có PSTM giảm nhẹ hay bảo tồn. Trong khi đó cơ chế hoạt động của SGLT2i không tác dụng thông qua các con đường thần kinh – thể dịch và vì vậy không có sự khác biệt về hiệu quả của thuốc ở các nhóm EF khác nhau. Một nghiên cứu phân tích gộp nhằm đánh giá hiệu quả của empagliflozin ở bệnh nhân suy tim mạn tính (nghiên cứu EMPEROR) cũng cho thấy những kết quả đáng ngạc nhiên về lợi ích trên nhóm bệnh nhân có PSTM bình thường. Nếu đúng, phát hiện này có ý nghĩa lớn đối với việc điều trị bệnh nhân suy tim vì trong số các bệnh nhân suy tim có một tỷ lệ lớn bệnh nhân PSTM trong giới hạn bình thường, cũng như mang lại ý nghĩa về hiểu biết của chúng ta về sinh lý bệnh trong suy tim và cách mà thuốc SGLT2i mang lại lợi ích trên bệnh nhân suy tim. Vì lý do này, nhóm nghiên cứu đã tiến hành phân tích thống kê cập nhật về hiệu quả của dapagliflozin trên mọi nhóm PSTM.
KẾT QUẢ NGHIÊN CỨU
Phân tích gộp từ dữ liệu bệnh nhân của 2 nghiên cứu DAPA-HF và DELIVER.
Trong số 11,007 bệnh nhân tham gia vào nghiên cứu, 4,744 người bệnh có PSTM giảm (LVEF ≤ 40% ) và 6.263 người bệnh có PSTM LVEF> 40%, được phân nhóm ngẫu nhiên với 5.503 bệnh nhân sử dụng giả dược và 5.504 bệnh nhân sử dụng dapagliflozin. PSTM trung bình là 44% (s.d. 14%) và trung vị 44% (khoảng tứ phân vị hay IQR là 34–55%). Thời gian theo dõi trung vị là 22 tháng (IQR là 17–30 tháng).
Đặc điểm cơ bản của quần thể nghiên cứu.
So với nhóm bệnh nhân có PSTM thấp hơn, bệnh nhân có PSTM cao hơn thường lớn tuổi hơn và phần nhiều là nữ giới (Bảng 1). Bệnh nhân có PSTM cao hơn 60% (LVEF > 60%) có huyết áp cao hơn 11 mmHg và chỉ số khối cơ thể (BMI) cao hơn 2 kg/m2 ở so với bệnh nhân có PSTM thấp hơn 30% (LVEF≤30%). Tiền sử bệnh nhân có tăng huyết áp và rung nhĩ và tiền sử nhồi máu cơ tim trước đó ở phân nhóm bệnh nhân gặp phổ biến hơn có PSTM cao hơn. Ở phân nhóm bệnh nhân có PSTM cao hơn, tỷ lệ bệnh nhân có triệu chứng khó thở theo NYHA độ III / IV ít hơn tuy nhiên chất lượng cuộc sống ở bệnh nhân suy tim đánh giá bằng thang điểm KCCQ-TSS tệ hơn. Cả hai thông số NT-proBNP và mức lọc cầu thận ước tính (eGFR) cũng như việc sử dụng thuốc ức chế men chuyển (ACE), thuốc chẹn thụ thể angiotensin (ARB), sacubitril / valsartan, thuốc ức chế thụ thể beta, thuốc đối kháng thụ thể mineralocorticoid (MRA) và dụng cụ hỗ trợ đều thấp hơn ở nhóm bệnh nhân có PSTM cao hơn.
| Bảng 1 | Đặc điểm chung của bệnh nhân trong phân tích gộp nghiên cứu DAPA HF và DELIVER theo phân suất tống máu | |||||||||||||
| ≤30%
N = 2,161 |
>30 và ≤37%
N = 1,584 |
>37 và ≤44%
N = 1,863 |
>44 và ≤51%
N = 1,862 |
>51 và ≤60%
N = 2,142 |
>60%
N = 1,395 |
P | |||||||
| LVEF (%) | 24.9 ± 4.7 | 34.4 ± 1.8 | 40.6 ± 1.9 | 47.7 ± 2.2 | 56.4 ± 2.7 | 66.6 ± 4.6 | |||||||
| Tuổi (năm) | 65 ± 11 | 67 ± 11 | 69 ± 10 | 70 ± 10 | 73 ± 9 | 74 ± 9 | <0.001 | ||||||
| Giới: số lương (%) | <0.001 | ||||||||||||
| Nữ | 445 (20.6) | 379 (23.9) | 528 (28.3) | 667 (35.8) | 1,053 (49.2) | 784 (56.2) | |||||||
| Nam | 1,716 (79.4) | 1,205 (76.1) | 1,335 (71.7) | 1,195 (64.2) | 1,089 (50.8) | 611 (43.8) | |||||||
| Khu vực: (n, %) | <0.001 | ||||||||||||
| Châu Âu & Ả rập | 804 (37.2) | 757 (47.8) | 1,017 (54.6) | 1,060 (56.9) | 1,075 (50.2) | 446 (32.0) | |||||||
| Bắc Mỹ | 381 (17.6) | 195 (12.3) | 162 (8.7) | 210 (11.3) | 360 (16.8) | 220 (15.8) | |||||||
| Nam Mỹ | 431 (19.9) | 271 (17.1) | 315 (16.9) | 310 (16.6) | 318 (14.8) | 353 (25.3) | |||||||
| Châu Á TBD | 545 (25.2) | 361 (22.8) | 369 (19.8) | 282 (15.1) | 389 (18.2) | 376 (27.0) | |||||||
| Nhịp tim (nhịp/phút) | 72 ± 12 | 71 ± 12 | 71 ± 11 | 72 ± 12 | 72 ± 12 | 71 ± 12 | 0.047 | ||||||
| HA tâm thu (mmHg) | 118 ± 15 | 124 ± 17 | 126 ± 15 | 128 ± 15 | 129 ± 15 | 129 ± 15 | <0.001 | ||||||
| HA tâm trương (mmHg) | 72 ± 10 | 74 ± 11 | 75 ± 10 | 75 ± 10 | 74 ± 11 | 73 ± 10 | 0.002 | ||||||
| BMI (kg/ m2) | 28 ± 6 | 28 ± 6 | 29 ± 6 | 30 ± 6 | 30 ± 6 | 30 ± 6 | <0.001 | ||||||
| Tiền sử lâm sàng | |||||||||||||
| Tăng huyết áp: n, (%) | 1,463 (67.7) | 1,221 (77.1) | 1,565 (84.0) | 1,646 (88.4) | 1,937 (90.4) | 1,244 (89.2) | <0.001 | ||||||
| ĐTĐ typ2: n (%) | 885 (41.0) | 661 (41.7) | 838 (45.0) | 844 (45.3) | 952 (44.4) | 609 (43.7) | 0.16 | ||||||
| Nhập viện vì suy tim (%) | 1,063 (49.2) | 735 (46.4) | 860 (46.2) | 835 (44.8) | 843 (39.4) | 454 (32.5) | <0.001 | ||||||
| NYHA (%) | <0.001 | ||||||||||||
| II | 1,466 (67.8) | 1,065 (67.2) | 1,277 (68.5) | 1,369 (73.5) | 1,641 (76.6) | 1,098 (78.8) | |||||||
| III/IV | 695 (32.2) | 519 (32.8) | 586 (31.5) | 493 (26.5) | 501 (23.4) | 296 (21.2) | |||||||
| KCCQ-TSS | 78 (59–93) | 78 (59–92) | 75 (57–91) | 74 (56–90) | 71 (54–86) | 73 (54–88) | <0.001 | ||||||
| NT-proBNP (ng/ l) | 1680
(964–3163) |
1309
(805–2362) |
1225
(714–2225) |
1089
(653–1877) |
976
(632–1631) |
903
(542–1548) |
<0.001 | ||||||
| eGFR (ml/ phút/1.73 m2) | 66 ± 20 | 66 ± 20 | 64 ± 19 | 62 ± 19 | 60 ± 18 | 59 ± 19 | <0.001 | ||||||
| Điều trị nền: n(%) | |||||||||||||
| Lợi tiểu | 1,876 (86.8) | 1,312 (82.8) | 1,565 (84.0) | 1,645 (88.3) | 1,952 (91.1) | 1,238 (88.7) | <0.001 | ||||||
| ACEi/ ARB | 1,714 (79.3) | 1,339 (84.5) | 1,516 (81.4) | 1,381 (74.2) | 1,549 (72.3) | 996 (71.4) | <0.001 | ||||||
| ARNI | 306 (14.2) | 153 (9.7) | 162 (8.7) | 107 (5.7) | 60 (2.8) | 21 (1.5) | <0.001 | ||||||
| ACEi, ARB hoặc ARNI | 2,009 (93.0) | 1,488 (93.9) | 1,671 (89.7) | 1,483 (79.6) | 1,606 (75.0) | 1,017 (72.9) | <0.001 | ||||||
| Chẹn beta | 2,079 (96.2) | 1,529 (96.5) | 1,689 (90.7) | 1,617 (86.8) | 1,741 (81.3) | 1,080 (77.4) | <0.001 | ||||||
| MRA | 1,610 (74.5) | 1,124 (71.0) | 1,149 (61.7) | 853 (45.8) | 821 (38.3) | 480 (34.4) | <0.001 | ||||||
| Digitalis | 472 (21.8) | 273 (17.2) | 185 (9.9) | 89 (4.8) | 106 (4.9) | 58 (4.2) | <0.001 | ||||||
| CRT-D hoặc CRT-P | 202 (9.3) | 104 (6.6) | 68 (3.7) | 43 (2.3) | 31 (1.4) | 6 (0.4) | 0.002 | ||||||
| CRT-D hoặc ICD | 772 (35.7) | 329 (20.8) | 187 (10.0) | 74 (4.0) | 39 (1.8) | 9 (0.6) | <0.001 | ||||||
| ACEi, thuốc ức chế men chuyển angiotensin; ARB: thuốc chẹn thụ thể angiotensin; ARNI, thuốc ức chế kép angiotensin và neprilysin; BMI: chỉ số khối cơ thể ; CRT-D, liệu pháp tái đồng bộ tim — máy khử rung tim; CRT-P: liệu pháp tái đồng bộ tim — máy tạo nhịp tim; eGFR, độ lọc cầu thận ước tính; HF, suy tim; ICD, máy khử rung tim cấy ghép; KCCQ-TSS, Tổng điểm triệu chứng theo thang điểm Kanvas; MI, nhồi máu cơ tim; MRA, thuốc đối kháng thụ thể mineralocorticoid; NT-proBNP, peptid lợi niệu natri; NYHA, phân độ suy tim theo Hiệp hội Tim mạch New York.. | |||||||||||||
Ảnh hưởng của dapagliflozin đến kết cục của bệnh nhân trên các phân nhóm PSTM khác nhau
Tỷ lệ các kết cục lâm sàng đã xác định trước thấp hơn ở nhóm bệnh nhân được dùng dapagliflozin (Hình 1). Trên toàn bộ quần thể nghiên cứu, dapagliflozin giảm nguy cơ tử vong do mọi nguyên nhân tim mạch với HR= 0,86 (95% CI 0,76–0,97), p = 0,01. Không có bằng chứng cho sự khác nhau giữa hiệu quả của thuốc trên các nhóm PSTM khác nhau (Hình 2) với giá trị LVEF được coi là biến phân loại hay một biến liên tục (với giá trị p lần lượt là 0,63 và 0,94).
Về phân tích độ nhạy, kết quả nghiên cứu sẽ không thay đổi bởi lẽ các trường hợp tử vong không xác định được nguyên nhân đã được loại trừ vì định nghĩa tử vong do nguyên nhân tim mạch được sử dụng trong mỗi thử nghiệm đều được kiểm tra (thông tin mở rộng- Hình 2). Mức giảm nguy cơ tuyệt đối (ARR) là 1,5% với khoảng tin cậy 95% là 0,4–2,6% và số người cần điều trị để mang lại hiệu quả (Number Need to Treat (NNT)) là 68 (95% CI 39–281) với thời gian theo dõi trung bình của nghiên cứu.
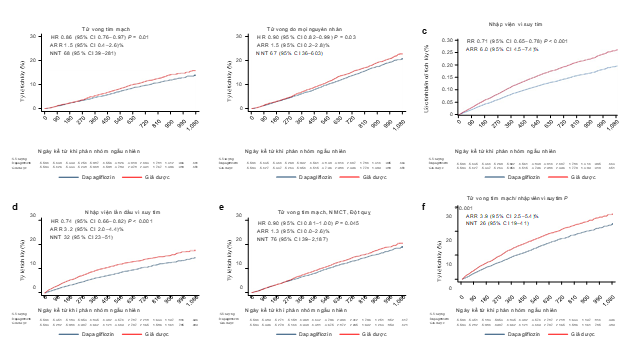
Hình 1. Hiệu quả của dapagliflozin trên các kết quả lâm sàng chính trong phân tích gộp DAPA-HF và DELIVER
Nguy cơ tử vong do mọi nguyên nhân giảm (HR 0,90 với khoảng tin cậy 95% 0,82–0,99 p = 0,03) kèm theo không có bằng chứng về tương quan giữa PSTM và phương pháp điều trị ở các phân nhóm PSTM nếu coi đây là một biến phân loại (với p = 0,79) hoặc như một biến liên tục (với p= 0,58). Mức giảm nguy cơ tuyệt đối là 1,5% với khoảng tin cậy 95% 0,2–2,8% và số người cần điều trị để mang lại hiệu quả (Number Need to Treat (NNT)) là 67 (95% CI 36–603) với thời gian theo dõi trung vị của nghiên cứu.
Dapagliflozin làm giảm nguy cơ tim mạch tổng thể (tức lần đầu tiên và tái nhập viện vì suy tim) với tỷ số nguy cơ RR 0,71 khoảng tin cậy 95% 0,65–0,78, p <0,001 và không có bằng chứng về mối tương quan giữa điều trị với PSTM khi được phân tích như một biến phân loại (p= 0,62) hoặc biến liên tục (p = 0,84). Phân tích khoảng thời gian dẫn tới thời điểm nhập viện lần đầu tiếp tục chứng minh được lợi ích bền vững của dapagliflozin (HR 0,74 với khoảng tin cậy 95% 0,66–0,82 và p <0,001). Mức giảm nguy cơ tuyệt đối (ARR) là 3,2 với khoảng tin cậy 95% 2,0–4,4%, và NNT của nghiên cứu là 32 (CI 95%: 23–51).
Áp dụng mức giảm nguy cơ tương đối tổng thể so với nhóm bệnh nhân dùng giả dược, để ngăn ngừa nguy cơ tử vong do nguyên nhân tim mạch ở những bệnh nhân có PSTM giảm, giảm nhẹ và bảo tồn, NNT (95%CI) lần lượt là 61 (37–246), 59 (35–237) và 76 (46–309. Số NNT tương ứng đối với khoảng thời gian tới thời điểm nhập viện lần đầu vì suy tim là 28 (21–41), 30 (24–45) và 29 (23–43) và NNT đối với nguy cơ tử vong do mọi nguyên nhân là 72 (39–764), 56 (31–593) và 64 (35–684) ở lần lượt ba phân nhóm.
Khi so sánh với giả dược, dapagliflozin có hiệu quả làm giảm tổng tỷ lệ biến cố tim mạch chính (MACE) mặc dù hiệu quả này ở mức ranh giới trên phương diện thống kê với HR = 0,90 khoảng tin cậy 5% CI 0,81–1,00 và p = 0,045. Một lần nữa khẳng định không có sự tương quan giữa giá trị PSTM và hiệu quả của việc điều trị khi phân tích LVEF như một biến phân loại với p = 0,72 hoặc như một biến liên tục với p = 0,93. Mức giảm nguy cơ tuyệt đối ARR là 1,3% với khoảng tin cậy CI 95%: 0,0–2,6% và NNT là 76 với khoảng tin cậy CI 95% 39–2187 trong thời gian theo dõi trung vị của nghiên cứu.
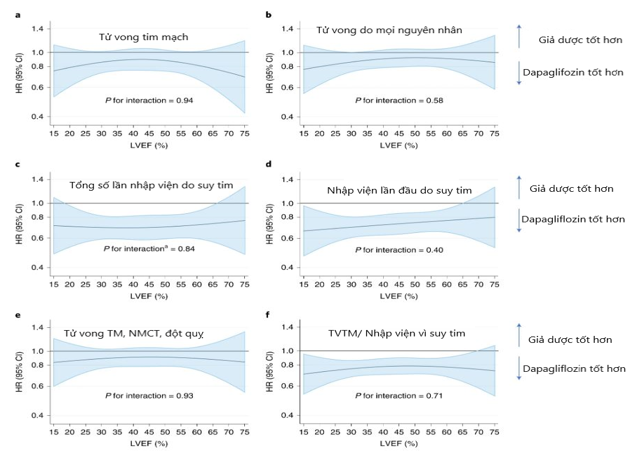
Hình 2. Hiệu quả của dapagliflozin trên kết quả lâm sàng trong các khoảng phân suất tống máu.
Để đánh giá tình trạng suy giảm lợi ích điều trị có thể xảy ra ở nhóm bệnh nhân có mức PSTM cao hơn được ghi nhận trong thử nghiệm EMPEROR, nhóm nghiên cứu đã phân tích ảnh hưởng của dapagliflozin trên các kết cục chính được xác định trong các thử nghiệm này, bao gồm thời gian tới thời điểm nhập viện lần đầu tiên vì suy tim tiến triển nặng hoặc tử vong do nguyên nhân tim mạch. Dapagliflozin giảm nguy cơ của các biến cố này xuống còn 22% với HR 0,78 (CI 95% 0,72– 0,86 và p<0,001) (Hình 2). Hiệu quả này cũng thấy được ở tất cả phân nhóm PSTM, khi tính toán mối tương quan giữa PSTM và hiệu quả khi sử dụng dapagliflozin (p = 0,82). Khi quan sát đường cong hàm spline bậc ba cho thấy tỉ số HR luôn nằm dưới trên toàn bộ miền giá trị của PSTM với giá trị ngưỡng trên của khoảng tin cậy 95% xung quanh vị trí giao nhau của HR ở 2 đầu tận cùng của khoảng giá trị (lần lượt khoảng 9% và 70%) . Nguyên nhân có thể do rất ít các bệnh nhân tham gia nghiên cứu có giá trị PSTM rất cao hoặc rất thấp. Giá trị p cho test kiểm định mối tương quan là 0,71.
Hiệu quả của dapagliflozin ở các phân nhóm nghiên cứu
Hiệu quả cải thiện tử vong do nguyên nhân tim mạch của dapagliflozin bền vững ở các phân nhóm nghiên cứu định trước, ngoại trừ phân nhóm theo NYHA, khi mà lợi ích mang lại có xu hướng thấp hơn ở phân nhóm bệnh nhân có mức độ hoạt động chức năng yếu hơn (Hình 3). Để xác định thực sự tương tác này là đúng hay chỉ là ngẫu nhiên, nhóm nghiên cứu đã kiểm định tương quan giữa điểm KCCQ-TSS và ảnh hưởng của dapagliflozin lên tỉ lệ tử vong do nguyên nhân tim mạch trong một phân tích dưới nhóm và nhận thấy rằng sự tương quan là không có ý nghĩa thống kê (Hình 3). Chúng tôi đã tiến hành phân tích dưới nhóm bằng cách sử dụng chỉ số NT-proBNP như một biến liên tục làm thước đo được mô hình hóa dưới dạng đường cong hàm spline bậc ba và không thấy bằng chứng về sự khác biệt hiệu quả của dapagliflozin ở mọi giá trị NT-proBNP trên bất kì biến cố nào.
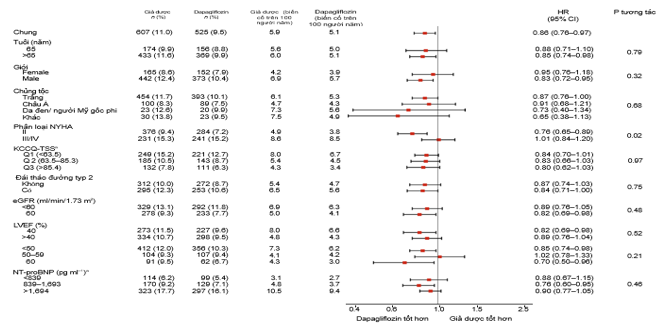
Hình 3. Hiệu quả của Dapaglifozin trên tiêu chí tử vong tim mạch theo các phân nhóm được định trước
BÀN LUẬN
Phân tích gộp từ dữ liệu bệnh nhân trên 11.007 người bệnh của 2 thử nghiệm DAPA-HF và DELIVER cho thấy khi so với giả dược, dapagliflozin 10 mg uống một lần mỗi ngày được chứng minh làm giảm nguy cơ các biến cố định trước, bao gồm tử vong do nguyên nhân tim mạch (14%), tử vong do mọi nguyên nhân (10%), tổng số lần tái nhập viện (lần đầu và các lần sau) vì suy tim (29%) và tổng gộp biến cố tử vong do nguyên nhân tim mạch, nhồi máu cơ tim hay đột quỵ (10%).
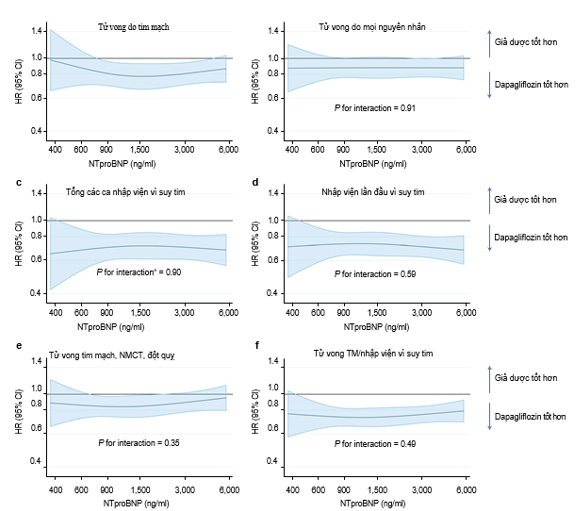
Hình 4 | Hiệu quả của dapagliflozin trên kết quả lâm sàng theo các khoảng NT-proBNP
Không có bằng chứng về sự khác biệt về hiệu quả của ở các phân nhóm bệnh nhân suy tim có PSTM khác nhau.
Lý do ban đầu để chúng tôi thiết kế một phân tích gộp của hai thử nghiệm DAPA-HF và thử nghiệm DELIVER là nhằm cung cấp bằng chứng mạnh mẽ hơn về hiệu quả của dapagliflozin trên tiên lượng của bệnh nhân so với với kết quả của các thử nghiệm riêng lẻ đã được tiến hành trước đó. Kết cục được quan tâm là tử vong do nguyên nhân tim mạch và tử vong do mọi nguyên nhân, vì trước đây không có thử nghiệm nào đủ mạnh để cho thấy hiệu quả thực sự của dapagliflozin trong cải thiện các biến cố này trên toàn bộ dải bệnh nhân suy tim, đặc biệt khi đây vẫn là một câu hỏi quan trọng về mặt lâm sàng. Dapagliflozin đã được chứng minh mang lại lợi ích trong việc cải thiện tỉ lệ tử vong do nguyên nhân tim mạch ở thử nghiệm DAPA-HF với HR là 0,82 (CI 95% 0,69–0,98) tuy nhiên phân tích trên nghiên cứu gộp cho kết quả giá trị đáng tin cậy hơn và tiên lượng chính xác về hiệu quả của điều trị với HR 0,86 (khoảng tin cậy 95% 0,76– 0,97). Dữ liệu từ phân tích gộp của DAPA-HF và DELIVER cho thấy, NNT là 68 (KTC 95% 39–281) trong trung bình 22 tháng. Kết luận tượng tự khi dùng thuốc dapagliflozin cải thiện tỷ lệ tử vong do mọi nguyên nhân có ý nghĩa thống kê.
Tỉ lệ biến cố tim mạch chính (MACE) giảm có ý nghĩa thống kê ở mức ranh giới. Tuy nhiên, lợi ích của thuốc trên phương diện cải thiện tỉ lệ tái nhập viện vì suy tim là đáng kể, tương tự như kết quả quan sát được trong các thử nghiệm riêng lẻ trước đó với thuốc ức chế kênh đồng vận SGLT2 trong điều trị suy tim. Kết quả phân tích gộp của chúng tôi cho thấy hiệu quả to lớn và bền vững của dapagliflozin giúp cải thiện kết cục chính ở bệnh nhân suy tim bất kể PSTM. Mặc dù có tồn tại tương quan đáng kể giữa mức độ khó thở theo NYHA và hiệu quả của dapagliflozin, phân độ khó thở theo NYHA và điểm KCCQ-TSS là độc lập với mọi mức độ PSTM tại thời điểm ban đầu và hiệu quả của dapagliflozin nhất quán trên toàn bộ dải điểm KCCQ-TSS.
Lý do thứ hai và cũng là lý do quan trọng hơn để chúng tôi tiến hành phân tích gộp 2 thử nghiệm DAPA-HF và DELIVER là nhằm đánh giá những phát hiện đáng ngạc nhiên được chỉ ra trong thử nghiệm EMPEROR, chính là hiệu quả giảm nguy cơ tái nhập viện khi suy tim tiến triển ở bệnh nhân dùng empagliflozin giảm khi mức LVEF tăng lên, với sự mất tác dụng rõ ràng ở những bệnh nhân có PSTM trong vùng 60–65%. Mặc dù hiệu quả từ các phương pháp điều trị có cơ chế tác động trên hệ thần kinh- thể dịch nhiều lần cho thấy lợi ích của việc dùng thuốc giảm đi ở trên bệnh nhân có PSTM lớn hơn, nhưng ảnh hưởng này không đúng với thuốc ức chế kênh đồng vận SGLT2. Chúng tôi không thấy hiệu quả khi sử dụng dapagliflozin bị giảm đi ở nhóm bệnh nhân có PSTM cao hơn trên mọi biến cố được nghiên cứu, bao gồm cả các tiêu chí chính trong nghiên cứu EMPEROR là lần tái nhập viện đầu tiên vì suy tim hoặc tử vong do nguyên nhân tim mạch, dựa trên kết quả không có ý nghĩa thống kê khi thực hiện các test kiểm định sự tương quan giữa PSTM và hiệu quả trong điều trị. Nhóm nghiên cứu cũng không thấy mối tương quan theo mức giá trị NT-proBNP nền – như một phép đo mức độ hoạt hóa của hệ thần kinh thể dịch, mặc dù ngưỡng lựa chọn giá trị NT-proBNP tối thiểu là 300 pg ml-1 và một số bệnh nhân suy tim với PSTM bảo tồn (HFpEF) có chỉ số NT-proBNP nằm dưới mức này.
Khác biệt về kết quả giữa nghiên cứu EMPEROR so với nghiên cứu này không liên quan tới sự phân bố của các nhóm PSTM khi sự phân bố này gần như tương đương nhau giữa các nghiên cứu. Phân tích gộp các nghiên cứu của dapagliflozin với cỡ mẫu nhiều hơn 1.289 bệnh nhân so với nghiên cứu tương ứng của empagliflozin. Do đó, chúng tôi cho rằng kết quả từ nghiên cứu này có lẽ cho giá trị đáng tin cậy hơn, và kết quả từ nghiên cứu EMPEROR có thể bị sai lệch, vì những kết quả từ nghiên cứu EMPEROR không được định trước và chỉ được quan sát từ một phân tích hậu kiểm (post -hoc), đồng thời mối tương quan giữa hiệu quả điều trị với các khoảng PSTM cũng chưa được làm rõ ràng. Tuy nhiên, chúng tôi không thể đưa ra kết luận chắc chắn trong trường hợp này những kết luận của chúng tôi có thể được khái quát hóa cho tất cả nhóm thuốc ức chế SGLT2 khác. Bên cạnh đó, một thử nghiệm lâm sàng ngẫu nhiên đánh giá hiệu quả của dapagliflozin trong cải thiện triệu chứng và mức độ hoạt động chức năng ở bệnh nhân suy tim có PSTM bảo tồn (HFpEF) cho thấy ảnh hưởng của thuốc là không có khác biệt trên các nhóm PSTM.
Phát hiện trong nghiên cứu của chúng tôi có ý nghĩa về mặt lâm sàng. Hiện tại, ngoại trừ thuốc lợi tiểu, để điều trị suy tim chúng ta cần biết thêm thông tin về PSTM, tuy nhiên giá trị này có thể không có ngay khi bệnh nhân nhập viện, đặc biệt là ở những cơ sở y tế có nguồn lực chăm sóc sức khỏe hạn chế , vùng sâu – vùng xa hoặc những nơi không thể tiếp cận được dịch vụ chăm sóc chuyên khoa. Lợi ích nhanh nhất có thể thu được đó là tính nhất quán trong hiệu quả của thuốc ức chế SGLT2 với mọi giá trị PSTM. Với đặc điểm không cần điều chỉnh liều cũng như tính an toàn cao, thuốc có thể được sử dụng ngay từ đầu khi bệnh nhân nhập viện, trong lúc đợi kết quả đánh giá PSTM. Một mô hình thực hành gợi ý điều trị cơ bản đầu tay với thuốc ức chế SGLT2 giúp tối đa hóa lợi ích mang lại của việc điều trị dựa trên bằng chứng ở bệnh nhân suy tim có PSTM giảm. Hơn nữa, không có thuốc điều trị nào khác cho bệnh nhân suy tim có PSTM giảm nhẹ hoặc bảo tồn được chứng minh có hiệu quả tương đương với thuốc ức chế SGLT2.
Nghiên cứu của chúng tôi có một vài điểm hạn chế. PSTM được đánh giá bởi các nhà nghiên cứu chứ không được đo đạc trong phòng thăm dò chức năng. Thông thường chúng tôi thấy có ưu tiên chữ số trong các phép đo PSTM được báo cáo. Tuy nhiên, chúng tôi hạn chế sai số bằng cách kiểm tra toàn bộ kết cục với PSTM được mô hình hóa dưới dạng một biến liên tục và sử dụng biến danh mục sử dụng miền trung điểm thay vì toàn bộ giá trị đo được. Chúng tôi cũng đặt ngưỡng giá trị lựa chọn tối thiểu với NT-proBNP là 300 pg ml-1 trong nghiên cứu DELIVER nhưng có một số bệnh nhân suy tim PSTM bảo tồn có mức NT-proBNP dưới giá trị này. Do đó, chúng tôi không thể chắc chắn về tính khái quát hóa kết quả của nghiên cứu trên những bệnh nhân này.
Kết quả từ các phân tích trên đã chứng minh rằng trên mọi bệnh nhân bị suy tim không phân biệt LVEF, dapagliflozin làm giảm đáng kể nguy cơ tử vong do tim mạch hay tử vong do mọi nguyên nhân, cũng như các biến cố tim mạch chính (MACE). Hiệu quả cải thiện bền vững với tỉ lệ tổng số lần tái nhập viện vì suy tim giảm hơn so với biến cố tử vong trên mọi giá trị PSTM. Hầu hết bệnh nhân suy tim, bất kể PSTM, đều có thể được hưởng lợi khi điều trị bằng thuốc ức chế SGLT2, mặc dù mức giảm nguy cơ tuyệt đối ARR có thấp hơn ở những bệnh nhân có PSTM cao hơn. Nghiên cứu này ủng hộ cho việc khởi đầu điều trị bệnh nhân được chẩn đoán suy tim trên lâm sàng khi không có chống chỉ định, thậm chí ngay cả khi chưa đo được giá trị PSTM.
TÀI LIỆU THAM KHẢO
Jhund, P.S., Kondo, T., Butt, J.H. et al. Dapagliflozin across the range of ejection fraction in patients with heart failure: a patient-level, pooled meta-analysis of DAPA-HF and DELIVER. Nat Med 28, 1956–1964 (2022). https://doi.org/10.1038/s41591-022-01971-4
Cảm ơn AstraZeneca đã hỗ trợ nhằm mục đích cập nhật và giáo dục y khoa.







