Thực tế xu hướng hiệu quả khác biệt không đạt được mức ý nghĩa thống kê được cho là do thiếu độ mạnh và thiết kế 2×2, dẫn đến điều trị chéo (crossover).50 Thời gian trung bình của nghiên cứu ngắn hơn cũng góp phần gây ra thiếu hiệu quả.
Ji-Guang wang1, Eduardo Pimenta2, Frank Chwallek3
1 Trung tâm nghiên cứu dịch tễ học và thử nghiệm lâm sàng, Viện Tăng Huyết Áp Shanghai, bệnh viện Ruijin, trường Đại học Y khoa Shanghai Jiaotong, Shanghai, Cộng Hòa Nhân dân Trung Hoa.
2Boehringer ingelheim, Sydney, NSw, Úc.
3Boehringer ingelheim Pharma, Biberach an der Riss, Đức.
Biên dịch: Th.S, B.S Nguyễn Văn Tân
Khoa Lão Khoa, BV Đại Học Y Dược TP HCM
{article 1087}• {link}{title}{/link}{/article}
Một phân tích thăm dò post hoc cho thấy tỷ lệ đột quỵ tái phát thấp ở nhóm telmisartan so với điều trị chuẩn sau 6 tháng. Kết quả tương tự cũng được chứng minh trong nghiên cứu HOPE và PROGRESS, với ít hoặc không có các lợi ích tim mạch rõ ràng được thấy trong 6 tháng đầu theo dõi sau điều trị qua việc giảm từ từ và liên tục tỷ lệ đột quỵ và các biến cố tim mạch nặng. Phân nhỏ dữ liệu từ nghiên cứu PROGRESS chỉ tập trung trên 40% bệnh nhân được điều trị rất sớm sau đột quỵ (≤10 ngày) cho thấy không có hại trong 30 ngày đầu tiên của nghiên cứu.34
Mặc dù kết quả của nghiên cứu PRoFESS có vẽ khác biệt so với những gì thấy được trong nghiên cứu PROGRESS (hạ áp lâu dài làm giảm được nguy cơ đột quỵ tái phát), nhưng giữa hai nghiên cứu này cũng có một số điểm khác biệt rõ ràng. Thứ nhất, dân số bệnh nhân khác biệt nhau giữa hai nghiên cứu. Nghiên cứu PRoFESS khảo sát trong thời điểm đầu tiên của thử nghiệm sau đột quỵ tái phát và thậm chí trong “giai đoạn tổn thương” (40% trong 10 ngày đầu sau đột quỵ được đưa vào nghiên cứu, gần 70% trong 1 tháng), giai đoạn này thuốc điều trị THA không được khuyến cáo.51 Thứ hai, tại thời điểm bắt đầu nghiên cứu, huyết áp trung bình trong nghiên cứu PROGRESS27 cao hơn trong nghiên cứu PRoFESS. Thứ ba, đa phần bệnh nhân (58%) trong nghiên cứu PROGRESS được thiết kế điều trị kết hợp perindopril + indapamide, mà điều này làm giảm huyết áp tới mức thật sự (12,3/5,0 mmHg), so với đơn trị liệu với perindopril (4,9/2,8 mmHg). Giảm đột quỵ trong nghiên cứu PROGRESS không được thấy trong số những bệnh nhân được điều trị với perindopril đơn trị liệu mặc dù có giảm huyết áp. Do đó, thời gian ngắn từ khi đột quỵ khởi phát, việc giảm huyết áp ít và mức độ hạ thấp huyết áp ban đầu ít hơn có thể phần nào giải thích sự khác biệt rõ ràng trong kết quả của nghiên cứu PROGRESS.
Nhiên cứu ONTARGET (ONgoing Telmisart an Alone and in combination with Ramipril Global Endpoint Trial)35 là nghiên cứu so sánh đối đầu lớn đầu tiên giữa telmisartan và ramipril với mục đích chứng minh các lợi ích bảo vệ tim mạch của thuốc sau. Nghiên cứu ONTARGET thực hiện sau nghiên cứu HOPE (ramipril đã được chứng minh giảm nguy cơ tim mạch ở dân số bệnh nhân tương tự so với giả dược).36 ONTARGET được thiết kế ngẫu nhiên, mù đôi trên những bệnh nhân có bệnh mạch máu hoặc đái tháo đường có tổn thương cơ quan đích nhưng gần như kiểm soát được huyết áp (huyết áp trước nghiên cứu là 141,8/82,1 mmHg) và không có suy tim. Tổng số 25.620 bệnh nhân được phân ngẫu nhiên điều trị mỗi ngày với telmisartan 80 mg, ramipril 10 mg hoặc kết hợp cả hai thuốc, với thời gian theo dõi trung vị 56 tháng (bảng 1).35 Huyết áp trung bình giảm thấp hơn và hằng định ở nhóm telmisartan so với ramipril (- 0,9/- 0,6 mmHg). Biến cố tử vong chính từ nguyên nhân tim mạch, nhồi máu cơ tim, đột quỵ hoặc nhập viện vì suy tim xảy ra với tỷ lệ phần trăm tương tự cho nhóm ramipril (16,5%) và telmisartan (16,7%) (bảng 1 và hình 2B); nguy cơ tương đối 1,01, CI 95% 0,94-1,09; P=0,004 cho so sánh không hơn kém. Kết quả tương tự cũng được thấy trong các biến cố phụ bao gồm tử vong tim mạch, nhồi máu cơ tim hoặc đột quỵ (tiêu chí chính trong HOPE): ramipril (14,1%) so với telmisartan (13,9%) (nguy cơ tương đối 0,99, CI 95% 0,91-1,07; P=0,001 cho so sánh không hơn kém). Nhóm telmisartan có tỷ lệ ho (1,1% so với 4,2%, P<0,001) và phù mạch (0,1% so với 0,3%, P=0,01) thấp hơn, nhưng tỷ lệ tụt huyết áp có triệu chứng cao hơn (2,6% so với 1,7%, P<0,001) nhóm ramipril.35 Tổng số và tỷ lệ ngừng telmisartan thấp hơn có ý nghĩa so với nhóm ramipril trong suốt quá trình thử nghiệm (23,0% so với 24,5%, P=0,02) 35 (hình 3). Điều trị kết hợp telmisartan và ramipril có liên quan đến biến cố nặng nhiều hơn mà không làm gia tăng lợi ích mặc dù huyết áp được giảm nhiều hơn.35 Các biến cố kết hợp trên thận bao gồm lọc máu, tăng creatinine gấp đôi và tử vong, thì tương tự giữa telmisartan và ramipril. Gia tăng đạm niệu giảm ý nghĩa ở nhóm telmisartan so với ramipril (P=0,004), trong khi tỷ lệ độ lọc cầu thận ước tính giảm ít nhất ở nhóm ramipril so với telmisartan (P<0,0001).52 Nhìn chung, các tác giả kết luận rằng telmisartan có hiệu quả ích lợi trên chức năng thận tương tự như ramipril.
Nghiên cứ TRANSCEND TRANSCEND (Telmisartan Randomised AssessmeNt Study in ACE iNtolerant subjects with cardiovascular Disease)33 là nghiên cứu đầu tiên khảo sát hiệu quả của ARB (telmisartan) trên bệnh nhân không dung nạp với ức chế ACE. Trong nghiên cứu này,33 5.926 bệnh nhân không dung nạp với ức chế ACE được phân ngẫu nhiên dùng telmisartan 80 mg mỗi ngày hoặc giả dược cùng với điều trị chuẩn trong thời gian theo dõi trung bình 56 tháng. Huyết áp trung bình tại thời điểm bắt đầu nghiên cứu của các bệnh nhân được phân ngẫu nhiên là 141,0/81,9 mmHg. Huyết áp trung bình ở nhóm temisartan thấp hơn nhóm giả dược trong thời gian nghiên cứu (sự khác biệt có ý nghĩa của huyết áp trung bình giữa các nhóm là 4,0/2,2 mmHg. Tiêu chí chính như tử vong do tim mạch, nhồi máu cơ tim, đột quỵ hoặc nhập viện vì suy tim gặp ở một số bệnh nhân trong nhóm telmisartan hơn so với giả dược, nhưng sự khác biệt này không có ý nghĩa thống kê (15,7% so với 17,0%, HR 0,92, CI 95% 0,81 – 1,05; P=0,216 (hình 2C).33 Nghiên cứu này không đủ mạnh vì có tần suất biến cố tim mạch thấp hơn những gì dự tính khi dựa trên nghiên cứu HOPE; điều này có thể do các điều trị nền cao hơn như dùng aspirin và statin trong nghiên cứu ONTARGET/TRANSCEND.53 Tuy nhiên, các biến thứ phát bao gồm tử vong tim mạch, nhồi máu cơ tim hoặc đột quỵ xảy ra ở nhóm telmisartan thấp hơn có ý nghĩa thống kê so với giả dược (13% so với 14,8%, HR 0,87, CI 95% 0,76 -1,00; P=0,048). Có sự giảm khoảng 8% trong tiêu chí chính và 13% trong các tiêu chí phụ ở nhóm telmisartan so với giả dược. Telmisartan được dung nạp tốt hơn trong dân số bệnh nhân không dung nạp với ức chế ACE.33
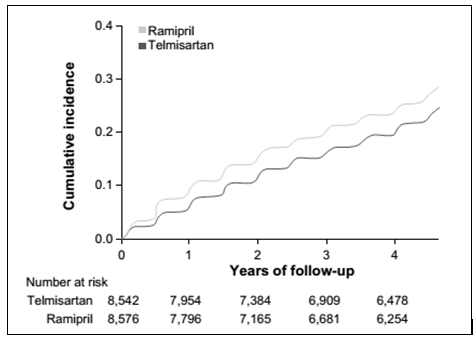
Hình 3.Các tỷ lệ ngưng telmisartan và ramipril trong nghiên cứu ONTARGET.
Nguồn:Sleight P. Clinical evidence from ONTARGeT: the value of an angiotensin iireceptor blocker and an angiotensin-converting enzyme inhibitor. J Hypertens Suppl. 2009;27(5):S23–S29. 82
BÀN LUẬN
Hai thuốc telmisartan và perindopril đều cho thấy có hiệu quả trên điều trị THA và giảm nguy cơ tim mạch. Các thử nghiêm so sánh đối đầu, telmisartan cho thấy có hiệu quả điều trị THA hơi cao hơn so với perindopril, mặc dù sự khác biệt trong hạ thấp huyết áp tương đối nhỏ.22,23 Kiểm soát huyết áp tốt hơn với telmisartan so với perindopril và các ức chế ACE khác như ramipril, lisinopril và enalapril cũng được thấy trong phân tích gộp ngẫu nhiên, có đối chứng trên bệnh nhân THA.54 Cả telmisartan và perindopril đều cho thấy có hiệu quả hạ áp kéo dài trong 24 giờ,14,15 và mức độ hạ áp thì quan trọng như nhau52,55-58 trong dự phòng các biến cố tim mạch và mạch máu não; tuy nhiên, telmisartan, cũng như tất cả các ARB khác, có liên quan đến các tác dụng phụ của thuốc thấp hơn và được dung nạp tốt hơn so với perindopril và các ức chế ACE khác.54,59 Sự tuân thủ điều trị thấp là một trong những nguyên nhân của kiểm soát huyết áp kém 12 và gia tăng nguy cơ tim mạch.60,61 Điều trị với telmisartan rõ ràng có sự tuân thủ tốt hơn so với ức chế ACE.59
Các chứng cứ lợi ích trên tim mạch của perindopril chủ yếu được chứng minh trên bệnh nhân THA, và với điều trị phối hợp trong các thử nghiệm có đối chứng-giả dược. Việc giảm huyết áp được thấy trong các thử nghiệm này và thiếu nhóm chứng thực sự gây khó khăn cho kết luận có hay không các lợi ích trên tim mạch là do hạ thấp huyết áp hay vượt xa hơn các lợi ích của hạ áp. Mặc dù sự khác biệt này có thể được hiệu chỉnh về mặt thống kê, nhưng chúng đã giảm đi độ tin cậy trong việc có hay không hiệu quả của hạ thấp huyết áp thật sự. Hơn nữa, đơn trị liệu với perindopril không dự phòng được đột quỵ, mặc dù có giảm được huyết áp trong EUROPA và PROGRESS, và không giảm được tần suất của điều trị tái tưới máu trong EUROPA. Một tổng quan các kết quả từ nghiên cứu ASCOT-BLA, PROGRESS và EUROPA62 cũng cho thấy giảm được các biến cố tim mạch với perindopril phần lớn là do giảm huyết áp, với hạ thấp huyết áp nhiều hơn có liên quan đến giảm các biến cố tim mạch nhiều hơn trong các nghiên cứu này. Giảm các biến cố tim mạch tối đa khi perindopril được kết hợp với hoặc là amlodipin hay indapamide. Nghiên cứu PREAMI30 có thời gian ngắn khoảng 1 năm, và cho thấy không có mối liên quan đến biến cố lâm sàng tốt hơn, mặc dù điều trị với perindopril cho thấy giảm được sự tiến triển của tái cấu trúc thất trái.
Ngược lại với các nghiên cứu biến cố trên tim mạch của perindopril, các nghiên cứu với telmisartan thực hiện trên những bệnh nhân có huyết áp được kiểm soát tại thời điểm ban đầu. ONTARGET là một nghiên cứu lâm sàng lớn nhất so sánh hiệu quả bảo vệ tim mạch của ức chế ACE với ARB trong các nghiên cứu so sánh đối đầu. Có sự khác biệt huyết áp tối thiểu tại thời điểm cuối của nghiên cứu và đơn trị liệu tích cực cũng được so sánh. Các biến cố chính và phụ,35 cũng như các biến cố kết hợp trên thận,52 xảy ra với tỷ lệ tương tự trên nhóm telmisartan và ramipril. Trong nghiên cứu TRANSCEND,33 biến cố chính xảy ra ở nhóm telmisartan ít hơn so với giả dược, nhưng sự khác biệt không có ý nghĩa về mặt thống kê; các biến cố phụ bao gồm tử vong do tim mạch, nhồi máu cơ tim hoặc đột quỵ xảy ra ở nhóm telmisartan ít hơn có ý nghĩa so với giả dược, và telmisartan được dung nạp tốt hơn so với ức chế ACE.33 Dựa trên các phát hiện này, chỉ có telmisartan trong nhóm ARB được chấp thuận để làm giảm tử suất tim mạch trên những bệnh nhân có biểu hiện bệnh tim mạch do huyết khối xơ vữa (tiền sử bệnh động mạch vành, đột quỵ hoặc bệnh động mạch ngoại biên) hoặc đái tháo đường với chứng cứ có tổn thương cơ quan đích.15 Sự thiếu hiệu quả của telmisartan trong nghiên cứu PRoFESS được cho là do thiết kế nghiên cứu 2×2, thiếu độ mạnh thống kê và thời gian nghiên cứu ngắn do kết thúc sớm.50 Trong PROGRESS, perindopril đơn trị liệu không có hiệu quả trên dự phòng đột quỵ và kết quả là giảm huyết áp ở mức vừa phải so với điều trị kết hợp.27 Kết quả tương tự cũng đã được thấy trong EUROPA về dự phòng đột quỵ của perindopril.
Một phân tích quan sát post hoc khác của PRoFESS cho thấy trong số những bệnh nhân đột quỵ thiếu máu cục bộ không do thuyên tắc từ tim gần đây, mức huyết áp tâm thu trong thời gian theo dõi ở nhóm rất thấp- bình thường (<120 mmHg), cao (140 đến <150 mmHg) hoặc rất cao (≥150 mmHg) có liên quan đến gia tăng nguy cơ đột quỵ tái phát. Mối liên quan giữa hình J (J-shaped) của huyết áp tâm thu với nguy cơ tim mạch tái phát sau đột quỵ thì rõ ràng nhất trong 90-180 ngày đầu tiên sau biến cố.63 Trong nghiên cứu COSSACS (Continue or Stop post-Stroke Antihypertensives Collaborative Study), bệnh nhân được đưa vào nghiên cứu trong 48 giờ sau đột quỵ và liều sau cùng của thuốc hạ áp, không có sự khác biệt quan trọng nào được thấy sau 2 tuần trên tỷ lệ biến cố nặng, tử vong tại thời điểm 6 tháng hoặc các biến số tim mạch nặng giữa các nhóm mà trước đó thuốc hạ áp được dùng liên tục hoặc ngưng.64
Các lợi ích bảo vệ tim mạch khác cũng đã được thấy với telmisartan và perindopril. Telmisartan và perindopril có tác dụng chống huyết khối cùng với giảm hoặc bình thường hóa huyết áp một cách có ý nghĩa ở những bệnh nhân tăng huyết áp nguyên phát chưa được điều trị từ nhẹ đến trung bình sau 1 tháng điều trị.26 Telmisartan hơn hẳn perindopril trong cải thiện độ cứng động mạch trên bệnh nhân THA,65 và hiệu quả hơn perindopril trên sự gia tăng adiponectin và ức chế aldosterone ở bệnh nhân THA nguyên phát.66 Trong nghiên cứu PERTINENT (PERindopril-Thrombosis, InflammatioN, Endothelial dysfunction, and Neurohormonal activation Trial), một phân tích nhỏ từ EUROPA, perindopril cho thấy cải thiện được chức năng nội mô bằng cách gia tăng bradykinin và giảm nồng độ angotensin II.67 Trên bệnh nhân có bệnh động mạch vành, perindopril cho thấy có ưu điểm hơn các ức chế ACE khác tại mức ức chế ACE mô và có tính chọn lọc tương đối với bradykinin.68 Gia tăng nồng độ bradykinin dẫn đến hoạt hóa các peptide tiền viêm và phóng thích tại chổ histamin, gây ra tăng nhạy cảm phản xạ ho.69
Một số phân tích gộp đã so sánh ARB với ức chế ACE, với các kết quả khác nhau, tùy thuộc vào các thử nghiệm đưa vào trong phân tích gộp. Cả hai thuốc ARB và ức chế ACE đều được ghi nhận có hiệu quả ngang nhau trong giảm nguy cơ nhồi máu cơ tim, tử vong do tim mạch và tử vong toàn bộ;53,70,71 trong dự phòng rung nhĩ72 và giảm tỷ lệ đái tháo đường típ 2 mới được chẩn đoán;73 và ARB cho thấy có hiệu quả hơn ức chế ACE trong dự phòng đột quỵ.71 Một phân tích gộp của 9 thử nghiệm lâm sàng ngẫu nhiên so sánh điều trị 62.605 bệnh nhân THA không cho thấy lợi ích hạ áp vượt trội của ức chế ACE.74 Một phân tích tổng hợp của 20 thử nghiệm tử suất-bệnh suất tim mạch cho thấy điều trị với ức chế RAS làm giảm tương đối 5% tử vong do mọi nguyên nhân trong dân số có huyết áp cao, nhưng lợi ích này phần lớn do ức chế ACE, còn ARB có hiệu quả trung tính.75 Phân tích cũng cho thấy giảm tử vong nhiều ở các thử nghiệm có mức huyết áp tâm thu cao hơn tại thời điểm bắt đầu nghiên cứu và ở những người mà huyết áp tâm thu trung bình giảm nhiều nhất tại thời điểm cuối của quá trình điều trị. Tuy nhiên, cần phải chú ý là các thử nghiệm này cho thấy lợi ích lớn nhất của ức chế ACE trong các phân tích gộp dùng phác đồ điều trị mà trong đó ức chế ACE là chọn lựa thứ hai, như trong ASCOT-BPLA và HYVET.76
Một phân tích tổng hợp các thử nghiệm lâm sàng có đối chứng- giả dược gần đây khác trên những bệnh nhân nguy cơ cao mà không có suy tim cho thấy ức chế ACE là một nhóm thuốc làm giảm được tử vong do mọi nguyên nhân và tử vong do tim mạch, cũng như tử suất tim mạch và đái tháo đường mới khởi phát, trong khi đó ARB làm giảm được biến cố kết hợp của tử vong do tim mạch, nhồi máu cơ tim và đột quỵ và nguy cơ của đái tháo đường mới khởi phát nhưng không giảm nguy cơ tử vong do mọi nguyên nhân, nhồi máu cơ tim và suy tim mới khởi phát.77 Các thử nghiệm ức chế ACE trong phân tích này hầu hết thu thập những bệnh nhân có bệnh xơ vữa mạch vành hoặc mạch máu khác và thử nghiệm ARB hầu hết thu thập những bệnh nhân bị đái tháo đường hoặc rối loạn dung nạp đường huyết.77
Khuyến cáo của Hội Tăng Huyết Áp/Hội Tim Mạch Châu Âu nhấn mạnh rằng sự vượt trội của một nhóm thuốc hơn một nhóm thuốc khác trên một số biên cố được thấy trong các phân tích gộp khác nhau phần lớn phụ thuộc vào sai lệch chọn lựa của các thử nghiệm, và phân tích gộp lớn nhất hiện nay không cho thấy sự khác biệt thật sự về mặt lâm sàng giữa các nhóm thuốc.12 Phân tích gộp là công cụ thống kê chủ yếu sử dụng dữ liệu gộp từ các nghiên cứu nhỏ để đưa ra giả thiết và tính toán số lượng bệnh nhân cần để thực hiện giả thiết phát sinh với một cỡ mẫu lớn, ngẫu nhiên và có đối chứng.78 Phân tích tổng hợp cũng có những khuyết điểm, gồm nhiều nhưng không phải không có những sai lệch trong xuất bản, chọn lựa nghiên cứu, sự khác biệt trong dân số nghiên cứu, và các chọn lựa điều trị hiện hành.78-80 Sự khác biệt giữa các phân tích gộp cũng một phần giải thích sự khác nhau giữa các thuốc trong mỗi nhóm. Ví dụ, trong một nghiên cứu đoàn hệ hồi cứu gần đây trên một số lượng lớn bệnh nhân bị đái tháo đường >66 tuổi dùng ARB, điều trị với telmisartan và valsartan có liên quan đến giảm nguy cơ nhập viện vì nhồi máu cơ tim cấp, đột quỵ hoặc suy tim so với candesartan, irbesartan và losartan và cho thấy sự khác biệt về hiệu quả giữa các thuốc trong cùng nhóm.81 Vì những lý do này, chứng cứ tốt nhất phải có nguồn gốc từ các thử nghiệm lâm sàng có đối chứng, ngẫu nhiên với cở mẫu lớn, dẫu cho có một số thử nghiệm như vậy trên những bệnh nhân không bị suy tim (ONTARGET35 là một ngoại lệ cần chú ý). Mặc dù phân tích gộp cung cấp thông tin quan trọng về hiệu quả của nhóm thuốc, nhưng cách tiếp cận tốt nhất cho điều trị là dựa trên từng bệnh nhân cụ thể với những chứng cứ có lợi của từng loại thuốc hơn là khuyến cáo dựa trên “hiệu quả nhóm” để đạt được các mục tiêu điều trị.
KẾT LUẬN
Tăng huyết áp là một yếu tố nguy cơ tim mạch chính, và chiến lược điều trị hạ áp về cơ bản làm giảm được nguy cơ. Ức chế ACE và ARB được khuyến cáo như là chọn lựa điều trị hàng đầu cho bệnh nhân THA. Cả hai nhóm thuốc này cũng đã được chứng minh có nhiều lợi ích bảo vệ trên hệ tim mạch, mặc dù điều này có thể thay đổi giữa các thuốc khác nhau trong mỗi nhóm do sự khác biệt về mặt dược lý. Các thử nghiệm tổng quan ở đây cho thấy perindopril và telmisartan là những thuốc hạ áp có tác dụng kéo dài với hiệu quả hạ áp và tính dung nạp đã được chứng minh và được hỗ trợ bởi những chứng cứ thực tế trên các thử nghiệm kết cục tim mạch. Tuy nhiên, quan trọng hơn nữa, chứng cứ cho perindopril được lấy từ các thử nghiệm trên bệnh nhân THA (những người mà hiệu quả hạ áp được kết hợp với hiệu quả dược lý của thuốc khác), trong khi các chứng cứ bảo vệ tim mạch của telmisartan có được từ các bệnh nhân có huyết áp được kiểm soát.
TÀI LIỆU THAM KHẢO
1. Atlas SA. The renin-angiotensin aldosterone system: pathophysiological role and pharmacologic inhibition. J Manag Care Pharm. 2007;13(8 Suppl B):9–20.
2. Montani JP, Van Vliet BN. General physiology and pathophysiology of the renin-angiotensin system. In: Unger T, Schölkens BA, editors. Angiotensin Vol. II. Heidelberg: Springer; 2004:548.
3. Dzau V. The cardiovascular continuum and renin-angiotensin- aldosterone
system blockade. J Hypertens Suppl. 2005;23(1):S9–S17.
4. Unger T. The role of the renin-angiotensin system in the development
of cardiovascular disease. Am J Cardiol. 2002;89(2A):3A–9A.
5. Asmar R. Telmisartan in high cardiovascular risk patients. Eur Cardiol Rev. 2012;8(1):10–16.
6. Schmieder RE, Hilgers KF, Schlaich MP, Schmidt BM. Renin-angiotensin system and cardiovascular risk. Lancet. 2007;369(9568):1208–1219.
7. Verdecchia P, Gentile G, Angeli F, Reboldi G. Beyond blood pressure: evidence for cardiovascular, cerebrovascular, and renal protective effects of renin-angiotensin system blockers. Ther Adv Cardiovasc Dis. 2012;6(2):81–91.
8. [No authors listed]. KDIGO clinical practice guideline for the management of blood pressure in chronic kidney disease. Kidney Int Suppl. 2012;2(5):338–414.
9. Berl T. Angiotensin-converting enzyme inhibitors versus AT1 receptor antagonist in cardiovascular and renal protection: the case for AT1 receptor antagonist. J Am Soc Nephrol. 2004;15 Suppl 1:S71–S76.
10. Poulter N. ARBs in hypertension. Br J Cardiol. 2010;17:s6–s9.
11. American Diabetes Association. Standards of medical care in diabetes – 2013. Diabetes Care. 2013;36 Suppl 1:S11–S66.
12. Mancia G, Fagard R, Narkiewicz K, et al. 2013 ESH/ESC guidelines for the management of arterial hypertension: the Task Force for the management of arterial hypertension of the European Society of Hypertension (ESH) and of the European Society of Cardiology (ESC). Eur Heart J. 2013;31(7):1281–1357.
13. McMurray JJ, Adamopoulos S, Anker SD, et al. ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure 2012: The Task Force for the Diagnosis and Treatment of Acute and Chronic Heart Failure 2012 of the European Society of Cardiology. Developed in collaboration with the Heart Failure Association (HFA) of the ESC. Eur Heart J. 2012;33(14):1787–1847.
14. Servier Laboratories. Coversyl (arginine): summary of product characteristics. Neuilly-sur-Seine, France: Servier Laboratories; 2009.
15. Boehringer Ingelheim. Micardis (telmisartan) tablets [prescribing information]. Ingelheim, Germany: Boehringer Ingelheim; 2011.
16. Maillard MP, Perregaux C, Centeno C, et al. In vitro and in vivo characterization of the activity of telmisartan: an insurmountable angiotensin II receptor antagonist. J Pharmacol Exp Ther. 2002;302(3):1089–1095.
17. Battershill AJ, Scott LJ. Telmisartan: a review of its use in the management of hypertension. Drugs. 2006;66(1):51–83.
18. Hurst M, Jarvis B. Perindopril: an updated review of its use in hypertension. Drugs. 2001;61(6):867–896.
19. Sharpe M, Jarvis B, Goa KL. Telmisartan: a review of its use in hypertension. Drugs. 2001;61(10):1501–1529.
20. Thomson A, Greenacre M. Perindopril: the evidence of its therapeutic impact in hypertension. Core Evid. 2007;2(1):63–79.
21. Todd PA, Fitton A. Perindopril. A review of its pharmacological properties and therapeutic use in cardiovascular disorders. Drugs. 1991;42(1):90–114.
22. Nalbantgil I, Nalbantgil S, Ozerkan F, et al. The efficacy of telmisartan compared with perindopril in patients with mild-to-moderate hypertension. Int J Clin Pract Suppl. 2004;(145):50–54.
23. Ragot S, Ezzaher A, Meunier A, Poterre M, Bourkaib R, Herpin D. Comparison of trough effect of telmisartan vs perindopril using self blood pressure measurement: EVERESTE study. J Hum Hypertens. 2002;16(12):865–873.
24. Ghiadoni L, Magagna A, Versari D, et al. Different effect of antihypertensive drugs on conduit artery endothelial function. Hypertension. 2003;41(6):1281–1286.
25. Peng X, Lin Z, Zhao Y, Huang P. Effect of telmisartan on left ventricular hypertrophy in elderly patients with diabetes mellitus and essential hypertension. Zhonghua Lao Nian Yi Xue Za Zhi. 2005;24(6): 435–437.
26. Remková A, Kratochvílova H, Durina J. Impact of the therapy by renin-angiotensin system targeting antihypertensive agents perindopril versus telmisartan on prothrombotic state in essential hypertension. J Hum Hypertens. 2008;22(5):338–345.
27. PROGRESS Collaborative Group. Randomised trial of a perindoprilbased blood-pressure-lowering regimen among 6,105 individuals with previous stroke or transient ischaemic attack. Lancet. 2001;358(9287): 1033–1041.
28. Cleland JG, Tendera M, Adamus J, Freemantle N, Polonski L, Taylor J. The perindopril in elderly people with chronic heart failure (PEP-CHF) study. Eur Heart J. 2006;27(19):2338–2345.
29. Dahlof B, Sever PS, Poulter NR, et al. Prevention of cardiovascular events with an antihypertensive regimen of amlodipine adding perindopril as required versus atenolol adding bendroflumethiazide as required, in the Anglo-Scandinavian Cardiac Outcomes Trial – Blood Pressure Lowering Arm (ASCOT-BPLA): a multicentre randomised controlled trial. Lancet. 2005;366(9489):895–906.
30. Ferrari R. Effects of angiotensin-converting enzyme inhibition with perindopril on left ventricular remodeling and clinical outcome: results of the randomized Perindopril and Remodeling in Elderly with Acute Myocardial Infarction (PREAMI) study. Arch Intern Med. 2006;166(6): 659–666.
31. Fox KM. Efficacy of perindopril in reduction of cardiovascular events among patients with stable coronary artery disease: randomised, doubleblind, placebo-controlled, multicentre trial (the EUROPA study). Lancet. 2003;362(9386):782–788.
32. Patel A, MacMahon S, Chalmers J, et al. Effects of a fixed combination of perindopril and indapamide on macrovascular and microvascular outcomes in patients with type 2 diabetes mellitus (the ADVANCE trial): a randomised controlled trial. Lancet. 2007;370(9590):829–840.
33. Yusuf S, Teo K, Anderson C, et al. Effects of the angiotensin-receptor blocker telmisartan on cardiovascular events in high-risk patients intolerant to angiotensin-converting enzyme inhibitors: a randomised controlled trial. Lancet. 2008;372(9644):1174–1183.
34. Yusuf S, Diener HC, Sacco RL, et al. Telmisartan to prevent recurrent stroke and cardiovascular events. N Engl J Med. 2008;359(12): 1225–1237.
35. Yusuf S, Teo KK, Pogue J, et al. Telmisartan, ramipril, or both in patients at high risk for vascular events. N Engl J Med. 2008;358(15): 1547–1559.
36. Yusuf S, Sleight P, Pogue J, Bosch J, Davies R, Dagenais G. Effects of an angiotensin-converting-enzyme inhibitor, ramipril, on cardiovascular events in high-risk patients. The Heart Outcomes Prevention EvaluationStudy Investigators. N Engl J Med. 2000;342(3):145–153.
37. Staessen JA, Wang J. Blood-pressure lowering for the secondary prevention of stroke. Lancet. 2001;358(9287):1026–1027.
38. Beckett NS, Peters R, Fletcher AE, et al. Treatment of hypertension in patients 80 years of age or older. N Engl J Med. 2008;358(18): 1887–1898.
39. Beckett N, Peters R, Tuomilehto J, et al. Immediate and late benefits of treating very elderly people with hypertension: results from active treatment extension to Hypertension in the Very Elderly randomised controlled trial. BMJ. 2012;344:d7541.
40. Mancia G, Laurent S, Agabiti-Rosei E, et al. Reappraisal of European guidelines on hypertension management: a European Society of Hypertension Task Force document. J Hypertens. 2009;27(11):2121–2158.
41. Kaplan NM. Vascular outcome in type 2 diabetes: an ADVANCE? Lancet. 2007;370(9590):804–805.
42. Julius S, Kjeldsen SE, Weber M, et al. Outcomes in hypertensive patients at high cardiovascular risk treated with regimens based on valsartan or amlodipine: the VALUE randomised trial. Lancet. 2004;363(9426): 2022–2031.
43. Weber MA, Julius S, Kjeldsen SE, et al. Blood pressure dependent and independent effects of antihypertensive treatment on clinical events in the VALUE Trial. Lancet. 2004;363(9426):2049–2051.
44. Williams B, Lacy PS, Thom SM, et al. Differential impact of blood pressure-lowering drugs on central aortic pressure and clinical outcomes: principal results of the Conduit Artery Function Evaluation (CAFE) study. Circulation. 2006;113(9):1213–1225.
45. Jamerson K, Weber MA, Bakris GL, et al. Benazepril plus amlodipine or hydrochlorothiazide for hypertension in high-risk patients. N Engl J Med. 2008;359(23):2417–2428.
46. Neldam S, Edwards C. Telmisartan plus HCTZ vs amlodipine plus HCTZ in older patients with systolic hypertension: results from a large ambulatory blood pressure monitoring study. Am J Geriatr Cardiol. 2006;15(3):151–160.
47. Neutel JM, Mancia G, Black HR, et al. Single-pill combination of telmisartan/amlodipine in patients with severe hypertension: results from the TEAMSTA severe HTN study. J Clin Hypertens (Greenwich). 2012;14(4):206–215.
48. Sharma AM, Davidson J, Koval S, Lacourciere Y. Telmisartan/hydrochlorothiazide versus valsartan/hydrochlorothiazide in obese hypertensive patients with type 2 diabetes: the SMOOTH study. Cardiovasc Diabetol. 2007;6:28.
49. European Commission. Annex II: Scientif ic conclusions and grounds for amendment of the summary of product characteristics presented by the EMEA. Available from: http://ec.europa.eu/health/documents/community-register/2005/2005110710227/anx_10227_en.pdf. Accessed February 28, 2014.
50. McInnes GT. Telmisartan to prevent recurrent stroke: the PRoFESS study: was the baby thrown out with the bathwater? Stroke. 2009;40(5): 1938–1940.
51. Adams HP Jr, del ZG, Alberts MJ, et al. Guidelines for the early management of adults with ischemic stroke: a guideline from the American Heart Association/American Stroke Association Stroke Council, Clinical Cardiology Council, Cardiovascular Radiology and Intervention Council, and the Atherosclerotic Peripheral Vascular Disease and Quality of Care Outcomes in Research Interdisciplinary Working Groups: the American Academy of Neurology affirms the value of this guideline as an educational tool for neurologists. Stroke. 2007;38(5):1655–1711.
52. Mann JF, Schmieder RE, McQueen M, et al. Renal outcomes with telmisartan, ramipril, or both, in people at high vascular risk (the ONTARGET study): a multicentre, randomised, double-blind, controlled trial. Lancet. 2008;372(9638):547–553.
53. Dagenais GR. Vascular protection: telmisartan in the ONTARGET trial programme. Eur Heart J Suppl. 2009;11 Suppl F:F47–F53.
54. Zou Z, Xi GL, Yuan HB, Zhu QF, Shi XY. Telmisartan versus angiotension [sic]-converting enzyme inhibitors in the treatment of hypertension: a meta-analysis of randomized controlled trials. J Hum Hypertens. 2009;23(5):339–349.
55. Dolan E, Stanton A, Thijs L, et al. Superiority of ambulatory over clinic blood pressure measurement in predicting mortality: the Dublin outcome study. Hypertension. 2005;46(1):156–161.
56. White WB. Ambulatory blood pressure as a predictor of target organ disease and outcome in the hypertensive patient. Blood Press Monit. 1999;4(3–4):181–184.
57. Turnbull F. Effects of different blood-pressure-lowering regimens on major cardiovascular events: results of prospectively-designed overviews of randomised trials. Lancet. 2003;362(9395):1527–1535.
58. Wang JG, Li Y, Franklin SS, Safar M. Prevention of stroke and myocardial infarction by amlodipine and angiotensin receptor blockers: a quantitative overview. Hypertension. 2007;50(1):181–188.
59. Mancia G, Schumacher H. Incidence of adverse events with telmisartan compared with ACE inhibitors: evidence from a pooled analysis of clinical trials. Patient Prefer Adherence. 2012;6:1–9.
60. Esposti LD, Saragoni S, Benemei S, et al. Adherence to antihypertensive medications and health outcomes among newly treated hypertensive patients. Clinicoecon Outcomes Res. 2011;3:47–54.
61. Mazzaglia G, Ambrosioni E, Alacqua M, et al. Adherence to antihypertensive medications and cardiovascular morbidity among newly diagnosed hypertensive patients. Circulation. 2009;120(16):1598–1605.
62. Campbell DJ. A review of perindopril in the reduction of cardiovascular events. Vasc Health Risk Manag. 2006;2(2):117–124.
63. Ovbiagele B, Diener HC, Yusuf S, et al. Level of systolic blood pressure within the normal range and risk of recurrent stroke. JAMA. 2011;306(19):2137–2144.
64. Robinson TG, Potter JF, Ford GA, et al. Effects of antihypertensive treatment after acute stroke in the Continue or Stop Post-Stroke Antihypertensives Collaborative Study (COSSACS): a prospective, randomised, open, blinded-endpoint trial. Lancet Neurol. 2010;9(8): 767–775.
65. Li Y, Ma SM, Du M, Chu WW, Cheng XM. Perindopril, amlodipine and telmisartan improve arterial stiffness in patients with hypertension. Zhonghua Xin Xue Guan Bing Za Zhi. 2009;37(10):908–912.
66. Nakamura T, Kawachi K, Saito Y, et al. Effects of ARB or ACEinhibitor administration on plasma levels of aldosterone and adiponectin in hypertension. Int Heart J. 2009;50(4):501–512.
67. Ceconi C, Fox KM, Remme WJ, et al. ACE inhibition with perindopril and endothelial function. Results of a substudy of the EUROPA study: PERTINENT. Cardiovasc Res. 2007;73(1):237–246.
68. Tardif JC. Angiotensin-converting enzyme inhibitors and atherosclerotic plaque: a key role in the cardiovascular protection of patients with coronary artery disease. Eur Heart J Supp. 2009;11 (Suppl E):E9–E16.
69. Karlberg BE. Cough and inhibition of the renin-angiotensin system. J Hypertens Suppl. 1993;11(3):S49–SS52.
70. Bangalore S, Kumar S, Wetterslev J, Messerli FH. Angiotensin receptor blockers and risk of myocardial infarction: meta-analyses and trial sequential analyses of 147 020 patients from randomised trials. BMJ. 2011;342:d2234.
71. Reboldi G, Angeli F, Cavallini C, Gentile G, Mancia G, Verdecchia P. Comparison between angiotensin-converting enzyme inhibitors and angiotensin receptor blockers on the risk of myocardial infarction, stroke and death: a meta-analysis. J Hypertens. 2008;26(7):1282–1289.
72. Healey JS, Baranchuk A, Crystal E, et al. Prevention of atrial fibrillation with angiotensin-converting enzyme inhibitors and angiotensin receptor blockers: a meta-analysis. J Am Coll Cardiol. 2005;45(11): 1832–1839.
73. Abuissa H, Jones PG, Marso SP, OKeefe JH Jr. Angiotensin-converting enzyme inhibitors or angiotensin receptor blockers for prevention of type 2 diabetes: a meta-analysis of randomized clinical trials. J Am Coll Cardiol. 2005;46(5):821–826.
74. Staessen JA, Wang JG, Thijs L. Cardiovascular protection and blood pressure reduction: a meta-analysis. Lancet. 2001;358(9290): 1305–1315.
75. van Vark LC, Bertrand M, Akkerhuis KM, et al. Angiotensinconverting enzyme inhibitors reduce mortality in hypertension: a meta-analysis of randomized clinical trials of renin-angiotensinaldosterone system inhibitors involving 158,998 patients. Eur Heart J. 2012;33(16):2088–2097.
76. Donzelli A. Reduction in all-cause mortality: from ACE inhibitors or from associated drugs? Eur Heart J. Epub June 25, 2012.
77. Savarese G, Costanzo P, Cleland JG, et al. A meta-analysis reporting effects of angiotensin-converting enzyme inhibitors and angiotensin receptor blockers in patients without heart failure. J Am Coll Cardiol. 2013;61(2):131–142.
78. Borzak S, Ridker PM. Discordance between meta-analyses and large-scale randomized, controlled trials. Examples from the management of acute myocardial infarction. Ann Intern Med. 1995;123(11): 873–877.
79. Feinstein AR. Meta-analysis: statistical alchemy for the 21st century. J Clin Epidemiol. 1995;48(1):71–79.
80. Messerli FH. Case-control study, meta-analysis, and bouillabaisse: putting the calcium antagonist scare into context. Ann Intern Med. 1995;123(11):888–889.
81. Antoniou T, Camacho X, Yao Z, Gomes T, Juurlink DN, Mamdani MM. Comparative effectiveness of angiotensin-receptor blockers for preventing macrovascular disease in patients with diabetes: a population-based cohort study. CMAJ. 2013;185(12):1035–1041.
82. Sleight P. Clinical evidence from ONTARGET: the value of an angiotensin II receptor blocker and an angiotensin-converting enzyme inhibitor. J Hypertens Suppl. 2009;27(5):S23–S29.








