1. ĐẶT VẤN ĐỀ
Nhồi máu cơ tim (NMCT) nói riêng và bệnh mạch vành (BMV) nói chung vẫn là nguyên nhân tử vong hàng đầu trên toàn thế giới theo báo cáo gần đây của tổ chức y tế thế giới (WHO)1.
BS Nguyễn Thanh Hiền
BS Thượng Thanh Phương
Bệnh nhân (BN) bị NMCT sẽ có nguy cơ cao tái phát các biến cố tim mạch nặng như tử vong, NMCT và đột quỵ không tử vong. Và chính vì nguy cơ cao nên những BN này sẽ được hưởng lợi rất lớn nếu được điều trị và dự phòng thứ phát tích cực. Những tiến bộ vượt bậc trong điều trị hội chứng mạch vành cấp và những cố gắng làm giảm yếu tố nguy cơ tim mạch trong những năm gần đây đã làm cải thiện đáng kể tử vong do BMV. Và như thế, cùng với tuổi thọ con người ngày càng gia tăng thì dân số BMV sẽ ngày càng lớn vì vậy gánh nặng về bệnh suất và kinh tế xã hội của loại bệnh này tiếp tục vẫn là vấn đề lớn trong vài thập kỷ tiếp theo. Đã từ lâu, y giới thường tập trung nhiều vào các chiến lược điều trị trong giai đoạn cấp và giai đoạn sớm sau NMCT, nhưng khi BN vào giai đoạn ổn định hơn (> 1 năm sau biến cố tim mạch) chúng ta lại chưa quan tâm đúng mức nên các số liệu trên toàn thế giới về nguy cơ tim mạch và tiên lượng trên dân số này còn hạn chế. Do vậy vẫn còn đó những khoảng trống tri thức: dân số này có thật sự lớn? giai đoạn mà được gọi là ổn định sau NMCT nhưng nguy cơ biến cố tim mạch thật sự đã cải thiện? các khuyến cáo hiện tại dựa trên bằng chứng đã giúp ích như thế nào trong đời thực? và y học hiện đại đã có những cải tiến gì để chăm sóc tốt hơn cho dân số này? Bài viết dưới đây chúng ta cùng tập trung xem xét 3 vấn đề sau:
1. Về độ rộng và mức độ nghiêm trọng, dân số này có đáng quan tâm?
2. Các khuyến cáo hiện hành trên dân số này đã đi vào thế giới thực ra sao?
3. Những nổ lực làm giảm nguy cơ trong những năm gần đây như thế nào?
2. GIẢI QUYẾT VẤN ĐỀ
2.1. Về độ rộng và mức độ nghiêm trọng, dân số này có đáng quan tâm?
– Về độ rộng: Theo số liệu từ NHANES 2009-2012, tại Mỹ hiện có 15 triệu người ≥20 tuổi bị mắc bệnh mạch vành, chiếm tần suất 6.2%. Nếu xét riêng NMCT trên dân số những người ≥20 tuổi thì tần suất là 2.8%, trong đó NMCT ở nam chiếm 4% và ở nữ chiếm 1.8%. Và theo ước tính của AHA thì cứ mỗi 43 giây trôi qua sẽ có 1 người Mỹ bị NMCT2. Để cải thiện sống còn ở những bệnh nhân sau NMCT, bên cạnh tối ưu hóa chăm sóc y khoa giai đoạn sớm (trong thời gian nằm viện và < 1 năm sau NMCT) theo đúng các khuyến cáo hiện hành, chúng ta cần chú ý vào dân số những người đã ổn định 1 năm sau NMCT. Những BN này vì gọi là “ổn định” nên thường được điều trị ngoại trú tại các cơ sở y tế chăm sóc sức khỏe ban đầu tại địa phương. Số liệu dịch tễ mô tả cho dân số này còn ít, thường chỉ được ghi nhận trên những đối tượng tham gia vào các thử nghiệm lâm sàng (TNLS) trước đây như trong TRA-2P và CHARISMA. Gần đây chương trình APOLLO, một chương trình nghiên cứu các biến cố tim mạch trong thế giới thực đã lấp đầy khoảng trống số liệu này cho y giới. Chương trình bao gồm 5 nghiên cứu tại 4 vùng địa lý khác nhau Mỹ, Pháp, Anh và Thụy Điển trên những hệ thống chăm sóc sức khỏe khác nhau và theo dõi hơn 150000 bệnh nhân NMCT. Dữ liệu được thu thập từ các sổ bộ quốc gia và từ bảo hiểm y tế, nhằm mô tả những đặc điểm bệnh nhân, gánh nặng bệnh tật và kết cục lâm sàng ở những bệnh nhân đã từng bị NMCT đang được chăm sóc theo khuyến cáo hiện hành (hình 1).
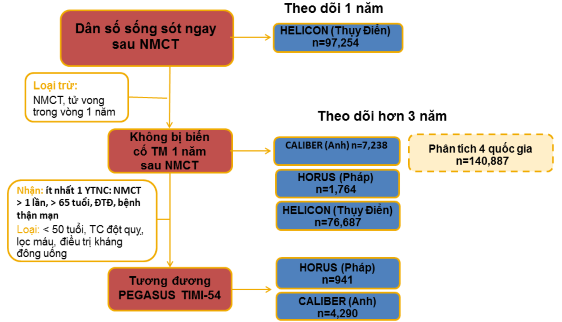
Hình 1:thiết kế chương trình nghiên cứu biến cố tim mạch trong thế giới thực APOLLO
Theo hình trên, nghiên cứu HELICON tại Thụy Điển theo dõi trong thời gian 1 năm 97254 bệnh nhân sống sót 1 tuần sau xuất viện vì NMCT. Những BN không bị biến cố tim mạch sau 1 năm được theo dõi tiếp với thời gian kéo dài hơn là 3 năm trong 3 nghiên cứu HELICON (Thụy Điển), CALIBER (Anh), HORUS (Pháp) trên tổng số 140887 BN. Những BN thỏa tiêu chuẩn nhận vào và không có những tiêu chuẩn loại trừ giống như trong thử nghiệm lâm sàng PEGASUS-TIMI 54 sẽ được đưa vào nghiên cứu tương đương TNLS PEGASUS-TIMI 54 bao gồm 2 nghiên cứu quan sát HORUS (Pháp) và CALIBER (Anh). Như vậy chính nghiên cứu HELICON theo dõi 1 đoàn hệ liên tục qua 2 giai đoạn sẽ cho chúng ta biết tần suất mới mắc biến cố tim mạch trong năm đầu ở những BN bị NMCT là bao nhiêu và dân số còn lại gồm những BN sau NMCT ổn định (sống sót không bị biến cố tim mạch > 1 năm) chiếm bao nhiêu % so với dân số ban đầu. Và con số chính xác về độ lớn của dân số này hay độ rộng của vấn đề chúng ta quan tâm đã được giải đáp. Nghiên cứu HELICON quan sát tất cả 108315 BN nhập viện vì NMCT cấp tại Thụy Điển trong thời gian 1/7/2006-30/6/2011, sống sót 1 tuần sau khi được xuất viện có 97254 BN (chiếm 90%) và không ghi nhận biến cố tim mạch nặng (NMCT không tử vong, đột quỵ không tử vong và tử vong do nguyên nhân tim mạch) nào qua 1 năm theo dõi có 76687 BN (chiếm 71%). Như vậy trong thế giới thực, dưới chăm sóc y khoa hiện tại có khoảng 10% BN sẽ tử vong trong giai đoạn sớm sau NMCT (thời gian trong viện và 1 tuần sau xuất viện) và gần 20% BN (hay cứ mỗi 5 BN sẽ có 1 BN) bị biến cố tim mạch trong vòng 1 năm sau đó. Như vậy khoảng gần ¾ BN đạt ổn định sau NMCT, tức là sống hơn 1 năm mà không bị biến cố tim mạch nào3.
– Về mức độ trầm trọng: kết quả quan sát từ chương trình APOLLO qua phân tích số liệu tổng hợp từ 4 nước ghi nhận vẫn cứ mỗi 5 BN đã được ổn định 1 năm sau NMCT thì tiếp tục sẽ có 1 BN cũng bị biến cố tim mạch sau 3 năm theo dõi. Và qua so sánh với dân số NMCT chung ban đầu (sống sót 1 tuần sau xuất viện), những người sống mà không bị biến cố tim mạch qua 1 năm theo dõi có độ tuổi trẻ hơn, ít bệnh đi kèm hơn và nhận được nhiều hơn các điều trị theo khuyến cáo hiện hành bao gồm cả điều trị bằng can thiệp và điều trị bằng thuốc. Tuy nhiên qua thời gian theo dõi 3 năm thay vì 1 năm, tỷ suất mới mắc các biến cố tim mạch vẫn cao. Cụ thể có 40.8% BN bị NMCT không tử vong tái phát, 18.6% đột quỵ không tử vong và 40.6% tử vong do nguyên nhân tim mạch trong nghiên cứu HELICON3. Và mới đây, theo số liệu thống kê cập nhật năm 2015 về bệnh tim mạch và đột quỵ tại Mỹ, những người sống sót sau giai đoạn cấp của NMCT sẽ bị tử vong gấp từ 1.5 đến 15 lần so với những người trong quần thể chung. Dữ liệu gộp từ các nghiên cứu FHS, ARIC và CHS của viện tim phổi máu quốc gia-NHLBI từ năm 1986-2007 cho thấy một năm sau NMCT đầu tiên sẽ có 19% nam và 26% nữ ≥45 tuổi tử vong và nếu xét 5 năm sau NMCT đầu tiên, con số này sẽ là 36% cho nam, 47% cho nữ. Thời gian sống còn trung bình sau NMCT lần đầu tiên có thay đổi tùy theo tuổi và giới, cụ thể: sống sót sẽ là 17 năm/nam và 13.3 năm/nữ trong độ tuổi 55-64; sẽ là 9.3 năm/nam và 8.8 năm/nữ trong độ tuổi 65-74; và sẽ là 3.2 năm/nam và 3.2 năm/nữ khi ≥75 tuổi2. Bên cạnh đó chi phí tiêu tốn cho chăm sóc y tế liên quan cũng rất cao. Ước tính chi phí trực tiếp và gián tiếp của bệnh tim mạch, đột quỵ tại Mỹ nói chung khoảng 320 tỷ đô la hằng năm, trong đó 195.6 tỷ đô cho chi phí trực tiếp và 124.4 tỷ đô cho chi phí gián tiếp2.
2.2. Các khuyến cáo hiện hành đã đi vào thế giới thực ra sao?
– Khuyến cáo của Mỹ và Châu Âu trong điều trị NMCT và dự phòng thứ phát sau NMCT đã dựa trên những bằng chứng được chứng minh là làm giảm các biến cố tim mạch và kéo dài đời sống người bệnh. Các khuyến cáo nhấn mạnh rất cụ thể về chiến lược điều trị xâm lấn (PCI, CABG), điều trị nội khoa trực tiếp theo khuyến cáo (ức chế men chuyển/ức chế thụ thể, ức chế b, statin, ức chế kết tập tiểu cầu) cũng như việc kiểm soát tích cực các yếu tố nguy cơ, phục hồi chức năng tim mạch, vaccin phòng cúm hằng năm4,5. Thế nhưng việc áp dụng vào thực tế lâm sàng hằng ngày như thế nào để nó mang lại lợi ích cho người bệnh trong thế giới thực, ngay cả ở những nước đã phát triển quả là 1 thách thức. Nhìn lại các đặc điểm của BN và điều trị đi kèm tại 2 thời điểm 1 tuần sau xuất viện và 1 năm sau NMCT trong nghiên cứu sổ bộ HELICON chúng ta sẽ có cái nhìn toàn cảnh và khách quan về chăm sóc y khoa hiện hành để từ đó hiểu được con số 1/5 trong thế giới thực (trong năm đầu sau NMCT cứ mỗi 5 BN thì sẽ có 1 BN bị biến cố tim mạch, những người còn lại trong 3 năm tiếp theo cứ mỗi 5 BN thì sẽ có 1 BN bị biến cố tim mạch).
Bảng 1:Vài đặc điểm BN qua nghiên cứu sổ bộ HELICON3
|
Đặc điểm |
1 tuần sau xuất viện/NMCT (n = 97254) |
1 năm sau NMCT (n = 76687) |
|
Tuổi (năm, TB±ĐLC) |
72.4±12.7 |
71.5±12.5 |
|
Giới (% nam) |
61.6 |
63.3 |
|
Suy tim (%) |
26.3 |
26.4 |
|
Rung nhĩ (%) |
19.1 |
18.9 |
|
Đái tháo đường (%) |
23.2 |
23.1 |
|
Đột quỵ (%) |
10.8 |
9.6 |
|
RL chức năng thận (%) |
1.2 |
1.3 |
|
Điều trị PCI (%) |
42.9 |
48.9 |
|
Điều trị CABG (%) |
6.2 |
7.1 |
|
Aspirin (%) |
91.4 |
82.4 |
|
Clopidogrel (%) |
68.6 |
25.2 |
|
Statin (%) |
78.2 |
73.0 |
|
Ức chế men chuyển (%) |
60.0 |
48.9 |
|
Ức chế thụ thể AT1(%) |
18.2 |
26.1 |
|
Ức chế b(%) |
88.5 |
79.8 |
Chương trình APOLLO là những quan sát trên thực hành y khoa tại các nước có nền y học tiến bộ và đời sống dân trí cao, chẳng lẽ con số 1/5 đã là giá trị tốt nhất trong đời sống thực mà các khuyến cáo có thể mang lại? Từ bảng trên chúng ta nhận thấy các điều trị đã được chứng minh hiệu quả đều chiếm tỷ lệ không mấy khả quan, như điều trị PCI cho chính BN bị NMCT vẫn còn < 50% và những BN không được can thiệp đã bị biến cố nhiều hơn nên nhóm không bị biến cố sau 1 năm còn lại có tỷ lệ PCI cao hơn. Các điều trị statin, điều trị ức chế kết tập tiểu cầu và ức chế bđều < 90 %, ức chế men chuyển và ức chế thụ thể AT1 ≤60%. Như vậy rõ ràng chính các điều trị trong thế giới thực chưa được tối ưu theo các khuyến cáo, ngay cả ở các nước đã phát triển, phần nào chịu trách nhiệm cho con số 1/5 tần suất biến cố tim mạch còn khá cao này.
– Từ quan sát trên, câu hỏi được đặt ra là liệu nếu chúng ta tối ưu hóa những gì hiện có bằng cách quản lý và điều trị tích cực hơn cho những BN này theo đúng các khuyến cáo hiện hành thì con số 1/5 trong thế giới thực có được cải thiện? Kết cục lâm sàng trong nhóm giả dược từ thử nghiệm lâm sàng PEGASUS-TIMI 54 đã giúp chúng ta phần nào trả lời câu hỏi này. PEGASUS-TIMI 54 là 1 TNLS với mục đích nhằm đánh giá hiệu quả và an toàn của liệu pháp ức chế tiểu cầu kép kéo dài hơn 1 năm ở BN bị NMCT6. Dân số nghiên cứu cũng là những BN đã bị NMCT ≥1 năm, giống với đối tượng chúng ta đang quan tâm trong thế giới thực. Nhóm giả dược là nhóm không có thuốc thử nghiệm nên chỉ bao gồm những điều trị tối ưu theo đúng khuyến cáo hiện hành đặt ở trong môi trường quản lý chặt chẽ của 1 TNLS. Kết cục lâm sàng gộp (cũng bao gồm tử vong tim mạch, NMCT và đột quỵ không tử vong, cũng qua 3 năm theo dõi) chỉ là 9.04% thay vì là 20% (1/5) trong thế giới thực. Điều này khẳng định rằng nếu cố gắng điều trị theo đúng khuyến cáo, chúng ta sẽ làm cải thiện nhiều hơn nữa dự hậu cho BN.
2.3. Những nổ lực làm giảm nguy cơ những năm gần đây như thế nào?
– Như trên đã trình bày, chỉ cần tối ưu hóa những gì hiện có là chúng ta đã giúp ích khá nhiều cho BN. Các khuyến cáo dựa trên bằng chứng rõ ràng đã làm cải thiện tiên lượng lâu dài BN sau NMCT. Để khuyến cáo đi vào cuộc sống không chỉ có vai trò của nhà lâm sàng mà cần có vai trò của các nhà quản lý chất lượng chăm sóc y tế. Kết cục như thế đã là quá đủ chăng? Các nhà tim mạch không dừng lại ở đó, một câu hỏi được đặt ra là liệu có thể cải thiện nhiều hơn nữa kết cục cho BN đã ổn định 1 năm sau NMCT?
– Như chúng ta đã biết, yếu tố chính trong sinh bệnh cho biến cố tim mạch do xơ vữa tại giường động mạch là hoạt hóa và kết dính tiểu cầu. Aspirin với cơ chế chẹn con đường thromboxan A2 đã được chứng minh làm giảm nguy cơ biến cố thiếu máu cục bộ ở cả trong hội chứng mạch vành cấp và trong dự phòng thứ phát sau biến cố tim mạch7,8. Đối kháng thụ thể P2Y12 với cơ chế hiệp đồng ngăn cản kết dính tiểu cầu liên quan ADP khi cho phối hợp cùng aspirin đã cho thấy giảm nhiều hơn nữa biến cố tim mạch trong vòng 1 năm sau NMCT. Vai trò đối kháng thụ thể P2Y12 trong dự phòng thứ phát lâu dài sau NMCT chưa được thiết lập. Và nghiên cứu PEGASUS-TIMI 54 được thiết kế bởi nhóm nghiên cứu TIMI nhằm trả lời câu hỏi này.
– Đây là một TNLS mù đôi có đối chứng với giả dược, được tiến hành trong thời gian 10/2010-5/2013, tuyển mộ 21162 BN bị NMCT từ 1-3 năm tại 1161 trung tâm trong 31 quốc gia nhằm kiểm định giả thuyết rằng: điều trị lâu dài ticagrelor, một thuốc ức chế gắn kết trực tiếp mạnh có hồi phục thụ thể P2Y12, cho cùng liều thấp aspirin có làm giảm nguy cơ biến cố tim mạch nặng ở những BN đã ổn định 1 năm sau NMCT. Đặc điểm BN tham gia nghiên cứu là 1 yếu tố rất quan trọng khi chúng ta muốn áp dụng kết quả bất kỳ 1 nghiên cứu nào trong thực hành lâm sàng. PEGASUS-TIMI 54 với tiêu chuẩn nhận vào là những BN ≥50 tuổi bị NMCT 1-3 năm có kèm thêm ít nhất 1 đặc điểm nguy cơ cao: ≥65 tuổi, ĐTĐ đang điều trị bằng thuốc, đã NMCT lần thứ 2, bệnh nhiều nhánh MV, rối loạn chức năng thận mạn với GFR < 60 ml/p. Nghiên cứu cũng đã loại ra những BN có các đặc điểm sau: có kế hooạch sử dụng trong thời gian nghiên cứu đối kháng P2Y12, dipyridamole, cilostazol hoặc chống đông, có rối loạn về chảy máu, có tiền sử đột quỵ thiếu máu hoặc xuất huyết nội sọ, bướu thần kinh trung ương hoặc bất thường mạch máu nội sọ, có xuất huyết tiêu hóa trong vòng 6 tháng trước hoặc phẫu thuật nặng trong vòng 30 ngày. Trong 21162 BN thực sự được tuyển mộ có 53.6% BN bị NMCT có ST chênh lên, 83% BN được PCI, 59.4% BN mắc bệnh nhiều nhánh MV và gần như tất cả BN (99.9%) được điều trị aspirin. Kết cục tiên phát về tính hiệu quả là tiêu chí gộp gồm tử vong tim mạch, NMCT và đột quỵ không tử vong. Kết cục tiên phát về tính an toàn là chảy máu nặng TIMI6. Kết quả cục tiên phát được ghi nhận ở hình 2
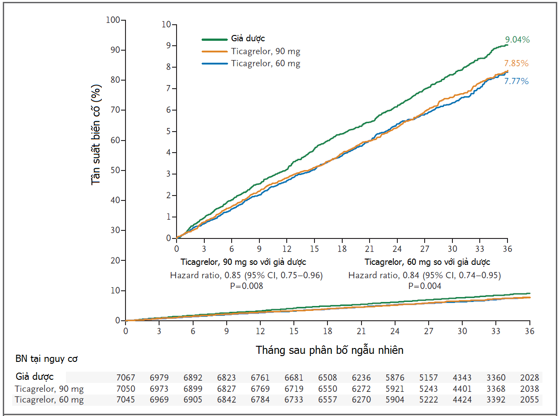
Hình 2:Kaplan-Meier của tử vong tim mạch, NMCT và đột quỵ qua 3 năm theo dõi6
– So với giả dược, cả 2 liều ticagrelor 90mg X 2 lần/ngày và 60mg X 2 lần/ngày đã làm giảm 15% kết cục tiên phát về hiệu quả so với giả dược, nhưng lại làm tăng 2.3-2.6 lần chảy máu có ý nghĩa lâm sàng. Tuy nhiên, tần suất chảy máu nội sọ và chảy máu tử vong không khác biệt giữa 3 nhóm. Hiệu quả là tương đương giữa 2 liều, nhưng tần suất tác dụng phụ chảy máu và khó thở ghi nhận ít hơn với liều 60mg. Vì thế liều 60mg sẽ mang lại nhiều lợi ích hơn nếu tính theo cán cân lợi ích-nguy cơ. Với liều Ticagrelor 60mg X 2 lần/ngày điều trị 10000 BN trong thời gian 1 năm chúng ta sẽ ngăn ngừa được 42 biến cố tim mạch và gây ra khoảng 31 trường hợp chảy máu9.
– Từ bằng chứng hiện tại, việc áp dụng kết quả nghiên cứu chúng ta cần cân bằng giữa việc làm giảm nguy cơ biến cố tim mạch với làm tăng nguy cơ chảy máu. Rõ ràng là chảy máu có ảnh hưởng đến kết cục xấu cho BN tuy nhiên những trường hợp chảy máu không thể xem đồng tác động với hiệu quả làm giảm biến cố tim mạch. Điều quan trọng chúng ta cần nhớ là hiệu quả nghiên cứu chỉ khu trú cho đúng đối tượng có những đặc điểm trong nghiên cứu bao gồm những BN bị NMCT có đặc điểm nguy cơ cao và không có những đặc điểm cho nguy cơ chảy máu cao.
3. KẾT LUẬN
Chăm sóc BN sau NMCT là mối quan tâm không chỉ của thầy thuốc và BN mà là của toàn xã hội. Dân số BN ổn định 1 năm sau NMCT chiếm tỷ lệ gần 3/4 trên tổng những người bị NMCT. Nghiên cứu trong thế giới thực hiện tại ghi nhận có quy luật 1/5: trong năm đầu sau NMCT, cứ mỗi 5 BN thì sẽ có 1 BN bị biến cố tim mạch; những người còn lại trong 3 năm tiếp theo, cứ mỗi 5 BN thì sẽ có 1 BN bị biến cố tim mạch. Cải thiện tiên lượng cho những BN này rõ ràng cần điều trị tối ưu theo đúng các bằng chứng đã được chứng minh hiệu quả để lợi ích từ các khuyến cáo thực sự đi vào cuộc sống. Với nổ lực làm giảm nguy cơ thêm cho BN 1 năm sau NMCT, nghiên cứu PEGASUS-TIMI 54 đã cung cấp thêm bằng chứng có giá trị cho các BS trong thực hành lâm sàng hằng ngày. Đặc điểm BN (NMCT kèm yếu tố nguy cơ cao và không có nguy cơ xuất huyết) là yếu tố quan trọng khi xem xét áp dụng kết quả nghiên cứu trên cơ sở cân bằng giữa nguy cơ biến cố tim mạch-xuất huyết. Các hiệp hội có uy tính trên thế giới chắc chắn sẽ xem xét để đưa vào thực hành những kiến thức chung của nhân loại có được từ các TNLS khá tốn kém này. Với sứ mệnh của 1 người thầy thuốc luôn mong muốn mang lại nhiều lợi ích cho BN, chúng ta cần đón nhận có suy xét những tri thức mới của nhân loại và mạnh dạn áp dụng những bằng chứng được đề nghị từ các khuyến cáo trên cơ sở cá thể hóa cho phù hợp với điều kiện thực tế của BN và cơ sở điều trị.
TÀI LIỆU THAM KHẢO CHÍNH
1. WHO (2012), “The 10 leading causes of death in the world, 2000 and 2012”, http://www.who.int/mediacentre/factsheets,
2. A Report From the American Heart Association (2015), “Heart Disease and Stroke Statistics—2015 Update”, Circulation, 131, 1-295.
3. Tomas Jernberg and Pa°lHasvold (2015), “Cardiovascular risk in post-myocardial infarction: nationwide real world data demonstrate the importance of a long-term perspective”, European Heart Journal, January 13, 1-9.
4. Sidney C. Smith Jr and Emelia J. Benjamin (2011), “AHA/ACCF Secondary Prevention and Risk Reduction Therapy for Patients With Coronary and Other Atherosclerotic Vascular Disease”, Circulation, 124, 2458-2473.
5. Joep Perk and Guy De Backer (2012), “European Guidelines on cardiovascular disease prevention in clinical practice (version 2012)”, European Heart Journal, 33, 1635-1701.
6. Marc P. Bonaca and Eugene Braunwald (2015), “Long-Term Use of Ticagrelor in Patients with Prior Myocardial Infarction-PEGASUS-TIMI 54”, NEJM, March 14, 1-10.
7. Antithrombotic Trialists (ATT) Collaboration (2009), “Aspirin in the primary and secondary prevention of vascular disease: collaborative meta-analysis of individual participant data from randomised trials”, Lancet, 373, 1849-1860.
8. Collaboration, A. T. (1994), “Collaborative overview of randomised trials of antiplatelet therapy – I: Prevention of death, myocardial infarction, and stroke by prolonged antiplatelet therapy in various categories of patients”, BMJ, 308, 81-106.
9. John F. Keaney (2015), “Balancing the Risks and Benefits of Dual Platelet Inhibition”, NEJM, March 14, 1-2.








