BS.CKII. BÙI THANH QUANG
TS. HỒ HUỲNH QUANG TRÍ
Viện Tim TP. Hồ Chí Minh
TÓM TẮT
Bệnh nhân nam 36 tuổi, nhập viện vì sốt kéo dài. Tiền sử phẫu thuật sửa van hai lá trên nền bệnh hẹp van hai lá hậu thấp năm 2005. Nhồi máu não trước khi vào viện 3 tuần. Xét nghiệm máu: bạch cầu 6.6×103/ , hồng cầu 3.84 × 109/µL (Hct:32%), tiểu cầu 61 ×103/µL. Siêu âm tim qua thực quản ghi nhận 2 sùi di động trên van hai lá. Cấy máu 3 mẫu dương tính với Candida spp. Bệnh nhân được điều trị thuốc kháng nấm tĩnh mạch amphotericine B 1 tuần, chuyển phẫu thuật thay van hai lá cơ học, thay van động mạch chủ cơ học, sửa van ba lá có chỉnh hình vòng van bằng màng ngoài tim. Điều trị ampho B đủ 6 tuần, sau đó tiếp tục với fluconazole uống 450 mg/ngày đủ 6 tháng. Bệnh nhân tử vong tại nhà tháng thứ 7 sau phẫu thuật.
Case report: INFECTIVE ENDOCARDITIS CAUSED BY CANDIDA SPP
A 36 year-old man was hospitalized for longstanding fever. He was operated for mitral valve repair in 2005. He had stroke 3 weeks ago. Laboratory studies revealed white blood cells count of 6,6 × 103/µL, red blood cells 3.84× 109/µL, platelet 61 × 103/µL. A transesophageal echocardiogram demonstrated 2 mobile vegetations on the mitral valve. All three blood cultures were positive for Candida spp. He was operated for mitral valve replacement, aortic valve replacement and tricuspid annuloplasty after treatment with IV amphotericin B for 1 week. The duration of IV amphotericin B was 6 weeks. Oral fluconazole at a dosage of 450 mg daily was then given for 6 months. The patient died at home 7 months after the operation.
MỞ ĐẦU
Viêm nội tâm mạc nhiễm khuẩn (VNTMNK) do nấm hiếm gặp, chiếm 1-10% các trường hợp VTNMNK và 3% tất cả trường hợp VNTMNK nhập khoa hồi sức tích cực [1,2,5]. Trong số các ca VNTMNK do nấm, Candida chiếm 50-70% [3]. Tỉ lệ tử vong trong VNTMNK do nấm 30-80% [3,4]. Điều trị VNTMNK do nấm là một thách thức đối với thầy thuốc vì thời gian điều trị bằng thuốc kháng nấm phải kéo dài nhiều tháng và thường phải xem xét chỉ định phẫu thuật thay van tim [8,10].
TRƯỜNG HỢP LÂM SÀNG
Bệnh nhân nam 36 tuổi, nhập viện vì sốt kéo dài (19/11/2018). Bệnh nhân được chẩn đoán hẹp van hai lá nặng hậu thấp năm 22 tuổi và được phẫu thuật sửa van hai lá có chỉnh hình vòng van bằng màng ngoài tim lúc 23 tuổi (năm 2005). Trước khi nhập viện 3 tuần bệnh nhân đột ngột yếu nửa người trái, nhập bệnh viện địa phương được chẩn đoán nhồi máu não bán cầu phải, được điều trị nội khoa 1 tuần, hồi phục gần hoàn toàn. Sau xuất viện 2 ngày bệnh nhân sốt liên tục, có lúc sốt cao kéo dài khoảng 2 tuần. Đến khám tại Viện Tim, được chỉ định nhập viện.
Khám lâm sàng lúc nhập viện: Tim 90/phút, không đều; mạch tứ chi rõ; huyết áp 88/50 mmHg; thân nhiệt 38,7°C. Chiều cao 164 cm, cân nặng 53 kg.
Không tiền sử nghiện ma túy, không sử dụng thuốc ức chế miễn dịch.
Khám tim: âm thổi tâm thu 3/6 ở mỏm, lan nách, âm thổi tâm trương 2/6 liên sườn 2 phải.
Khám bụng: gan, lách không sờ chạm. Không dấu xuất huyết da niêm, soi đáy mắt dấu Roth âm tính.
Xét nghiệm máu: bạch cầu 6.600/µL, hồng cầu 3,84 ×109/µL (Hct:32,5%), tiểu cầu 61×103 /µL (hình 2). Cặn Addis: Hồng cầu 8333/mm3; bạch cầu 0. Creatinin máu 73 µmol/L.
Bệnh nhân được cấy máu 3 mẫu cách nhau 12 giờ.
Siêu âm tim qua thành ngực và qua thực quản ghi nhận sùi kích thước 2,7×1,1 cm ở phần A1 lá trước van hai lá, sùi thứ 2 kích thước 1,1×0,5 cm mặt nhĩ lá truớc van hai lá, rất di động. Có hẹp hở van hai lá nặng, hở van động mạch chủ nặng, hở van ba lá nặng, áp lực động mạch phổi tâm thu 45 mmHg. Phân suất tống máu thất trái 53% .
Chẩn đoán ban đầu: VNTMNK /Hẹp hở van hai lá, hở van động mạch chủ nặng, hở van ba lá nặng, rung nhĩ, suy tim NYHA III. Bệnh nhân được điều trị kháng sinh ceftriaxone 2g + gentamicin 3 mg/kg/24 giờ. Ngày thứ 6 sau nhập viện cấy máu dương tính với Candida spp. Thuốc kháng nấm được chỉ định là amphotericin B liều 3 mg/kg trong 7 ngày.
Bệnh nhân được phẫu thuật thay van hai lá cơ học, thay van động mạch chủ cơ học, sửa van ba lá có chỉnh hình vòng van bằng màng ngoài tim (3/12/2018). Cấy sùi trên van hai lá cũng dương tính với Candida spp.
Điều trị bằng thuốc kháng nấm tĩnh mạch amphotericin B được tiếp tục đủ 6 tuần, sau đó chuyển thuốc kháng nấm uống fluconazole 450 mg/ ngày trong 6 tháng. Bệnh nhân được xuất viện ngày hậu phẫu thứ 35 (07/01/2019). Tình trạng lâm sàng lúc xuất viện ổn định, không có biểu hiện suy tim. Siêu âm tim sau mổ cho thấy các van tim nhân tạo hoạt động bình thường, chức năng thất trái tốt (EF 50%). Tái khám định kỳ. Ở lần tái khám cuối 18/7/2019 tình trạng lâm sàng của bệnh nhân vẫn ổn định. Một tháng sau lần khám cuối người nhà báo qua điện thoại là bệnh nhân có biểu hiện nhiễm khuẩn, nhập một bệnh viện tại địa phương và đã tử vong tại đó.
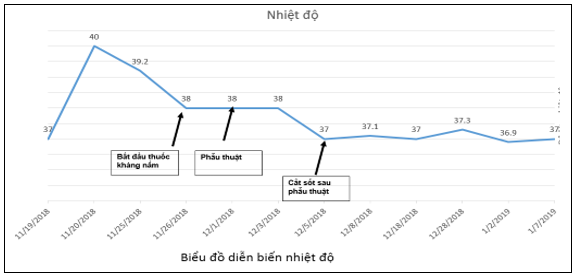
Hình 1: Diễn biến thân nhiệt của bệnh nhân.
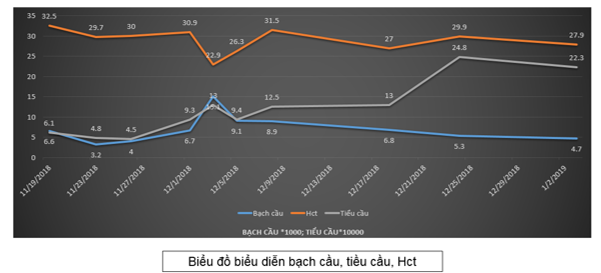
Hình 2: Thay đổi bạch cầu, tiểu cầu và Hct theo thời gian.
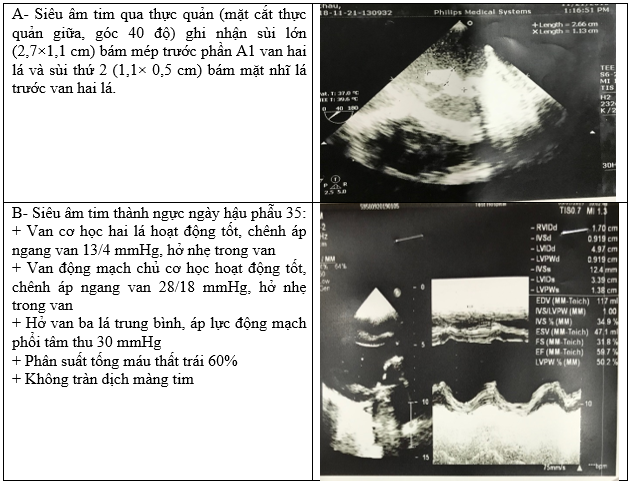
Hình 3: A- Siêu âm tim qua thực quản trước mổ; B- Siêu âm tim qua thành ngực sau mổ.
BÀN LUẬN
Nguyên nhân VNTMNK
VNTMNK do tác nhân nấm hiếm gặp, thường xảy ra nhóm nguy cơ cao như sử dụng ma túy tĩnh mạch, thuốc ức chế miễn dịch hoặc có dụng cụ trong tim như van tim nhân tạo, máy tạo nhịp tim [8]. Bệnh nhân này không có các yếu tố nêu trên, chỉ có tiền sử mổ sửa van hai lá 13 năm trước. Baddley và cộng sự báo cáo tổng kết trong 5 năm (2000-2005) từ 61 trung tâm ở 28 quốc gia ghi nhận có 2749 bệnh nhân bị VNTMNK trong đó có 33 ca do Candida spp chiếm tỉ lệ 1,2% [1]. Ellis và cộng sự phân tích 270 ca VNTMNK do nấm trong 30 năm (1965-1995), nguyên nhân do Candida spp chiếm tỉ lệ 52%, Candida albicans 24%, không phải albicans 28%, Aspergillus spp 24%, Histoplasma 6% [4]. Các nghiên cứu khác ghi nhận Candida chiếm 1/3 đến 2/3 trường hợp VNTMNK do nấm [7,11].
Điều trị thuốc kháng nấm và phẫu thuật thay van tim
Theo khuyến cáo Hiệp hội Tim Mỹ, phẫu thuật nên thực hiện sớm ở bệnh nhân VNTMNK do nấm (chỉ định loại I, mức chứng cứ B) [8]. Bệnh nhân này có sùi lớn ở 2 vị trí kèm tình trạng còn sốt sau điều trị kháng nấm 7 ngày, do đó chỉ định phẫu thuật là phù hợp. Vấn đề cần cân nhắc trước khi phẫu thuật tim là bệnh nhân có tiền sử đột quỵ trước nhập viện 3 tuần. Một nghiên cứu trên 181 bệnh nhân VNTMNK được phẫu thuật van tim cho thấy tỉ lệ tử vong là 66,3% nếu mổ trong vòng 24 giờ sau nhồi máu não và giảm còn 7% nếu mổ sau 4 tuần [8].
Hướng dẫn điều trị VNTMNK do nấm của IDSA 2016 cho bệnh nhân có thay van tim nhân tạo, khuyến cáo kháng nấm tĩnh mạch ít nhất 6 tuần với amphotericin B dạng nhũ tương lipid 3-5 mg/kg ngày, có thể phối hợp với flucytosine, sau đó thuốc kháng nấm uống fluconazle 400-800 mg/ ngày cho đến khi tình trạng lâm sàng ổn định và cấy máu âm tính với Candida [10]. Bệnh nhân của chúng tôi được điều trị với amphotericin B dạng nhũ tương lipid trong 6 tuần, tiếp tục sau đó với fluconazole 450 mg uống mỗi ngày trong 6 tháng. Tuy nhiên chúng tôi không cấy máu trước khi ngưng thuốc kháng nấm.
Các nghiên cứu về VNTMNK do nấm đã công bố đều cho thấy tỉ lệ tử vong cao dù bệnh nhân được phẫu thuật và điều trị bằng thuốc kháng nấm kéo dài [6,11]. Hiện vẫn chưa có sự đồng thuận giữa các khuyến cáo về thời gian điều trị kháng nấm uống sau đợt điều trị đường tĩnh mạch. Có lẽ chúng ta cần thêm nhiều dữ liệu lâm sàng trong tương lai.
KẾT LUẬN
VNTMNK do nấm hiếm gặp và có tỉ lệ tử vong cao. Chúng tôi báo cáo một trường hợp lâm sàng VNTMNK do nấm với sùi lớn trên van hai lá được phẫu thuật thay van hai lá và điều trị bằng thuốc kháng nấm amphotericine B tĩnh mạch 6 tuần, sau đó fluconazole uống 6 tháng. Bệnh nhân tử vong 1 tháng sau khi ngưng fluconazole vì nhiễm khuẩn tái phát, có khả năng là do thời gian dùng thuốc kháng nấm chưa đủ.
TÀI LIỆU THAM KHẢO
- Baddley J. W., Benjamin D. K., Jr., Patel M., Miró J., Athan E., et al. (2008), “Candida infective endocarditis”. European journal of clinical microbiology & infectious diseases : official publication of the European Society of Clinical Microbiology, 27 (7), pp. 519-529.
- Badiee P., Amirghofran A. A., Ghazi Nour M., Shafa M., Nemati M. H. (2014), “Incidence and outcome of documented fungal endocarditis”. Int Cardiovasc Res J, 8 (4), pp. 152-5.
- Bezerra Lucas Soares, Silva Janielli Assis da, Santos-Veloso Marcelo Antônio Oliveira, Lima Sandro Gonçalves de, Chaves-Markman Ândrea Virgínia, et al. (2020), “Antifungal Efficacy of Amphotericin B in Candida Albicans Endocarditis Therapy: Systematic Review”. Brazilian journal of cardiovascular surgery, 35 (5), pp. 789-796.
- Ellis M. E., Al-Abdely H., Sandridge A., Greer W., Ventura W. (2001), “Fungal endocarditis: evidence in the world literature, 1965-1995”. Clin Infect Dis, 32 (1), pp. 50-62.
- Joffre Jérémie, Dumas Guillaume, Aegerter Philippe, Dubée Vincent, Bigé Naike, et al. (2019), “Epidemiology of infective endocarditis in French intensive care units over the 1997-2014 period-from CUB-Réa Network”. Critical care (London, England), 23 (1), pp. 143-143.
- Nguyen M. H., Nguyen M. L., Yu V. L., McMahon D., Keys T. F., et al. (1996), “Candida prosthetic valve endocarditis: prospective study of six cases and review of the literature”. Clin Infect Dis, 22 (2), pp. 262-7.
- Pierrotti L. C., Baddour L. M. (2002), “Fungal endocarditis, 1995-2000”. Chest, 122 (1), pp. 302-10.
- Baddour Larry M., Wilson Walter R., Bayer Arnold S., Fowler Vance G., Tleyjeh Imad M., et al. (2015), “Infective Endocarditis in Adults: Diagnosis, Antimicrobial Therapy, and Management of Complications”. Circulation, 132 (15), pp. 1435-1486.
- Gould F. Kate, Denning David W., Elliott Tom S. J., Foweraker Juliet, Perry John D., et al. (2011), “Guidelines for the diagnosis and antibiotic treatment of endocarditis in adults: a report of the Working Party of the British Society for Antimicrobial Chemotherapy”. Journal of Antimicrobial Chemotherapy, 67 (2), pp. 269-289.
- Pappas Peter G., Kauffman Carol A., Andes David R., Clancy Cornelius J., Marr Kieren A., et al. (2015), “Clinical Practice Guideline for the Management of Candidiasis: 2016 Update by the Infectious Diseases Society of America”. Clinical Infectious Diseases, 62 (4), pp. e1-e50.
- Talarmin J. P., Boutoille D., Tattevin P., Abgueguen P., Ansart S., et al. (2009), “Candida endocarditis: role of new antifungal agents”. Mycoses, 52 (1), pp. 60-66.







