ThS. BS. LÊ THỊ LAN HƯƠNG
BSCKI. TÔ KHẢI LIÊL
PGS.TS.BS. PHẠM NGUYỄN VINH
Bệnh viện đa khoa Tâm Anh TP. Hồ Chí Minh
1. Đặt vấn đề
Luồng thông cửa–chủ ngoài gan bẩm sinh (CEPS), hay dị dạng Abernethy, là một bất thường mạch máu hiếm gặp, trong đó máu hệ tĩnh mạch cửa không đi qua nhu mô gan mà dẫn lưu trực tiếp vào tuần hoàn hệ thống.. Biểu hiện lâm sàng của bệnh rất đa dạng và có thể bao gồm: bệnh não gan, khối u gan, rối loạn chuyển hóa và các biến chứng tim phổi. Trong số đó, tăng áp động mạch phổi liên quan đến luồng thông cửa–chủ, hay còn gọi là tăng áp phổi cửa–phổi là một biến chứng nghiêm trọng có thể dẫn đến suy tim phải. Dị dạng này được mô tả lần đầu vào năm 1793 bởi tác giả John Abernethy và phần lớn các trường hợp được chẩn đoán ở trẻ em và khá hiếm gặp ở bệnh nhân lớn tuổi. Chúng tôi báo cáo một trường hợp dị dạng Abernethy type II được chẩn đoán ở bệnh nhân 74 tuổi với biểu hiện tăng áp động mạch phổi nặng.
2. Báo cáo ca lâm sàng
Bệnh nhân nam 74 tuổi, nhập viện vì khó thở. Bệnh nhân có tiền sử bệnh Parkinson, bệnh phổi tắc nghẽn mạn tính và rối loạn lipid máu điều trị liên tục với Madopar 250 mg ¼ viên x 3 lần/ngày, . Cách nhập viện khoảng 1 tháng, bệnh nhân bắt đầu xuất hiện khó thở và phù hai chi dưới. Các triệu chứng nặng dần, cách nhập viện bệnh nhân xuất hiện khó thở, khò khè khi nằm đầu thấp. Tình trạng lúc nhập viện, sinh hiệu: bệnh nhân thở nhanh và có tình trạng giảm oxy máu cải thiện sau khi được thở oxy hỗ trợ. Khám lâm sàng ghi nhận các dấu hiệu suy tim phải, bao gồm: tĩnh mạch cổ nổi, gan mấp mé bờ sườn, phù hai chi dưới. Tim đều, nhanh, không ghi nhận âm thổi, phổi có ran ẩm hai bên. X-quang ngực ghi nhận tăng tuần hoàn phổi chủ động, lớn rốn phổi hai bên. Điện tâm đồ ghi nhận sóng R cụt kèm sóng T âm ở các chuyển đạo V1 – V4, điện thế ngoại biên thấp.
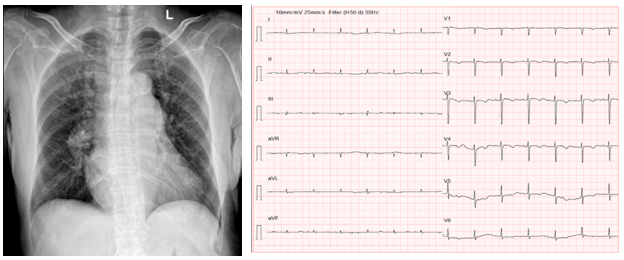
Hình 1: XQ ngực thẳng và điện tâm đồ
Xét nghiệm máu ghi nhận: BC = 6.6 k/uL, Neu 77%, HC = 5.1k/uL, Hgb = 11.8 g/dl, Hct = 36.8%, TC = 109 k/uL. Chức năng thận và men gan, điện giải đồ trong giới hạn bình thường. Nồng độ Troponin I tăng không hiệu giá 232 – 191 ng/L, NT-proBNP 3955 pg/mL.
Siêu âm tim qua thành ngực cho thấy: giãn nhĩ phải và thất phải nặng, giảm chức năng tâm thu thất phải với FAC 32%, hở van ba lá mức độ trung bình, tăng áp động mạch phổi nặng với áp lực động mạch phổi tâm thu ước tính khoảng 90 mmHg, không ghi nhận shunt trong tim.
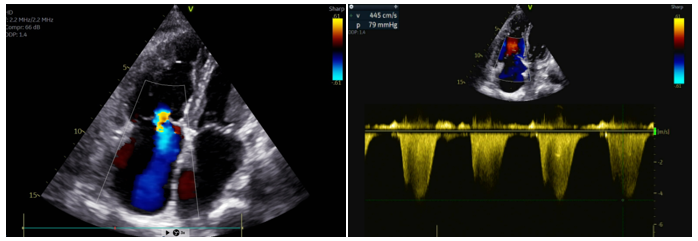
Hình 2: Hình ảnh lớn thất phải, tăng áp động mạch phổi nặng trên siêu âm tim qua thành ngực
Chụp CT mạch vành ghi nhận hẹp nhẹ nhánh mạch vành LAD, LCX và RCA không hẹp, nhưng dãn lớn buồng tim phải (tỉ lệ thất phải/thất trái > 1), dãn thân động mạch phổi và hai nhánh. Tuy nhiên không ghi nhận luồng thông bất thường trong tim, không bất thường hồi lưu tĩnh mạch phổi về tim. Huyết khối mạn tính nhánh thùy giữa động mạch phổi phải, tuy nhiên huyết khối rất ít, không đủ giải thích tình trạng tăng áp động mạch phổi và dãn thất phải.
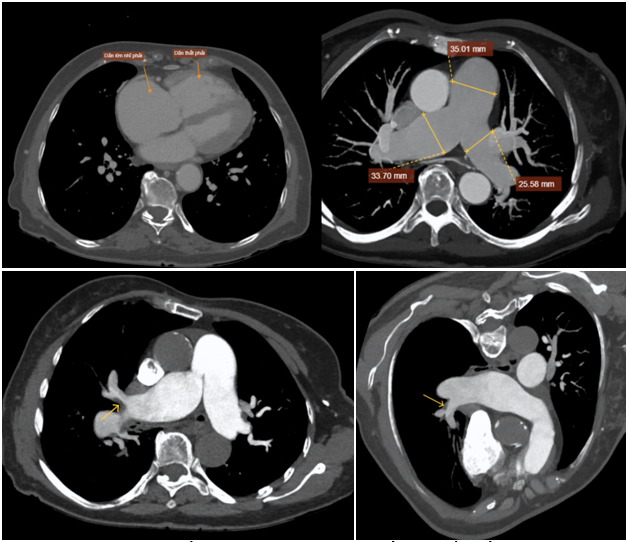
Hình 3: Lớn thất phải và dãn động mạch phổi và huyết khối mạn tính
Tuy vậy, ở tầng bụng chúng tôi ghi nhận luồng thông tĩnh mạch bất thường ở ngoài gan, nối từ đoạn gần tĩnh mạch cửa đến tĩnh mạch thận trái và hai nhánh cùng hợp lưu đổ về tĩnh mạch chủ dưới. Đây là tình trạng thông nối cửa – chủ ngoài gan, các nhánh tĩnh mạch cửa trong gan vẫn được bảo tồn, phù hợp với dị dạng Abernethy type II.
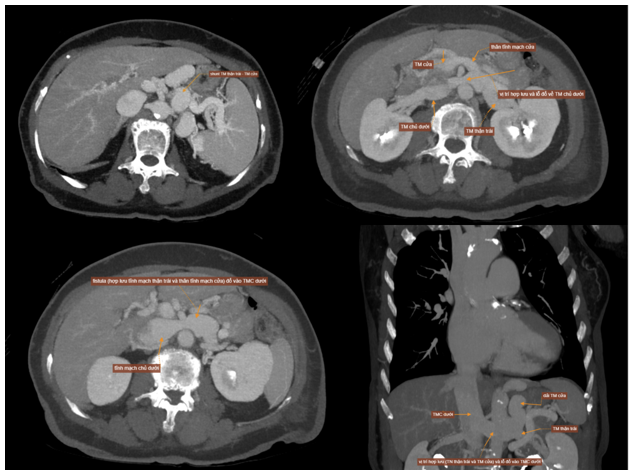
Hình 4: Dị dạng Abernethy trong CT mạch máu tầng bụng
Bệnh nhân được chẩn đoán: Viêm phổi – Bệnh phổi tắc nghẽn mạn tính – Tăng áp phổi thứ phát / Dị dạng Abernethy type II – Huyết khối mạn tính nhánh thùy giữa động mạch phổi phải. Chúng tôi điều trị nội khoa gồm: khánh sinh Meromen và Levofloxacin, dãn phế quản với Combivent, Pulmicort phun khí dung, điều trị bệnh nền với: lợi tiểu Furosemide tĩnh mạch chuyển sang Spiromide 20/50mg 1 viên/ngày, kháng đông Lovenox x 5 ngày chuyển sang Apixaban 5mg/ngày, và Tadalafil 10mg/ngày. Bệnh nhân đáp ứng với điều trị nội khoa, hết phù chân, bớt khó thở nhiều, áp lực động mạch phổi giảm PAPs còn 65 mmHg. Bệnh nhân dự kiến thông tim phải đánh giá kháng lực mạch máu phổi để đóng lỗ thông nhưng bệnh nhân từ chối can thiệp.
3. Bàn luận
Dị dạng Abernethy, còn được gọi là luồng thông cửa–chủ ngoài gan bẩm sinh, là một tình trạng bất thường hiếm gặp trong đó dòng máu từ hệ tĩnh mạch cửa dẫn lưu trực tiếp vào tuần hoàn hệ thống, không qua gan. Dị dạng này được tác giả John Abernethy mô tả lần đầu tiên vào năm 1793. Đây là một bệnh lý lâm sàng hiếm gặp với tỷ lệ mắc ước tính khoảng 1/30.000–50.000 người1. Trước đây bệnh lý này ít được báo cáo trong y văn. Tuy nhiên, trong những năm gần đây số lượng báo cáo ca bệnh ngày càng tăng nhờ sự phát triển của các kỹ thuật chẩn đoán hình ảnh. Khi tìm kiếm trên các cơ sở dữ liệu PubMed và Cochrane, hiện nay có khoảng 341 bệnh nhân được báo cáo, trong đó 170 trường hợp type I, 169 trường hợp type II, và 2 trường hợp không xác định type2. Có một số phân loại lâm sàng, nhưng hệ thống phân loại lâm sàng được sử dụng phổ biến nhất được đề xuất bởi Morgan và Superina3,4. Theo phân loại này, dị dạng Abernethy được chia thành hai type chính (Hình 5):
- Type I: không có hoàn toàn các nhánh tĩnh mạch cửa trong gan, toàn bộ dòng máu tĩnh mạch hệ cửa được dẫn lưu trực tiếp vào các tĩnh mạch hệ thống. Type Ia: tĩnh mạch mạc treo tràng trên (SMV) và tĩnh mạch lách (SV) dẫn lưu riêng rẽ vào tĩnh mạch hệ thống. Type Ib: SMV và SV hợp lại thành một thân tĩnh mạch chung trước khi dẫn lưu vào tĩnh mạch hệ thống.
- Type II: nhánh tĩnh mạch cửa trong gan thiểu sản, kèm theo shunt ngoài gan một phần, trong đó một phần dòng máu tĩnh mạch cửa được dẫn lưu vào tĩnh mạch hệ thống
Sau đó, Lautz và cộng sự tiếp tục phân loại type II thành: (1) Type IIa: nhánh tĩnh mạch cửa phải hoặc trái dẫn lưu vào tĩnh mạch hệ thống, (2) Type IIb: thân chính của tĩnh mạch cửa dẫn lưu vào tĩnh mạch hệ thống5.
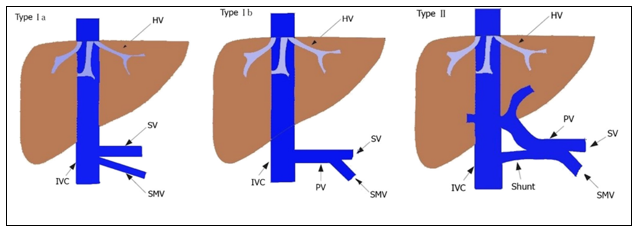
Hình 5: Phân loại dị dạng Abernethy4
Chú thích: PV: Portal vein – Tĩnh mạch cửa; SV: Splenic vein – Tĩnh mạch lách; SMV: Superior mesenteric vein – Tĩnh mạch mạc treo tràng trên; HV: Hepatic veins – Tĩnh mạch gan; IVC: Inferior vena cava – Tĩnh mạch chủ dưới
Các biểu hiện lâm sàng của dị dạng Abernethy rất đa dạng, và có thể được chia thành ba nhóm chính6: (1) triệu chứng liên quan đến các dị tật bẩm sinh đi kèm (2) các biểu hiện liên quan đến sự phát triển bất thường của gan, từ gan nhiễm mỡ đến các tổn thương dạng nốt ở gan; (3) các biểu hiện do sự hiện diện của luồng thông cửa–chủ, bao gồm tăng ammoniac máu, tăng áp động mạch phổi và hội chứng gan–phổi.
Chẩn đoán hình ảnh là phương pháp được ưu tiên trong chẩn đoán dị dạng Abernethy. Siêu âm bụng có thể được sử dụng như công cụ sàng lọc ban đầu. Chụp CT mạch máu kết hợp với tái tạo hình ảnh ba chiều giúp xác định bất thường phát triển của tĩnh mạch cửa và giải phẫu của các shunt ngoài gan trong dị dạng Abernethy. Bệnh nhân có shunt cửa–chủ bẩm sinh thường không có các dấu hiệu của tăng áp tĩnh mạch cửa, như lách to, giãn tĩnh mạch hay tuần hoàn bàng hệ7
Tăng áp động mạch phổi là một biến chứng muộn trong dị dạng Abernethy. Luồng thông cửa–chủ trở về tim phải, làm tăng lưu lượng tuần hoàn, thúc đẩy phì đại, tăng sinh và co mạch của các tế bào nội mô mạch máu phổi gây ra tăng áp phổi. Nhưng cơ chế của tăng áp động mạch phổi trong dị dạng Abernethy là do tăng áp phổi cửa–phổi8. Luồng thông cửa–chủ làm chuyển hướng dòng máu tĩnh mạch cửa vào tuần hoàn hệ thống không qua gan, từ đó cho phép các chất trung gian vận mạch, cytokine tiền viêm, các yếu tố thúc đẩy tân sinh mạch và nội độc tố vi khuẩn từ hệ tuần hoàn mạc treo đi trực tiếp vào tuần hoàn phổi. Các yếu tố này có thể gây tổn thương nội mô mạch máu phổi và kích thích tăng sinh tế bào nội mô, phì đại cơ trơn thành mạch và hình thành huyết khối tại chỗ. Như ca lâm sàng, chúng tôi cũng ghi nhận huyết khối mạn tính tại phân nhánh thùy giữa. Ngoài ra, đôi khi huyết khối từ hệ tuần hoàn mạc treo cũng có thể đi vào tuần hoàn phổi thông qua luồng thông cửa–chủ. Tất cả các cơ chế trên đều góp phần vào sự hình thành và tiến triển của tăng áp động mạch phổi9.
Ghép gan là phương pháp điều trị chính đối với dị dạng Abernethy type I. Đối với bệnh nhân Abernethy type II, các phương pháp điều trị bao gồm đóng shunt cửa–chủ bất thường hoặc ghép gan8,10.. Việc lựa chọn can thiệp nội mạch hay phẫu thuật phụ thuộc vào mức độ luồng thông cửa–chủ ngoài gan, vị trí và kích thước luồng thông. Tuy nhiên, hiện nay vẫn chưa có đủ dữ liệu về tiên lượng và kết cục lâu dài của các phương pháp điều trị khác nhau8. Các biến chứng tim phổi là nguyên nhân tử vong chính ở bệnh nhân dị dạng Abernethy. Trong tổng số 341 trường hợp được báo cáo, có 20 trường hợp tử vong, trong số này, 8 trường hợp tử vong do nguyên nhân tim phổi, trong đó 6 trường hợp có kèm tăng áp động mạch phổi11-14. Một trường hợp khác, do không được can thiệp điều trị tăng áp động mạch phổi trong thời gian dài, nên khi bắt đầu điều trị tăng áp phổi, bệnh nhân phải phẫu thuật, tuy nhiên, bệnh nhân tử vong trong giai đoạn hậu phẫu sớm15. Do đó, can thiệp tích cực được khuyến cáo ở những bệnh nhân dị dạng Abernethy có kèm tăng áp động mạch phổi, nhằm ngăn ngừa sự tiến triển của bệnh và hạn chế tiên lượng xấu. Việc điều trị tối ưu cho bệnh nhân có tăng áp động mạch phổi đòi hỏi cách tiếp cận đa chuyên khoa10, nhằm xác định:
- thời điểm thích hợp để đóng luồng thông
- điều trị nội khoa tăng áp động mạch phổi
- và chỉ định ghép phổi, ghép gan hoặc ghép phối hợp trong những trường hợp nặng.
Đối với trường hợp bệnh nhân của chúng tôi, dự định sẽ thông tim phải để đánh giá áp lực – kháng lực mạch máu phổi và dự định đóng luồng thông, tuy nhiên bệnh nhân đáp ứng với điều trị nội khoa nên từ chối can thiệp.
4. Kết luận
Tóm lại , dị dạng Abernethy là một bất thường mạch máu hệ cửa hiếm gặp, rất dễ bị bỏ sót lâm sàng đặc biệt là ở những bệnh nhân lớn tuổi. Ca lâm sàng của chúng tôi minh họa một trường hợp Abernethy type II gây biến chứng tăng áp động mạch phổi nặng và suy tim phải ở bệnh nhân lớn tuổi. Hình ảnh học, đặc biệt CT mạch máu đóng vai trò quyết định trong việc xác định giải phẫu luồng thông và phân loại dị dạng để định hướng điều trị. Mặc dù can thiệp đóng luồng thông là phương án triệt để, tuy nhiên điều trị nội khoa phối hợp các thuốc điều trị suy tim, giảm áp lực phổi và kháng đông vẫn mang lại cải thiện triệu chứng cho bệnh nhân.
Tài liệu tham khảo
- Abernethy MJ. Account of two instances of uncommon formation in the viscera of the human body: from the philosophical transactions of the Royal Society of London. Medical facts and observations. 1797;7:100.
- Zhang X, Peng M, Ren R, et al. Pulmonary hypertension secondary to Abernethy malformation with left inferior vena cava: a case report and literature review. Frontiers in Medicine. 2025;12:1604853.
- Abernethy J. IX. Account of two instances of uncommon formation, in the viscera of the human body. Philosophical Transactions of the Royal Society of London. 1793;(83):59-66.
- Bueno J, Pérez M, Lopez-Ben S, et al. Radiological and surgical differences between congenital end-to-side (Abernethy malformation) and side-to-side portocaval shunts. Journal of Pediatric Surgery. 2020;55(9):1897-1902.
- Lautz TB, Tantemsapya N, Rowell E, Superina RA. Management and classification of type II congenital portosystemic shunts. Journal of pediatric surgery. 2011;46(2):308-314.
- Alonso-Gamarra E, Parrón M, Pérez A, Prieto C, Hierro L, López-Santamaría M. Clinical and radiologic manifestations of congenital extrahepatic portosystemic shunts: a comprehensive review. Radiographics. 2011;31(3):707-722.
- Ghuman SS, Gupta S, Buxi T, et al. The Abernethy malformation-myriad imaging manifestations of a single entity. Indian Journal of RadiologyImaging. 2016;26(03):364-372.
- Tanaka H, Saijo Y, Tomonari T, et al. An adult case of congenital extrahepatic portosystemic shunt successfully treated with balloon-occluded retrograde transvenous obliteration. Internal Medicine. 2021;60(12):1839-1845.
- Yao X, Liu Y, Yu L-D, Qin J-P. Rare portal hypertension caused by Abernethy malformation (Type IIC): a case report. World Journal of Radiology. 2023;15(8):250.
- McLin VA, Franchi-Abella S, Brütsch T, et al. Expert management of congenital portosystemic shunts and their complications. Jhep Reports. 2024;6(1):100933.
- Schaeffer DF, Laiq S, Jang H-J, John R, Adeyi OA. Abernethy malformation type II with nephrotic syndrome and other multisystemic presentation: an illustrative case for understanding pathogenesis of extrahepatic complication of congenital portosystemic shunt. Human pathology. 2013;44(3):432-437.
- Rout A, Chongthammakun V, Siegel YJ, Mendoza D, Damluji AA. Abernethy malformation with massively dilated main pulmonary artery manifesting as acute myocardial infarction. Journal of cardiovascular imaging. 2021;29(4):379.
- Kobayashi D, Edwards HD, Singh J, Nadkarni MD, Lantz PE, Cook AL. Portopulmonary hypertension secondary to congenital extrahepatic portosystemic shunt with heterotaxy and polysplenia: a cause of sudden death in an infant. Pediatric pulmonology. 2011;46(10):1041-1044.
- Hlavata T, Kaldararova M, Klauco F, Drangova E, Reptova A, Simkova I. Congenital absence of the portal vein as a rare cause of portopulmonary hypertension—a case study series. Medicina. 2022;58(10):1484.
- Miklashevich I, Potrokhova E, Morozov D, Isaeva YS. Pulmonary arterial hypertension associated with type II Abernethy malformation in an adolescent: a case report. Cardiovascular Therapy Prevention. 2024;23(2):3754.







