BS. HUỲNH THANH KIỀU
BS. HOÀNG THỊ BÌNH
BS. PHẠM PHONG LUÂN
PGS. TS. BS. PHẠM NGUYỄN VINH
Trung tâm Tim Mạch – BV đa khoa Tâm Anh TP. Hồ Chí Minh
TÓM TẮT
Đặt vấn đề:
Tuần hoàn Fontan làm gia tăng nguy cơ huyết khối – thuyên tắc mạch hệ thống do đặc điểm huyết động học bất thường và tình trạng tăng đông mạn tính. Nhồi máu não là biến chứng nghiêm trọng nhưng cơ chế và chiến lược dự phòng vẫn còn nhiều tranh luận.
Ca lâm sàng:
Bệnh nhân nữ 22 tuổi, tiền sử bệnh tim bẩm sinh tím phức tạp đã được phẫu thuật Fontan năm 2008, nhập viện vì mệt mỏi, mất ngủ và lo âu. MRI não ghi nhận tổn thương nhồi máu não mới vùng cạnh não thất bên bên trái và tổn thương cũ tại tiểu não trái. Holter ECG không ghi nhận rung nhĩ. Chụp CT tim cho thấy tuần hoàn Fontan thông tốt, không phát hiện huyết khối. Bệnh nhân đang điều trị clopidogrel 75 mg/ngày.
Bàn luận:
Nhồi máu não ở bệnh nhân Fontan do nhiều cơ chế kết hợp gồm dòng chảy chậm, van hay vật liệu ghép nhân tạo, rối loạn chức năng nội mạc, tình trạng tăng đông và rối loạn nhịp nhĩ tiềm ẩn. Ngay cả khi không phát hiện huyết khối, nguy cơ thuyên tắc vẫn cao. Các khuyến cáo hiện hành ủng hộ việc sử dụng kháng đông ở bệnh nhân Fontan có biến cố thuyên tắc.
Kết luận:
Ở bệnh nhân sau phẫu thuật Fontan có nhồi máu não, cần dùng kháng đông điều trị dự phòng thứ phát.
Từ khóa: Fontan, nhồi máu não, thuyên tắc huyết khối, kháng đông
ĐẶT VẤN ĐỀ
Phẫu thuật Fontan là phương pháp điều trị giảm nhẹ cho các bệnh tim bẩm sinh dạng một thất, giúp cải thiện sống còn lâu dài. Tuy nhiên, tuần hoàn Fontan tạo ra một tình trạng huyết động không sinh lý với dòng máu tĩnh mạch chảy thụ động lên phổi không qua co bóp thất phải, dẫn đến ứ trệ tuần hoàn và tăng nguy cơ huyết khối [1],[2]. Ở bệnh nhân đã mổ Fontan, nhồi máu não là một trong những biến chứng quan trọng, có thể xảy ra ngay cả khi không phát hiện được nguồn thuyên tắc rõ ràng. Việc lựa chọn chiến lược kháng huyết khối tối ưu vẫn còn nhiều tranh luận trong thực hành lâm sàng.
CA LÂM SÀNG
Bệnh nhân nữ, 22 tuổi, nhập viện vì mệt mỏi kéo dài, mất ngủ và rối loạn lo âu. Tiền sử ghi nhận có bệnh tim bẩm sinh tím phức tạp gồm bất tương hợp nhĩ thất, thất đại động mạch, không lỗ van động mạch phổi, thông liên thất, thông liên nhĩ, kèm đảo ngược phủ tạng; đã được phẫu thuật Fontan năm 2008 và theo dõi định kỳ sau mổ. Khoảng một tháng trước nhập viện, bệnh nhân xuất hiện triệu chứng hụt hơi, mệt mỏi tăng dần, khó ngủ kéo dài nên đến khám.
Tại thời điểm khám, bệnh nhân tỉnh táo, tiếp xúc tốt, không đau ngực, không khó thở khi nằm. Tuy nhiên, bệnh nhân than mệt nhiều, giảm khả năng gắng sức, ăn kém, đầy hơi, kèm cảm giác nặng đầu, khó ngủ kéo dài, dễ cáu gắt và buồn bã. Sinh hiệu ghi nhận mạch 86 lần/phút, huyết áp 95/60 mmHg, nhịp thở 20 lần/phút, SpO₂ 84% khí phòng. Khám lâm sàng không ghi nhận tím ngoại biên hay ngón tay dùi trống. Tim nhịp đều, không âm thổi; phổi thông khí tốt, không ran. Bụng mềm, gan không to, không phù ngoại vi.
Xét nghiệm máu cho thấy D-dimer 0,61 µg/mL (tăng), Hb 12,3 g/dL, Hct 42,3%, hồng cầu nhỏ nhược sắc, sắt huyết thanh bình thường nhưng ferritin giảm, gợi ý thiếu sắt tiềm ẩn. Các chỉ số Hs-troponin T, NT-proBNP và TSH trong giới hạn bình thường. Điện tâm đồ ghi nhận nhịp xoang, không có rối loạn dẫn truyền. X-quang ngực không ghi nhận tổn thương nhu mô phổi, cung động mạch chủ quay phải và trung thất trên rộng.
Siêu âm tim và chụp cắt lớp vi tính tim cho thấy tuần hoàn Fontan hoạt động tốt, không hẹp ống nối, không phát hiện huyết khối trong buồng tim hay hệ thống Fontan. Bất thường cấu trúc tim phức tạp với bất tương hợp nhĩ thất và đại động mạch, thất chính là thất phải hình thái, chức năng co bóp giảm nhẹ với FAC khoảng 35%. Holter ECG 24 giờ ghi nhận nhịp xoang chiếm ưu thế, ngoại tâm thu nhĩ và thất thưa (<1%), không ghi nhận rung nhĩ hay rối loạn nhịp đáng kể.
Đánh giá khả năng gắng sức bằng nghiệm pháp đi bộ 6 phút cho thấy suy giảm rõ rệt với quãng đường đi được 225 m, tương đương 30,2% giá trị dự đoán; SpO₂ thay đổi không đáng kể sau nghiệm pháp, 87%. Chụp MRI não phát hiện tổn thương nhồi máu não mới vùng não thất bên bên trái, kèm theo một tổn thương cũ tại tiểu não trái, cùng các thay đổi chất trắng không đặc hiệu hai bán cầu. Đánh giá tâm lý bằng thang điểm Hamilton ghi nhận trầm cảm mức độ rất nặng với 31 điểm.
Trước đó, bệnh nhân đang được điều trị bằng thuốc ức chế neprilysin/ARB, kháng kết tập tiểu cầu (clopidogrel) và statin. Sau khi xác định có biến cố nhồi máu não mới trên nền tuần hoàn Fontan, bệnh nhân được ngưng thuốc kháng kết tập tiểu cầu, chuyển sang kháng đông đường uống, đồng thời bổ sung sắt và điều trị trầm cảm.
Chẩn đoán xác định: Nhồi máu não mới vùng não thất bên bên trái – Trầm cảm nặng – Tình trạng sau phẫu thuật Fontan (2008)/Bệnh tim bẩm sinh tím phức tạp kèm đảo ngược phủ tạng.
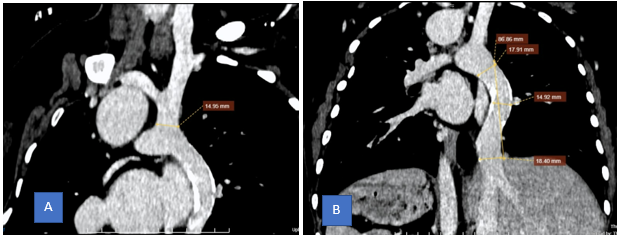
Hình 1: Tuần hoàn chủ phổi: A. Tĩnh mạch chủ trên bên trái đã phẫu thuật tạo thông nối vào động mạch phổi (Glenn shunt), kích thước miệng nối 15mm, lòng lấp đầy thuốc tương phản, không hẹp. B. Tĩnh mạch chủ dưới hợp lưu cùng các tĩnh mạch trên gan à ống nối Fontan (nằm bên trái) à động mạch phổi, kích thước miệng nối dưới 18mm, miệng nối trên 18mm, kích thước ống 15mm, dài 86mm, thành ống nối dày có vôi hóa rải rác, không hẹp lòng ống nối, không ghi nhận huyết khối tĩnh mạch chủ dưới – ống nối.
BÀN LUẬN
1. Cơ chế huyết khối – thuyên tắc ở bệnh nhân Fontan
Phẫu thuật Fontan là phương pháp điều trị giảm nhẹ cho các bệnh tim bẩm sinh dạng một thất, trong đó tuần hoàn được tái cấu trúc để máu tĩnh mạch hệ thống đi trực tiếp vào động mạch phổi mà không qua thất phải. Chỉ định chủ yếu cho các bệnh lý không thể sửa chữa hai thất như không lỗ van động mạch phổi, tâm thất độc nhất, không lỗ van ba lá hoặc các dị tật tim phức tạp. Có ba dạng chính: (1) Fontan kiểu nhĩ–phổi (atriopulmonary Fontan), nối trực tiếp nhĩ phải với động mạch phổi; (2) Fontan đường hầm trong tim (lateral tunnel), tạo đường dẫn trong nhĩ phải; và (3) Fontan ống ghép ngoài tim (extracardiac conduit), sử dụng ống nhân tạo nối tĩnh mạch chủ dưới với động mạch phổi (hình 2).
Nguy cơ huyết khối trong tuần hoàn Fontan là hậu quả của nhiều cơ chế bệnh sinh phối hợp, có thể lý giải dựa trên mô hình tương tự tam chứng Virchow gồm ứ trệ dòng chảy, rối loạn chức năng nội mạc và tình trạng tăng đông. Ở bệnh nhân Fontan, các yếu tố này tồn tại đồng thời và tác động lẫn nhau, làm gia tăng đáng kể nguy cơ hình thành huyết khối và thuyên tắc hệ thống.
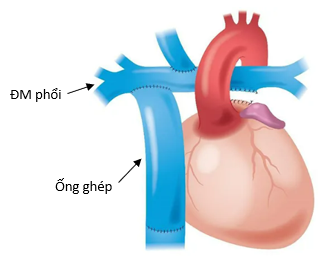
Hình 2: Tuần hoàn Fontan có ống ghép ngoài tim (Từ: Front. Pediatr., 24 May 2019).
Ứ trệ dòng chảy
Tuần hoàn Fontan đặc trưng bởi dòng máu tĩnh mạch hệ thống đổ về phổi một cách thụ động, không có sự hỗ trợ co bóp của tâm thất phải. Điều này dẫn đến giảm vận tốc dòng chảy và tăng áp lực tĩnh mạch hệ thống mạn tính. Hậu quả là tình trạng ứ trệ tuần hoàn, đặc biệt tại các cấu trúc như ống nối Fontan, buồng nhĩ và các tĩnh mạch lớn. Sự giảm vận tốc dòng máu làm tăng thời gian tiếp xúc giữa các thành phần đông máu và nội mạc, tạo điều kiện thuận lợi cho quá trình hình thành huyết khối tại chỗ. Đây được xem là yếu tố trung tâm trong cơ chế sinh huyết khối ở bệnh nhân Fontan [2].
Ngoài ra, các vật liệu nhân tạo như ống ghép mạch máu, van nhân tạo làm thay đổi dòng chảy và kích hoạt đông máu tại bề mặt tiếp xúc. Động mạch phổi bị khâu bít (stump) và sự hiện diện của “cửa sổ” thông nối giữa ống dẫn Fontan và nhĩ phải (fenestration) tạo dòng chảy chậm hoặc xoáy. Với Fontan cổ điển kiểu nhĩ–phổi, nhĩ phải dãn lớn làm tăng ứ trệ. Những yếu tố này phối hợp làm tăng nguy cơ huyết khối thuyên tắc.
Rối loạn chức năng nội mạc
Tăng áp lực tĩnh mạch kéo dài và bất thường hướng dòng máu gây tổn thương chức năng nội mạc mạch máu. Nội mạc trong điều kiện sinh lý có vai trò chống đông thông qua điều hòa cân bằng giữa các yếu tố đông – chống đông và ức chế hoạt hóa tiểu cầu. Trong tuần hoàn Fontan, nội mạc chuyển sang trạng thái tiền đông máu với tăng biểu hiện các phân tử kết dính, giảm sản xuất các chất chống đông nội sinh và tăng hoạt hóa tiểu cầu. Những thay đổi này góp phần thúc đẩy quá trình hình thành và phát triển huyết khối.
Tình trạng tăng đông
Bệnh nhân sau Fontan thường có rối loạn hệ thống đông máu với xu hướng tăng đông mạn tính. Các nghiên cứu ghi nhận sự giảm các yếu tố chống đông tự nhiên như protein C, protein S và antithrombin III, đồng thời tăng nồng độ các yếu tố đông máu như fibrinogen và yếu tố VIII. Sự mất cân bằng này dẫn đến tăng khả năng hình thành huyết khối. Tình trạng tăng đông kéo dài được xem là một trong những yếu tố làm tăng nguy cơ thuyên tắc ở bệnh nhân Fontan [3].
Rối loạn nhịp nhĩ
Rối loạn nhịp nhĩ là biến chứng thường gặp sau phẫu thuật Fontan, đặc biệt ở giai đoạn muộn, nhiều năm sau mổ. Các rối loạn như cuồng nhĩ hoặc rung nhĩ làm giảm co bóp của nhĩ, gây ứ trệ máu trong tâm nhĩ, tiểu nhĩ nên hình thành huyết khối. Đáng chú ý, các rối loạn nhịp này có thể thoáng qua và không được phát hiện trên các phương tiện theo dõi ngắn hạn như Holter ECG 24 giờ. Do đó, việc không ghi nhận rung nhĩ không loại trừ hoàn toàn vai trò của yếu tố này trong cơ chế thuyên tắc [1].
Thuyên tắc nghịch dòng
Một đặc điểm riêng của tuần hoàn Fontan là sự tồn tại của các đường thông nối bất thường như “cửa sổ” fenestration, thông liên nhĩ, lỗ bầu dục hoặc tuần hoàn bàng hệ. Các cấu trúc này tạo điều kiện cho máu tĩnh mạch đi trực tiếp vào tuần hoàn hệ thống mà không qua phổi. Trong trường hợp có huyết khối hình thành trong tĩnh mạch, các chỗ thông nối này cho phép huyết khối đi vào động mạch hệ thống và gây thuyên tắc, đặc biệt là não. Đây là cơ chế quan trọng giải thích các trường hợp nhồi máu não ở bệnh nhân Fontan mà không phát hiện được nguồn thuyên tắc rõ ràng.
2. Vai trò của kháng đông
Chiến lược hiện nay
Dự phòng huyết khối ở bệnh nhân sau phẫu thuật Fontan là một vấn đề quan trọng nhưng vẫn còn nhiều tranh luận do thiếu các thử nghiệm ngẫu nhiên quy mô lớn. Hiện nay, hai chiến lược chính được sử dụng gồm kháng kết tập tiểu cầu và kháng đông đường uống.
Sáu tháng đầu sau mổ Fontan, bệnh nhân có chỉ định dùng kháng đông uống. Sau 6 tháng, tùy nguy cơ bệnh nhân mà chọn lựa kháng kết tập tiểu cầu hay tiếp tục kháng động. Kháng kết tập tiểu cầu (aspirin hoặc clopidogrel), thường được sử dụng cho bệnh nhân nguy cơ thấp, không có tiền sử huyết khối hay rối loạn nhịp nhĩ. Ưu điểm của chiến lược này là nguy cơ chảy máu thấp và dễ sử dụng, tuy nhiên hiệu quả dự phòng huyết khối có thể hạn chế trong bối cảnh tuần hoàn Fontan có nhiều yếu tố tăng đông.
Ngược lại, kháng đông đường uống, bao gồm kháng vitamin K (warfarin) hoặc các thuốc kháng đông đường uống mới (NOACs), được sử dụng ở nhóm nguy cơ cao hơn. Warfarin đã được sử dụng lâu dài với hiệu quả được chứng minh, nhưng đòi hỏi theo dõi INR thường xuyên. Trong những năm gần đây, NOACs như rivaroxaban hoặc apixaban ngày càng được quan tâm nhờ tính tiện lợi và an toàn, dù dữ liệu ở bệnh nhân Fontan vẫn còn hạn chế và chủ yếu từ các nghiên cứu quan sát [5],[6].
Trước đây warfarin là thuốc kháng đông thường được sử dụng ở trẻ em với liều dùng khởi đầu 0.1 – 0.2 mg/kg/ngày, chỉnh liều theo INR. Gần đây với sự ra đời của nhiều loại NOACs, trong đó rivaroxaban và apixaban có nhiều chứng cứ lâm sàng sử dụng ở trẻ em. Nghiên cứu UNIVERSE trial (2021) [8] so sánh rivaroxaban với aspirin ở trẻ sau phẫu thuật Fontan, kết quả cho thấy rivaroxaban giảm biến cố huyết khối mà không làm tăng chảy máu so với aspirin. Nghiên cứu này là cơ sở quan trọng cho cơ quản quản lý thuốc và thực phẩm Hoa Kỳ/cơ quan quản lý thuốc châu Âu (FDA/EMA) chấp thuận dùng rivaroxaban cho bệnh nhân Fontan trẻ em.
Khuyến cáo hiện hành
Theo hướng dẫn của Hội Tim mạch châu Âu (ESC) 2020 và Trường môn Tim mạch Hoa Kỳ (ACC) 2025 về bệnh tim bẩm sinh người lớn, điều trị kháng đông được khuyến cáo ở bệnh nhân Fontan có tiền sử thuyên tắc huyết khối, rung/cuồng nhĩ hoặc có huyết khối trong buồng tim. Ở nhóm bệnh nhân không có yếu tố nguy cơ rõ ràng, có thể cân nhắc giữa kháng kết tập tiểu cầu và kháng đông tùy theo đặc điểm lâm sàng [1],[7] (bảng 1). Đồng thời, nhấn mạnh sự cần thiết của theo dõi lâu dài và đánh giá định kỳ nguy cơ huyết khối ở tất cả bệnh nhân Fontan [2].
Bảng 1: Khuyến cáo điều trị chống huyết khối sau mổ Fontan [7].
| Khuyến cáo điều trị (Therapeutic) | Loại | MCC |
| Ở người lớn có tuần hoàn Fontan và có huyết khối đã biết hoặc nghi ngờ, hoặc Fontan kiểu nhĩ–phổi, hoặc có tiền sử thuyên tắc huyết khối, hoặc có tiền sử cuồng nhĩ/rung nhĩ kéo dài, điều trị kháng đông được khuyến cáo nhằm giảm nguy cơ biến cố thuyên tắc huyết khối. | I | B-NR |
| Ở người lớn có tuần hoàn Fontan không có các yếu tố nguy cơ cao (như tiền sử thuyên tắc huyết khối, cuồng nhĩ/rung nhĩ kéo dài hoặc Fontan kiểu nhĩ–phổi) và không có chống chỉ định do chảy máu, khuyến cáo điều trị bằng aspirin hoặc kháng đông nhằm giảm nguy cơ thuyên tắc huyết khối. | I | B-NR |
Theo một đồng thuận mới của ACC 2023 về điều trị kháng đông ở bệnh nhân Fontan có phân tầng nguy cơ bệnh nhân theo nhóm nguy cơ cao, trung bình và thấp và khuyến cáo dùng thuốc chống huyết khối theo từng nhóm nguy cơ [5] (hình 3).
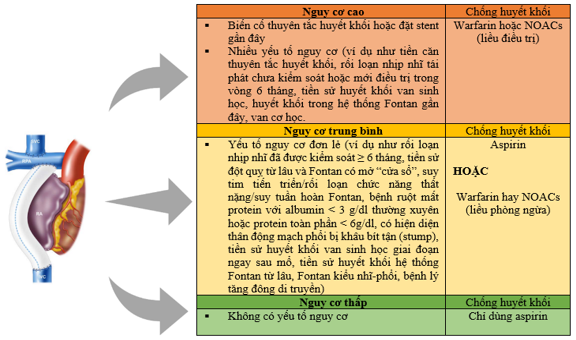
Hình 3: Lưu đồ sử dụng thuốc chống huyết khối ở bệnh nhân Fontan [5].
3. Áp dụng cho ca bệnh
Trường hợp này ghi nhận sự xuất hiện của nhồi máu não mới trên nền bệnh nhân sau phẫu thuật Fontan nhiều năm, mặc dù không phát hiện huyết khối trong buồng tim hay rối loạn nhịp nhĩ trên Holter ECG 24 giờ. Thực tế lâm sàng và y văn cho thấy, ở bệnh nhân Fontan, nguồn gốc huyết khối thường khó xác định do tính chất đa yếu tố của cơ chế bệnh sinh. Ngoài ra, các rối loạn nhịp nhĩ có thể thoáng qua, không được ghi nhận trên Holter ECG ngắn hạn, hoặc huyết khối có thể đã hình thành và thuyên tắc trước khi được phát hiện qua hình ảnh học.
Ca bệnh này nhấn mạnh rằng việc không phát hiện huyết khối hoặc rung nhĩ không loại trừ nguy cơ thuyên tắc ở bệnh nhân Fontan. Do đó, cần theo dõi Holter ECG dài ngày hơn (ví dụ 7 ngày) và tái đánh giá nguy cơ định kỳ cho người bệnh. Đặc biệt, khi đã xuất hiện biến cố thuyên tắc như nhồi máu não, xem đây là dấu hiệu của nguy cơ huyết khối cao, có chỉ định điều trị kháng đông lâu dài.
Các rối loạn như trầm cảm, lo âu, mất ngủ và giảm khả năng kiểm soát cảm xúc không chỉ xuất phát từ yếu tố tâm lý mà còn có thể liên quan đến tổn thương thực thể tại não. Trong trường hợp nhồi máu não, đặc biệt khi tổn thương nằm ở các vùng liên quan đến điều hòa cảm xúc và nhận thức như vùng dưới vỏ hoặc hệ limbic, có thể làm thay đổi hoạt động của các chất dẫn truyền thần kinh như serotonin và dopamine. Điều này dẫn đến các biểu hiện rối loạn khí sắc, lo âu, rối loạn giấc ngủ và thay đổi hành vi. Đáng chú ý, các triệu chứng này có thể xuất hiện ngay cả khi không có dấu hiệu thần kinh khu trú rõ ràng. Vì vậy, ở bệnh nhân có biểu hiện tâm thần – rối loạn hành vi mới xuất hiện, cần nghĩ đến khả năng tổn thương não thực thể và đánh giá bằng các phương tiện hình ảnh phù hợp.
KẾT LUẬN
Bệnh nhân sau phẫu thuật Fontan có nguy cơ huyết khối – thuyên tắc suốt đời do đặc điểm huyết động không sinh lý và tình trạng tăng đông mạn tính. Khi đã xảy ra biến cố thuyên tắc, bệnh nhân cần được xem là nhóm nguy cơ cao và có chỉ định kháng đông lâu dài nhằm dự phòng tái phát. Thuốc kháng đông uống mới có thể được sử dụng thay thế thuốc kháng vitamin K do những ưu điểm và dữ liệu an toàn qua các nghiên cứu quan sát ở bệnh nhân Fontan. Việc theo dõi định kỳ, đánh giá lại nguy cơ huyết khối và lựa chọn chiến lược điều trị chống huyết khối phù hợp là cần thiết trong chăm sóc lâu dài bệnh nhân Fontan.
TÀI LIỆU THAM KHẢO
- Baumgartner H, De Backer J, Babu-Narayan SV, et al. 2020 ESC Guidelines for the management of adult congenital heart disease. Eur Heart J. 2021;42(6):563–645.
- Stout KK, Daniels CJ, Aboulhosn JA, et al. 2018 AHA/ACC Guideline for the management of adults with congenital heart disease. Circulation. 2019;139(14):e698–e800.
- Monagle P, Cochrane A, Roberts R, et al. A multicenter randomized trial comparing aspirin and warfarin after the Fontan procedure. J Am Coll Cardiol. 2011;58(6):645–651.
- McCrindle BW, Manlhiot C, Cochrane A, et al. Factors associated with thrombotic complications after Fontan procedures. J Am Coll Cardiol. 2013;61(3):346–353.
- Alsaied T, Possner M, Van den Eynde J, Kreutzer J. Anticoagulation algorithm for Fontan patients. J Am Coll Cardiol. 2023 Apr 5.
- Yang H, Bouma BJ, Mulder BJM. Anticoagulation in Fontan patients: current evidence and future directions. Heart. 2022;108(14):1081–1087.
- Gurvitz M, Krieger EV, Fuller S, et al. 2025 ACC/AHA/HRS/ISACHD/SCAI guideline for the management of adults with congenital heart disease. Circulation. 2026;153:e115–e251.
- McCrindle BW, et al. Rivaroxaban vs aspirin in children with Fontan circulation (UNIVERSE study). N Engl J Med. 2021.







