Edoardo Bertero, Gerd Heusch, Thomas Münzel and Christoph Maack
Người dịch: THS.BS. NGUYỄN MINH KHA
Giảng viên Bộ môn Nội Tổng quát, Đại học Y Dược TP. Hồ Chí Minh
Hiệu đính: PGS. TS. BS.HOÀNG ANH TIẾN
PGĐ Trung tâm Tim mạch – BV trường ĐH Y Dược Huế
Phó trưởng Bộ môn Nội – Trường ĐH Y Dược Huế
Tóm tắt
Thiếu máu cục bộ cơ tim có thể do rối loạn chức năng của những động mạch vành lớn hoặc của hệ thống vi mạch, làm giảm cung cấp oxy và các chất dinh dưỡng đến tế bào cơ tim. Những tiến trình cơ chế sinh bệnh học đã được biết đến bao gồm nhiều cơ chế phối hợp như xơ vữa của động mạch vành thượng tâm mạc, co thắt mạch máu lớn hoặc mạch máu nhỏ hoặc rối loạn chức năng vi mạch – mối liên hệvề mặt lâm sàng của những cơ chế này ngày càng được quan tâm nhiều hơn. Thiếu máu cơ tim cục bộ có thể có nhiều bệnh cảnh khác nhau trên lâm sàng, được biết đến với thuật ngữ là hội chứng mạch vành mạn. Những thuốc điều trị đau thắt ngực phổ biến nhất hiện naylàm giảm triệu chứng thông qua cơ chế dãn mạch vành và điều hòa các yếu tố liên quan đến quá trình tiêu thụ oxy, bao gồm nhịp tim, sức căng thành cơ tim và sự co bóp tâm thất. Ngoài ra, sự chuyển hóa các chất nền ở tim có thể được thay đổi để giảm thiếu máu cục bộ thông qua cơ chế điều hòa để sử dụng oxy một cách hiệu quả. Mặc dù những đồng thuận quốc tế đã có về vấn đề can thiệp lối sống và phòng ngừa các biến cố với điều trị bằng aspirin và statin, việc điều trị chống đau thắt ngực tối ưu đối với bệnh nhân có hội chứng mạch vành mạn vẫn ít được biết đến. Hướng dẫn điều trị của ESC 2019 khuyến cáo cần tiếp cận theo hướng cá thể hóa, bằng cách sử dụng các thuốc điều trị đau thắt ngực dựa theo những bệnh đồng mắc và tình trạng huyết động của từng bệnh nhân. Mặc dù, chưa có thuốc điều trị đau thắt ngực nào được chứng minh là cải thiện kết cục sống còn, hiệu quả của chúng đối với giảm triệu chứng được gia tăng phụ thuộc vào cơ chế gây ra đau ngực. Trong bài tổng quan này, chúng tôi cung cấp cho bác sĩ lâm sàng thông qua một phân tích khi sử dụng kết hợp các thuốc điều trị đau thắt ngực dựa theo cơ chế sinh lý bệnh của đau thắt ngực và cơ chế tác dụng của các thuốc điều trị đau thắt ngực.
Bảng 1. Các thuốc chống đau thắt ngực phổ biến
| Nhóm thuốc | Cơ chế hoạt động | Bằng chứng lâm sàng | Tác dụng phụ | TLTK |
| Chẹn kênh calci nhóm non-DHP | Tác dụng làm chậm nhịp tim và giảm co bóp cơ tim (giảm tiêu thụ oxy, tăng thời gian tâm trương), dãn mạch (tăng cung cấp oxy, giảm hậu tải) | Giảm triệu chứng | Phù ngoại biên, block nhĩ thất, tụt huyết áp, đỏ mặt, đau đầu và táo bón (verapamil> diltiazem) | 201 |
| Chẹn kênh calci nhóm DHP | Dãn mạch (tăng cung cấp oxy, giảm hậu tải) | Giảm triệu chứng và giảm tiến triển xơ vữa | Phù ngoại biên, đỏ mặt, đau đầu, nhịp nhanh phản xạ | 202, 203 |
| Nitrate hữu cơ | Dãn mạch (tăng cung cấp oxy, giảm tiền tải và hậu tải (gảim tiêu thụ oxy); tăng tuần hoàn bàng hệ | Giảm triệu chứng | Đỏ mặt, đau đầu, tụt huyết áp và hồi hộp | 204 |
| Nicorandil | Dãn mạch (tăng cung cấp oxy, giảm tiền tải và hậu tải (gảim tiêu thụ oxy); hiệu quả trên tiểu động mạch đường kính < 100 micromet | Giảm triệu chứng và giảm các biến cố mạch vành | Đỏ mặt, đau đầu, tụt huyết áp và nôn ói | 205 |
| Chẹn bêta giao cảm | Tác dụng làm chậm nhịp tim và giảm co bóp cơ tim (giảm tiêu thụ oxy, tăng thời gian tâm trương) | Giảm tử suất ở bệnh nhân bị nhồi máu cơ tim cấp gần đầy hoặc HFrEF mạn | Nhịp chậm, block nhĩ thất, co thắt phế quản, không dung nạp gắng sức, mệt, hạ huyết áp tư thế, có triệu chứng của tụt đường huyết, rối loạn cương và táo bón | 206 |
| Ivabradine | Tác dụng làm chậm nhịp tim và giảm co bóp cơ tim (giảm tiêu thụ oxy, tăng thời gian tâm trương) | Tăng thời gian tới thiếu máu cục bộ khi gắng sức và giảm tỷ lệ nhập viện ở bệnh nhân với HFrEF | Rối loạn thị giác (hội chứng phosphene) và đau đầu | 207 |
| Ranolazine | Giảm sức căng thành tâm thất (giảm tiêu thụ oxy); giảm quá trình bêta oxi hoá acid béo (tăng sử dụng oxy hiệu quả) | Tăng thời gian gắng sức, Tăng thời gian tới thiếu máu cục bộ khi gắng sức và giảm HbA1C, chống rối loạn nhịp | Buồn nôn, mệt đau đầu, táo bón, gây QT dài | 208 |
| Trimetazidine | Giảm quá trình bêta oxi hoá acid béo (tăng sử dụng oxy hiệu quả) | Tăng thời gian gắng sức tối đa và thời gian đến ST chênh xuống 1 mm | Nôn ói và tiêu chảy | 209 |
Những điểm chính
- Các biện pháp điều trị đau thắt ngực cải thiện việc cung cấp oxy mạch vành cho cơ tim bị thiếu máu cục bộ; giảm tần số tim, công cơ tim và mức tiêu thụ oxy; hoặc tối ưu hóa hiệu quả sử dung năng lượng của các tế bào cơ tim.
- Cho đến nay, không có thuốc hay can thiệp nào làm giảm thiếu máu cục bộ giúp kéo dài thời gian sống còn ở bệnh nhân hội chứng mạch vành mạn.
- Mặc dù các hướng dẫn hiện hành khuyến nghị thuốc chẹn beta và thuốc chẹn kênh canxi là lựa chọn đầu tay, nhưng không có bằng chứng nào cho thấy những thuốc này ưu việt hơn so với các lựa chọn hàng thứ hai.
- Chúng tôi cung cấp một la bàn cho việc sử dụng các phối hợp thuốcđiều trị đau thắt ngực ở những bệnh nhân có hội chứng mạch vành mạn, được điều chỉnh cho phù hợp với tình trạng huyết động, chức năng thất trái và các bệnh đi kèm.
Chức năng co bóp tim liên quan chặt chẽ với việc cung cấp oxy và các chất dinh dưỡng cho tế bào cơ tim thông qua hệ thống mạch vành. Trong tế bào cơ tim, cần oxy để tạo ra ATP thông qua quá trình phospho hoá ở ty thể, từ đó cung cấp nguyên liêu cho hoạt động của các kênh ion và kích thích tim co bóp. Thiếu máu cục bộ cơ tim điển hình do nguyên nhân từ tắc nghẽn mạch máu lớn hoặc do rối loạn hệ thống vi mạch hoặc cả hai, gây ra sự thiếu hụt năng lượng trong tế bào cơ tim làm ảnh hưởng đến chức năng co bóp, dẫn đến rối loạn nhịp và trở thành một phần của bệnh cảnh lâm sàng được gọi là hội chứng mạch vành mạn (CCS)1. Trong 30 năm qua, vai trò quan trọng của điều hòa sinh lý và rối loạn bệnh học của chức năng vi mạch vành ngày càng được biết đến nhiều hơn. Cụ thể, rối loạn chức năng nội mạc gây suy giảm dự trữ vành, gây ra đau ngực và khó thở thậm chí khi không có bất thường tắc nghẽn mạch máu lớn. Ngoài ra, kiểm soát chức năng chuyển hóa của tế bào cơ tim cũng bị rối loạn do thiếu máu cục bộ, làm cho sự ưa thích chất nền trở thành mục tiêu khác cho các biện pháp điều trị.
Những “hòn đá tảng” trong điều trị CCS là phòng ngừa biến cố và cải thiện chất lượng cuộc sống bằng các biện pháp như thay đổi lối sống, điều trị thuốc kháng huyết khối, thuốc kháng viêm, hạ mỡ máu, kiểm soát đường huyết và giảm triệu chứng với thuốc điều trị đau thắt ngực2. Hướng dẫn điều trị ESC 2019 về CCS khuyến cáo cá thể hoá điều trị trong điều trị đau thắt ngực, bằng cách xem xét các bệnh cảnh lâm sàng khác nhau thông qua việc phối hợp các thuốc điều trị đau thắt ngực với nhau. Những hiểu biết gần đây cho thấy tái thông các động mạch vành thượng tâm mạc ở bệnh nhân CCS ổn định cho thấy lợi ích kết cục hạn chế3-6, điều này có lẽ do cơ chế sinh lý bệnh phức tạp của đau thắt ngực từ rối loạn mạch máu lớn đến hệ thống mạch máu nhỏ. Mặc dù không có thuốc điều trị đau thắt ngực nào cho thấy cải thiện được kết cục trong các nghiên cứu thử nghiệm lâm sàng ngẫu nhiên ở bệnh nhân CCS7-18, tuy vậy những thuốc này là công cụ không thể thiếu để giảm triệu chứng và cải thiện chức chất lượng cuộc sống của bệnh nhân. Trong bài viết này, hiểu về cơ chế của rối loạn gây ra triệu chứng đau thắt ngực và cơ chế tác động của các thuốc điều trị đau ngực là then chốt để tối ưu hoá điều trị thuốc, phần lớn các đề cập hiện có nhấn mạnhvề tính an toàn của nhóm thuốc nitrate19-21.
Trong bài tổng quan này, chúng tôi bàn luận về cơ chế sinh lý bệnh của đau thắt ngực trong các bối cảnh bệnh nền khác nhau cũng như cơ chế hoạt động của các thuốc điều trị đau thắt ngực để cung cấp cho bác sĩ lâm sàng về phân tích và định hướng khi sử dụng phối hợp các thuốc chống đau thắt ngực. Ngược lại, chúng tôi không đề cập về cơ chế của việc thay đổi lối sống22, điều trị thuốc kháng huyết khối23, thuốc hạ mỡ máu24-26, thuốc kiểm soát đường huyết27, thuốc kháng viêm22 để phòng ngừa biến cố ở bệnh nhân CCS, do các vấn đề này đã được đề cập trước đó. Cuối cùng, chúng tôi bàn luận chủ yếu về những lý do tiềm tàng tại sao tái thông mạch vành và các thuốc điều trị đau thắt ngực lại có vai trò hạn chế trong cải thiện kết cục và cơ chế nào gây ra đau thắt ngực kháng trị.
Cơ chế sinh lý bệnh của đau thắt ngực ổn định
Các yếu tố ảnh hưởng đến lưu lượng mạch vành
Lưu lượng máu mạch vành có chức năng cung cấp oxy và các chất cần thiết cho tế bào cơ tim, cũng như giúp duy trì chức năng co bóp trong khoảng dao động lớn về mặt sinh lý và bệnh lý của các trạng thái huyết động27-30. Lưu lượng mạch vành được xác định bởi các yếu tố về mặt vật lý như chênh áp áp lực đẩy, các yếu tố bên ngoài mạch máu như sự co bóp của cơ tim và thời gian tâm trương và điều này thì phụ thuộc vào tần số tim31. Cơ chế điều hoà trực tiếp của lưu lượng máu mạch vành bao gồm tự điều hoà đáp ứng áp lực tưới máu32, điều hoà chuyển hoá điều khiển sự co bóp cơ tim33, điều hoà nội mạc phụ thuộc vào lực căng xé35 và cơ chế thần kinh thể dịch35.
Cơ chế khởi đầu thiếu máu cục bộ
Rối loạn chức năng nội mạc
Rối loạn chức năng nội mạc là chỉ dấu dưới lâm sàng đầu tiên của xơ vữa mạch máu. Yếu tố điều hoà liên quan đến nội mạc được xác định đó là nitric oxide (NO) hoặc các hợp chất liên quan, NO có đặc tính kháng xơ vữa, nó còn kết hợp prostacyline gây ra dãn mạch và ức chế kết tập tiểu cầu, bám dính bạch cầu. Hơn nữa, NO ức chế sự tăng sinh của tế bào cơ trơn mạch máu. Do đó, tiến trình xơ vữa được khởi đầu và gia tăng dưới tất cả điều kiên khi mà có sự thiếu hụt nồng độ NO do sản xuất không đủ hoặc đào thải nhanh. Thời gian bán huỷ và đặc tính sinh học của NO được xác định bởi các gốc oxy tự do như superoxide36. Superoxide được tạo ra chủ yếu bởi quá trình oxi hoá NADPH ở mạch máu hoặc tế bào bạch cầu hoặc sự không bắt cặp trong tổng hợp NO nội mạc trong đáp ứng với các yếu tố nguy cơ truyền thống hoặc yếu tố nguy cơ mới như ô nhiễm tiếng ồn hoặc không khí37.
Phản ứng của NO với superoxide tạo ra peroxynitrite (ONOO-) làm giảm đáng kể hoạt tính sinh học của NO cũng như đặc dãn mạch và hiệu ứng chống xơ vữa36. Peroxynitrite có chức năng như một chất co mạch và quan trọng nhất là đây là một phân tử gây độc tế bào, nó gây tổn thương oxy hoá đối với protein, lipid và DNA. Ngoài ra, peroxynitrite gây suy giảm tổng hợp prostacyclin và gây không tổng hợp được NO nội mô thông qua quá trình oxi hoá của các đồng yếu tố tetrehydrobioprotein (BH4) thành BH3 tự do38, do đó giới hạn hoạt tính sinh học của các yếu tố nội mạc với chức năng bảo vệ. Những gốc oxy hoá tự do khác như hydrogen peroxide (sản phẩm của sự phân tách superoxide) và acid hypochlorous có khả năng oxy hoá, điều này góp phần hơn nữa vào stress oxi hoá39. Quan trọng hơn, rối loạn chức năng nội mạc không chỉ xảy ra ở động mạch vành mà còn xuất hiện ở các mạch máu ngoại biên có kích thước lớn và nhỏ, đều này ảnh hưởng đáng kể đến kết cục dự hậu lâu dài40.
Xơ vữa động mạch vành thượng tâm mạc
Mảng xơ vữa gây hẹp > 50% đường kính ở động mạch vành thượng tâm mạc tạo ra sự giảm áp lực tưới máu sau chỗ hẹp và kháng lực dòng máu tăng lên. Quá trình tự điều hoà duy trì ổn định dòng máu đầu xa tới chỗ hẹp trong giới hạn dự trữ của mạch vành, điều này có thể được tạo ra thông qua khả năng co bóp của tim hoặc các thuốc giống như adenosine. Quá trình tiến tiển xơ vữa và hẹp của động mạch thượng tâm mạc ảnh hưởng lên tuần hoàn đầu xa dẫn đến thay đổi hơn nữa về mặt tái cấu trúc và chức năng. Trong khi đó ở các mạch máu lớn trải qua quá trình thiểu sản, các mạch máu nhỏ thì có xu hướng phát triển phì đại và tái cấu trúc hướng vào trong41-42. Trong tái cấu trúc hệ thống vi mạch vành, đáp ứng co cơ đối với sự thay đổi huyết áp bị lu mờ, đáp ứng dãn mạch với bradykinin và nitroprusside được hồi phục và đáp ứng co mạch với endothelin được gia tăng42. Quan trọng hơn, cùng với sự cạn kiệt của dự trữ tự điều mạch vành đầu xa đối với hẹp mạch vành mức độ nặng, hệ thống vi mạch vành không dãn tối đa nhưng vẫn duy trì đáp ứng với kích thích co mạch43 và duy trì khả năng dãn mạch qua các tác động dược lý, khi đã được hỗ trợ thuốc thì sẽ cải thiện lưu lươngj máu mạch vành và chức năng co bóp44-46.
Cùng với quá trình hẹp tiến triển của động mạch vành thượng tâm mạc, một tuần hoàn bàng hệ kế cận, những tiểu động mạch ít bị ảnh hưởng được hình thành để cung cấp – được bổ sung theo hướng xui dòng với chỗ hẹp –lưu lương máu phụ thuộc vào sự chênh áp giữa nơi cung cấp và mạch máu nhận sau chỗ hẹp (Hình 1b). Tuần hoàn bàng hệ giúp bảo vệ tế bào cơ tim sau chỗ hẹp khỏi thiếu máu cục bộ47 nhưng đánh đổi lại cơ tim sau chỗ hẹp sẽ dễ bị hiện tượng ăn cắp máu. Hiện tượng ăn cắp máu xảy ra khi mạch máu ở nơi cung cấp bị dãn ra cho tác động chuyển hoá hoặc dược lý và co mạch hoặc chèn ép ngoài mạch tăng ở mạch máu nhận làm giảm áp lực đẩy đến các dòng máu bàng hệ và tái phân bố dòng máu sau chỗ hẹp đến vùng tưới máu của tế bào cơ tim ít bị ảnh hưởng48,49. Tái phân bố tương tự có thể xuất hiện xuyên thành từ lớp nội mạc đến lớp dưới thượng tâm mạc.
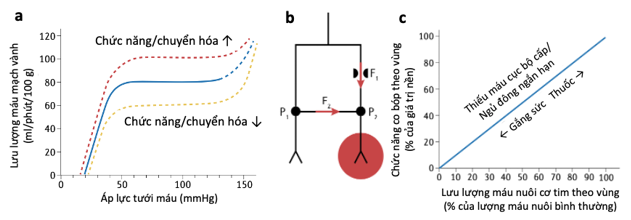
Hình 1. Huyết động của lưu lượng máu mạch vành
a | Cơ chế tự điều hòa duy trì lưu lượng máu mạch vành khá ổn định trong phạm vi áp lực từ 40–50 mmHg đến 130–140 mmHg, trong khi lưu lượng máu gần như phụ thuộc tuyến tính vào áp suất dưới và trên phạm vi áp lực này. Bình nguyên tự điều hòa được dịch chuyển lên trên khi chức năng và chuyển hóa tăng lên (màu đỏ) và xuống dưới khi giảm chức năng và chuyển hóa (màu vàng) thông qua điều hòa trao đổi chất. b | Sơ đồ cung cấp máu cho vùng cơ tim sau chỗ hẹp (màu đỏ). F1 là lưu lượng máu qua chỗ hẹp và F2 là lưu lượng máu bàng hệ phụ thuộc vào gradient áp lực đẩy giữa P1 trong mạch cho ở cơ tim bình thường và P2 ở mạch máu nhận sau chỗ hẹp. c | Mối quan hệ tuyến tính giữa chức năng co bóp vùng ở trạng thái ổn định (được đo bằng máy đo siêu nhỏ và được biểu thị bằng% so với giá trị nền) và lưu lượng máu cơ tim theo vùng (được đo bằng kỹ thuật vi cầu và được biểu thị bằng lưu lượng máu trên mỗi chu chuyển tim hoặc theo% lưu lượng máu của cơ tim bình thường) ủng hộ cho ý niệm về sự tương quan giữa tưới máu và co bóp. Các thuốc chống đau thắt ngực dịch chuyển cả lưu lượng và chức năng hướng lên trên72.
Co thắt mạch vành
Co thắt mạch vành có mối liên quan phổ biến với hẹp động mạch vành, nhưng có xảy ra khi không có sự hiện diện của mảng xơ vữa đáng kể. Đau ngực do co thắt mạch vành hiếm khi đưa đến các biến cố nặng, thường xảy ra lúc nghỉ, dung nạp với gắng sức (đau thắt ngực Prinzmetal)50 và đáp ứng ngay lập tức với chẹn kênh canxi và nitrate tác dụng ngắn. Dựa theo 1 nghiên cứu về đáp ứng co mạch vành khi đánh giá với acetycholine, tuy nhiên điều này hiếm khi được áp dụng trong thực hành lâm sàng, > 60% số bệnh nhân đau thắt ngực ổn định được chẩn đoán co thắt mạch vành và 45% trong số đó có co thắt động mạch ở thượng tâm mạc và 55% còn lại có co thắt vi mạch máu mặc dù động mạch vành bề mặt bình thường51. Các co thắt ở thượng tâm mạc điển hình tạo ra sóng ST chênh lên và thậm chí có thể gây nhồi máu cơ tim, rối loạn nhịp và ngất, nhưng cũng có thể không có bất kỳ triệu chứng nào trên lâm sàng52. Mặc dù cơ chế của cơ thắt động mạch vành vẫn chưa được hiểu đầy đủ, rối loạn chức năng nội mạc có thể liên quan đến điều này53. Đặc biệt, sự suy giảm của quá trình dãn mạch qua trung gian nội mạc thay đổi sự kích thích dãn mạch, cũng như kích thích giao cảm, tạo ra hiệu ứng co mạch. Các yếu tố góp phần vào co thắt mạch máu quá mức bao gồm stress oxi hoá54, co thắt quá mức của tế bào cơ trơn mạch máu, giảm mức độ viêm của mạch vành và kích hoạt hệ thần kinh giao cảm. Các yếu tố khởi kích có thể gây co thắt mạch máu bao gồm tăng thông khí57, stress tinh thần58, uống rượu bia, cocaine và sử dụng các thuốc có chứa các chất có tính chất dược lý như đồng vận giao cảm, chẹn beta hoặc chất etgot alkaloids. Cùng lúc với sự hiện diện của rối loạn chức năng nội mạc, hiện diện đau thắt ngực do co thắt mạch máu thường liên quan với xơ vữa tiến triển và tăng nguy cơ hội chứng mạch vành cấp59,60. Quan trọng hơn, rối loạn chức năng nội mạc được biểu hiện bởi co thắt ở thượng tâm mạc và vi mạch, khi kích thích bằng acetycholine, được xem là nguy cơ cao của biến cố mạch máu và có tiên lượng xấu61.
Bệnh lý vi mạch
Bệnh nhân với đau thắt ngực do bệnh lý vi mạch thường có thiếu máu cục bộ khi gắng sức bởi vì hệ vi mạch không thể tăng cung cấp oxy cho cơ tim mặc dù nhịp tim tăng và công cơ tim tăng, bất kể có hay không sự hiện diện của hẹp động mạch vành thượng tâm mạc. Cho đến 10 năm về trước, tiên lượng của bệnh lý vi mạch vẫn chỉ được coi là lành tính. Hiện nay, bệnh lý vi mạch được coi như là một trong những guyên nhân chính của thiếu máu cục bộ cơ tim và là yếu tố nguy cơ của các biến cố tim mạch nặng bao gồm nhồi máu cơ tim, suy tim tiến triển, đột quỵ và đột tử62-66. Rối loạn vi mạch vành liên quan đến vài cơ chế sinh lý bệnh và được phân loại vào trong 4 típ phụ thuộc vào sự hiện diện của bệnh lý tim mạch đồng mắc (ví dụ bệnh cơ tim phì đại hoặc hẹp động mạch chủ), bệnh động mạch vành tắc nghẽn hoặc một lý do liên quan đến bác sĩ như thực hiện thủ thuật can thiệp động mạch vành qua da hoặc mổ bắc cầu mạch vành67. Trong bệnh lý vi mạch, rối loạn chức năng nội mạc hoặc tế bào cơ tim mạch máu co thắt suy giảm khả năng dãn mạch vành hoặc tăng co thắt. Ngoài ra, chức năng giao cảm thay đổi hoặc bất thường thụ thể cảm nhận đau68 có thể góp phần vào đau thắt ngực vi mạch.
Co thắt vi mạch, một thể lâm sàng này thường khó chẩn đoán hơn co thắt mạch vành ở thượng tâm mạc và đoạn ST có xu hướng chênh xuống hơn là chênh lên, điều này thường được khảo sát ở bệnh nhân có thiếu máu cục bộ không tắc nghẽn động mạch vành66,69-71. Ngoài ra, co thắt vi mạch thường gặp ở phụ nữ với BMI thấp, bằng chứng ECG gợi ý thiếu máu không rõ lúc nghĩ và gia tăng dự trữ lưu lượng vành liên quan đến ATP69và có thể đáp ứng điều trị bằng chẹn kênh canxi. Nhìn chung, chẩn đoán bệnh lý vi mạch là quan trọng bởi vì tác động của nó đến tiên lượng61 và điều trị nội khoa tối ưu69.
Tương hợp co bóp-tưới máu
Hẹp động mạch vành thượng tâm mạc nặng thường được bù trừ lúc nghĩ bởi sự cung máu do sự dự trữ điều hoà dãn mạch sau chỗ hẹp và bởi dòng máu tuần hoàn bàng hệ từ các tiểu động mạch kế cận. Thiếu máu cục bộ cấp tính thường khởi phát trong những tình huống liên quan kích hoạt hệ giao cảm như gắng sức, kích thích hoặc đau, khi đó tần số tim và sức co bóp co tim tăng30,72. Một vài cơ chế góp phần giảm dòng máu tới cơ tim sau chỗ hẹp. Ngược lại với việctần số tim tăng làm tăng dòng máu đến tế bào cơ tim khoẻ mạnh thông qua sự dãn mạch liên quan chuyển hoá, thì dữ trự dãn mạch sau chỗ hẹp không đáp ứng đủ do không có bất kỳ sự dãn mạch liên quan chuyển hoá có thể xuất hiện và giảm thời gian tâm trương làm giảm cung cấp máu31. Dãn mạch liên quan chuyển hoá ở các tế bào cơ tim kế cận cũng làm giảm áp lực tại vị trí ban đầu của mạch máu nhận từ tuần hoàn bàng hệ, do đó làm giảm chênh áp từ tuần hoàn bàng hệ đến tế bào cơ tim sau chỗ hẹp31. Cuối cùng, mạch vành sau chỗ hẹp hầu như đáp ứng với các tác động co mạch liên quan thụ thể alpha-adrenegic của hệ thống thần kinh giao cảm73-76. Hai cơ chế chính chịu trách nhiệm cho thiếu máu cục bộ cơ tim ở đầu xa khi bị hẹp mạch vành nặng là tần số tim nhanh và sự co thắt động mạch vành. Do đó, hai cơ chế này hiển nhiên là mục tiêu của các thuốc điều trị đau thắt ngực.
Khởi phát đột ngột của hoạt tính giao cảm, ví dụ như khi gắng sức, chỉ gây tăng thoáng qua chức năng co bóp (< 1 phút) ở tế bào cơ tim sau chỗ hẹp. Khi năng lượng dữ trữ (creatine phosphate, ATP và oxy gắn myoglobin) của tế bào cơ tim sau chỗ hẹp sụt giảm, chức năng co bóp hoàn toàn phụ thuộc vào dòng máu nuôi cơ tim tại chỗ. Do đó, ở một trạng thái chậm hơn 2-3 phút, một mối quan hệ chặt và gần như tuyến tính hiện diện giữa dòng máu nuôi cơ tim tại chỗ và chức năng co bóp cơ tim tại chỗ (Hình 1C), đó là sự tương hợp co bóp-tưới máu77-79. Mối tương hợp co bóp-tưới máu này trong thiếu máu cục bộ do stress dường như mâu thuẫn với quy luật mất cân bằng cung – cầu, được đề cập đầu tiên bởi Hermann Rein và Eugene Braunwald72,80-82. Tuy nhiên, Rein và Braunwald đánh giá trái tim vẫn là một điều bí ẩn, trong khi thiếu máu cục bộ trong hội chứng mạch vành mạn là một ví dụ điển hình của biến cố cục bộ, đây là một tình huống phức tạp hơn. Do đó, chức năng co bóp và tiêu thụ oxy tăng lên trong điều kiện bình thường khi kích hoạt giao cảm, gây tái phân bố dòng máu khỏi vùng thiếu máu cục bộ khi chức năng co bóp giảm do giảm lưu lượng máu đến72.
Tương hợp co bóp–tưới máu có thể duy trì trong vài giờ khi thiếu máu cục bộ bán cấp83 và là một điểm mốc của quá trình ngủ đông ngắn hạn, chức năng duy trì sống còn của tế bào cơ tim bằng cách giảm co bóp mặc dù giảm lưu lượng máu nuôi79-84. Ngoài ra, tất cả các thuốc điều trị đau thắt ngực hoạt động có mối quan hệ tuyến tính giữa lưu lượng máu nuôi cơ tim tại chỗ với chức năng co bóp, thông qua đó giúp cải thiện được chức năng co bóp cơ tim khi bị thiếu máu cục bộ tỷ lệ với sự gia tăng của lưu lượng máu nuôi vùng cơ tim46,85-90.
Khái niệm sự tương hợp co bóp-tưới máu được nhắc đến đầu tiên trong các mô hình thực nghiệm trên chó bị hẹp động mạch vành thượng tâm mạc, có lưu lương máu mạch vành và chức năng co bóp lúc nghĩ bình thường, nhưng khởi phát nhồi máu cơ tim cấp khi gắng sức, đây là một bệnh cảnh đặc trưng của đau thắt ngực mạn tính ổn định79. Tiếp đến, tương hợp co bóp–tưới máu cũng được mô tả trên mô hình thực nghiệm ở heo với tắc nghẽn mạn tính động mạch vành, bằng cách lặp lại sự choáng váng và ngủ đông tế bào cơ tim (phần này đã được trình bày chi tiết ở các nội dung trước đó91). Cuối cùng, khái niệm này cũng được ủng hộ bởi các nghiên cứu lâm sàng ở bệnh nhân hội chứng mạch vành mạn92.
(Vui lòng xem tiếp trong kỳ sau)







