TS. PHẠM HỮU VĂN
(…)
10.2.1.2 Các thuốc
Kiểm soát tần số bằng thuốc có thể đạt được với các thuốc chẹn beta, digoxin, diltiazem, và verapamil, hoặc liệu pháp phối hợp (Bảng 13) Một số thuốc chống loạn nhịp tim (AAD) cũng có đặc tính hạn chế tần số (ví dụ như amiodarone, dronedarone, sotalol) nhưng nói chung chỉ được sử dụng để kiểm soát nhịp. Việc lựa chọn thuốc kiểm soát tần số phụ thuộc vào các triệu chứng, bệnh đi kèm và các tác dụng phụ tiềm ẩn (Bảng 13).
Thuốc chẹn beta thường là thuốc kiểm soát tần số hàng đầu, phần lớn dựa trên việc kiểm soát tần số cấp tính tốt hơn. Điều thú vị là lợi ích tiên lượng của thuốc chẹn bêta được thấy ở bệnh nhân HF có giảm phân suất tống máu (HFrEF) với nhịp xoang đã được đặt câu hỏi ở bệnh nhân AF. [491]
Thuốc chẹn kênh canxi không phải dihydropyridine (NDCC) verapamil và diltiazem cung cấp khả năng kiểm soát tần số hợp lý [492] và có thể cải thiện các triệu chứng liên quan đến AF [486] so với beta blokers. Trong một thử nghiệm nhỏ trên những bệnh nhân có LVEF bảo tồn, NDCC giữ được khả năng gắng sức và giảm B-type natriuretic peptide. [493,494]
Digoxin và digitoxin không có hiệu quả ở bệnh nhân cường giao cảm. Các nghiên cứu quan sát cho thấy việc sử dụng digoxin có liên quan đến tỷ lệ tử vong quá mức ở bệnh nhân AF. [495-497] Phát hiện này có thể là do lựa chọn và thành kiến kê đơn hơn là tác hại do digoxin gây ra, [498-501] đặc biệt là do digoxin thường được kê cho những bệnh nhân bệnh nặng hơn. [502] Liều thấp hơn của digoxin có thể liên quan đến tiên lượng tốt hơn. [502] Một RCT đang diễn ra để giải quyết việc sử dụng kỹ thuật số ở bệnh nhân HFrEF. [503]
Amiodarone có thể hữu ích như một biện pháp cuối cùng khi không thể kiểm soát nhịp tim bằng liệu pháp phối hợp ở những bệnh nhân không đủ tiêu chuẩn để kiểm soát nhịp không dùng thuốc, tức là triệt phá nút nhĩ thất và tạo nhịp, bất chấp các tác dụng ngoại ý của thuốc [504] (Bảng 13).
Bảng 13. Các thuốc cho kiểm soát tần số trong AFa
| Sử dụng đường tĩnh mạch | Liều duy trì uống thông thường | Chống chỉ định | |
| Beta-blockersb | |||
| Metoprolol tartrate | 2.5 – 5 mg i.v. bolus; đạt đến 4 liều | 25 – 100 mg 2 lần ngày. | Trong trường hợp hen suyễn, sử dụng thuốc chẹn beta-1-
Chống chỉ định trong HF cấp tính và tiền sử co thắt phế quản nặng |
| Metoprolol XL (succinate) | N/A | 50 – 400 mg 1 lần ngày. | |
| Bisoprolol | N/A | 1.25 – 20 mg 1 lần ngày | |
| Atenololc | N/A | 25 – 100 mg 1 lần ngày | |
| Esmolol | 500 mg/kg i.v. bolus qua 1 phút; tiếp theo bằng 50 – 300 mg/kg/phút | N/A | |
| Landiolol | 100 mg/kg i.v. bolus qua 1 phút; tiếp theo bằng 10 – 40 mg/kg/phút [505] | N/A | |
| Nebivolol | N/A | 2.5 – 10 mg 1 lần ngày. | |
| Carvedilol | N/A | 3.125 – 50 mg 2 lần ngày. | |
| Các chẹn kênh canxi không phải hydropyridine | |||
| Verapamil | 2.5 – 10 mg i.v. bolus qua 5 phút | 40 mg 2 lần ngày 480 mg (thải tiết kéo dài) lần ngày. | Chống chỉ định trong HFrEF Các liều phù hợp trong suy gan và suy thận. |
| Diltiazem | 0.25 mg/kg i.v. bolus qua 5 phút, sau đó 5 – 15 mg/giờ | 60 mg 3 lần ngày. Đến 360 mg (thải tiết kéo dài) lần ngày. | |
| Digitalis glycosides | |||
| Digoxin | 0.5 mg i.v. bolus (0.75 – 1.5 mg qua 24 giờ chia làm nhiều lần) | 0.0625 – 0.25 mg lần ngày. | Nồng độ trong huyết tương cao liên quan đến tăng tỷ lệ tử vong Kiểm tra chức năng thận trước khi bắt đầu và điều chỉnh liều ở bệnh nhân CKD |
| Digitoxin | 0.4 – 0.6 mg | 0.05 – 0.1 mg lần ngày. | Nồng độ huyết tương cao liên quan đến tăng tỷ lệ tử vong |
| Other | |||
| Amiodarone | 300 mg i.v. pha loãng trong 250 mL dextrose 5% trong 30 – 60 phút (tốt nhất là qua cannula tĩnh mạch trung tâm), tiếp theo là 900 – 1200 mg i.v. trong 24 giờ pha loãng trong 500 – 1000 mL qua cannula tĩnh mạch trung tâm | 200 mg lần ngày. sau khi tấn công 200 mg 3 lần mỗi ngày trong 4 tuần, sau đó 200 mg mỗi ngày [536] ngày (giảm các loại thuốc kiểm soát tần số khác theo nhịp tim) | Trong trường hợp bệnh tuyến giáp, chỉ khi không có lựa chọn nào khác |
AF = rung nhĩ; b.i.d. = bis in die (hai lần một ngày); CKD = bệnh thận mãn tính; HF = suy tim; HFrEF = HF với phân suất tống máu giảm; i.v. = đường tĩnh mạch; min = phút; N / A = không có sẵn hoặc không được phổ biến rộng rãi; o.d. = omni die (một lần mỗi ngày); t.i.d. = ter in die (ba lần một ngày).
a Tất cả các loại thuốc kiểm soát tần số đều được chống chỉ định trong hội chứng Wolff-Parkinson-White, cũng i.v. amiodaron.
b Các thuốc chẹn bêta khác có sẵn nhưng không được khuyến cáo làm liệu pháp kiểm soát tần số chuyên biệt trong AF và do đó không được đề cập ở đây (ví dụ: propranolol và labetalol).
c Không có dữ liệu về atenolol; không nên được sử dụng trong HFrEF.
d Chế độ tải liều có thể khác nhau; liều lượng i.v. cần được xem xét khi tính toán tổng tải.
10.2.1.3 Kiểm soát tần số cấp thời
Trong các trường hợp cấp tính, bác sĩ phải luôn đánh giá các nguyên nhân cơ bản, chẳng hạn như nhiễm trùng hoặc thiếu máu. Thuốc chẹn bêta và diltiazem / verapamil được ưa chuộng hơn digoxin vì tác dụng nhanh và hiệu quả ở trương lực giao cảm cao. [507-511] Việc lựa chọn thuốc (Bảng 13 và Hình 14) và tần số tim mục tiêu sẽ phụ thuộc vào đặc điểm bệnh nhân, triệu chứng, giá trị LVEF và huyết động, nhưng cách tiếp cận tần số tim khởi đầu không chặt chẽ (lenient) có vẻ được chấp nhận (Hình 13). Liệu pháp kết hợp có thể được yêu cầu. Ở những bệnh nhân bị HFrEF, nên sử dụng betablockers, digitalis, hoặc kết hợp hai loại. [512,513] Ở những bệnh nhân nặng và những người bị suy giảm chức năng tâm thu LV nghiêm trọng, i.v. amiodarone có thể được sử dụng. [504,514,515] Ở những bệnh nhân không ổn định, nên cân nhắc chuyển nhịp tim khẩn cấp (mục 11.1)
10.2.1.4 Triệt phá nút nhĩ thất và tạo nhịp
Triệt phá nút nhĩ thất và cấy máy tạo nhịp tim có thể kiểm soát nhịp thất khi dùng thuốc thất bại. Thủ thuật này tương đối đơn giản và có tỷ lệ biến chứng thấp và nguy cơ tử vong lâu dài thấp, [516,517] đặc biệt khi máy tạo nhịp được cấy vài tuần trước khi cắt bỏ nút nhĩ thất và tần số tạo nhịp ban đầu sau khi cắt được đặt là 70 – 90 bpm. [518,519] Quy trình này không làm suy giảm chức năng LV [520] và thậm chí có thể cải thiện LVEF ở một số bệnh nhân được lựa chọn. [521-523] Hầu hết các nghiên cứu đã bao gồm những bệnh nhân lớn tuổi với tuổi thọ hạn chế. Đối với những bệnh nhân nhỏ tuổi, việc triệt phá nút nhĩ thất chỉ nên được xem xét nếu cần kiểm soát tần số khẩn cấp và tất cả các lựa chọn điều trị bằng thuốc và không dùng thuốc khác đã được cân nhắc cẩn thận. Việc lựa chọn liệu pháp tạo nhịp (tạo nhịp thất phải hoặc hai thất) sẽ phụ thuộc vào đặc điểm của bệnh nhân. [524,525] Tạo nhịp bó His sau khi triệt phát nút nhĩ thất có thể phát triển thành một chế độ tạo nhịp thay thế hấp dẫn, [526] như hiện đã được thử nghiệm trong các thử nghiệm lâm sàng đang diễn ra (NCT02805465, NCT02700425). Ở những bệnh nhân có triệu chứng nặng với AF vĩnh viễn và ít nhất một lần nhập viện vì HF, triệt phá nút nhĩ thất kết hợp với liệu pháp tái đồng bộ tim (CRT) có thể được ưu tiên hơn. Trong một RCT nhỏ, kết cục tổng hợp chính (tử vong hoặc nhập viện vì HF, hoặc HF nặng hơn) ít gặp hơn đáng kể ở nhóm triệt phá sau đó CRT so với nhóm dùng thuốc (P = 0,013), và bệnh nhân triệt phá sau đó CRT cho thấy 36% giảm các triệu chứng và hạn chế về thể chất khi theo dõi 1 năm (P = 0,004). [527] Bằng chứng mới nổi cho thấy tạo nhịp bó His có thể là một giải pháp thay thế ở những bệnh nhân này. [528]
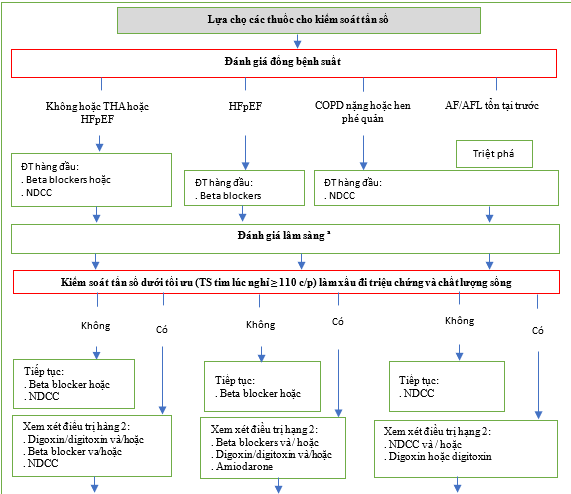
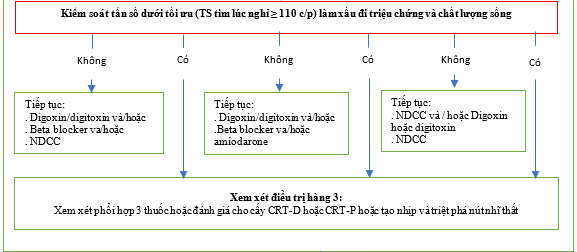
Hình 14. Lựa chọn thuốc kiểm soát tần số. [490]
AF = rung nhĩ; AFL = cuồng nhĩ; COPD = bệnh phổi tắc nghẽn mãn tính; CRT-D = Trị liệu tái đồng bộ – khử rung tim; CRT-P = Trị liệu tái đồng bộ – Tạo nhịp; HFpEF = suy tim với phân suất tống máu bảo tồn; HFrEF = suy tim với phân suất tống máu giảm; NDCC = Thuốc chẹn kênh canxi không dihydropyridine. a Đánh giá lại lâm sàng nên tập trung vào đánh giá nhịp tim lúc nghỉ, các triệu chứng liên quan đến AF / AFL và chất lượng cuộc sống. Trong trường hợp kiểm soát tần số dưới mức tối ưu (nhịp tim lúc nghỉ> 110 nhịp / phút), các triệu chứng hoặc chất lượng cuộc sống xấu đi, hãy cân nhắc lựa chọn phương pháp điều trị thứ 2 và nếu cần lựa chọn điều trị thứ 3. b Khởi đầu cần thận thuốc chẹn beta và NDCC, Holter 24 giờ để kiểm tra nhịp tim chậm.
Các khuyến cáo cho kiểm soát tần số thất ở bệnh nhân AF a
| Các khuyến cáo | Classb | Levelc |
| Thuốc chẹn bêta, diltiazem hoặc verapamil được khuyến cáo là thuốc lựa chọn đầu tiên để kiểm soát tần số ở bệnh nhân AF có LVEF ≥ 40%. [492.507.511.529] |
I |
B |
| Thuốc chẹn beta và / hoặc digoxin được khuyến cáo để kiểm soát tần số ở bệnh nhân AF có LVEF <40%. [486.491.502.512.530-532]] | I | B |
| Liệu pháp phối hợp bao gồm các loại thuốc kiểm soát tần số khác nhau nên được xem xét nếu một loại thuốc duy nhất không đạt được tần số mục tiêu. [533,534] |
IIa |
B |
| Tần số tim lúc nghỉ <110 bpm (tức là kiểm soát tần số không chặt chẽ) nên được coi là mục tiêu tần số khởi đầu cho điều trị kiểm soát tần số. [488] | IIa | B |
| Triệt phá nút nhĩ thất nên được xem xét để kiểm soát tần số ở những bệnh nhân không đáp ứng hoặc không dung nạp với liệu pháp kiểm soát nhịp và tần số tích cực, và không đủ điều kiện để kiểm soát nhịp bằng loại bỏ LA, chấp nhận những bệnh nhân này sẽ trở nên phụ thuộc vào máy tạo nhịp tim. [516.523.535.536] |
IIa |
B |
| Ở những bệnh nhân có huyết động không ổn định hoặc LVEF bị suy giảm nghiêm trọng, amiodarone tiêm tĩnh mạch có thể được xem xét để kiểm soát cấp thời tần số tim. [504,514,515] | IIb | B |
AF = rung nhĩ; bpm = nhịp mỗi phút; ECG = điện tâm đồ; LA = tâm nhĩ trái; LVEF = phân suất tống máu thất trái.
a Xem phần 11 cho kiểm soát tần số thất trong các điều kiện đồng thời khác nhau và quần thể AF
b Class khuyến cáo.
c Mức độ bằng chứng.
d Kết hợp thuốc chẹn bêta với verapamil hoặc diltiazem nên được thực hiện với việc theo dõi cẩn thận tần số tim bằng điện tâm đồ 24 giờ để kiểm tra nhịp tim chậm. [48]
10.2.2 Kiểm soát tần số
Chiến lược kiểm soát nhịp’ đề cập đến những nỗ lực khôi phục và duy trì nhịp xoang, và có thể gồm sự kết hợp các phương pháp điều trị, bao gồm chuyển nhịp tim, [164,234] thuốc chống loạn nhịp, [233,537,538] và triệt đốt qua catheter, [539-541] cùng với kiểm soát tần số phù hợp, liệu pháp chống đông máu (mục 10.2.2.6) và liệu pháp dự phòng tim mạch toàn diện (điều trị ngược dòng,( upstream therapy) bao gồm cả lối sống và quản lý ngưng thở khi ngủ) (Hình 15)
10.2.2.1 Các chỉ định kiểm soát nhịp
Dựa trên cơ sở các bằng chứng hiện có từ RCTs, chỉ định chính để kiểm soát nhịp để giảm các triệu chứng liên quan đến AF và cải thiện QoL (Hình 15). Trong trường hợp không chắc chắn, nỗ lực khôi phục nhịp xoang để đánh giá đáp ứng với liệu pháp có thể là bước đầu tiên hợp lý. Các yếu tố có thể có lợi cho nỗ lực kiểm soát nhịp nên được xem xét [542,543] (Hình 15).
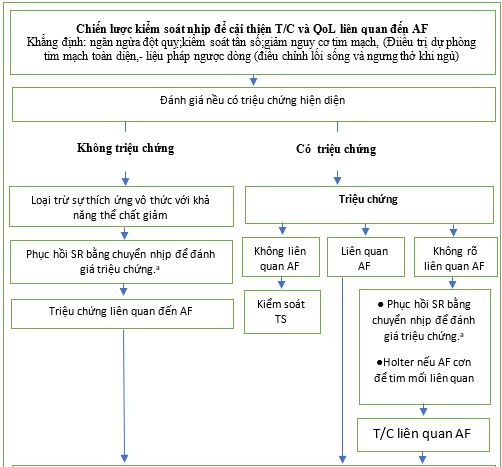
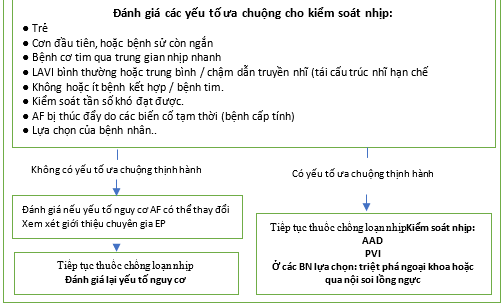 Hình 15. Chiến lược kiểm soát nhịp.
Hình 15. Chiến lược kiểm soát nhịp.
AAD = thuốc chống loạn nhịp tim; AF = rung nhĩ; CMP = bệnh cơ tim; CV = chuyển nhịp; LAVI = chỉ số thể tích tâm nhĩ trái; PAF = rung nhĩ kịch phát; PVI = cô lập tĩnh mạch phổi; QoL = chất lượng cuộc sống; SR = nhịp xoang.
a Xem xét chuyển nhịp tim để xác nhận việc không có các triệu chứng không phải do sự thích ứng vô thức với việc giảm năng lực thể chất và / hoặc trí óc.
Vì sự tiến triển của AF có liên quan đến sự giảm QoL [544] và theo thời gian, trở nên không thể phục hồi hoặc ít có khả năng điều trị, kiểm soát nhịp [176] có thể là một lựa chọn phù hợp, mặc dù hiện tại không có bằng chứng đáng kể nào cho thấy điều này có thể dẫn đến một kết quả khác. Được biết, tỷ lệ tiến triển AF thấp hơn đáng kể khi kiểm soát nhịp so với kiểm soát tần số. [545] Tuổi lớn hơn, AF dai dẳng và đột quỵ / TIA trước đó dự đoán độc lập về tiến triển AF, [545] có thể được cân nhắc khi quyết định chiến lược điều trị. Đối với nhiều bệnh nhân, một can thiệp sớm để ngăn ngừa sự tiến triển của AF có thể đáng được xem xét, [546] gồm cả quản lý yếu tố nguy cơ tối ưu. [245] Các thử nghiệm đang diễn ra ở bệnh nhân AF có triệu chứng mới được chẩn đoán sẽ đánh giá xem liệu các can thiệp kiểm soát nhịp sớm như triệt phá AF qua catheter có mang lại cơ hội hay không ngăn chặn những thay đổi giải phẫu bệnh liên quan đến AF. [547] Tuy nhiên, có bằng chứng cho thấy, ít nhất ở một số bệnh nhân, chiến lược kiểm soát nhịp thành công với triệt phá AF qua catheter có thể không ảnh hưởng đến sự phát triển chất nền của tâm nhĩ. [548] Bằng chứng quan trọng liên quan đến tác dụng của liệu pháp kiểm soát nhịp sớm đối với kết quả lâm sàng được mong đợi vào năm 2020 từ thử nghiệm EAST (Early treatment of Atrial fibrillation for Stoke prevention Trial: Điều trị sớm rung nhĩ để phòng ngừa Stoke) đang được tiến hành. [549]
Các khuyến cáo chung liên quan đến sự tham gia tích cực của bệnh nhân trong việc ra quyết định chung (phần 9) cũng áp dụng cho các chiến lược kiểm soát nhịp. Các nguyên tắc tương tự cũng nên được áp dụng ở bệnh nhân AF nữ và nam khi xem xét liệu pháp kiểm soát nhịp. [550]
Khuyến cáo cho kiểm soát nhịp
| Khuyến cáo | Classa | Levelb |
| Điều trị kiểm soát nhịp được khuyến cáo cho cải thiện triệu chứng và chất lượng sống ở các bệnh nhân AF có triệu chứng. [551-553] | I | A |
AF = rung nhĩ; QoL = chất lượng sống.
a Class khuyến cáo.
b Mức độ bằng chứng.
10.2.2.2 Chuyển nhịp
10.2.2.2.1 Chuyển nhịp ngay lập tức / chuyển nhịp bằng điện
Kiểm soát nhịp cấp thời có thể được thực hiện như một phương pháp trợ tim khẩn cấp ở một bệnh nhân AF không ổn định về huyết động hoặc trong một tình huống không khẩn cấp. Chuyển nhịp bằng dòng điện một chiều đồng bộ là một lựa chọn ưu chuộng ở các bệnh nhân AF tổn thương huyết động vì nó có hiệu quả hơn so với phương pháp chuyển nhịp bằng thuốc và giúp phục hồi nhịp xoang ngay lập tức. [554,555] Ở những bệnh nhân ổn định, có thể chuyển nhịp bằng thuốc hoặc bằng điện; thuốc giảm nhịp tim ít hiệu quả hơn nhưng không cần dùng thuốc an thần. Lưu ý, điều trị trước với AAD có thể cải thiện hiệu quả của chuyển nhịp bằng điện có lựa chọn. [556] Một RCT cho thấy quá trình chuyển nhịp bằng điện năng lượng cố định tối đa hiệu quả hơn so với chiến lược tăng cường năng lượng. [557]
Trong RCT, phương pháp chờ và theo dõi chỉ với thuốc kiểm soát tần số và chuyển nhịp tim khi cần thiết trong vòng 48 giờ kể từ khi bắt đầu có triệu chứng là an toàn và không thua kém so với phương pháp chuyển nhịp ngay lập tức của AF kịch phát, thường chuyển về nhịp xoang tự phát trong vòng 24 giờ. [558]
Chuyển nhịp lựa chọn đề cập đến tình huống khi có thể lên kế hoạch cho quá trình giảm nhịp tim ngoài giờ gần nhất. Dữ liệu quan sát243 cho thấy rằng chuyển nhịp tim không dẫn đến cải thiện QoL liên quan đến AF hoặc làm ngừng tiến triển AF, nhưng nhiều bệnh nhân trong số này không nhận được các liệu pháp kiểm soát nhịp bổ trợ.243 Các nghiên cứu khác báo cáo sự cải thiện QoL đáng kể ở những bệnh nhân duy trì nhịp xoang sau khi giảm nhịp bằng điện và chỉ thay đổi độc lập liên quan đến kích thước tác dụng trung bình đến lớn là nhịp xoang vào thời điểm 3 tháng. [232]
Các yếu tố liên quan đến việc tăng nguy cơ tái phát AF sau khi chuyển nhịp chủ động bao gồm tuổi cao hơn, giới tính nữ, chuyển nhịp tim trước đó, bệnh phổi tắc nghẽn mãn tính (COPD), suy thận, bệnh tim cấu trúc, chỉ số thể tích LA lớn hơn và HF. [164,559,560] Việc điều trị các tình trạng có thể thay đổi được nên được xem xét trước khi chuyển nhịp tim để tạo điều kiện duy trì nhịp xoang (Hình 15). [245] Trong trường hợp AF tái phát sau khi chuyển nhịp tim ở những bệnh nhân có AF dai dẳng, việc tái chuyển nhịp sớm có thể kéo dài thời gian nhịp xoang tiếp theo. [561]
Chống chỉ định chuyển nhịp tim không khẩn cấp khi có huyết khối LA đã biết. Nguy cơ thuyên tắc huyết khối trước thủ thuật nên được đánh giá và việc sử dụng OAC lâu dài cũng như sau thủ thuật được coi là không phân biệt kiểu chuyển nhịp (tức là chuyển nhịp bằng thuốc hoặc bằng điện) (mục 10.2.2.6). Một sơ đồ để đưa ra quyết định về phương pháp chuyển nhịp được thể hiện trong Hình 16.
10.2.2.2.2 Chuyển nhịp bằng điện.
Chuyển nhịp bằng điện có thể được thực hiện một cách an toàn ở những bệnh nhân được giảm đau bằng các thuốc midazolam và / hoặc propofol hoặc etomidate tĩnh mạch. [562] Theo dõi HA và đo oxy trong quá trình tiến hành thủ thuật nên được sử dụng thường xuyên. Đôi khi có thể quan sát thấy bỏng da. Atropine hoặc isoproterenol truyền tĩnh mạch, hoặc tạo nhịp tạm thời qua da, nên có sẵn trong trường hợp nhịp tim chậm sau chuyển nhịp. Máy khử rung tim hai pha là tiêu chuẩn vì hiệu quả vượt trội so với máy khử rung tim một pha. [563,564] Vị trí điện cực trước sau phục hồi nhịp xoang hiệu quả hơn, [554,555] trong khi các báo cáo khác cho thấy vị trí đệm điện cụ thể không quá quan trọng để chuyển nhịp thành công. [565]
10.2.2.2.3 Chuyển nhịp bằng thuốc (bao gồm viên thuốc bỏ túi’).
Chuyển nhịp bằng thuốc về nhịp xoang là một thủ thuật tự chọn được chỉ định ở những bệnh nhân huyết động ổn định. Hiệu quả thực sự của nó thiên về sự phục hồi nhịp xoang tự phát trong vòng 48 giờ sau khi nhập viện ở 76 – 83% bệnh nhân AF khởi phát mới gần đây (10 – 18% trong vòng 3 giờ đầu, 55 – 66% trong vòng 24 giờ và 69% trong vòng 48 giờ) . [566,568] Do đó, chiến lược ‘chờ và theo dõi’ [‘wait-and-watch’] (thường trong <24 giờ) có thể được xem xét ở những bệnh nhân có AF mới khởi phát gần đây như một biện pháp thay thế không thua kém so với chuyển nhịp sớm. [558]
Việc lựa chọn một loại thuốc cụ thể dựa trên loại (type) và mức độ nghiêm trọng của bệnh tim liên quan (Bảng 14), và chuyển nhịp bằng thuốc có hiệu quả hơn trong AF khởi phát gần đây. Flecainide (và các thuốc nhóm Ic khác), được chỉ định ở những bệnh nhân không có phì đại LV đáng kể (LVH), rối loạn chức năng tâm thu LV, hoặc bệnh thiếu máu cơ tim cục bộ, kết quả là phục hồi nhịp xoang nhanh chóng (3 – 5 giờ) và an toàn [569] ở > 50% bệnh nhân, [570-574] trong khi iv amiodarone, chủ yếu được chỉ định ở bệnh nhân HF, có tác dụng hạn chế và chậm nhưng có thể làm chậm nhịp tim trong vòng 12 giờ. [570,575-577] Thuốc vernakalant tiêm tĩnh mạch là loại thuốc chuyển nhịp tim nhất, gồm cả bệnh nhân HF nhẹ và bệnh thiếu máu cơ tim, và hiệu quả hơn amiodarone [578-583] hoặc flecainide. [584] Dofetilide không được sử dụng ở châu Âu và hiếm khi được sử dụng bên ngoài Châu Âu. Ibutilide có hiệu quả để chuyển cuồng nhĩ (AFL) sang nhịp xoang. [585] Ở một số bệnh nhân ngoại trú được lựa chọn với các cơn AF kịch phát hiếm gặp, liều uống flecainide hoặc propafenone tự sử dụng hơi kém hiệu quả hơn so với phương pháp chuyển nhịp bằng thuốc tại bệnh viện nhưng có thể được ưu tiên hơn (cho phép một chuyển nhịp sớm hơn), với điều kiện là tính an toàn và hiệu quả của thuốc đã được thiết lập trước đó trong môi trường bệnh viện. [586] Một loại thuốc chẹn nút nhĩ thất nên được sử dụng ở những bệnh nhân được điều trị bằng AAD loại I (đặc biệt là flecainide) để tránh chuyển thành AFL với dẫn truyền 1: 1. [587]
10.2.2.2.4 Theo dõi sau chuyển nhịp.
Mục tiêu theo dõi sau khi chuyển nhịp được trình bày trong Bảng 15. Khi đánh giá hiệu quả của chiến lược kiểm soát nhịp, điều quan trọng là phải cân bằng giữa các triệu chứng và tác dụng phụ của AAD. Bệnh nhân nên được xem xét lại sau khi chuyển nhịp tim để phát hiện liệu có cần một chiến lược kiểm soát nhịp thay thế gồm triệt phá AF qua catheter, hoặc một phương pháp tiếp cận kiểm soát tốc độ thay vì điều trị hiện thời.
Bảng 14: Các thuốc chống loạn nhịp sử dụng cho phục hồi nhịp xoang
| Các thuốc chống loạn nhịp để phục hồi nhịp xoang (chuyển nhịp bằng thuốc) | |||||
| Thuốc | Đường sử dụng | Liều khởi đầu cho chuyển nhịp | Liều bổ sung để chuyển nhịp | Tỷ lệ thành công cấp thời và thời gian dự kiến để về nhịp xoang | Chống chỉ định / đề phòng / nhận xét |
| Flecainidea | Uốngb
IV |
200-300 mg 2 mg/kg qua 10 phút | Overall: 59-78% (51% trong 3 h, 72% trong 8 h) | • Không nên dùng cho bệnh tim thiếu máu cục bộ và / hoặc bệnh tim cấu trúc đáng kể | |
| Propafenonea | Oralb
IV |
450-600 mg 1.5 – 2 mg/kg qua 10 phút | Uống: 45-55% trong 3 giờ, 6978% trong 8 giờ; i.v .: 43-89% lên đến 6 giờ | • Có thể gây hạ huyết áp, AFL với dẫn truyền 1: 1 (ở 3,5 – 5,0% bệnh nhân)
• Flecainide có thể gây ra giãn rộng phức hợp QRS nhẹ • KHÔNG sử dụng để chuyển chuyển nhịp AFL bằng thuốc |
|
| Vernakalantc | i.v | 3 mg/kg qua 10 phút | 2 mg/kg qua 10 phút (10 – 15 phút sau liều khởi đầu) | < 1 h (50% chuyển nhịp trong phạm vi 10 phút) | • Không nên dùng cho bệnh nhân bị hạ huyết áp động mạch (HATT <100 mmHg), ACS mới gần đây (trong vòng 1 tháng), NYHA III hoặc IV HF, QT kéo dài, hoặc hẹp động mạch chủ nặng
• Có thể gây hạ huyết áp động mạch, kéo dài QT, giãn rộng QRS hoặc nhịp nhanh thất không tạm thời. |
| Amiodaronea | i.v. | 5 – 7 mg/kg over 1 – 2 h | 50 mg/h (maximum 1.2 g for 24 h) | 44% (812 h to several days) | • Có thể gây viêm tĩnh mạch (sử dụng tĩnh mạch ngoại vi lớn, tránh dùng thuốc điều trị> 24 giờ và tốt nhất là sử dụng máy bơm thể tích)
• Có thể gây hạ huyết áp, nhịp tim chậm / blốc nhĩ thất, kéo dài QT • Chỉ khi không có lựa chọn nào khác ở bệnh nhân cường giáp (nguy cơ nhiễm độc giáp) |
| Ibutilidec | i.v | 1 mg qua 10 phút 0.01 mg/kg nếu trọng lượng cơ thể | 1 mg qua 10 phút (10 – 20 phút sau liều khởi đầu) | 31-51% (AF) 6373% (AFL) 1 h | • Hiệu quả để chuyển nhịp AFL
• Không nên dùng cho bệnh nhân có QT kéo dài, LVH nặng, hoặc LVEF thấp • Nên được sử dụng trong cơ sở chăm sóc tim vì nó có thể gây kéo dài QT, nhịp nhanh thất đa hình (xoắn đỉnh) • Theo dõi điện tâm đồ ít nhất 4 giờ sau khi dùng thuốc để phát hiện biến cố loạn nhịp |
AAD = thuốc chống loạn nhịp tim; ACS = hội chứng mạch vành cấp tính; AF = rung nhĩ; AFL = cuồng nhĩ; 2 lần ngày. = bis in die (hai lần một ngày); CrCl = độ thanh thải creatinin; CYP2D6 = cytochrome P450 2D6; ECG = điện tâm đồ; EHRA = Hội Nhịp tim Châu Âu; HCM = bệnh cơ tim phì đại; HF = suy tim; i.v. = đường tĩnh mạch; LV = thất trái; LVEF = phân suất tống máu thất trái; LVH = LV phì đại; NYHA = Hội Tim mạch New York; QRS = khoảng QRS; QT = khoảng QT; SA = xoang nhĩ; SBP = huyết áp tâm thu; VKA = chất đối kháng vitamin K. aĐược sử dụng thường xuyên nhất để chuyển nhịp AF, có sẵn ở hầu hết các quốc gia. b Có thể được các bệnh nhân ngoại trú lựa chọn tự quản lý như một chiến lược điều trị ‘thuốc mua trong túi’. c Không có sẵn ở một số quốc gia. Để biết thêm chi tiết về các đặc tính dược động học hoặc dược lực học, hãy tham khảo EHRA AAD Sử dụng lâm sàng và ra quyết định lâm sàng: một tài liệu đồng thuận. [568]
Bảng 15. Các mục tiêu theo dõi sau chuyển nhịp AF
| Các mục tiêu |
| Nhận biết sớm sự tái phát AF bằng ghi điện tâm đồ sau khi chuyển nhịp tim |
| Đánh giá hiệu quả của việc kiểm soát nhịp bằng đánh giá triệu chứng |
| Theo dõi nguy cơ loạn nhịp tim bằng cách kiểm soát thường xuyên khoảng PR, QRS và QTc ở bệnh nhân điều trị AADs class I hoặc III |
| Đánh giá sự cân bằng giữa các triệu chứng và tác dụng phụ của liệu pháp xem xét QoL và các triệu chứng |
| Đánh giá các bệnh tật liên quan đến AF và các tác dụng phụ liên quan đến AAD trên các tình trạng tim mạch đồng thời và chức năng LV |
| Tối ưu hóa các điều kiện để duy trì nhịp xoang bao gồm quản lý nguy cơ tim mạch (kiểm soát HA, điều trị HF, tăng cường sức khỏe tim mạch và các biện pháp khác, xem phần 11). |
AAD = thuốc chống loạn nhịp tim; AF = rung nhĩ; BP = huyết áp; ECG = điện tâm đồ; HF = suy tim; LV = thất trái; PR = khoảng PR; QoL = chất lượng cuộc sống; QRS = khoảng QRS; QTc = khoảng QT đã hiệu chỉnh
Các khuyến cáo cho chuyển nhịp tim
| Các khuyến cáo | Classa | Levelb |
| Để chuyển nhịp AF mới khởi phát bằng thuốc, i.v. vernakalant (loại trừ bệnh nhân bị ACS mới gần đây hoặc HF nặng) hoặc flecainide hoặc propafenone (loại trừ bệnh nhân bị bệnh tim cấu trúc nặng) được khuyến cáo. [569.573.579.582.588-590] |
I |
A |
| Amiodarone tiêm tĩnh mạch được khuyến cáo để chuyển nhịp AF ở các bệnh nhân HF hoặc bệnh tim cấu trúc, nếu chuyển nhịp trễ phù hợp với tình trạng lâm sàng. [515,591,592] |
I |
A |
| Chuyển nhịp AF (bằng điện hoặc bằng thuốc) được khuyến cáo ở những bệnh nhân có triệu chứng với AF dai dẳng như một phần của liệu pháp kiểm soát nhịp. [232.233.593.594] |
I |
B |
| Chuyển nhịp AF bằng thuốc được chỉ định chỉ ở các bệnh nhân ổn định về huyết động học, sau khi xem xét nguy cơ huyết khối tắc mạch. [595] |
I |
B |
| Việc điều trị trước bằng amiodarone, flecainide, ibutilide, hoặc propafenone nên được cân nhắc để tạo điều kiện thành công cho quá trình chuyển nhịp bằng điện. [556,596599] |
IIa |
B |
| Ở những bệnh nhân lựa chọn có AF không thường xuyên và không xuất hiện gần đây và không có bệnh tim cấu trúc hoặc thiếu máu cục bộ nghiêm trọng, một liều flecainide hoặc propafenone tự dùng duy nhất (phương pháp tiếp cận ‘viên thuốc trong túi’) nên được xem xét để chuyển nhịp tim do bệnh nhân hướng dẫn, nhưng chỉ theo dõi hiệu quả và đánh giá an toàn. [574.586.600.601] |
IIa |
B |
| Đối với những bệnh nhân có hội chứng xoang bệnh, rối loạn dẫn truyền nhĩ thất hoặc QTc kéo dài (> 500 ms), không nên thử chuyển nhịp bằng thuốc trừ khi đã xem xét nguy cơ loạn nhịp tim và nhịp tim chậm. |
III |
C |
ACS = hội chứng mạch vành cấp tính; AF = rung nhĩ; HF = suy tim; ms = mili giây; i.v. = đường tĩnh mạch; QTc = khoảng QT hiệu chỉnh. Lưu ý: Để giảm nhịp tim trong các điều kiện cụ thể khác nhau và các quần thể AF, hãy xem phần 11.
a Class khuyến cáo.
b Mức độ bằng chứng
(Vui lòng xem tiếp trong kỳ sau)







