Trưởng ban: PGS.TS. Phạm Nguyễn Vinh
Đồng trưởng ban: PGS.TS. Phạm Mạnh Hùng
(…)
5. Điều trị suy tim mạn với phân suất tống máu giảm
- Điều trị bằng thuốc
Mục tiêu điều trị nội khoa với người bệnh STPSTM giảm
Điều trị nội khoa được coi là điều trị nền tảng đối với tất cả các bệnh nhân STPSTM giảm và cần phải được tối ưu hóa trước khi thực hiện bất kì một phương pháp điều trị nào khác như các can thiệp không sử dụng thuốc hay các thiết bị cấy ghép.
Ba mục tiêu chính trong điều trị nội khoa với bệnh nhân STPSTM giảm:
- Giảm tỉ lệ tử vong.
- Dự phòng tái nhập viện do suy tim mất bù.
- Cải thiện triệu chứng, khả năng gắng sức và chất lượng cuộc sống.
- Những điểm thiết yếu trong điều trị nội khoa với người bệnh STPSTM giảm
- Những thuốc được khuyến cáo trong điều trị STPSTM giảm
- Thuốc ức chế men chuyển (ACE-I)
- Chẹn beta giao cảm
- Thuốc ức chế thụ thể Mineralocorticoid (MRA)
- Ức chế thụ thể neprilysin angiotensin (ARNI)
- Thuốc ức chế đồng vận Natri-glucose 2 (SGLT2)
- Một số nhóm thuốc khác trong điều trị STPSTM giảm
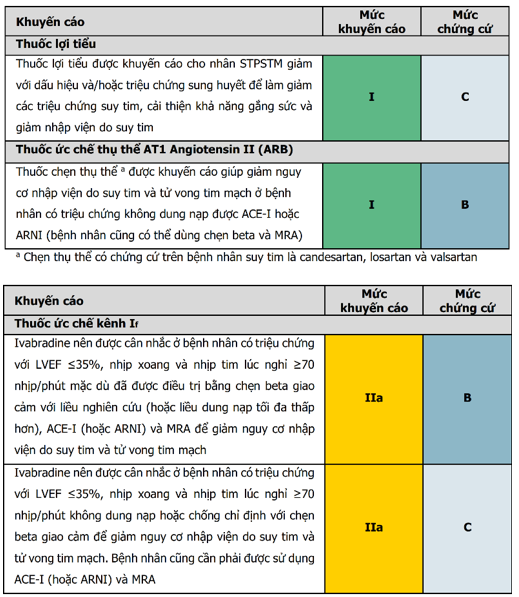
- Thuốc lợi tiểu
- Thuốc ức chế thụ thể AT1 Angiotensin II (ARB)
- Thuốc chẹn kênh If
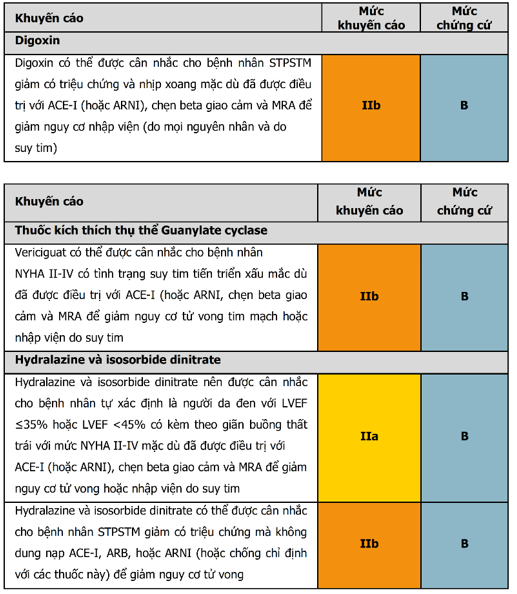
- Kết hợp hydralazine và isosorbide dinitrate
- Digoxin
- Một số thuốc mới được nghiên cứu trong điều trị STPSTM giảm
- Chất kích thích guanylate cyclase hòa tan
- Chất hoạt hóa myosin cơ tim
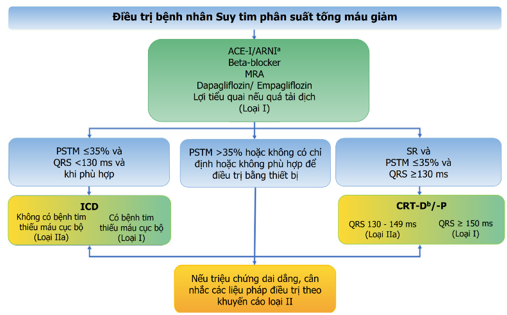
Hình 4. Qui trình điều trị suy tim phân suất tống máu giảm
a Thay thế cho ACE-I; b khi phù hợp
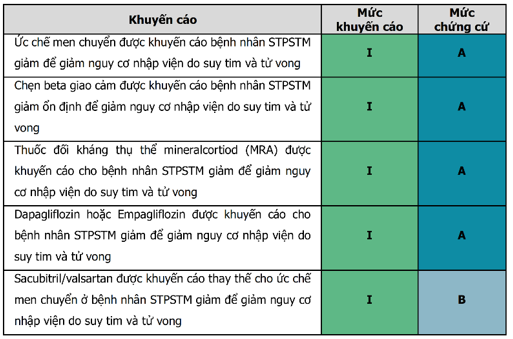
Bảng 7. Liều lượng các thuốc điều trị STPSTM giảm đã được nghiên cứu chứng minh
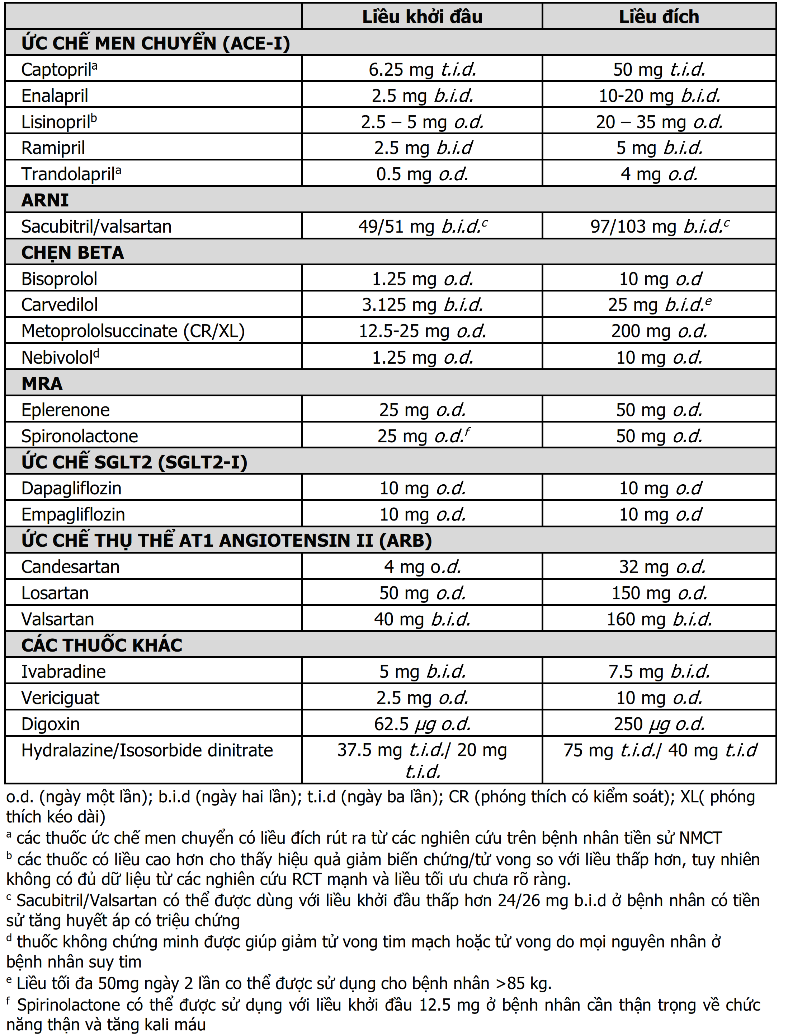
Bảng 8. Các lợi tiểu được sử dụng điều trị ứ dịch trong suy tim mạn
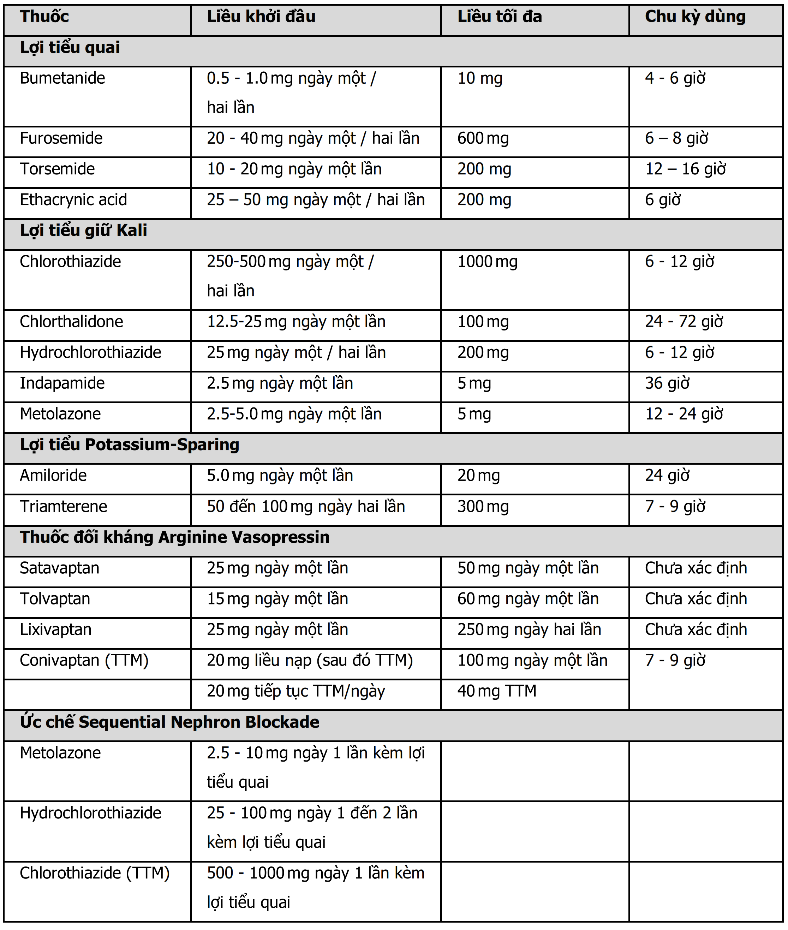
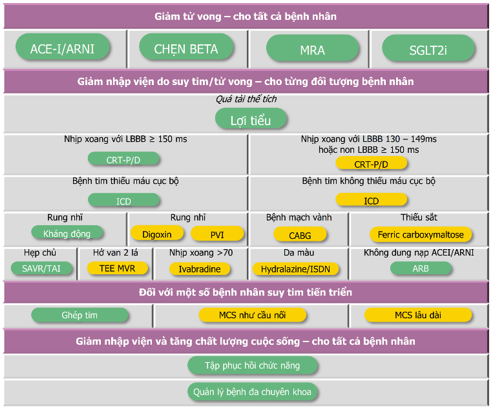 Hình 5. Điều trị suy tim phân suất tống máu giảm dựa trên kiểu hình của bệnh
Hình 5. Điều trị suy tim phân suất tống máu giảm dựa trên kiểu hình của bệnh
| Chú thích: ACE-I: thuốc ức chế men chuyển; ARB: chẹn thụ thể angiotensin; ARNI: ức chế angiotensin receptor-neprilysin; CRT-D: liệu pháp tái đồng bộ tim với máy khử rung tim; CRT-P: liệu pháp tái đồng bộ tim với máy tạo nhịp tim; ICD: cấy ghép máy khử rung tim; ISDN: isosorbide dinitrate; LBBB: blốc nhánh trái; MCS: hỗ trợ tuần hoàn cơ học; MRA: thuốc kháng thụ thể mineralcorticoid; PVI: cô lập tĩnh mạch phổi; SGLT2i: chất ức chế đồng vận chuyển natri-glucose 2; TAVI: thay van động mạch chủ; TEE MVR: sửa van hai lá qua đường ống thông.
Xanh lá: khuyến cáo loại I Vàng: khuyến cáo loại IIa |
- Điều trị bằng dụng cụ
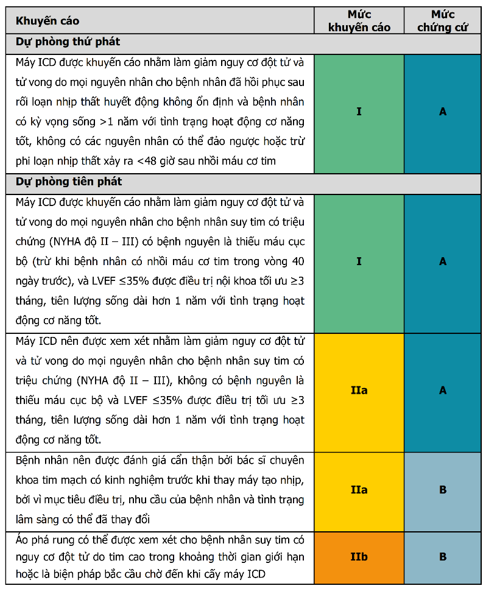
- Máy ICD (Implantable Cardioverter-Defibrillator – ICD)
- Dự phòng thứ phát đột tử do tim
- Dự phòng tiên phát đột tử do tim
- Lựa chọn bệnh nhân phù hợp chỉ định cấy máy ICD
- Lập trình máy ICD
- ICD cấy dưới da (subcutaneous ICD) và áo phá rung (wearable cardioverter-defibrillator)
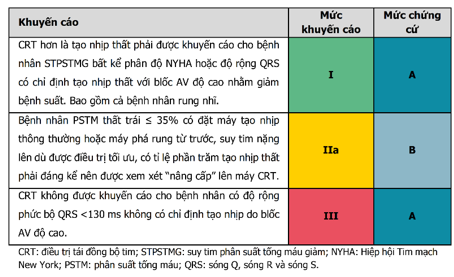
2.Điều trị tái đồng bộ tim (Cardiac Resynchronization Therapy – CRT)
6. Suy tim với phân suất tống máu giảm nhẹ
- Chẩn đoán suy tim với phân suất tống máu giảm nhẹ
Chẩn đoán xác định suy tim phân suất tống máu giảm nhẹ (HFmrEF) khi bệnh nhân có triệu chứng cơ năng và / hoặc thực thể của suy tim và EF giảm nhẹ (41 – 49%). Các Peptide lợi niệu tăng cao (BNP≥35 pg/mL hoặc NT-proBNP≥125 pg/mL) và các bằng chứng khác về bệnh tim cấu trúc (ví dụ: tăng kích thước nhĩ trái (LA), phì đại tâm thất trái hoặc siêu âm tim đo chức năng đổ đầy thất trái) giúp nâng cao khả năng chẩn đoán nhưng không là tiêu chuẩn bắt buộc nếu có sự chắc chắn về việc đo phân suất tống máu thất trái (LVEF).
Qui trình chẩn đoán STPSTMG nhẹ được mô tả trong Hình 3.
Để xác định các căn nguyên cơ bản, tham khảo Bảng 3.
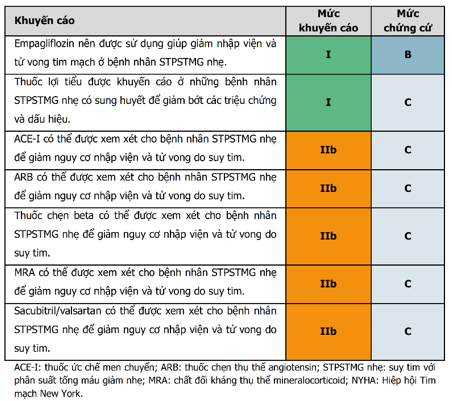
Phương pháp điều trị bằng thuốc được xem xét ở bệnh nhân suy tim (NYHA độ II – IV) với phân suất tống máu giảm nhẹ
Xem tiếp kỳ sau







