PGS. TS. HỒ HUỲNH QUANG TRÍ
Viện Tim TP. Hồ Chí Minh
Trong tháng 2/2026, Hiệp hội Tim Hoa Kỳ (American Heart Association – AHA) và Trường Môn Tim Hoa Kỳ (American College of Cardiology – ACC) phối hợp với một số hội chuyên khoa của Hoa Kỳ gồm Trường Môn Dược lâm sàng, Trường Môn các Bác sĩ Cấp cứu, Trường Môn các Bác sĩ Lồng ngực, Hội Chụp mạch và Can thiệp Tim mạch, Hội Y học Bệnh viện, Hội Điện quang Can thiệp, Hội Y học Mạch máu và Hội Điều dưỡng Mạch máu đưa ra một hướng dẫn mới về đánh giá và xử trí thuyên tắc phổi (TTP) cấp [1]. Hướng dẫn này có cập nhật nhiều chứng cứ từ các nghiên cứu mới được công bố gần đây. Bài viết dưới đây tóm tắt một số điểm chính trong hướng dẫn.
1. CHẨN ĐOÁN THUYÊN TẮC PHỔI CẤP
Khi tiếp nhận một người bệnh nghi bị TTP cấp, cần khai thác bệnh sử và khám lâm sàng có định hướng, dựa vào các công cụ chẩn đoán đã được xác nhận như thang điểm Wells (bảng 1) hoặc thang điểm Geneva hiệu chỉnh để đánh giá xác suất TTP cấp trên lâm sàng (clinical probability of acute pulmonary embolism) (khuyến cáo loại 1).
Bên cạnh đó cần đánh giá các tiêu chuẩn YEARS và PERC (PE Rule Out Criteria). YEARS gồm 3 tiêu chuẩn (đều nằm trong thang điểm Wells) là: (1) triệu chứng của HKTMS, (2) ho ra máu và (3) TTP là chẩn đoán nhiều khả năng nhất. PERC gồm 8 tiêu chuẩn là: (1) tuổi <50, (2) tần số tim <100/phút, (3) bão hòa oxy ≥95%, (4) không có ho ra máu, (5) không có dùng estrogen, (6) không có tiền sử huyết khối tĩnh mạch sâu hoặc TTP, (7) không có phù chân một bên và (8) không có phẫu thuật hoặc chấn thương khiến phải nhập viện trong vòng 4 tuần trước.
Những người có xác suất TTP cấp trên lâm sàng thấp và hội đủ 8 tiêu chuẩn PERC được xem là có khả năng TTP cấp rất thấp và do đó không cần được khảo sát tiếp. Ngược lại, những người có xác suất TTP cấp trên lâm sàng cao cần được khảo sát hình ảnh ngay. Những người có xác suất trung gian cần được xét nghiệm D-dimer và tùy vào kết quả D-dimer cũng như số tiêu chuẩn YEARS hiện diện mà sẽ được loại trừ chẩn đoán TTP cấp hoặc được cho khảo sát hình ảnh. Ngưỡng D-dimer hiệu chỉnh theo tuổi là [tuổi (tính bằng năm) X 10] ng/mL. Quy trình chẩn đoán TTP cấp theo AHA/ACC 2026 được tóm tắt trên sơ đồ 1.
Có 2 phương pháp khảo sát hình ảnh là CT động mạch phổi cản quang (CTPA) và xạ hình thông khí/tưới máu (V/Q scan). Theo khuyến cáo của AHA/ACC, CTPA dương tính hoặc V/Q scan có xác suất cao là đủ để xác định chẩn đoán TTP. CTPA nên được ưu tiên hơn V/Q scan (khuyến cáo loại 1).
Riêng ở phụ nữ mang thai, quy trình chẩn đoán TTP cấp theo YEARS hơi khác. Thai phụ có biểu hiện HKTMS được siêu âm mạch máu bên chân có triệu chứng. Nếu phát hiện huyết khối thì thai phụ được điều trị chống đông ngay mà không cần phải khảo sát hình ảnh.
Siêu âm tim qua thành ngực hay dấu ấn sinh học của tim (troponin tim, BNP/NT-proBNP) không có vai trò chính trong chẩn đoán mà được thực hiện nhằm mục đích phân tầng nguy cơ (xem mục 2). Ở những người đã được xác định chẩn đoán TTP cấp, siêu âm duplex tĩnh mạch chân có thể được cân nhắc nếu người bệnh có biểu hiện lâm sàng gợi ý huyết khối tĩnh mạch sâu hoặc nếu sự hiện diện của huyết khối tĩnh mạch sâu làm thay đổi điều trị hoặc góp thông tin cho việc tiên lượng (khuyến cáo loại 2b).
Bảng 1: Thang điểm Wells
| Yếu tố | Điểm |
| Triệu chứng của huyết khối tĩnh mạch sâu | 3 |
| Thuyên tắc phổi là chẩn đoán nhiều khả năng nhất | 3 |
| Tần số tim >100/phút | 1,5 |
| Bất động trên 3 ngày hoặc phẫu thuật trong vòng 4 tuần trước | 1,5 |
| Tiền sử bị thuyên tắc phổi hoặc huyết khối tĩnh mạch sâu | 1,5 |
| Ho ra máu | 1 |
| Ung thư điều trị trong vòng 6 tháng trước | 1 |
| Xác suất TTP cấp trên lâm sàng tùy theo tổng điểm:
< 2: thấp 2-6: trung gian > 6: cao |
|
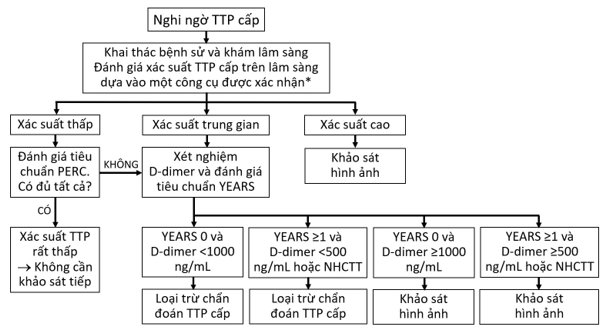
Sơ đồ 1: Quy trình chẩn đoán thuyên tắc phổi cấp (AHA/ACC 2026)
Ghi chú: NHCTT: ngưỡng hiệu chỉnh theo tuổi. *Công cụ được xác nhận: thang điểm Wells hoặc thang điểm Geneva hiệu chỉnh.
2. PHÂN TẦNG NGUY CƠ NGƯỜI BỆNH THUYÊN TẮC PHỔI CẤP
Sau khi xác định chẩn đoán, cần phân tầng nguy cơ người bệnh TTP cấp. Việc phân tầng nguy cơ dựa vào: (1) các thang điểm lâm sàng như PESI hoặc sPESI (bảng 2), (2) các thông số huyết động (huyết áp trung bình, chỉ số tim), (3) các dấu ấn sinh học (troponin tim, BNP/NT-proBNP) và lactate máu động mạch hoặc tĩnh mạch, (4) khảo sát hình ảnh tâm thất phải. Bảng 3 tóm tắt các phương pháp đánh giá rối loạn chức năng thất phải trên siêu âm tim.
Theo hướng dẫn 2026 của AHA/ACC, các trường hợp TTP cấp có thể được phân thành 5 hạng lâm sàng (clinical categories) từ nhẹ đến nặng là A, B, C, D và E. Các hạng từ B đến E được phân thành nhiều phân hạng (subcategories) (xem hình 1). Trên bảng 4 là một số ví dụ về các hạng và phân hạng lâm sàng theo AHA/ACC. Nếu người bệnh có rối loạn hô hấp kèm theo thì có thêm chữ R vào xếp hạng, ví dụ một người bệnh có PESI IV trên lâm sàng, rối loạn chức năng thất phải trên siêu âm tim, tăng hs-cTnT và phải thở oxy để duy trì SpO2 >90% được xếp hạng là C3R.
Như vậy, các khảo sát cận lâm sàng cần thực hiện để phân tầng nguy cơ trong TTP cấp gồm siêu âm tim qua thành ngực (bệnh nhân phân hạng C1 đến E1), troponin tim ± BNP/NT-proBNP (bệnh nhân hạng C) và lactate máu (bệnh nhân hạng C, D, E) (khuyến cáo loại 1).
Bảng 2: Thang điểm PESI và sPESI
| YẾU TỐ | PESI | sPESI |
| Tuổi | 1/năm tuổi | 1 nếu tuổi > 80 |
| Giới nam | +10 | – |
| Tiền căn ung thư | +30 | 1 |
| Tiền căn suy tim mạn | +10 | 1 |
| Tiền căn bệnh phổi mạn | +10 | |
| Tần số tim ≥ 110 lần/phút | +20 | 1 |
| Huyết áp tâm thu < 100 mmHg | +30 | 1 |
| Tần số thở ≥ 30 l/phút | +20 | – |
| Thân nhiệt < 36°C | +20 | – |
| Thay đổi tri giác (mất định hướng, lú lẫn, ngủ gà) | +60 | – |
| Độ bão hòa oxy trong máu động mạch < 90% | +20 | 1 |
| XÁC SUẤT TỬ VONG 30 NGÀY TÙY THEO TỔNG ĐIỂM | ||
| Nhóm I (≤65): 0-1,6%
Nhóm II (66-85): 1,7-3,5% |
0: Tử vong 30 ngày 1,0% (KTC 95% 0,0-2,1%) | |
| Nhóm III (86-105): 3,2-7,1%
Nhóm IV (106-125): 4,0-11,4% Nhóm V (>125): 10,0-24,5% |
1: Tử vong 30 ngày 10,9% (KTC 95% 8,5-13,2%) | |
Bảng 3: Các phương pháp đánh giá rối loạn chức năng thất phải trên siêu âm tim
| Kỹ thuật khảo sát | Định nghĩa bất thường | |
| Kích thước thất phải | Mặt cắt 4 buồng từ mỏm, cuối tâm trương | Kích thước cuối tâm trương (KTCTTr) >30 mm
KTCTTr ở đáy thất phải >42 mm |
| Thất phải/thất trái | Tỉ số cuối tâm trương (mặt cắt từ mỏm hoặc dưới sườn) | Thất phải/thất trái >0,9 |
| TAPSE | Đo bằng siêu âm M-mode, mặt cắt 4 buồng từ mỏm | TAPSE <1,6 cm |
| Bằng chứng tăng áp phổi trên siêu âm Doppler | Siêu âm Doppler, mặt cắt cạnh ức trục ngang qua đáy tim, mặt cắt 4 buồng từ mỏm | Thời gian tăng tốc phổi <90 ms hoặc chênh áp thất phải/nhĩ phải >30 mmHg |
| Vận tốc đỉnh tâm thu vòng van 3 lá (sóng S’) | Siêu âm Doppler mô | <9,5 cm/s |
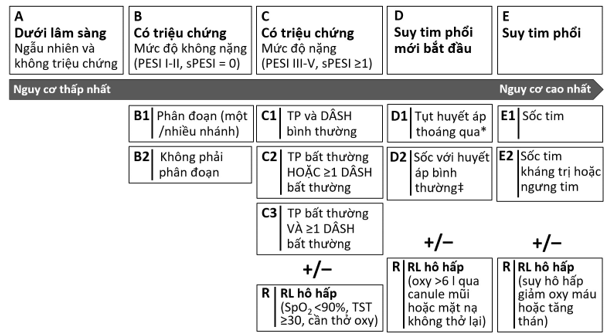
Hình 1: Phân tầng nguy cơ người bệnh thuyên tắc phổi cấp (AHA/ACC 2026)
Ghi chú: DÂSH: dấu ấn sinh học; RL: rối loạn; TP: thất phải; TST: tần số thở. *Tụt huyết áp thoáng qua là huyết áp tâm thu <90 mmHg hoặc giảm >40 mmHg kéo dài <15 phút hoặc đáp ứng với bù dịch. ‡Sốc với huyết áp bình thường là khi có một trong các dấu hiệu: lactate >2 mmol/L, tổn thương thận cấp, lưu lượng nước tiểu <0,5 mL/kg/giờ, thay đổi tri giác, chỉ số tim <2,2 L/phút/m2, huyết áp trung bình <60 mmHg, SCAI SHOCK giai đoạn B hoặc C.
Bảng 4: Ví dụ về các hạng lâm sàng theo AHA/ACC 2026
| Hạng | Ví dụ |
| A | Bệnh nhân không triệu chứng, bị ung thư phổi, được phát hiện có thuyên tắc nhánh phân đoạn (subsegmental PE) của thùy dưới phổi trái trên CT |
| B1 | Bệnh nhân có thuyên tắc của một hoặc nhiều nhánh phân đoạn động mạch phổi, sPESI 0 |
| B2 | Bệnh nhân bị đau kiểu màng phổi sau thay khớp háng, sPESI 0 và được phát hiện có thuyên tắc của một nhánh đoạn động mạch phổi (segmental PE) của thùy dưới phổi phải và không có giãn thất phải trên CT |
| C1R | Bệnh nhân ung thư vú bị khó thở đột ngột, tim nhanh và giảm oxy máu, có thuyên tắc nhánh động mạch phổi thùy nhưng không có giãn thất phải và không có tăng troponin tim |
| D1 | Bệnh nhân bị tụt huyết áp thoáng qua hoặc tái diễn không kéo dài, đáp ứng với truyền dịch và không kèm dấu hiệu giảm tưới máu hoặc rối loạn chức năng cơ quan đích |
| D2 | Bệnh nhân có chỉ dấu của giảm tưới máu hoặc rối loạn chức năng cơ quan đích (ví dụ tổn thương thận cấp, tăng lactate dai dẳng) kèm tụt huyết áp thoáng qua, SCAI SHOCK giai đoạn B hoặc C |
| E1 | SCAI SHOCK giai đoạn C |
| E2 | SCAI D-E hoặc ngưng tim mà không có phục hồi tuần hoàn tự nhiên sau 30 phút hồi sinh tim phổi |
3. ĐIỀU TRỊ TRONG GIAI ĐOẠN CẤP
Điều trị trong giai đoạn cấp tùy thuộc vào hạng lâm sàng của người bệnh. Bệnh nhân hạng A và B có thể được điều trị ngoại trú với các thuốc chống đông uống trực tiếp (direct oral anticoagulants – DOAC). Heparin trọng lượng phân tử thấp (TLPTT) là thuốc chống đông được lựa chọn cho bệnh nhân TTP cấp hạng C1 đến E1 (khuyến cáo loại 1). Đối với bệnh nhân có thể uống được, DOAC được ưu tiên hơn thuốc kháng vitamin K trừ khi có chống chỉ định (ví dụ hội chứng kháng thể kháng phospholipid).
Thuốc co mạch và/hoặc tăng co bóp được dùng để cải thiện áp lực tưới máu và cung lượng tim cho bệnh nhân TTP cấp hạng D2 đến E2.
Lưới lọc tĩnh mạch chủ dưới (LLTMCD) được sử dụng cho bệnh nhân TTP không dung nạp chống đông (khuyến cáo loại 2a) và bệnh nhân bị TTP tái phát dù đã được điều trị chống đông tối ưu (khuyến cáo loại 2b). Dùng loại LLTMCD có thể lấy ra được và nên lấy LLTMCD ra sớm khi nguy cơ TTP tái phát đã giảm rõ và bệnh nhân có thể dùng thuốc chống đông lại (khuyến cáo loại 1).
Điều trị tiêu sợi huyết đường tĩnh mạch – TSHTM (trên nền điều trị chống đông) được chỉ định cho các bệnh nhân TTP cấp hạng E1-2 (khuyến cáo loại 2a) và hạng D1-2 (khuyến cáo loại 2b) có nguy cơ xuất huyết chấp nhận được.
Điều trị tiêu sợi huyết qua đường ống thông – TSHÔT (trên nền điều trị chống đông) được chỉ định cho các bệnh nhân TTP cấp hạng E1 (khuyến cáo loại 2a) và hạng D1-2 (khuyến cáo loại 2b). Hiện không rõ TSHÔT có giảm nguy cơ tử vong và tình trạng lâm sàng xấu đi so với TSHTM hay không, tuy nhiên có thể cân nhắc dùng TSHÔT thay cho TSHTM để giảm nguy cơ xuất huyết nặng.
Lấy huyết khối cơ học qua đường ống thông và phẫu thuật lấy huyết khối được chỉ định cho các bệnh nhân TTP cấp hạng E1 (khuyến cáo loại 2a) và hạng D1-2 (khuyến cáo loại 2b) có nguy cơ xuất huyết cao hoặc có chống chỉ định với thuốc tiêu sợi huyết hoặc đã điều trị tiêu sợi huyết thất bại.
Điều trị TTP trong giai đoạn cấp tùy theo hạng lâm sàng được tóm tắt trên hình 2.
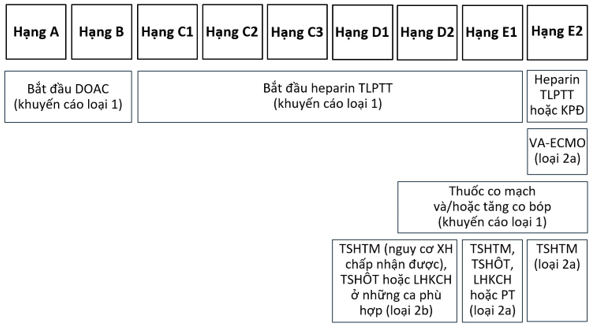
Hình 2: Điều trị thuyên tắc phổi cấp tùy theo hạng lâm sàng
Ghi chú: DOAC: thuốc chống đông uống trực tiếp; KPĐ: không phân đoạn; LHKCH: lấy huyết khối cơ học; PT: phẫu thuật lấy huyết khối; TLPTT: trọng lượng phân tử thấp; TSHÔT: tiêu sợi huyết qua đường ống thông; TSHTM: tiêu sợi huyết đường tĩnh mạch; XH: xuất huyết.
4. ĐIỀU TRỊ CHỐNG ĐÔNG SAU GIAI ĐOẠN CẤP
Tất cả bệnh nhân TTP cấp cần được điều trị chống đông với liều trị liệu ít nhất 3-6 tháng sau biến cố cấp. Việc kéo dài điều trị chống đông hơn 3-6 tháng (điều trị chống đông mở rộng) tùy thuộc vào nguy cơ TTP tái phát ở từng người bệnh. Ở bệnh nhân TTP cấp, cần tìm hiểu các yếu tố nguy cơ (YTNC) gồm YTNC chính hoặc phụ có thể đảo ngược và YTNC tồn tại dai dẳng của thuyên tắc huyết khối tĩnh mạch (bảng 5).
Có 2 nhóm đối tượng có nguy cơ TTP tái phát cao là: (1) những người bị TTP cấp lần đầu và không có một YTNC nào được nhận diện và (2) những người bị TTP cấp lần đầu liên quan với một YTNC tồn tại dai dẳng. Điều trị chống đông mở rộng được chỉ định cho 2 nhóm đối tượng này (khuyến cáo loại 1).
Những người bị TTP cấp lần đầu do một YTNC chính có thể đảo ngược có nguy cơ TTP tái phát thấp (<1%/bệnh nhân-năm) nên không cần điều trị chống đông mở rộng.
Ở những người bị TTP cấp lần đầu do một YTNC phụ có thể đảo ngược, quyết định điều trị chống đông mở rộng được chia sẻ giữa thầy thuốc với người bệnh sau khi đã thảo luận kỹ về lợi ích và nguy cơ của điều trị này (khuyến cáo loại 2a).
Ở bệnh nhân TTP cần điều trị chống đông mở rộng, ưu tiên dùng DOAC hơn là thuốc kháng vitamin K trừ khi có chống chỉ định với DOAC. Nếu chọn apixaban hoặc rivaroxaban thì dùng liều thấp (apixaban 2,5 mg x 2/ngày, rivaroxaban 10 mg/ngày) để giảm nguy cơ xuất huyết (khuyến cáo loại 1). Đối với bệnh nhân ung thư cần điều trị chống đông mở rộng có 2 lựa chọn là DOAC và heparin TLPTT.
Bảng 5: Các yếu tố nguy cơ của thuyên tắc huyết khối tĩnh mạch
| YTNC chính
có thể đảo ngược |
YTNC phụ
có thể đảo ngược |
YTNC tồn tại dai dẳng |
| Phẫu thuật có gây mê toàn thân kéo dài ≥30 phút
Nằm liệt giường trong bệnh viện ≥72 giờ do bệnh nội khoa cấp hoặc đợt cấp của bệnh mạn tính Mổ bắt con Gãy xương chân |
Phẫu thuật có thời gian gây mê toàn thân <30 phút
Nằm viện <72 giờ do bệnh nội khoa cấp Nằm liệt giường ngoài bệnh viện ≥72 giờ do bệnh nội khoa cấp Liệu pháp estrogen (hormon thay thế hoặc ngừa thai) Giai đoạn chu sinh Chấn thương gây giảm vận động ≥72 giờ |
Ung thư hoạt động
Bệnh tự miễn (viêm khớp dạng thấp, lupus ban đỏ hệ thống) Bệnh viêm ruột Bất động mạn tính |
5. XỬ TRÍ THUYÊN TẮC PHỔI TÁI PHÁT
Ở những người bị TTP tái phát dù đang được điều trị chống đông, cần đánh giá kỹ để phát hiện các yếu tố lâm sàng và dược lý góp phần gây tái phát: sự hiện diện của ung thư, kháng thể kháng phospholipid, tình trạng viêm, tiểu hemoglobin kịch phát ban đêm, thai kỳ, chèn ép mạch máu, thiếu hụt antithrombin (ở người được điều trị bằng heparin), bệnh nhân không tuân trị, liều DOAC thấp, thời gian INR trong khoảng trị liệu không đạt, tương tác với thuốc hoặc thức ăn làm giảm hiệu lực của thuốc chống đông (khuyến cáo loại 1).
Trong trường hợp bệnh nhân bị TTP tái phát dù đã gắn kết với một liệu pháp chống đông, xem xét: (i) Chuyển sang một nhóm thuốc khác nếu trước đó đã dùng một thuốc chống đông đủ liều; (ii) Dùng DOAC liều cao hơn nếu trước đó dùng DOAC liều thấp; (iii) Tăng liều heparin TLPTT lên 20-25% nếu trước đó dùng heparin TLPTT liều trị liệu (bệnh nhân ung thư) (khuyến cáo loại 2a).
6. DI CHỨNG CỦA THUYÊN TẮC PHỔI
Bệnh phổi do huyết khối thuyên tắc mạn (chronic thromboembolic pulmonary disease – CTEPD) là tình trạng người bệnh đã từng bị TTP vẫn còn triệu chứng dai dẳng kèm tắc nghẽn tồn lưu của hệ mạch máu phổi và hạn chế gắng sức liên quan với bệnh mạch máu phổi. Nếu người bệnh vẫn còn khó thở và/hoặc hạn chế chức năng sau ≥3 tháng điều trị chống đông đủ liều sau TTP cấp, cần khảo sát để tìm CTEPD. Thực hiện siêu âm tim qua thành ngực kết hợp với scan tưới máu phổi hoặc SPECT/CT hoặc cho bệnh nhân làm nghiệm pháp gắng sức tim phổi (CPET) để loại trừ CTEPD. Ở người bệnh đang được đánh giá tìm CTEPD, cần tiếp tục điều trị chống đông cho đến khi hoàn tất việc đánh giá nhằm ngăn ngừa thuyên tắc huyết khối tĩnh mạch tái phát và/hoặc CTEPD tiến triển (khuyến cáo loại 1).
CTEPD có kèm tăng áp phổi được gọi là tăng áp phổi do huyết khối thuyên tắc mạn (chronic thromboembolic pulmonary hypertension – CTEPH). Bệnh nhân CTEPD kèm tăng áp phổi cần được giới thiệu đến một trung tâm có kinh nghiệm quản lý CTEPD để tối ưu hóa việc đánh giá và chăm sóc (khuyến cáo class 1).
7. KẾT LUẬN – VÀI NHẬN ĐỊNH VỀ HƯỚNG DẪN 2026 CỦA AHA/ACC
Hướng dẫn 2026 của AHA/ACC đưa ra một cách tiếp cận chẩn đoán TTP cấp rõ ràng và đơn giản, dễ áp dụng vào thực hành lâm sàng. Cách phân tầng nguy cơ người bệnh TTP cấp thành nhiều hạng và phân hạng lâm sàng có nhiều chi tiết nên có thể khó nhớ, tuy nhiên cách phân tầng nguy cơ này được xây dựng dựa trên nhiều chứng cứ cập nhật về tiên lượng của bệnh nhân TTP cấp nên được kỳ vọng là sẽ có giá trị tiên lượng tốt. Hơn nữa, cách phân tầng nguy cơ này cũng là cơ sở hướng dẫn việc xử trí trong giai đoạn cấp. Các khuyến cáo về điều trị chống đông mở rộng sau giai đoạn cấp, xử trí TTP tái phát và phát hiện-xử trí di chứng CTEPD đều cụ thể và dễ áp dụng vào thực hành. Với những ưu điểm đã nêu, hướng dẫn 2026 về đánh giá và xử trí TTP cấp của AHA/ACC nên sớm được cập nhật trong phác đồ điều trị của các bệnh viện tiếp nhận người bệnh TTP cấp tại Việt Nam.
TÀI LIỆU THAM KHẢO
Creager MA, Barnes GD, Giri J, et al. 2026 AHA/ACC/ACCP/ACEP/CHEST/SCAI/SHM/SIR/SVM/SVN Guideline for the evaluation and management of acute pulmonary embolism in adults. https://doi.org/10.1016/j.jacc.2025.11.005.







