PGS.TS ĐỖ QUANG HUÂN, PGS.TS. HỒ HUỲNH QUANG TRÍ,
ThS.BS LÊ PHÁT TÀI, TS.BS ĐỖ THỊ NAM PHƯƠNG, BS.CK II. NGUYỄN TRUNG QUỐC,
BS.CK II BÙI NGUYỄN HỮU VĂN, BS.CK II TRẦN THỊ HUỲNH NGA,
ThS.BS MAI QUỐC DŨNG,ThS.BS NGUYỄN NHO TIẾN, ThS.BS ĐẶNG DUY PHƯƠNG
Viện Tim TP. Hồ Chí Minh
9.8. Thuyên tắc phổi cấp tính – Phòng ngừa và chẩn đoán
Những điểm chính
- Cân nhắc sử dụng thuốc chống đông ở liều dự phòng tiêu chuẩn trên tất cả các bệnh nhân nhập viện nhiễm COVID-19;
- Xem xét sự hiện diện của thuyên tắc phổi cấp tính ở bệnh nhân nhiễm COVID-19 trong tình trạng suy hô hấp bất ngờ, nhịp tim nhanh / không giải thích được, giảm HA không phải do rối loạn nhịp tim, hạ kali máu hoặc nhiễm trùng huyết, (khởi phát mới) ECG thay đổi và các dấu hiệu của huyết khối tĩnh mạch sâu của tứ chi;
- Khi thuyên tắc phổi cấp tính được xác định, điều trị nên được hướng dẫn bằng phân tầng nguy cơ theo hướng dẫn ESC hiện hành;
- Thuốc chống đông đường uống không thuộc nhóm kháng vitamin K (Non-vitamin K antagonist oral anticoagulants: NOACs) có thể có tương tác với một số thuốc đang điều trị COVID-19, đặc biệt là lopinavir / ritonavir. Trong những trường hợp như vậy, nên tránh NOAC. Không có tương tác chính đã được báo cáo giữa các thuốc điều trị COVID-19 và thuốc chống đông heparin.
Mặc dù cho đến nay vẫn chưa có bằng chứng chắc chắn, một số báo cáo trường hợp cho thấy tỷ lệ mắc thuyên tắc phổi ở bệnh nhân nhiễm COVID-19 có thể cao.176-178 Có tính đến điều này, cùng với viêm hệ thống liên quan đến COVID-19, kích hoạt đông máu, cần phải xem xét giảm oxy máu và bất động, chống đông máu ở liều dự phòng tiêu chuẩn cho tất cả bệnh nhân nhập viện khi bị nhiễm COVID-19.
Bệnh nhân bị nhiễm COVID-19 thường có triệu chứng hô hấp và cũng có thể đau ngực và xuất huyết [61]. Những triệu chứng này trùng lặp với biểu hiện của thuyên tắc phổi cấp tính, có thể gây ra chẩn đoán sai về biến chứng có liên quan này [179]. Nhịp thở bất thường, nhịp tim nhanh mới xuất hiện/không giải thích được. sự sụt giảm HA không phải do nhịp tim nhanh, hạ kali máu hoặc nhiễm trùng huyết, (xuất hiện mới) ECG gợi ý thuyên tắc phổi, và dấu hiệu huyết khối tĩnh mạch sâu của tứ chi sẽ có thể nghi ngờ thuyên tắc phổi. Khuyến cáo chỉ nên thực hiện các xét nghiệm chẩn đoán thuyên tắc phổi khi nghi ngờ lâm sàng, mặc dù nên giữ ngưỡng nghi ngờ thấp. Độ đặc hiệu của xét nghiệm D-dimer có thể thấp hơn ở những bệnh nhân mắc COVID-19 so với các cơ sở lâm sàng khác. Mặc dù vậy, vẫn nên tuân theo các trình tự chẩn đoán bắt đầu bằng khả năng tiền thử nghiệm và thử nghiệm D-dimer, đặc biệt là khi ngưỡng D-dimer phụ thuộc xác suất thử nghiệm đang được sử dụng [103-105]. Điều này có thể giúp hợp lý hóa việc triển khai nguồn tài lực và nhân viên để vận chuyển một bệnh nhân đến khoa X quang với tất cả các biện pháp phòng ngừa cách ly liên quan. Trong kịch bản lâm sàng của một bệnh nhân mắc COVID-19, người vừa có CT phổi nhưng kết quả không thể giải thích được mức độ nghiêm trọng của suy hô hấp, chụp động mạch phổi có thể nên được xem xét trước khi rời khoa X quang.
Khi thuyên tắc phổi cấp tính được xác định, điều trị nên được hướng dẫn bằng phân tầng nguy cơ theo hướng dẫn ESC hiện hành [102]. Bệnh nhân bị sốc nên được điều trị tái tưới máu ngay lập tức. Bệnh nhân ổn định huyết động có thể được điều trị bằng heparin không phân đoạn (UFH), heparin trọng lượng phân tử thấp (LMWH) hoặc NOAC, tùy thuộc vào khả năng điều trị bằng đường uống, chức năng thận và các tình trạng khác. Khi lựa chọn thuốc và chế độ thích hợp (tiêm so với uống) ban đầu, chống đông trong bệnh viện, nên tính đến tình trạng suy tim nhanh chóng do COVID-19. Đáng chú ý, một số loại thuốc điều trị COVID-19 có thể có tương tác liên quan đến NOAC. Đặc biệt, đây có thể là trường hợp ức chế lopinavir / ritonavir thông qua ức chế Cytochrom P450 3A4 (CYP3A4) và / hoặc P-glycoprotein (P-gp). Trong những trường hợp như vậy, nguy cơ chảy máu có thể tăng cao và nên tránh NOAC. Chloroquine, một loại thuốc có thời gian bán hủy dài khoảng 2 tuần, có liên quan đến tác dụng ức chế nhẹ đối với P-gp, có thể làm giảm nồng độ NOAC trong huyết tương khi kết hợp; sự liên quan lâm sàng của sự tương tác này là không rõ. Do việc theo dõi chặt chẽ là cần thiết có thể góp phần lan truyền nhiễm trùng, thuốc đối kháng vitamin K (VKA) chỉ nên được xem xét trong những trường hợp đặc biệt như sự hiện diện của van cơ học hoặc hội chứng antiphospholipid [102].
9.9 Loạn nhịp tim
Các điểm chính:
- Để theo dõi và kiểm tra bệnh nhân mang các thiết bị điện tử được cấy vào hệ tim mạch (cardiac implantable electronic device: CIED), theo dõi từ xa (remote monitoring) nên được áp dụng càng nhiều càng tốt.
- Thủ thuật cắt đốt điện sinh lý tim chương trình và cấy các thiết bị tim mạch nên được hoãn lại, trừ các trường hợp cấp cứu, sau khi đã xem xét tất cả các phương án điều trị tối ưu bằng thuốc.
- Bệnh nhân rung/cuồng nhĩ nhập viện mà không có bất ổn huyết động, ngưng tất cả thuốc chống loạn nhịp, nên bắt đầu điều trị kiểm soát tần số thất để cho phép dùng an toàn hydroxychloroquine/azithromycine cũng thuốc kháng siêu vi khi liệu pháp này được chọn lựa.
- Tương tác thuốc-thuốc bao gồm thuốc chống loạn nhịp, thuốc kháng virus và thuốc kháng đông cần xem xét trước khi sử dụng.
- Bệnh nhân có huyết động bất ổn do nhanh thất/rung thất, rung/cuồng nhĩ tái phát, amiodarone tiêm mạch là thuốc ưu tiên chọn lựa. Tuy nhiên nên tránh kết hợp với hydroxychloroquine/azithromycine.
- Chú ý đặc biệt phòng ngừa xoắn đỉnh ở bệnh COVID-19 khi sử dụng thuốc gây QT dài (hydroxychloroquine/azithromycine) kết hợp thuốc chống loạn nhịp, rối loạn điện giải, suy chức năng thận, và bệnh nhân có nhịp chậm.
- Điều trị xoắn đỉnh gồm ngưng các thuốc gây QT dài, đưa K+ > 4,5 meq/L, bổ sung magnesium, tăng nhịp tim (ngưng thuốc làm nhịp chậm, truyền isoproterenol, tạo nhịp tạm thời).
- Siêu âm tim nên thực hiện ở bệnh nhân loạn nhịp thất ác tính mới xuất hiện không do QT dài để đánh giá chức năng tâm thất và bệnh cơ tim phối hợp.
- Sau khi khỏi COVID-19, chọn lựa điều trị kiểm soát nhịp hay tần số bệnh nhân rung/cuồng nhĩ cần được đánh giá lại và điều trị kháng đông lâu dài nên tiếp tục dựa vào thang điểm CHA2DS2-VASC. Nhu cầu cấy máy tạo nhịp, máy phá rung, cắt đốt điện sinh lý và mang máy khử rung dạng áo cần đánh giá lại sau khi hồi phục khỏi COVID-19.
Rất ít dữ liệu hiện tại về điều trị chống loạn nhịp ở bệnh nhân Covid 19, do đó hướng dẫn này dựa trên sự đồng thuận với bằng chứng hạn chế. Hướng dẫ sẽ được cập nhật khi có nhiều bằng chứng hơn.
Các nguyên lý chung trong điều trị bệnh nhân loạn nhịp tim và mang thiết bị điện tử được cấy vào hệ tim mạch trong đại dịch Covid 19 dựa vào:
- Bảo vệ đội ngũ y tế để tạo điều kiện cho điều trị bệnh COVID-19 đúng mức
- Giảm thiểu nguy cơ nhiễm trùng bệnh viện cho người bệnh không mắc COVID-19 và nhân viên y tế
- Tiếp tục cung cấp điều trị cấp cứu chất lượng cao cho mọi bệnh nhân có loạn nhịp tim đe doạ tính mạng và mang mang thiết bị điện tử được cấy vào hệ tim mạch.
Một số Hội Quốc gia và các dịch vụ y tế bao gồm Hội Nhịp tim học, Dịch vụ Y tế Quốc gia Anh và Hiệp hội Tim mạch Úc và New Zealand đã đưa ra các khuyến cáo địa phương tương tự để đạt được các mục tiêu này và hướng dẫn xử trí bệnh nhân bị rối loạn nhịp tim và các thiết bị cấy ở tim trong thời gian Đại dịch COVID-19 [180-182]. Dưới đây, chúng tôi xem xét các cân nhắc về kiểm tra và theo dõi thiết bị cấy ở tim, các thủ thuật điện sinh lý chương trình và khẩn cấp và các lựa chọn điều trị rối loạn nhịp tim trong đại dịch COVID-19.
9.9.1 Theo dõi và kiểm tra thiết bị cấy ở tim
- Theo dõi từ xa nên được dùng càng nhiều càng tốt thay thế việc đến kiểm tra định kỳ thiết bị tại bệnh viện hoặc phòng khám. Khám gặp gỡ tại phòng khám nên được thay thế bằng khám qua điện thoại hoặc internet bởi bác sĩ điều trị, sử dụng các thông tin của thiết bị thu thập qua chức năng theo dõi từ xa (lưu ý: thiết bị phải có chức năng “home monitoring/remote monitoring” mới thực hiện được)
- Các bệnh nhân đã được kiểm tra từ xa, việc trì hoãn đánh giá tại phòng khám hoàn toàn có thể. Điều này cũng chứa đựng yếu tố tâm lý, bệnh nhân có thể lo ngại chậm tái khám gây trở ngại cho hoạt động toàn vẹn của máy, do vậy cần bảo đảm vấn đề này trước khi gọi cho bệnh nhân để hoãn cuộc hẹn.
- Đối với bệnh nhân không được theo dõi thông qua giám sát từ xa, việc kích hoạt nó phải qua các bước lập trình trực tiếp tại phòng, đăng ký máy truyền và nhận được sự đồng ý từ bệnh nhân. Điều này khiến bệnh nhân có nguy cơ bị nhiễm trùng và có thể tốn thời gian đến bệnh viện, nơi các nguồn lực đã bị hao tốn rất nhiều vì phải đối phó với đại dịch. Tuy nhiên, bắt đầu giám sát từ xa mà không cần bệnh nhân đến phòng khám hoặc bệnh viện có thể là một lựa chọn cho các thiết bị của Boston Scientific và Abbott (máy tạo nhịp và ICD), vì giám sát từ xa được lập trình BẬT (ON) theo mặc định trên các thiết bị điện tử cấy ở hệ tim mạch (CIED) này. Đối với các thiết bị khác (như tất cả các CIED của Medtronic và Biotronik), giám sát từ xa cần lập trình trực tiếp tại phòng khám BẬT (ON) của CIED, trừ khi điều đó được thực hiện tại thời điểm cấy máy như thông lệ ở một số quốc gia và trung tâm. Khi CIED được lập trình, đối với tất cả các nhà sản xuất, bệnh nhân chỉ cần cắm thiết bị phát tại nhà, sau đó kích hoạt tự động (Biotronik; Abbott), sau một lần nhấn nút (Boston Scientific) hoặc sau một loạt hành động (Medtronic) có thể được hướng dẫn qua điện thoại. Các nhà sản xuất chỉ ra các hạn chế theo quy định về quyền riêng tư (như Quy định bảo vệ dữ liệu chung) để gửi trực tiếp máy phát đến bệnh nhân tại nhà và nên cung cấp các thiết bị cho bệnh viện phải chuyển chúng trong bước thứ hai;
- Kiểm tra thiết bị từ xa đòi hỏi tổ chức lại trong bệnh viện, nhờ đó chuyển một lượng lớn các thăm khám ngoại trú sang thăm khám dựa vào điện thoại, giúp giảm quá tải cho bệnh viện trong thời gian đại dịch COVID-19.
- Bệnh nhân mang thiết bị có lịch trình thăm khám trực tiếp tại phòng cần hoãn lại nhưng phải đảm bảo rằng những thay đổi lớn về tính toàn vẹn của thiết bị sẽ được báo hiệu bằng âm thanh báo động. Bệnh nhân nên được hướng dẫn liên hệ với trung tâm của họ nếu họ nhận thấy báo động;
- Bệnh nhân không triệu chứng mới hoặc báo động có thể trì hoãn kiểm tra đến sau dịch.
- Có thể cần phải kiểm tra (device interrogations) thiết bị khẩn cấp tại bệnh viện hoặc tại nhà cho những bệnh nhân nghi ngờ bị rối loạn chức năng điện cực nghiêm trọng và mới xuất hiện; hết pin đặc biệt là ở những bệnh nhân phụ thuộc máy tạo nhịp; phát hiện rối loạn nhịp tim ác tính; máy ICD sốc phù hợp hoặc không phù hợp nếu điều này không thể xử trí lập trình từ xa;
- Tất cả bệnh nhân nên được kiểm tra các triệu chứng hoặc phơi nhiễm với những người đã xác định nhiễm COVID-19 trước khi nhập viện:
- Ở bệnh nhân không có nghi ngờ/hoặc đã xác định COVID-19 cần:
- Lập trình thông qua kết nối không dây (wireless), tránh tiếp xúc trực tiếp, giữ khoảng cách anh toàn và phòng hộ cá nhân thích hợp.
- Lập trình cần ở khu tách biệt, không nhiễm trùng (xem phần 5);
- Ở bệnh nhân có nghi ngờ/hoặc đã xác định COVID-19 cần
- Nên có quy trình kiểm tra máy và quy định việc sử dụng một bộ máy lập trình chuyên dụng được bố trí nơi lưu trữ thích hợp trong các khu vực được chỉ định, làm sạch trước và sau khi kiểm tra máy, dùng bao bảo vệ sử dụng 1 lần để bọc bút chỉ màng hình (đũa) và sử dụng PPE thích hợp (Phần 5). Việc kiểm tra máy tốt nhất nên sử dụng kết nối không dây.
- Ở bệnh nhân không có nghi ngờ/hoặc đã xác định COVID-19 cần:
9.9.2 Xem xét thủ thuật điện sinh lý và cấy các thiết bị tim mạch
Việc phân loại các thủ thuật điện sinh lý trong bối cảnh COVID-19 được mô tả trong Bảng 14. Tóm lại, tất cả các thủ thuật chương trình về cắt đốt và cấy thiết bị tim mạch nên được hoãn lại, và nên xem xét tăng cường thuốc chống loạn nhịp nếu cần thiết, để kiểm soát rối loạn nhịp có triệu chứng trong thời kỳ đại dịch COVID-19.
Các thủ thuật điện sinh lý khẩn cấp ở bệnh nhân không nghi ngờ nhiễm COVID-19 nên được thực hiện trong khu vực phòng thông tim không nhiễm “non-infected catheterization laboratory area”, đồng thời hạn chế tiếp xúc trực tiếp với nhân viên và sử dụng PPE thích hợp (Phần 5) trong khi làm thủ thuật. Ở những bệnh nhân nghi ngờ hoặc xác định nhiễm COVID-19, thủ thuật nên được thực hiện trong khu vực phòng thông tim được chỉ định, đồng thời hạn chế tiếp xúc trực tiếp với nhân viên và sử dụng PPE thích hợp (Phần 5) trong thủ thuật. Nếu phải đặt nội khí quản, nên được thực hiện bên ngoài phòng thông tim để tránh nhiễm bẩn.
Thời gian nằm viện và tất cả các thủ thuật phụ trợ (ECG, siêu âm tim) nên được giảm đến mức tối thiểu và được thực hiện sau khi đánh giá lại lâm sàng về sự cần thiết của chúng.
Bảng 14: Phân loại thủ thuật điện sinh lý trong bối cảnh Covid 19
|
THỦ THUẬT |
KHẨN CẤP (thực hiện trong vài ngày) |
BÁN KHẨN
(thực hiện trong vài tuần, 3 tháng) |
CHƯƠNG TRÌNH
(có thể hoãn 3 tháng) |
CẤP ĐỘ BẢO VỆ CÁ NHÂN |
|
CẮT ĐỐT BẰNG CATHETER |
• Nhịp nhanh thất/rung thất gây cơn bảo điện học
• Rung nhĩ hoặc cuồng nhĩ gây ra bệnh cơ tim do nhịp nhanh hoặc ngất • Hội chứng Wolff-Parkinson-White hoặc rung nhĩ kèm kích thích sớm có triệu chứng ngất hoặc ngừng tim. |
• Nhịp nhanh thất tái phát kháng trị với thuốc
• Rung nhĩ/cuồng nhĩ kháng trị với thuốc phải nhập viện cấp cứu nhiều lần • Nhịp nhanh trên thất kháng trị với thuốc phải nhập viện cấp cứu nhiều lần |
• Cắt đốt ngoại tâm thu thất
• Cắt đốt nhịp nhanh kịch phát trên thất • Cắt đốt rung nhĩ/cuồng nhĩ • Khảo sát điện sinh lý |
Bảo vệ cấp II / III |
|
THIẾT BỊ ĐIỆN TỬ CẤY VÀO TIM (CIED)
|
• Cấy PM khẩn cấp cho block AV cao độ có triệu chứng hoặc rối loạn chức năng nút xoang với các khoảng vô tâm thu dài
• Cấy ICD phòng ngừa thứ phát khẩn cấp sau tình huống lâm sàng ngưng tim được cứu sống hoặc nhịp nhanh thất • Thay ICD /máy tạo nhịp khi máy sắp vào hoặc thực tế vào thời kỳ hết pin (EOL) ở bệnh nhân phụ thuộc máy • Sửa dây điện cực mất chức năng có triệu chứng ở bệnh nhân • Lấy dây điện cực do nhiễm trùng |
• Thay ICD / máy tạo nhịp khi pin máy vào thời gian cần thay máy chương trình (ERI)
• Cấy ICD phòng ngừa tiên phát trong rối loạn nhịp thất đe dọa tính mạng nguy cơ rất cao |
• Cấy ICD phòng ngừa tiên phát
• Cấy CRT • Nâng cấp thiết bị điện tử cấy ở tim • Sửa dây điện cực mất chức năng • Lấy dây điện cực không do nhiễm trùng
|
Bảo vệ cấp II / III |
| SỐC ĐIỆN CHUYỂN NHỊP/ THỦ THUẬT KHÁC
|
• Rung nhĩ/cuồng nhĩ mới phát có triệu chứng nặng kháng với điều trị | • Rung nhĩ/cuồng nhĩ có triệu chứng kháng với điều trị
|
• Đóng tiểu nhĩ trái
• Cấy máy ghi vòng theo dõi nhịp tim (IRL) • Nghiệm pháp bàn nghiêng • Mang thiết bị theo dõi nhịp tim di động |
Bảo vệ cấp II / III |
9.9.3. Xử trí rối loạn nhịp tim ở bệnh nhân nhiễm COVID-19
Tỷ lệ mới mắc và loại rối loạn nhịp tim do hậu quả trực tiếp của nhiễm COVID-19 hiện chưa rõ. Trong một nghiên cứu hồi cứu bao gồm 138 bệnh nhân nhập viện vì viêm phổi do COVID-19 ở Vũ Hán, Trung Quốc, rối loạn nhịp tim xảy ra ở 23 bệnh nhân (16,7%) và tổn thương tim cấp tính ở 10 bệnh nhân (7,2%) (được xác định khi tăng troponin hoặc ECG mới xuất hiện và bất thường siêu âm tim). Rối loạn nhịp tim được xem là một biến chứng lớn và thường xảy ra hơn ở những bệnh nhân được chuyển đến ICU trái ngược với các bệnh nhân được điều trị tại phòng khám đa khoa (16 [44%] trong số 36 bệnh nhân so với 7 [6,9%] trong số 102 bệnh nhân, p<0,001, theo thứ tự tương ứng). 5 Tuy nhiên, các loại và thời gian của rối loạn nhịp tim không được nêu rõ trong báo cáo này.
Nhìn chung, việc điều trị rối loạn nhịp tim cấp tính không nên khác biệt đáng kể so với việc điều trị ở những bệnh nhân không COVID-19 và phải phù hợp với khuyến cáo của Hội tim mạch Châu Âu, Hiệp hội Nhịp tim Châu Âu và các hướng dẫn liên quan. 183, 184.185.185-188.189
9.9.3.1. Rối loạn nhịp nhanh
9.9.3.1.1. Nhịp nhanh trên thất
Không có báo cáo cụ thể về tỷ lệ mắc của nhịp tim nhanh trên thất (PSVT) không bao gồm rung nhĩ/cuồng nhĩ trong COVID-19. Về lý thuyết, sự trầm trọng của nhịp tim nhanh trên thất đã có từ trước hoặc mới khởi phát có thể xảy ra ở những bệnh nhân bị nhiễm COVID-19. Những cân nhắc đặc biệt trong đại dịch COVID-19 là không sẵn sàng các thủ thuật cắt đốt bằng ống thông để điều trị dứt điểm, nguy cơ nhiễm trùng bệnh viện trong các lần thăm khám ED lặp lại và khả năng tương tác trị liệu với thuốc chống loạn nhịp (xem Phần 10).
- Adenosine tiêm tĩnh mạch có thể được sử dụng để cắt cơn an toàn, nhưng còn thiếu dữ liệu xác định;
- Điều trị duy trì bằng thuốc chẹn beta (hoặc CCB nếu thuốc chống beta bị chống chỉ định) nên được bắt đầu với liều thấp. Cần đánh giá tương tác thuốc với thuốc kháng siêu vi, bao gồm cả việc tránh nhịp chậm và kéo dài QT (xem Phần 10);
- Sau đại dịch COVID-19, cần đánh giá lại chỉ định cắt đốt bằng ống thông.
9.9.3.1.2 Rung nhĩ và cuồng nhĩ
Không có báo cáo cụ thể về sự xuất hiện của rung nhĩ trong khi nhiễm COVID-19. Có khả năng rung nhĩ được kích hoạt do nhiễm COVID-19 (sốt, thiếu oxy, trương lực adrenergic), hoặc mới khởi phát hoặc tái phát. Ở những bệnh nhân bị viêm phổi nặng, ARDS và nhiễm trùng huyết, tỷ lệ mắc rung nhĩ trong khi nhập viện được biết là cao. Theo báo cáo, 23-33% bệnh nhân nghiêm trọng với nhiễm trùng huyết hoặc ARDS đã tái phát rung nhĩ và 10% phát triển thành rung nhĩ mới phát hiện.189-192. Rung nhĩ mới khởi phát trong nhiễm trùng huyết và ARDS có tỷ lệ tử vong ngắn và dài hạn cao hơn, tỷ lệ tái phát dài hạn rất cao và tăng nguy cơ suy tim cũng như đột quỵ.189-192 Trong một báo cáo gần đây từ Ý, trong số 355 bệnh nhân COVID-19 đã chết (tuổi trung bình 79,5, phụ nữ 30%), xem xét biểu đồ hồi cứu đã xác định tiền sử rung nhĩ chiếm 24,5% .7 Phát hiện này hỗ trợ các ước tính rằng bệnh nhân đặc biệt là bệnh nhân lớn tuổi nhập viện (và ICU) bị viêm phổi liên quan đến COVID-19, ARDS và nhiễm trùng huyết thường phát triển thành rung nhĩ mới khởi phát hoặc tái phát, điều này có thể làm phức tạp thêm việc điều trị. Các yếu tố thúc đẩy đặc biệc trong bệnh cảnh này là hạ kali máu và hạ magnesium máu (gây ra bởi buồn nôn, chán ăn, tiêu chảy và thuốc), nhiễm toan chuyển hóa, sử dụng các thuốc tăng co bóp (đặc biệt là dobutamine và dopamine), mất đồng bộ thông khí, quá tải thể tích, thiếu máu cục bộ, bội nhiễm vi khuẩn và tổn thương cơ tim.189
Trong mọi bệnh nhân rung nhĩ, mục tiêu điều trị gồm giảm đáp ứng tần số thất, chuyển nhịp, ngừa biến chứng huyết khối thuyên tắc. Đặc biệt trong bối cảnh đại dịch Covid 19, cần xem xét các vấn đề sau (hình 16):
- Bệnh nhân huyết động bất ổn do rung nhĩ mới xuất hiện/cuồng nhĩ cần xem xét sốc điện chuyển nhịp. Tuy nhiên cần cân bằng với nhu cầu cần phải có thêm trang thiết bị và con người bên cạnh bệnh nhân và nhu cầu cần đặt NKQ (tăng lây nhiễm qua giọt bắn).
- Ở bệnh nhân trong tình trạng nguy kịch và huyết động bất ổn do rung nhĩ mới xuất hiện/cuồng nhĩ, amiodarone là thuốc được chọn lựa để chuyển nhịp. Tuy nhiên cần tránh đi kèm hydroxychloroqine/azithromycin. Khi dùng thì cần cân bằng lợi ích điều trị với tác dụng phụ tiền loạn nhịp do QT dài (phần 10, bảng 15).
- Ở bệnh nhân suy hô hấp cấp nặng, sốc điện chuyển nhịp thường không giúp duy trì nhịp lâu dài nếu không kèm điều trị tăng cường bản chất thiếu oxy máu, viêm, các yếu tố thúc đẩy có thể điều chỉnh như rối loạn điện giải, toan hoá máu, tăng trương lực hệ giao cảm, quá tải thể tích và bội nhiễm.
- Bệnh nhân nhập viện điều trị kháng virus có rung nhĩ mới xuất hiện/tái phát nhưng huyết động ổn, ngưng thuốc chống loạn nhịp (đặc biệt sotalol, flecainide, có thể amiodarone và propafenone) và khởi đầu điều trị giảm tần số thất bằng thuốc ức chế beta (hoặc ức chế calci khi không chống chỉ định, kết hợp digoxin hay không) được ưa chuộng để có thể sử dụng thuốc kháng virus an toàn. Tự về nhịp xoang xảy ra trong vòng vài giờ đến vài ngày có thể xảy ra ở một phần các bệnh nhân mắc COVID 19 từ nhẹ đến trung bình không có phản ứng viêm rõ và rung nhĩ mới khởi phát.
- Bệnh nhân nhập viện có cuồng nhĩ mới xuất hiện, điều trị giảm đáp ứng thất có khó khăn hơn so với rung nhĩ. Nếu bệnh nhân có triệu chứng hoặc có hậu quả huyết động, sốc điện chuyển nhịp cần xem xét.
- Kháng đông ngừa thuyên tắc đột quỵ cần dùng dựa theo thang điểm CHA2-DS2-VASC. Điều trị kháng đông được chỉ định khi điểm CHA2DS2-VASC ≥2 ở nam và ≥ 3 ở nữ.
- Nhu cầu siêu âm tim cần cân bằng với nguy cơ phải tiếp xúc trực tiếp của nhân viên y tế và lây nhiễm dụng cụ. Chỉ thực hiện khi siêu âm tim là quan trọng để giúp điều trị ngay, và dùng để đánh giá chức năng thất, tình trạng cơ tim và màng ngoài tim, siêu âm qua thành ngực được ưa chuộng hơn qua thực quản để tránh giọt bắn.
- Tương tự như vậy, siêu âm qua thực quản có thể tránh bằng cách sử dụng kháng đông sớm ở rung nhĩ mới khởi phát hoặc tiếp tục kháng đông ở bệnh nhân có rung nhĩ từ trước khi mắc COVID-19.
- Tương tác thuốc-thuốc bao gồm thuốc kháng virus, chống loạn nhịp và chống đông nên được xem xét trước khi dùng. (Xem phần 10, Bảng 15 và Bảng 16).
- Ở giai đoạn hồi phục sau nhiễm COVID-19, nên đánh giá lại các lựa chọn điều trị về kiểm soát nhịp và tần số, và nên tiếp tục chống đông máu dựa trên điểm CHA2DS2-VASc.
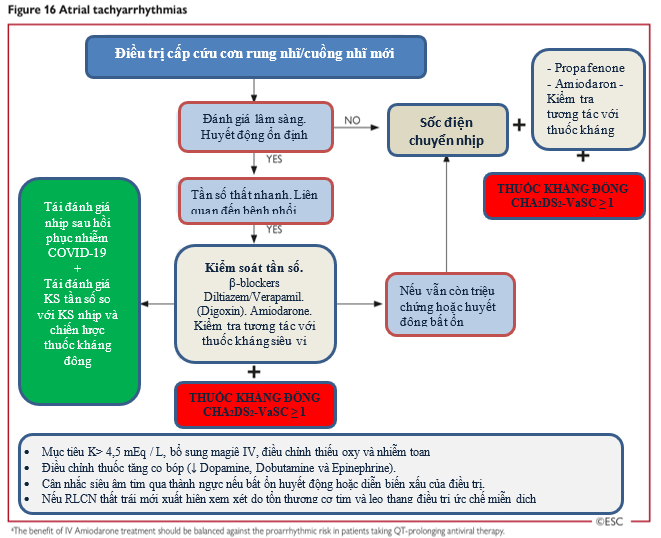
Hình 16: Loạn nhịp nhĩ
9.9.3.1.3 Loạn nhịp thất
Mặc dù không có báo cáo về tần xuất loạn nhịp thất ở bệnh nhân COVID-19 nói chung, một nghiên cứu hồi cứu ở 1 trung tâm tại Vũ Hán phân tích tần suất và ý nghĩa của loạn nhịp thất ác tính ở 187 bệnh nhân nhập viện được xác định nhiễm Covid 19. Trong 187 bệnh này (tuổi trung bình 58 ±14,7, 49% nam), 43 (23%) bệnh nhân tử vong trong thời gian nằm viện. Có 66 (35,3%) bệnh nhân có bệnh tim mạch nền gồm tăng huyết áp (32,6%), bệnh ĐMV (11,2%), bệnh cơ tim (4,3%) và 52 (27,8%) bệnh nhân biểu lộ tổn thương cơ tim như tăng Troponin T. Trong thời gian nằm viện loạn nhịp thất ác tính (NNT kéo dài/rung thất) xảy ra ở 11 (5,9%) bệnh nhân. NNT/rung thất xảy ra thường xuyên hơn ở bệnh nhân có tăng Troponin (17,3% so với 1,5%, p< 0,001). Điều này gợi ý loạn nhịp thất ác tính mới khởi phát có thể là hậu quả của tổn thương cơ tim và cảnh báo cần điều trị ức chế miễn dịch và kháng virus mạnh hơn nữa. Ở bệnh nhân có tiền sử bệnh tim mạch và loạn nhịp thất, Covid 19 là yếu tố thúc đẩy tái phát. Chưa có dữ liệu ở Covid 19 nhưng các dữ liệu cho thấy có tương quan giữa máy ICD tăng điều trị thích hợp và dịch cúm.
Các xem xét đặc biệt trong dịch COVID-19 được mô tả trong hình 17 và trình bày dưới đây
- Ở bệnh nhân không đáp ứng, ngưng thở cần tiến hành hồi sinh tim phổi cơ bản và nâng cao cần tuân thủ. Trong quá trình hồi sinh cơ bản, chỉ ép tim, không thực hiện thông khí để tránh nguy cơ hít giọt bắn. Khi hồi sinh nâng cao, chỉ nhân viên y tế với đầy đủ PPE mới được đặt nội khí quản.
- Ở bệnh nhân rung thất cần sốc điện không đồng bộ, bệnh nhân nhịp nhanh thất rối loạn huyết động cần sốc điện đồng bộ.
- Bệnh nhân nhịp nhanh thất đơn dạng kéo dài
- Sốc điện nên xem xét khi bệnh nhân có dùng thuốc chống virus làm QT dài, đặc biệt ở bệnh nhân đã thở máy
- Tiêm mạch procainamide (nếu có) hoặc lidocaine nên xem xét ở bệnh nhân có dùng thuốc chống virus kết hợp làm QT dài, khi huyết động cho phép.
- Tiêm mạch Amiodarone nên xem xét ở bệnh nhân có rối loạn chức năng thất trái hoặc bệnh cơ tim cấu trúc, tuy nhiên tác dụng chuyển nhịp của nó chậm và nên tránh kết hợp với các thuốc kháng virus làm QT dài. Cần cân bằng lợi ích điều trị và tác dụng tiền loạn nhịp do QT dài.
- Ở bệnh nhân nguy kịch nhiễm COVID-19, có cơn bão điện thế, điều trị được chọn lựa là amiodarone. Tuy nhiên nên tránh kết hợp với các thuốc kháng virus làm QT dài. Cần cân bằng lợi ích điều trị và tác dụng tiền loạn nhịp do QT dài.
- Tiêm mạch Lidocaine là biện pháp an toàn dù kém hiệu quả hơn amiodarone đặc biệt khi nghi có nền là bệnh thiếu máu cục bộ
- Xem xét thêm ức chế giao cảm (vd esmolol)
- Đặt NKQ (nguy cơ gây lây nhiễm), gây ngủ, thở máy có thể giúp cắt cơn bão điện thế.
- Đặt tạo nhịp tạm thời và kích thích vượt tần số cầm xem xét, cân bằng với nguy cơ làm lây nhiễm cho nhân viên làm thủ thuật, nếu không có phòng thông tim có chức năng có thể đặt tạo nhịp bằng catheter có bóng.
- Ở bệnh nhân suy hô hấp cấp nặng, điều chỉnh các yếu tố thúc đẩy có thể đảo ngược như giảm oxy, giảm thể tích, rối loạn điện giải, toan chuyển hoá, truyền vận mạch, chèn ép tim, tràn khí màng phổi, bội nhiễm, quá tải thể tích cần được xem xét.
- Một số lưu ý để ngừa xoắn đỉnh ở bệnh nhân COVID-19:
- Xoắn đỉnh là nhịp nhanh thất đa dạng do QT dài, thúc đẩy do thuốc kháng virus (hydroxychloroquine và azithromycine), rối loạn điện giải, rối loạn chức năng thận, thuốc chống loạn nhịp (sotalol), phối hợp nhịp chậm đặc biệt ở bệnh nhân nữ và rối loạn chức năng thất trái.
- Điều trị xoắn đỉnh gồm:
- Ngưng thuốc gây QT dài.
- Đưa K+ > 4,5 meq/L.
- Bổ sung magnesium tĩnh mạch.
- Tăng nhịp tim như ngưng thuốc làm nhịp chậm, tạo nhịp tạm thời, truyền isopreterenol (không dùng ở QT dài bẩm sinh).
- NNT đa dạng không kèm QT dài không là xoắn đỉnh nhưng báo hiệu thiếu máu cục bộ hoặc tổn thương cơ tim.
- Siêu âm tim nên được xem xét ở tất cả bệnh nhân có loạn nhịp thất ác tính mới xuất hiện mà không liên quan QT dài, dùng để đánh giá chức năng thất và tình trạng cơ tim.
- Tất cả bệnh nhân sau phục hồi Covid 19, nhu cầu đặt ICD phòng ngừa thứ phát, cắt đốt điện sinh lý, mang áo vest khử rung (vì bệnh cơ tim thoáng qua nghi do viêm cơ tim) cần được xem xét lại.
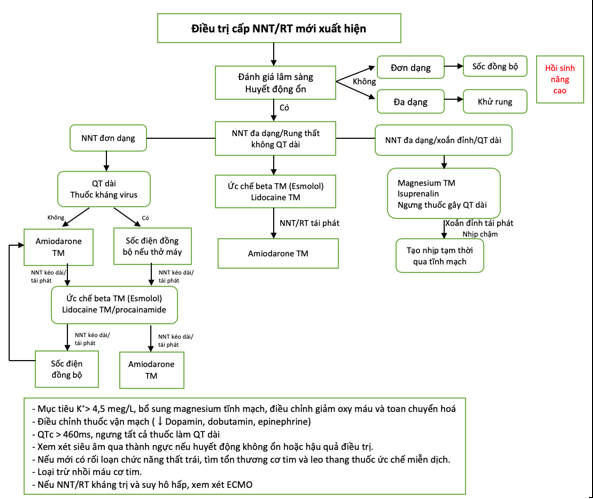
Hình 17: Loạn nhịp thất
9.9.3.1.4 Bệnh kênh ion của tim
Không có báo cáo cụ thể nào về tần suất COVID-19 trên bệnh nhân có bệnh kênh ion, tuy nhiên bệnh Covid 19 có thể xảy ra trên bệnh nhân bị hội chứng QT dài bẩm sinh, hội chứng brugada, Bệnh nhanh thất đa dạng do catecholamin và hội chứng QT ngắn.
- Vài xem xét cụ thể về bệnh nhân bị hội chứng QT dài bẩm sinh mắc Covid 19 là kết hợp thuốc kháng virus gây QT dài (hydroxychloroquine và azithromycine), yếu tố gây stress (rối loạn điện giải và suy thận) có thể làm QT dài thêm. Nếu QTc > 500ms hoặc QTc kéo dài thêm 60ms so với cơ bản thì cần ngưng thuốc kháng virus, điều chỉnh K+ > 4,5 meq/L.
- Bệnh nhân hội chứng brugada mắc COVID-19 cần lưu ý sốt có thể kích hoạt các loạn nhịp ác tính, do đó cần hạ sốt tích cực. Theo dõi monitor liên tục cần thiết khi không thể hạ sốt xuống < 38,5 độ ở bệnh nhân nguy cơ cao.
- Bệnh nhân bị nhịp nhanh thất đa dạng do catecholamin cần tiếp tục thuốc ức chế beta và flecainide, cần chú ý tương tác thuốc với thuốc kháng virus. Ở bệnh nhân nguy kịch có truyền catecholamin, cần theo dõi liên tục bằng monitor (Hình 18, Panel B).
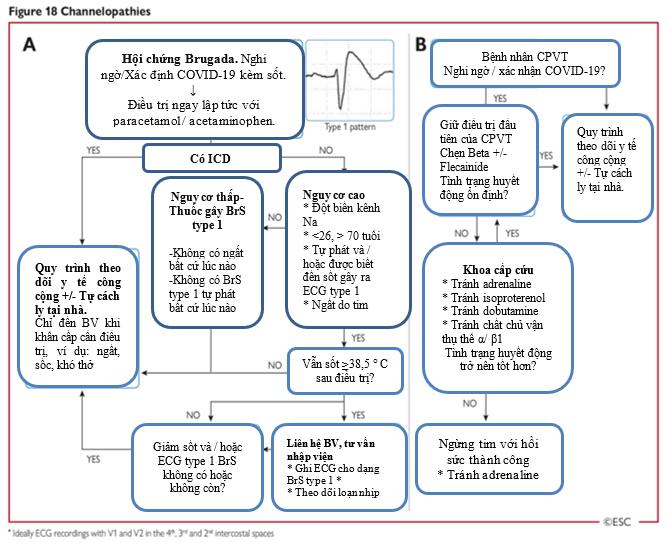
9.9.3.2 Nhịp chậm
Không có báo cáo cụ thể nào về tần suất nhịp chậm ở bệnh nhân COVID-19. Các yếu tố thúc đẩy rối loạn dẫn truyền, suy nút xoang hay bloc nhĩ thất có thể xảy ra ở COVID-19, đặc biệt ở trường hợp có tổn thương cơ tim. Các bệnh nhân nguy kịch trong ICU nhịp chậm và vô tâm thu thoáng qua hay xảy ra khi bệnh nhân nằm sấp thở máy, đặt NKQ, hút NKQ, có thể do tác động cường phó giao cảm. Giảm oxy máu cần được loại trừ.
Bất tương xứng giữa nhiệt độ và nhịp tim có thể thấy ở bệnh nhân COVID-19, ví dụ bệnh nhân sốt nhưng mạch lúc nhập viện chỉ 80 l/phút, điều này cũng thấy ở bệnh nhân thương hàn.
Các xem xét đặt máy tạo nhịp vĩnh viễn ở bệnh nhân COVID-19 là: tiên lượng kém ở bệnh nhân thở máy, tăng nguy cơ bội nhiễm và nhiễm trùng thiết bị ở bệnh nhân nguy kịch, tăng nguy cơ nhiễm trùng bệnh viện ở bệnh nhân COVID-19 âm tính, nhịp chậm thoáng qua có thể là do tác dụng của thuốc kháng virus.
- Một số trị liệu (hydroxychloroquine) dành cho COVID-19 làm tăng nguy cơ bloc nhĩ thất hoặc bloc nhánh, triệu chứng có khi chỉ xuất hiện sau vài tuần điều trị.
- Do vậy cần cảnh báo cho bệnh nhân COVID-19 đã hồi phục về triệu chứng ngất, chóng mặt, gần ngất, lúc này cần phải liên hệ nhân viên y tế.
- Để tránh nhịp chậm do tương tác thuốc, cần đo nồng độ và điều chỉnh liều thuốc.
- Trong trường hợp bệnh nhân có triệu chứng dai dẳng do bloc nhĩ thất hoặc khoảng ngưng xoang dài:
- Cần ngưng thuốc có thể gây nhịp chậm
- Cần dùng Isoproterenol và Atropine
- Xem xét đặt tạo nhịp tạm thời
- Sau khi hồi phục COVID-19, cần đánh giá lại chỉ định tạo nhịp vĩnh viễn
- Điều trị nhiễm SARS-CoV-2
- Những chiến lược điều trị bệnh nhân COVID-19 còn thiếu những bằng chứng đánh giá hiệu quả và nguy cơ;
- Trên những bệnh nhân được điều trị kháng virus, việc điều chỉnh những yếu tố dẫn đến kéo dài QTc mà có thể thay đổi được; như mất cân bằng điện giải, những thuốc dùng chung không cần thiết , nhịp chậm; là rất quan trọng;
- Không nhất thiết phải đo ECG cơ bản với tất cả những bệnh nhân trước khi bắt đầu điều trị kháng virus, nhất là với những trường hợp có ECG trước đó hoặc không có chỉ định lâm sàng ( như ngất không rõ nguyên nhân). Điều này tiết kiệm thời gian cho đội ngũ nhân viên chăm sóc và giảm lây nhiễm trong bệnh viện;
- Nên chỉ định ECG trong thời gian điều trị để loại những trường hợp QTc kéo dài đáng kể (>500ms hoặc tăng thêm >60ms so với bình thường.);
- Cần thiết phân bố nguồn lực tại chỗ dựa trên nhu cầu và nguồn cung sẵn có. Tùy hoàn cảnh, nên khai thác những phương pháp khác nhau để theo dõi ECG (như montor điện cực, ECG di động với điện thoại thông minh, thiết bị cầm tay):
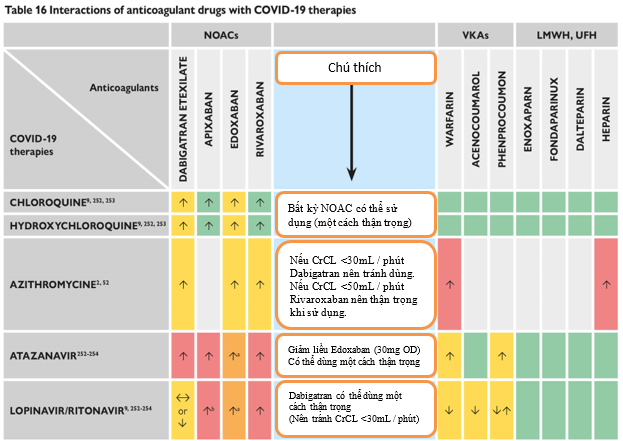
- Trên những bệnh nhân COVID-19 có chỉ định thuốc kháng đông uống, phải cân nhắc đến chức năng gan, thận, tương tác giữa thuốc kháng đông và thuốc điều trị COVID -19 để giảm thiểu nguy cơ biến chứng chảy máu và huyết khối thuyên tắc.
- Những bệnh nhân thích hợp dùng thuốc NOAC (bệnh nhân không có van tim cơ học, hẹp van hai lá trung bình- nặng, hội chứng kháng antiphospho lipid) NOAC được ưu tiên sử dụng hơn những thuốc kháng vitamin K do an toàn hơn, liều dùng cố định không cần xét nghiệm theo dõi hiệu quả kháng đông ( do đó không tiếp xúc trực tiếp) với điều kiện dùng liều NOAC chính xác và tuân thủ điều trị;
- Dù apixaban, rivaroxaban, và edoxaban có thể uống dưới dạng dung dịch hay thuốc nghiền nát (qua ống thông dạ dày), những bệnh nhân COVID-19 quá nặng có thể chuyển sử dụng kháng đông tĩnh mạch, do không có tương tác với thuốc điều trị COVID-19 ( ngoại trừ azithromycin không nên dùng chung với UFH);
10.1 Thận trọng tác dụng gây loạn nhịp và QTc của những điều trị COVID-19
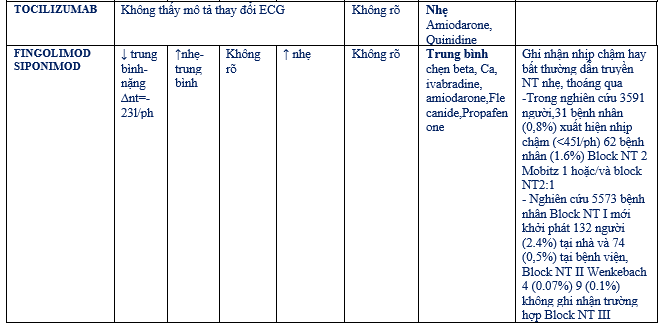
Những chiến lược điều trị SARS-CoV- 2 có khả năng dùng kết hợp những thuốc tăng hoạt động giao cảm. Mặc dù thiếu những chứng cứ rõ ràng về hiệu quả, một số thuốc với tác dụng diệt virus còn bị nghi ngờ đang được sử dụng ngoài chỉ định đã được chấp thuận như chloroquine/ hydroxychloroquine, những thuốc ức chế Protease (lopinavir- ritonavir hoặc trong một số ít ca darunavir-cobicistat), remdesivir và azithromycin. Trong một số ca đặc biệt interferon, glucocorticoides trong ARDS và/ hoặc tocilizumab có thể được dùng.
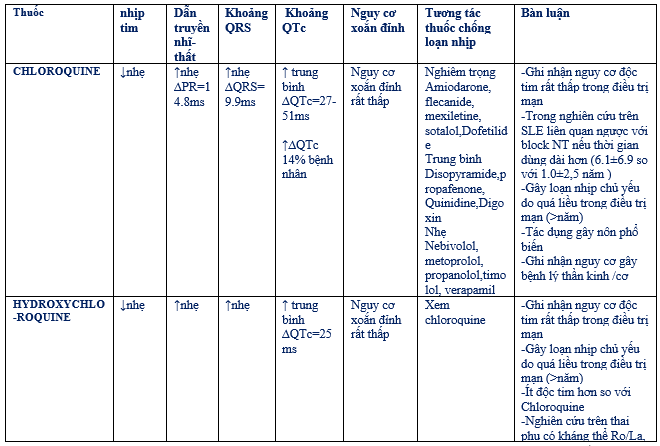
Chloroquine đã được sử dụng rộng rãi như thuốc diều trị sốt rét và bệnh lý khớp như Lupus hệ thống, viêm khớp dạng thấp, được phát hiện ức chế sự phát triển SARS- CoV- 2 trong phòng thí nghiệm. Hydroxychloroquine là chất tương tự với Chloroquine có ít tác dụng phụ trên dạ dày hơn và ít tương tác thuốc hơn. Trong phòng thí nghiệm hydroxychloroquine cho thấy tác dụng ức chế SARS- CoV-2 mạnh hơn chloroquin. Trong một nghiên cứu lâm sàng nhỏ gần đây cho thấy dịch tiết vùng mũi hầu dương tính với SARS-CoV-2 giảm rõ rệt vào ngày thứ 6 sau khi thu nhận (ngày thứ 10 sau khi xuất hiện triệu chứng) trên những bệnh nhân COVID-19 được điều trị hydroxychloroquine (n= 26) so với những bệnh nhân chỉ được được điều trị hỗ trợ (n=16). Tuy nhiên một số giới hạn lớn làm dấy lên những nghi ngờ về độ mạnh của kết quả, như cỡ mẫu nhỏ, các mẫu không tương đồng với lượng virus khác nhau, số ngày từ khi xuất hiện triệu chứng và chất lượng của việc theo dõi việc dùng thuốc khá trễ gần với thời gian dự kiến đào thải virus). Do đó những bằng chứng hiện tại chưa cho thấy tính hiệu quả của hydroxychloroquine trong phòng thí nghiệm được thể hiện tương ứng trên kết quả lâm sàng. Những khuyến cáo xác định chỉ định hoặc chống lại việc sử dụng chloroquine/ hydroxychloroquine thì cần chờ kết quả của những thử nghiệm lâm sàng đang được tiến hành. Mối quan tâm chính của những thuốc này là nguy cơ rất hiếm của QTc kéo dài và xoắn đỉnhgợ đột tử. Một phân tích gộp mới đây về độc tính trên tim gây loạn nhịp của những Quinoline và những thuốc kháng sốt rét có liên quan về cấu trúc gợi ý nguy cơ này rất thấp (không có biến cố đột tử hoặc ghi nhận rung thất kiểu xoắn đỉnh trên 35448 bệnh nhân, trong đó 1207 người dùng chloroquine). Tuy nhiên trong thời gian nhiễm COVID-19, những nguy cơ liên quan QT tăng lên như dùng cùng lúc nhiều thuốc kéo dài QTc và/hoặc rối loạn điện giải (hạ Kali máu, hạ Magne máu và /hoặc hạ Calci máu). Lo lắng thứ nhì với chloroquine/ hydroxychloroquine là khả năng xảy ra rối loạn dẫn truyền, mặc dù hiếm và hầu như liên quan với điều trị dài hạn.
Lopinavir –ritonavir, ức chế protease, cho thấy hiệu quả chống SARS- coronavirus và MERS-coronavirus trong phòng thí nghiệm và trên mẩu súc vật. Một thử nghiệm nhãn mở ngẫu nhiên có kiểm soát gần đây gợi ý những bệnh nhân nằm viện nhiễm COVID-19 nặng, diều trị kết hợp lopinavir- ritonavir không cho thấy thêm lợi ích so với điều trị căn bản. Phê bình chính đối với nghiên cứu này là trì hoãn thời gian từ lúc khởi phát bệnh đến khi tham gia điều trị (trung vị 13 ngày). Quan trọng là không có biến cố gây loạn nhịp bất lợi được ghi nhận trên cả hai nhánh và có du nhất một trường hợp QTc kéo dài trên nhánh Lopinavir –ritonavir (không có chi tiết về mức độ hoặc hiện diện những yếu tố kéo dài QTc). Tuy nhiên cần phải cân nhắc đến những tương tác thuốc quan trọng (chủ yếu do những chất ức chế mạnh CYP3A4 tác động vào chuyển hóa (hydroxy)chloroquine) đã được mô tả. Cần thiết chỉnh liều và thay đổi liều khi sử dụng kết hợp. Khi Lopinavir –ritonavir không sẵn có và /hoặc bệnh nhân không dung nạp darunavir- cobicistat được dùng thay thế.
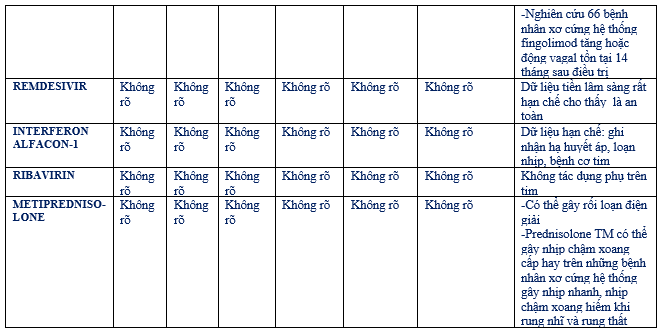
Trong phòng thí nghiệm và thử nghiệm trên động vật gợi ý remdesivir hiệu quả chống SARS–coronavirus và MERS- coronavirus. Vài nghiên cứu ngẫu nhiên có kiểm soát đang dược thực hiện trong dịch SARS-CoV-2. Những nghiên cứu trong phòng thí nghiệm gợi ý remdesivir hiệu quả hơn so với lopinavir –ritonavir. Một ưu điểm của remdesivir là được ghi nhận ít tương tác thuốc quan trọng. Tuy nhiên, chưa có báo cáo về tác động của thuốc này trên độ dài QTc. Không may là hiện nay thuốc này chưa sẵn có rộng rãi trên thế giới (chỉ có trong những thử nghiệm lâm sàng hoặc sử dụng được tài trợ từ công ty Gilead Sciences).
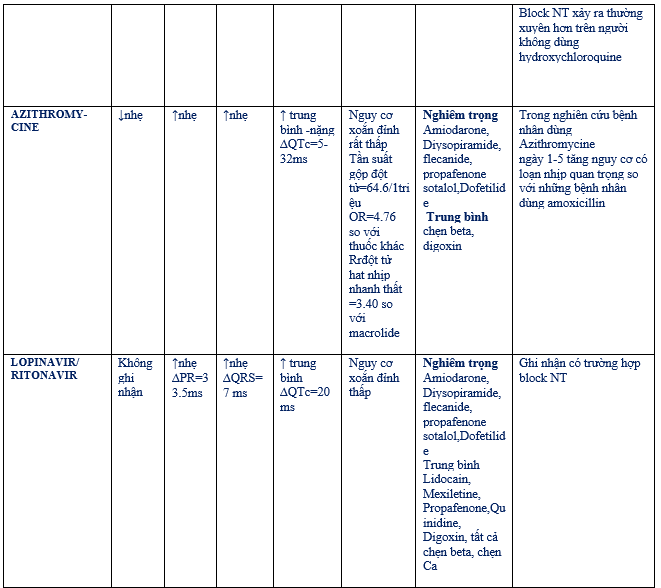
Chứng cứ nhỏ ủng hộ sử dụng azithromycin (là chất ức chế yếu CYP3A4) từ thử nghiệm nhỏ nhãn mở không ngẫu nhiên đã được đề cập ở trên dùng hydroxychloroquine điều trị bệnh nhân COVID-19 (n=26) so với những bệnh nhân được diều trị nâng đỡ (n=16). Trên 6 bệnh nhân, kết hợp azithromycin với hydroxychloroquine cho thấy giảm rõ mức dương tính trong dịch tiết mũi hầu so với điều trị chỉ với hydroxychloroquine. Trên vài ca đơn lẻ azithromycin liên quan đến QTc dài và xoắn đỉnh chủ yếu trên những bệnh nhân có kèm theo những yếu tố nguy cơ khác. Hai nghiên cứu đánh giá đánh giá sự liên quan của azithromycin và chloroquine trên trên điều trị và phòng ngừa sốt rét ở Châu Phi với 114 và 1445 người lần lượt trong nhánh điều trị kết hợp. Sự kết hợp azthromycin và chloroquine cho thấy khá an toàn.
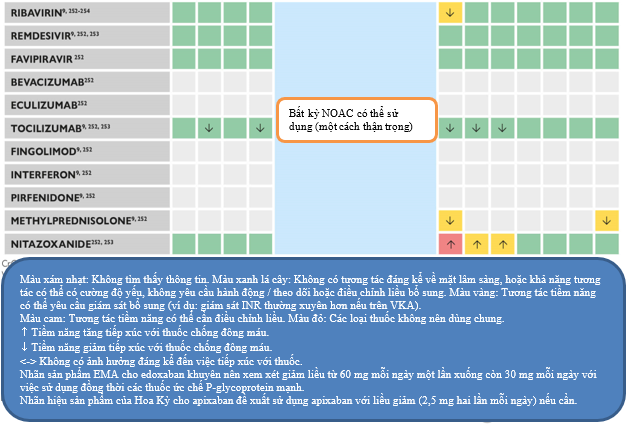
Cho tổng quan chi tiết những tác dụng gây loạn nhịp trực tiếp và gián tiếp (thông qua tương tác thuốc – thuốc) của những điều trị thuốc thực nghiệm trên bệnh nhân COVID-19. (bảng 15)
Bảng 15: Cân nhắc vấn đề loạn nhịp của những thuốc thực nghiệm điều trị COVID-19
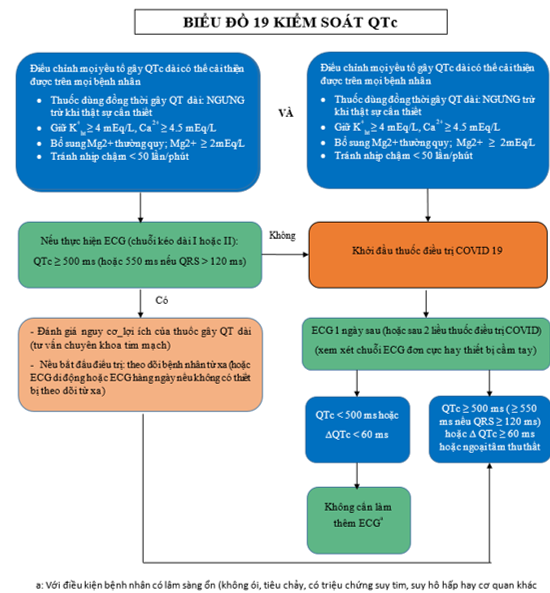
10.1.1 Đánh giá QTc để phòng ngừa khuynh hướng loạn nhịp do thuốc.
QTc kéo dài do một số thuốc trên lý thuyết có thể đưa đến nhịp nhanh thất đa dạng (xoắn đỉnh). Tuy đây là biến chứng hiếm cũng cần được cân nhắc để cân bằng với những lợi ích dự kiến của việc điều trị bệnh nhân COVID-19. Bảng 19 là lưu đồ thực hành cho điều trị bệnh nhân COVID-19 để tránh xoắn đỉnh, hướng dẫn thời điểm đo và lập lại ECG, và những trị số QTc nên thay đổi điều trị. Vài lưu đồ khác cũng được phát hành. Tóm lại, cần thực hiện những bước sau để giảm nguy cơ xoắn đỉnh do thuốc:
- Xác định những yếu tố nguy cơ liên quan đến QTc dài;
- Những yếu tố nguy cơ không thể cải thiện: hội chứng QT dài bẩm sinh, đã có QT dài do những thuốc kéo dài QT, nữ giới, > 65 tuổi, bệnh tim thực thể (hội chứng mạch vành cấp, suy tim mất bù, bệnh cơ tim phì đại), bệnh suy thận, bệnh suy gan.
- Những yếu tố nguy cơ có thể cải thiện: hạ calci, hạ Kali, hạ Magne máu, dùng cùng lúc nhiều thuốc gây QTc dài và nhịp chậm;
- Xác địnhvà điều chỉnh những yếu tố nguy cơ có thể cải thiện trên tất cả bệnh nhân. Giữ Kali huyết tương ở mức cao ≥ 4.5 mEq/L);
- Làm ECG căn bản (12 chuyển đạo hoặc 1 chuỗi đơn tùy thuộc vào phương tiện sẵn có). Những bệnh nhân có QTc ≥ 500 ms có nguy cơ xuất hiện xoắn đỉnh hoặc đột tử. Lợi ích và nguy cơ trên những bệnh nhân này cần phải được đánh giá một cách thận trọng. Vài bệnh nhân có ECG gần đây có QTc bình thường và và không có những chứng cứ là có thay đổi tim mạch quan trọng do COVID-19 có thể cân nhắc không thực hiện ECG căn bản do ECG làm nhân viên chăm sóc phải tiếp xúc và nhiễm cho thiết bị;
- Thực hiện ECG khi điều trị. Nếu bệnh nhân có QTc ≥ 500ms hoặc có QTc dài tăng ≥ 60ms. Nên cân nhắc đổi thuốc có nguy cơ gây QTc dài thấp hơn, giảm liều thuốc hoặc tiếp tục kế hoạch điều trị. Theo dõi sát QTc ( tốt nhất nên dùng theo dõi loạn nhịp từ xa) cân bằng điện giải là việc bắt buộc làm.
Nhịp chậm kéo dài QT và thúc đẩy xoắn đỉnh. Do một số thuốc điều trị COVID-19 có tác dụng yếu làm nhịp chậm, cần cân nhắc đánh giá việc sử dụng đồng thời thuốc chẹn beta, thuốc ức chế kênh canxi, digoxin và ivabradin. Nếu digoxin được cân nhắc là bắt buộc phải dùng cho bệnh nhân thì nên cân nhắc theo dõi nồng độ trong huyết tương (giảm liều nếu cần).
10.1.2 Những phương diện kỹ thuật về trị số QT
Với những bệnh nhân có phức bộ QRS rộng (≥ 120 ms) do block nhánh, tạo nhịp thất, cần hiệu chỉnh QTc. Một số công thức có sẵn, nhưng có thể tính đơn giản bằng cách dùng giá trị giới hạn là 550 ms thay vì 500 ms. Một số đề nghị cách tính hiệu QTc (trừ độ dài QRS 100 ms).
Không phải lúc nào cũng dễ thực hiện đo ECG căn bản 12 chuyển đạo do số lượng bệnh nhân COVID-19 tăng cao là gắng nặng lớn cho nhân viên y tế. Nên tăng cường sử dụng càng nhiều càng tốt những thiết bị ECG cầm tay hiện đại để giảm đo ECG truyền thống mục đích bảo tồn nguồn lực và hạn chế lây lan virus. Trong một nghiên cứu gần đây so sánh QTc trên chuyển đạo I và II từ ECG 12 chuyển đạo với từ chuỗi nhịp từ thiết bị ECG cầm tay trên 99 người tình nguyện khỏe mạnh và 20 bệnh nhân nhập viện có nhịp xoang và điều trị với dofetilide và sotalol. QT trên thiết bị cầm tay cho thấy có sự tương đồng rất tốt với ECG 12 chuyển đọa căn bản cả trong giới hạn bình thường lẫn những bệnh nhân có QT dài. Thiết bị ECG cầm tay (Kardia moblile 6L Alivecor) có độ đặc hiệu cao trong việc phát hiện QTc> 450 ms và nên được xem là công cụ ngoại viện hiệu quả để theo dõi những bệnh nhân có QTc dài. Mới đây Kardia moblile 6L được FDA nhanh chóng chấp thuận dùng theo dõi QT vì thế có thể được sử dụng trên bệnh nhân COVID-19 được điều trị bằng hững thuốc kéo dài QT như chloroquine và hydroxychloroquine.
10.2 Những cân nhắc trong sử dụng kháng đông trên bệnh nhân COVID-19
Nhiều bệnh nhân bệnh tim hay có tiền sử bệnh tim mạch có chỉ định dùng thốc kháng đông. Bảng 16 liệt kê những tương tác có thể giữa điều trị COVID-19 và thuốc kháng vitamin K, NOACs, LMWHs và UFH. Những bệnh nhân COVID-19 có dùng kháng đông đường uống có thể chuyển qua thuốc kháng đông đường tĩnh mạch như UFH và LMWH khi nhập khoa hồi sức với bệnh cảnh lâm sàng nặng.
Ở đây chúng tôi cũng muốn nhắc lại cho rõ những tiêu chuẩn giảm liều thuốc NOACs theo quy ước cho những bệnh nhân có thể tiếp tục dùng thuốc kháng đông đường uống. Muốn chi tiết hơn, bao gồm những đánh giá chức năng gan, thận và những cân nhắc khác trên bệnh nhân dùng NOACs. Xin tham khảo Hướng dẫn lâm sàng 2018 của EHRA về sử dụng NOACs trên bệnh nhân rung nhĩ.
- Apixaban: liều tiêu chuẩn (2 x 5 mg) nên giảm còn 2 x 2,5 mg nếu có 2 trong 3 tiêu chuẩn (cân nặng < 60 kg, tuổi > 80, Creat > 133µmol/l [ 1.5 mg/dl] hoặc CrCl 15-29 mL/ph);
- Dabigatran: liều tiêu chuẩn 2 x 150 mg và 2 x 110 mg. Không có tiêu chuẩn giảm liều được định sẵn, tuy nhiên trên hướng dẫn sử dụng thì liều 2 x110 mg nên được dùng trên bệnh nhân >80 tuổi, dùng đồng thời verapamil, tăng nguy cơ xuất huyết tiêu hóa;
- Edoxaban: liều tiêu chuẩn (1 x 60 mg) nên giảm xuống 1 x30 mgnếu căn nặng < 60kg. CrCl <50 ml/ph, có điều trị đồng thời thuốc ức chế mạnh P-gp;
- Rivaroxaban: liều tiêu chuẩn (1 x20 mg) nên được giảm còn 1 x15 mg nếu CrCl < 50 ml/ph;
Đối với những bệnh nhân nuốt kém, NOACs có thể dùng theo những cách sau:
- Dùng thuốc dạng nghiền nát (qua ống thông mũi dạ dày) không làm thay đổi độ khả dụng sinh học apixaban, edoxaban và rivaroxaban.
- Apixaban có thể dùng dưới dạng dịch đường miệng hay qua ống thông mũi dạ dày với dạ dày trống (thức ăn làm giảm độ khả dụng sinh học của thuốc nghiền nát). Dịch apixaban 5 mg uống (12.5ml dịch qua bơm đường miệng (0,4mg/ml) với 240ml nước) đã được phát triển.
- Rivaroxaban có thể dùng dưới dạng dịch uống hoặc qua ống thông mũi dạ dày, chung với chất dinh dưỡng bổ sung (ống thông ruột không cần đặt xa dạ dày);
- Dabigatran viên nang không nên mở ra do có thể tăng 75% độ khả dụng sinh học của thuốc;
- Thông tin cho bệnh nhân
Còn nhiều câu hỏi về đại dịch COVID-19 chưa được giải đáp. Phạm vi đầy đủ về mức độ nghiêm trọng của bệnh? Khả năng lan truyền của bệnh? Vai trò của những người nhiễm virus không có triệu chứng và chưa có trệu chứng? Virus hiện diện bao lâu? Những yếu tố nguy cơ của bệnh nặng? Kiến thức đang được thu thập rất nhanh và nhiệm vụ của chúng ta là cung cấp những thông tin quan trọng cho những bệnh nhân tim mạch.
Những điểm chính yếu
- Thông tin cho bệnh nhân vô cùng quan trọng trong suốt đại dịch COVID-19 khi mà việc phân bố nguồn lực y tế còn là vấn đề tranh cãi.
- Bệnh nền tim mạch có ảnh hưởng trực tiếp lên nguy cơ SARS-CoV-2 và sống còn.
- SARS cũng như những điều trị cho COVID-19 đều có thể đưa đến những biến chứng tim mạch;
- Thông tin rõ ràng đối với cộng đồng và bệnh nhân là then chốt cho việc kiểm soát bệnh tốt hơn và cho sự phát triển nhanh chóng những chiến lược điều trị đặc hiệu.
11.1 Ai là người có nguy cơ bị SARS-CoV-2 nặng?
Có một số đặc điểm lâm sàng liên quan đến kết cục ngắn hạn xấu hơn khi bị nhiễm SARS-CoV-2. Các yếu tố bao gồm hen, tuổi> 65, bệnh phổi mạn tính tắc nghẽn, suy tim mạn, rối loạn nhịp tim, bệnh mạch vành. Giới tính nữ, liệu pháp statin hoặc thuốc ức chế men chuyển dường như là những yếu tố bảo vệ độc lập. Ảnh hưởng của nền tảng xã hội và sắc tộc đối với sự sống còn cần được làm rõ. Không nên suy ra mối quan hệ nhân – quả giữa điều trị bằng thuốc và khả năng sống sót khi thiếu các thử nghiệm ngẫu nhiên đang diễn ra. Bệnh nhân cần được thông báo và thực hiện các biện pháp phòng ngừa thích hợp, chú trọng các biện pháp giãn cách xã hội khi nguy cơ tiềm ẩn cao và nguồn lực y tế khan hiếm.
11.2 Việc điều trị của tôi thế nào trong đại dịch COVID-19?
- Bệnh COVID-19 có thể gây bất ổn bệnh tim mạch mạn tính. Điều này cũng có thể được thúc đẩy bởi việc gián đoạn điều trị những thuốc uống dùng lâu dài và bệnh nhân nên được thông báo về việc tìm đến những hướng dẫn y tế trước khi bất kỳ những thay đổi điều trị nào;
- Liều aspirin dùng để phòng ngừa thứ phát đối với bệnh huyết khối xơ vữa không có tác dụng kháng viêm do đó không nên bị gián đoạn với bệnh nhân COVID-19 mà không có bất kỳ lý do thích hợp nào khác chẳng hạn như biến chứng xuất huyết đang diễn tiến hay cần làm thủ thuật can thiệp khẩn.
- Nhiều bệnh nhân nguy cơ tiềm ẩn đối với SARS-CoV-2 được điều trị với những thuốc ức chế hệ Renin-angiotensin gồm những thuốc ức chế men chuyển (ACEI). ACE2 tạo thuận lợi cho coronavirus đi vào tế bào nhưng không bị ức chế bởi ACEI hoặc thuốc chẹn thụ thể Ang II loại 1 (Ang II type 1 receptor blockers) hoặc được điều chỉnh tăng lên bởi các phương pháp điều trị này. Vì những lý do này bệnh nhân không nên tự ngưng những thuốc này mà không có hưỡng dẫn y tế.
- Có những điều trị cần được điều chỉnh khi bắt đầu dùng đồng thời điều trị đặc hiệu cho bệnh COVID-19. Những điều trị này được bắt đầu trong bệnh viện và những tương tác thuốc có thể xảy ra được tóm tắt trong bảng 17- bảng18.
| Bảng 17: Những bệnh lý đồng thời có thể liên quan đến diễn tiến nhiễm SARS-CoV-2 nặng hơn. Nhiều yếu tố trong số này có thể bị nhiễu bởi tuổi tác |
| · Bệnh phổi mạn tính
· Suy tim ( NYHA 3 hoặc 4) · Đang chờ phẫu thuật tim · Tiền căn ghép tạng hoặc suy giảm miễn dịch · Tăng huyết áp · Bệnh mạch vành · Bệnh mạch máu não · Đái tháo đường · Béo phì nặng (>40kg/m2) · Loạn nhịp · Giới Nữ · Thuốc UCMC · Liệu pháp statin |
| Bảng 18: Tương tác thuốc dùng để chữa COVID-19 có thể xảy ra | ||
| Thuốc dùng điều trị COVID-19 | Tương tác | Hành động |
| Chloroquine và hydroxychloroquine | Betablockers và thuốc kéo dài QT | Theo dõi ECG |
| Methylprednisolone | Warfarin | Theo dõi INR |
|
Thuốc kháng retrovirus |
Warfarin | Theo dõi INR |
| Statins | Khởi đầu với atorvastatin hoặc rosuvastatin liều thấp | |
| NOACs | Tránh apixaban và rivaroxaban | |
| Thuốc chống loạn nhịp | Dùng thuốc kéo dài QT và digoxin liều thấp một cách thậ trọng | |
Những thuốc này được khởi đầu trong bệnh viện. Danh sách tương tác thuốc đầy đủ xem bảng 15 và 16
11.3 Giao tiếp với người khác, lối sống lành mạnh và lời khuyên y tế trong suốt đại dịch COVID-19
Những thông tin sau đây quan trọng với những người có bệnh tim mạch:
- Giao tiếp với người khác:
- Tránh những người bị ốm;
- Giữ khoảng cách 2m với người khác bất kỳ khi nào có thể;
- Rửa tay kỹ với xà phòng và nước ấm ít nhất 20 giây;
- Che mũi miệng khi ho hay hắt hơi với khăn, giấy hay mặt trong khuỷu tay;
- Tránh chạm vào mắt, mũi và miệng;
- Loại bỏ virus, thường xuyên lau chùi bề mặt như tay nắm cửa bằng chất sát khuẩn;
- Tự cách ly trong trường hợp có triệu chứng sốt, ho hay viêm phổi;
- Ở nhà càng càng nhiều càng tốt;
- Hoạt động thể chất thường xuyên để tránh huyết khối tĩnh mạch và duy trì thể trạng tốt.
Hơn nữa, mọi người được khuyến khích tuân thủ những hướng dẫn cơ quan quản lý y tế và nhà cầm quyền địa phương tại nơi cư trú dù những khuyến cáo này có thể khác nhau.
- Lối sống lành mạnh:
Duy trì lối sống lành mạnh (ăn uống lành mạnh, bỏ hút thuốc lá, hạn chế uống rượu, ngủ đủ, năng động giữ hoạt động thể chất tích cực). Cách ly hay giới hạn thể chất kết hợp với những bệnh lý đồng thời khác có thể dẫn đến không hoạt động làm tăng nguy cơ huyết khối tĩnh mạch. Nên khuyến khích mạnh mẽ những hoạt động thể chất trong nhà hay ngoài trời giữ khoảng cách xã hội, điều này cũng sẽ giúp cải thiện thể trạng. Duy trì mạng xã hội nên được khuyến khích nhẹ.
- Lời khuyên y tế:
- Tiếp tục thuốc đã được kê toa cho bệnh tim mạch.
- Tìm đến chăm sóc y tế ngay lập tức khi có những triệu chứng chẳng hạn như đau ngực. Đừng bỏ mặc những triệu chứng.
- Đừng gián đoạn việc theo dõi bệnh tim và tìm đến hướng dẫn của basc sĩ tim mạch ngay khi tình trạng tim mạch trở nên xấu đi.

TÀI LIỆU THAM KHẢO
- Dong E, Du H, Gardner L. An interactive web-based dashboard to track COVID-19 in real Lancet Infect Dis 2020. https://doi.org/10.1016/S1473-3099(20)30120-1
- Clerkin KJ, Fried JA, Raikhelkar J, Sayer G, Griffin JM, Masoumi A, Jain SS, Burkhoff D, Kumaraiah D, Rabbani L, Schwartz A, Uriel N. Coronavirus Disease 2019 (COVID-19) and Cardiovascular Disease. Circulation https://doi.org/10.1161/CIRCULATIONAHA.120.046941
- Novel Coronavirus Pneumonia Emergency Response Epidemiology T. [The epidemiological characteristics of an outbreak of 2019 novel coronavirus diseases (COVID-19) in China]. Zhonghua Liu Xing Bing Xue Za Zhi 2020;41(2):145- https://doi.org/10.3760/cma.j.issn.0254-6450.2020.02.003
- Zhao D, Liu J, Wang M, Zhang X, Zhou M. Epidemiology of cardiovascular disease in China: current features and implications. Nat Rev Cardiol 2019;16(4):203- https://doi.org/10.1038/s41569-018-0119-4
- Wang D, Hu B, Hu C, Zhu F, Liu X, Zhang J, Wang B, Xiang H, Cheng Z, Xiong Y, Zhao Y, Li Y, Wang X, Peng Z. Clinical Characteristics of 138 Hospitalized Patients With 2019 Novel Coronavirus-Infected Pneumonia in Wuhan, China. JAMA https://doi.org/10.1001/jama.2020.1585
- Verity R, Okell LC, Dorigatti I, Winskill P, Whittaker C, Imai N, Cuomo-Dannenburg G, Thompson H, Walker PGT, Fu H, Dighe A, Griffin JT, Baguelin M, Bhatia S, Boonyasiri A, Cori A, Cucunubá Z, FitzJohn R, Gaythorpe K, Green W, Hamlet A, Hinsley W, Laydon D, Nedjati-Gilani G, Riley S, van Elsland S, Volz E, Wang H, Wang Y, Xi X, Donnelly CA, Ghani AC, Ferguson NM. Estimates of the severity of coronavirus disease 2019: a model-based The Lancet Infectious Diseases 2020. https://doi.org/10.1016/S1473- 3099(20)30243-7
- Onder G, Rezza G, Brusaferro S. Case-Fatality Rate and Characteristics of Patients Dying in Relation to COVID-19 in Italy. JAMA 2020. https://doi.org/10.1001/jama.2020.4683
- Wu Z, McGoogan JM. Characteristics of and Important Lessons From the Coronavirus Disease 2019 (COVID-19) Outbreak in China: Summary of a Report of 72314 Cases From the Chinese Center for Disease Control and Prevention. JAMA https://doi.org/10.1001/jama.2020.2648
- Driggin E, Madhavan MV, Bikdeli B, Chuich T, Laracy J, Bondi-Zoccai G, Brown TS, Nigoghossian C, Zidar DA, Haythe J, Brodie D, Beckman JA, Kirtane AJ, Stone GW, Krumholz HM, Parikh SA. Cardiovascular Considerations for Patients, Health Care Workers, and Health Systems During the Coronavirus Disease 2019 (COVID-19) J Am Coll Cardiol 2020. https://doi.org/10.1016/j.jacc.2020.03.031
- Zheng YY, Ma YT, Zhang JY, Xie X. COVID-19 and the cardiovascular system. Nat Rev Cardiol 2020. https://doi.org/10.1038/s41569-020-0360-5
- Xiong TY, Redwood S, Prendergast B, Chen M. Coronaviruses and the cardiovascular system: acute and long-term implications. Eur Heart J https://doi.org/10.1093/eurheartj/ehaa231
- Yu CM, Wong RS, Wu EB, Kong SL, Wong J, Yip GW, Soo YO, Chiu ML, Chan YS, Hui D, Lee N, Wu A, Leung CB, Sung JJ. Cardiovascular complications of severe acute respiratory Postgrad Med J 2006;82(964):140-4. https://doi.org/10.1136/pgmj.2005.037515
- Xu Z, Shi L, Wang Y, Zhang J, Huang L, Zhang C, Liu S, Zhao P, Liu H, Zhu L, Tai Y, Bai C, Gao T, Song J, Xia P, Dong J, Zhao J, Wang F-S. Pathological findings of COVID-19 associated with acute respiratory distress syndrome. The Lancet Respiratory Medicine https://doi.org/10.1016/S2213-2600(20)30076-X.
- Guo T, Fan Y, Chen M, Wu X, Zhang L, He T, Wang H, Wan J, Wang X, Lu Z. Cardiovascular Implications of Fatal Outcomes of Patients With Coronavirus Disease 2019 (COVID-19). JAMA Cardiol 2020. https://doi.org/10.1001/jamacardio.2020.1017
- Shi S, Qin M, Shen B, Cai Y, Liu T, Yang F, Gong W, Liu X, Liang J, Zhao Q, Huang H, Yang B, Huang C. Association of Cardiac Injury With Mortality in Hospitalized Patients With COVID-19 in Wuhan, China. JAMA Cardiology
- https://doi.org/10.1001/jamacardio.2020.0950
- Madjid M, Safavi-Naeini P, Solomon SD, Vardeny O. Potential Effects of Coronaviruses on the Cardiovascular System: A Review. JAMA Cardiol
- https://doi.org/10.1001/jamacardio.2020.1286
- Cui J, Li F, Shi ZL. Origin and evolution of pathogenic coronaviruses. Nat Rev Microbiol 2019;17(3):181-192. https://doi.org/10.1038/s41579-018-0118-9
- Zhou P, Yang XL, Wang XG, Hu B, Zhang L, Zhang W, Si HR, Zhu Y, Li B, Huang CL, Chen HD, Chen J, Luo Y, Guo H, Jiang RD, Liu MQ, Chen Y, Shen XR, Wang X, Zheng XS, Zhao K, Chen QJ, Deng F, Liu LL, Yan B, Zhan FX, Wang YY, Xiao GF, Shi ZL. A pneumonia outbreak associated with a new coronavirus of probable bat origin. Nature 2020;579(7798):270-273. https://doi.org/10.1038/s41586-020-2012-7
- van Doremalen N, Bushmaker T, Morris DH, Holbrook MG, Gamble A, Williamson BN, Tamin A, Harcourt JL, Thornburg NJ, Gerber SI, Lloyd-Smith JO, de Wit E, Munster VJ. Aerosol and Surface Stability of SARS-CoV-2 as Compared with SARS-CoV-1. N Engl J Med 2020. https://doi.org/10.1056/NEJMc2004973
- Zhao S, Lin Q, Ran J, Musa SS, Yang G, Wang W, Lou Y, Gao D, Yang L, He D, Wang MH. Preliminary estimation of the basic reproduction number of novel coronavirus (2019- nCoV) in China, from 2019 to 2020: A data-driven analysis in the early phase of the Int J Infect Dis 2020;92:214-217. https://doi.org/10.1016/j.ijid.2020.01.050
- Guo YR, Cao QD, Hong ZS, Tan YY, Chen SD, Jin HJ, Tan KS, Wang DY, Yan Y. The origin, transmission and clinical therapies on coronavirus disease 2019 (COVID-19) outbreak – an update on the status. Mil Med Res 2020;7(1):11. https://doi.org/10.1186/s40779- 020-00240-0
- Liu Y, Yang Y, Zhang C, Huang F, Wang F, Yuan J, Wang Z, Li J, Li J, Feng C, Zhang Z, Wang L, Peng L, Chen L, Qin Y, Zhao D, Tan S, Yin L, Xu J, Zhou C, Jiang C, Liu L. Clinical and biochemical indexes from 2019-nCoV infected patients linked to viral loads and lung Sci China Life Sci 2020;63(3):364-374. https://doi.org/10.1007/s11427-020- 1643-8
- Zhou F, Yu T, Du R, Fan G, Liu Y, Liu Z, Xiang J, Wang Y, Song B, Gu X, Guan L, Wei Y, Li H, Wu X, Xu J, Tu S, Zhang Y, Chen H, Cao B. Clinical course and risk factors for mortality of adult inpatients with COVID-19 in Wuhan, China: a retrospective cohort study. Lancet https://doi.org/10.1016/S0140-6736(20)30566-3
- Walls AC, Park YJ, Tortorici MA, Wall A, McGuire AT, Veesler D. Structure, Function, and Antigenicity of the SARS-CoV-2 Spike Glycoprotein. Cell https://doi.org/10.1016/j.cell.2020.02.058
- Yan R, Zhang Y, Li Y, Xia L, Guo Y, Zhou Q. Structural basis for the recognition of SARS- CoV-2 by full-length human ACE2. Science 2020;367(6485):1444-
- https://doi.org/10.1126/science.abb2762
- Santos RAS, Sampaio WO, Alzamora AC, Motta-Santos D, Alenina N, Bader M, Campagnole-Santos MJ. The ACE2/Angiotensin-(1-7)/MAS Axis of the Renin- Angiotensin System: Focus on Angiotensin-(1-7). Physiol Rev 2018;98(1):505- https://doi.org/10.1152/physrev.00023.2016
- Li W, Moore MJ, Vasilieva N, Sui J, Wong SK, Berne MA, Somasundaran M, Sullivan JL, Luzuriaga K, Greenough TC, Choe H, Farzan M. Angiotensin-converting enzyme 2 is a functional receptor for the SARS coronavirus. Nature 2003;426(6965):450- https://doi.org/10.1038/nature02145
- Hoffmann M, Kleine-Weber H, Schroeder S, Kruger N, Herrler T, Erichsen S, Schiergens TS, Herrler G, Wu NH, Nitsche A, Muller MA, Drosten C, Pohlmann S. SARS-CoV-2 Cell Entry Depends on ACE2 and TMPRSS2 and Is Blocked by a Clinically Proven Protease Cell 2020. https://doi.org/10.1016/j.cell.2020.02.052
- Wu Y. Compensation of ACE2 Function for Possible Clinical Management of 2019-nCoV- Induced Acute Lung Injury. Virol Sin 2020. https://doi.org/10.1007/s12250-020- 00205-6
- Hamming I, Timens W, Bulthuis ML, Lely AT, Navis G, van Goor H. Tissue distribution of ACE2 protein, the functional receptor for SARS coronavirus. A first step in understanding SARS pathogenesis. J Pathol 2004;203(2):631- https://doi.org/10.1002/path.1570
- Zou X, Chen K, Zou J, Han P, Hao J, Han Z. Single-cell RNA-seq data analysis on the receptor ACE2 expression reveals the potential risk of different human organs vulnerable to 2019-nCoV infection. Front Med 2020. https://doi.org/10.1007/s11684- 020-0754-0
- Chen C, Zhou Y, Wang DW. SARS-CoV-2: a potential novel etiology of fulminant Herz 2020. https://doi.org/10.1007/s00059-020-04909-z
- Chen L, Li X, Chen M, Feng Y, Xiong C. The ACE2 expression in human heart indicates new potential mechanism of heart injury among patients infected with SARS-CoV-2. Cardiovascular Research 2020. https://doi.org/10.1093/cvr/cvaa078
- Fang L, Karakiulakis G, Roth M. Are patients with hypertension and diabetes mellitus at increased risk for COVID-19 infection? Lancet Respir Med https://doi.org/10.1016/S2213-2600(20)30116-8
- Kuster GM, Pfister O, Burkard T, Zhou Q, Twerenbold R, Haaf P, Widmer AF, Osswald S. SARS-CoV2: should inhibitors of the renin-angiotensin system be withdrawn in patients with COVID-19? Eur Heart J 2020. https://doi.org/10.1093/eurheartj/ehaa235
- Ferrario CM, Jessup J, Chappell MC, Averill DB, Brosnihan KB, Tallant EA, Diz DI, Gallagher PE. Effect of angiotensin-converting enzyme inhibition and angiotensin II receptor blockers on cardiac angiotensin-converting enzyme 2. Circulation 2005; 111(20) : 2605-10. https://doi.org/10.1161/CIRCULATIONAHA.104.510461
- Deshotels MR, Xia H, Sriramula S, Lazartigues E, Filipeanu CM. Angiotensin II mediates angiotensin converting enzyme type 2 internalization and degradation through an angiotensin II type I receptor-dependent mechanism. Hypertension 2014;64(6):1368- https://doi.org/10.1161/HYPERTENSIONAHA.114.03743
- Vaduganathan M, Vardeny O, Michel T, McMurray JJV, Pfeffer MA, Solomon SD. Renin- Angiotensin-Aldosterone System Inhibitors in Patients with Covid-19. N Engl J Med https://doi.org/10.1056/NEJMsr2005760
- Sun ML, Yang JM, Sun YP, Su GH. [Inhibitors of RAS Might Be a Good Choice for the Therapy of COVID-19 Pneumonia]. Zhonghua Jie He He Hu Xi Za Zhi 2020;43(3):219- https://doi.org/10.3760/cma.j.issn.1001-0939.2020.03.016
- Danser AHJ, Epstein M, Batlle D. Renin-Angiotensin System Blockers and the COVID-19 Pandemic: At Present There Is No Evidence to Abandon Renin-Angiotensin System Hypertension 2020: HYPERTENSIONAHA12015082. https://doi.org/10.1161/HYPERTENSIONAHA.120.15082
- Inciardi RM, Lupi L, Zaccone G, Italia L, Raffo M, Tomasoni D, Cani DS, Cerini M, Farina D, Gavazzi E, Maroldi R, Adamo M, Ammirati E, Sinagra G, Lombardi CM, Metra M. Cardiac Involvement in a Patient With Coronavirus Disease 2019 (COVID-19). JAMA Cardiol https://doi.org/10.1001/jamacardio.2020.1096
- Guzik TJ, Mohiddin SA, Dimarco A, Patel V, Savvatis K, Marelli-Berg F, Madhur MS, Tomaszewski M, Maffia P, D’Acquisto F, Nicklin S, Marian AJ, R. N, Murray E, Guzik B, Berry C, Touyz RM, Kreutz R, Wang DW, Sagliocco O, Crea F, Thomson EC, McInnes I. COVID-19 and the cardiovascular system – implications for risk assessment, diagnosis and treatment options. Cardiovasc Res. 2020;In https://doi.org/10.1093/cvr/cvaa106
- Drummond GR, Vinh A, Guzik TJ, Sobey CG. Immune mechanisms of hypertension. Nat Rev Immunol 2019;19(8):517-532. https://doi.org/10.1038/s41577-019-0160-5
- Maffia P, Guzik TJ. When, where, and how to target vascular inflammation in the post- CANTOS era? Eur Heart J 2019;40(30):2492- https://doi.org/10.1093/eurheartj/ehz133
- Li Z, Guo X, Hao W, Wu Y, Ji Y, Zhao Y, Liu F, Xie X. The relationship between serum interleukins and T-lymphocyte subsets in patients with severe acute respiratory syndrome. Chinese medical journal 2003;116:981-4.
- Huang C, Wang Y, Li X, Ren L, Zhao J, Hu Y, Zhang L, Fan G, Xu J, Gu X, Cheng Z, Yu T, Xia J, Wei Y, Wu W, Xie X, Yin W, Li H, Liu M, Xiao Y, Gao H, Guo L, Xie J, Wang G, Jiang R, Gao Z, Jin Q, Wang J, Cao B. Clinical features of patients infected with 2019 novel coronavirus in Wuhan, China. The Lancet 2020;395(10223):497- https://doi.org/10.1016/S0140-6736(20)30183-5
- Ruan Q, Yang K, Wang W, Jiang L, Song J. Clinical predictors of mortality due to COVID- 19 based on an analysis of data of 150 patients from Wuhan, China. Intensive Care Med https://doi.org/10.1007/s00134-020-05991-x
- Siedlinski M, Jozefczuk E, Xu X, Teumer A, Evangelou E, Schnabel RB, Welsh P, Maffia P, Erdmann J, Tomaszewski M, Caulfield MJ, Sattar N, Holmes MV, Guzik TJ. White Blood Cells and Blood Pressure: A Mendelian Randomization Study. Circulation https://doi.org/10.1161/CIRCULATIONAHA.119.045102
- Youn JC, Yu HT, Lim BJ, Koh MJ, Lee J, Chang DY, Choi YS, Lee SH, Kang SM, Jang Y, Yoo OJ, Shin EC, Park S. Immunosenescent CD8+ T cells and C-X-C chemokine receptor type 3 chemokines are increased in human hypertension. Hypertension 2013;62(1):126- ttps://doi.org/10.1161/HYPERTENSIONAHA. 113.00689
- Chan JF, Yip CC, To KK, Tang TH, Wong SC, Leung KH, Fung AY, Ng AC, Zou Z, Tsoi HW, Choi GK, Tam AR, Cheng VC, Chan KH, Tsang OT, Yuen KY. Improved molecular diagnosis of COVID-19 by the novel, highly sensitive and specific COVID-19-RdRp/Hel real-time reverse transcription-polymerase chain reaction assay validated in vitro and with clinical specimens. J Clin Microbiol 2020. https://doi.org/10.1128/JCM.00310-20
- World Health Organization. Laboratory testing for coronavirus disease 2019 (COVID-19) in suspected human cases: interim guidance, 2 March 2020. (2020; date last accessed). https://apps.who.int/iris/handle/10665/331329
- China National Health Commission. National health commission of the people’s republic of China. Chinese clinical guidance for covid-19 pneumonia diagnosis and treatment (7th edition). (March 16, 2020; date last accessed). http://kjfy.meetingchina.org/msite/news/show/cn/3337.html
- Ai T, Yang Z, Hou H, Zhan C, Chen C, Lv W, Tao Q, Sun Z, Xia L. Correlation of Chest CT and RT-PCR Testing in Coronavirus Disease 2019 (COVID-19) in China: A Report of 1014 Cases. Radiology 2020:200642. https://doi.org/10.1148/radiol.2020200642
- World Health Organization. Global surveillance for COVID-19 caused by human infection with COVID-19 virus: interim guidance, 20 March 2020. (2020; date last accessed). https://extranet.who.int/iris/restricted/handle/10665/331506
- Center for Disease Control and Prevention. Coronavirus (COVID- 19). https://www.cdc.gov/coronavirus/2019-nCoV/index.html
- European Centre for Disease Prevention and Control. ECDC technical report- Infection prevention and control for COVID-19 in healthcare settings – first update 12 March 2020 (March 12, 2020; date last accessed). https://www.ecdc.europa.eu/sites/default/files/documents/COVID-19-infection- prevention-and-control-healthcare-settings-march-2020.pdf
- Chen X. Protecting cardiologists during the COVID-19 epidemic – lessons from Wuhan, (March 26, 2020; date last accessed). https://www.escardio.org/Education/COVID-19-and-Cardiology/protecting- cardiologists-during-the-covid-19-epidemic-lessons-from-wuhan
- Editor-in-Chief P, Yu L. Handbook of COVID-19 Prevention and Treatment; 2020. https://covid-19.alibabacloud.com/
- Luo M, Cao S, Wei L, Tang R, Hong S, Liu R, Wang Y. Precautions for Intubating Patients with COVID-19. Anesthesiology: The Journal of the American Society of Anesthesiologists 2020. https://doi.org/10.1097/aln.0000000000003288
- Center for Disease Control and Prevention. Coronavirus disease 2019 (COVID-19) – symptoms of Coronavirus. (March 20, 2020; date last accessed). https://www.cdc.gov/coronavirus/2019-ncov/symptoms-testing/symptoms.html
- Guan WJ, Ni ZY, Hu Y, Liang WH, Ou CQ, He JX, Liu L, Shan H, Lei CL, Hui DSC, Du B, Li LJ, Zeng G, Yuen KY, Chen RC, Tang CL, Wang T, Chen PY, Xiang J, Li SY, Wang JL, Liang ZJ, Peng YX, Wei L, Liu Y, Hu YH, Peng P, Wang JM, Liu JY, Chen Z, Li G, Zheng ZJ, Qiu SQ, Luo J, Ye CJ, Zhu SY, Zhong NS, China Medical Treatment Expert Group for C. Clinical Characteristics of Coronavirus Disease 2019 in China. N Engl J Med
- https://doi.org/10.1056/NEJMoa2002032
- World Health Organization. Advice on the use of masks in the context of COVID-
- (April 6, 2020; date last accessed). https://www.who.int/publications- detail/advice-on-the-use-of-masks-in-the-community-during-home-care-and-in- healthcare-settings-in-the-context-of-the-novel-coronavirus-(2019-ncov)-outbreak
- Shi H, Han X, Jiang N, Cao Y, Alwalid O, Gu J, Fan Y, Zheng C. Radiological findings from 81 patients with COVID-19 pneumonia in Wuhan, China: a descriptive study. The Lancet Infectious Diseases 2020;20(4):425-434. https://doi.org/10.1016/S1473- 3099(20)30086-4
- Zeng J, Huang J, Pan L. How to balance acute myocardial infarction and COVID-19: the protocols from Sichuan Provincial People’s Hospital. Intensive Care Medicine https://doi.org/10.1007/s00134-020-05993-9
- Chen N, Zhou M, Dong X, Qu J, Gong F, Han Y, Qiu Y, Wang J, Liu Y, Wei Y, Xia Ja, Yu T, Zhang X, Zhang L. Epidemiological and clinical characteristics of 99 cases of 2019 novel coronavirus pneumonia in Wuhan, China: a descriptive study. The Lancet 2020;395(10223):507-513. https://doi.org/10.1016/S0140-6736(20)30211-7
- Lee IK, Wang CC, Lin MC, Kung CT, Lan KC, Lee CT. Effective strategies to prevent coronavirus disease-2019 (COVID-19) outbreak in hospital. J Hosp Infect 2020. https://doi.org/10.1016/j.jhin.2020.02.022
- Hollander JE, Carr BG. Virtually Perfect? Telemedicine for Covid-19. N Engl J Med https://doi.org/10.1056/NEJMp2003539
- N, Ciocca A, Giupponi A, Brambillasca P, Lussana F, Pisano M, Goisis G, Bonacina D, Fazzi F, Naspro R, Longhi L, Cereda M, Montaguti C. At the Epicenter of the Covid-19 Pandemic and Humanitarian Crises in Italy: Changing Perspectives on Preparation and Mitigation. Catalyst non-issue content
- 2020;1(2). https://doi.org/10.1056/CAT.20.0080
- Rombola G, Heidempergher M, Pedrini L, Farina M, Aucella F, Messa P, Brunori G. Practical indications for the prevention and management of SARS-CoV-2 in ambulatory dialysis patients: lessons from the first phase of the epidemics in Lombardy. J Nephrol 2020;33(2):193-196. https://doi.org/10.1007/s40620-020-00727-y
- Arentz M, Yim E, Klaff L, Lokhandwala S, Riedo FX, Chong M, Lee M. Characteristics and Outcomes of 21 Critically Ill Patients With COVID-19 in Washington State. JAMA https://doi.org/10.1001/jama.2020.4326
- Adams JG, Walls RM. Supporting the Health Care Workforce During the COVID-19 Global JAMA 2020. https://doi.org/10.1001/jama.2020.3972
- World Health Organization. COVID 19: Occupational Health. (March 9, 2020; date last accessed). https://www.who.int/news-room/detail/09-03-2020-covid-19- occupational-health
- Lippi G, Lavie CJ, Sanchis-Gomar F. Cardiac troponin I in patients with coronavirus disease 2019 (COVID-19): Evidence from a meta-analysis. Prog Cardiovasc Dis https://doi.org/10.1016/j.pcad.2020.03.001
- Vergano MBGG, A.; Gristina, G.; Livigni, S.; Mistraletti, G.; Petrini, F. Clinical Ethics Recommendations for the Allocation of Intensive Care Treatments in exceptional, resource-limited circumstances – Version n. 1. (Mar 16, 2020; date last accessed). http://www.siaarti.it/SiteAssets/News/COVID19%20-
- %20documenti%20SIAARTI/SIAARTI%20-%20Covid-19%20-
- %20Clinical%20Ethics%20Reccomendations.pdf
- Regione Lombardia. Coronavirus – Ultimi provvedimenti. (March 30, 2020; date last accessed). https://www.regione.lombardia.it/wps/portal/istituzionale/HP/DettaglioRedazionale/servizi-e-informazioni/cittadini/salute-e-prevenzione/Prevenzione-e-benessere/red- coronavirusnuoviaggiornamenti
- Grasselli G, Pesenti A, Cecconi M. Critical Care Utilization for the COVID-19 Outbreak in Lombardy, Italy: Early Experience and Forecast During an Emergency Response. JAMA https://doi.org/10.1001/jama.2020.4031
- National Health Committee of the People’s Republic of China. Notice of the general office of the national health and health commission on printing and distributing the work plan for the transport of pneumonia cases with new coronavirus infection
- (trial). (January 27, 2020; date last accessed). http://www.nhc.gov.cn/yzygj/s7653p/202001/ccee6ec0942a42a18df8e5ce6329b6f5. shtml
- Han Y, Zeng H, Jiang H, Yang Y, Yuan Z, Cheng X, Jing Z, Liu B, Chen J, Nie S, Zhu J, Li F, Ma CSC Expert Consensus on Principles of Clinical Management of Patients with Severe Emergent Cardiovascular Diseases during the COVID-19 Epidemic. Circulation 2020. https://doi.org/10.1161/CIRCULATIONAHA.120.047011
- Porcheddu R, Serra C, Kelvin D, Kelvin N, Rubino S. Similarity in Case Fatality Rates (CFR) of COVID-19/SARS-COV-2 in Italy and China. J Infect Dev Ctries 2020;14(2):125- https://doi.org/10.3855/jidc.12600
- Biddison LD, Berkowitz KA, Courtney B, De Jong CM, Devereaux AV, Kissoon N, Roxland BE, Sprung CL, Dichter JR, Christian MD, Powell T, Task Force for Mass Critical C, Task Force for Mass Critical C. Ethical considerations: care of the critically ill and injured during pandemics and disasters: CHEST consensus statement. Chest 2014;146(4 Suppl):e145S-55S. https://doi.org/10.1378/chest.14-0742
- Bonnefoy-Cudraz E, Bueno H, Casella G, De Maria E, Fitzsimons D, Halvorsen S, Hassager C, Iakobishvili Z, Magdy A, Marandi T, Mimoso J, Parkhomenko A, Price S, Rokyta R, Roubille F, Serpytis P, Shimony A, Stepinska J, Tint D, Trendafilova E, Tubaro M, Vrints C, Walker D, Zahger D, Zima E, Zukermann R, Lettino M. Editor’s Choice – Acute Cardiovascular Care Association Position Paper on Intensive Cardiovascular Care Units: An update on their definition, structure, organisation and function. Eur Heart J Acute Cardiovasc Care 2018;7(1):80-95. https://doi.org/10.1177/2048872617724269
- Wu C, Chen X, Cai Y, Xia Ja, Zhou X, Xu S, Huang H, Zhang L, Zhou X, Du C, Zhang Y, Song J, Wang S, Chao Y, Yang Z, Xu J, Zhou X, Chen D, Xiong W, Xu L, Zhou F, Jiang J, Bai C, Zheng J, Song Y. Risk Factors Associated With Acute Respiratory Distress Syndrome and Death in Patients With Coronavirus Disease 2019 Pneumonia in Wuhan, China. JAMA Internal Medicine 2020. https://doi.org/10.1001/jamainternmed.2020.0994
- Ferguson ND, Fan E, Camporota L, Antonelli M, Anzueto A, Beale R, Brochard L, Brower R, Esteban A, Gattinoni L, Rhodes A, Slutsky AS, Vincent JL, Rubenfeld GD, Thompson BT, Ranieri VM. The Berlin definition of ARDS: an expanded rationale, justification, and supplementary material. Intensive Care Med 2012;38(10):1573- https://doi.org/10.1007/s00134-012-2682-1
- Thiele H, Ohman EM, de Waha-Thiele S, Zeymer U, Desch S. Management of cardiogenic shock complicating myocardial infarction: an update 2019. Eur Heart J 2019;40(32):2671-2683. https://doi.org/10.1093/eurheartj/ehz363
- Yang X, Yu Y, Xu J, Shu H, Xia Ja, Liu H, Wu Y, Zhang L, Yu Z, Fang M, Yu T, Wang Y, Pan S, Zou X, Yuan S, Shang Y. Clinical course and outcomes of critically ill patients with SARS- CoV-2 pneumonia in Wuhan, China: a single-centered, retrospective, observational The Lancet Respiratory Medicine. https://doi.org/10.1016/S2213- 2600(20)30079-5
- Baran DA, Grines CL, Bailey S, Burkhoff D, Hall SA, Henry TD, Hollenberg SM, Kapur NK, O’Neill W, Ornato JP, Stelling K, Thiele H, van Diepen S, Naidu SS. SCAI clinical expert consensus statement on the classification of cardiogenic shock: This document was endorsed by the American College of Cardiology (ACC), the American Heart Association (AHA), the Society of Critical Care Medicine (SCCM), and the Society of Thoracic Surgeons (STS) in April 2019. Catheter Cardiovasc Interv 2019;94(1):29- https://doi.org/10.1002/ccd.28329
- Hu H, Ma F, Wei X, Fang Y. Coronavirus fulminant myocarditis saved with glucocorticoid and human immunoglobulin. Eur Heart J https://doi.org/10.1093/eurheartj/ehaa190
- Musher DM, Abers MS, Corrales-Medina VF. Acute Infection and Myocardial Infarction. N Engl J Med 2019;380(2):171-176. https://doi.org/10.1056/NEJMra1808137
- Kwong JC, Li P, Redelmeier DA. Influenza morbidity and mortality in elderly patients receiving statins: a cohort study. PLoS One
- 2009;4(11):e8087. https://doi.org/10.1371/journal.pone.0008087
- Corrales-Medina VF, Musher DM, Wells GA, Chirinos JA, Chen L, Fine MJ. Cardiac complications in patients with community-acquired pneumonia: incidence, timing, risk factors, and association with short-term mortality. Circulation 2012;125(6):773- https://doi.org/10.1161/CIRCULATIONAHA.111.040766
- Corrales-Medina VF, Alvarez KN, Weissfeld LA, Angus DC, Chirinos JA, Chang CC, Newman A, Loehr L, Folsom AR, Elkind MS, Lyles MF, Kronmal RA, Yende S. Association between hospitalization for pneumonia and subsequent risk of cardiovascular disease. JAMA 2015;313(3):264-74. https://doi.org/10.1001/jama.2014.18229
- Madjid M, Miller CC, Zarubaev VV, Marinich IG, Kiselev OI, Lobzin YV, Filippov AE, Casscells SW, 3rd. Influenza epidemics and acute respiratory disease activity are associated with a surge in autopsy-confirmed coronary heart disease death: results from 8 years of autopsies in 34,892 subjects. Eur Heart J 2007;28(10):1205- https://doi.org/10.1093/eurheartj/ehm035
- Peiris JS, Chu CM, Cheng VC, Chan KS, Hung IF, Poon LL, Law KI, Tang BS, Hon TY, Chan CS, Chan KH, Ng JS, Zheng BJ, Ng WL, Lai RW, Guan Y, Yuen KY, Group HUSS. Clinical progression and viral load in a community outbreak of coronavirus-associated SARS pneumonia: a prospective study. Lancet 2003;361(9371):1767- https://doi.org/10.1016/s0140-6736(03)13412-5
- Gao C, Wang Y, Gu X, Shen X, Zhou D, Zhou S, Huang JA, Cao B, Guo Q, Community- Acquired Pneumonia-China N. Association Between Cardiac Injury and Mortality in Hospitalized Patients Infected With Avian Influenza A (H7N9) Virus. Crit Care Med 2020;48(4):451-458. https://doi.org/10.1097/CCM.0000000000004207
- Flores F, Walter J, Wussler D, Kozhuharov N, Nowak A, Dinort J, Badertscher P, Martin J, Sabti Z, du Fay de Lavallaz J, Nestelberger T, Boeddinghaus J, Zimmermann T, Koechlin L, Glatz B, Czmok R, Michou E, Gualandro DM, Breidthardt T, Mueller C. Direct comparison of high-sensitivity cardiac troponin t and i for prediction of mortality in patients with pneumonia. J Clin Chem Lab Med 2019;2(2):1000131.
- Roffi M, Patrono C, Collet JP, Mueller C, Valgimigli M, Andreotti F, Bax JJ, Borger MA, Brotons C, Chew DP, Gencer B, Hasenfuss G, Kjeldsen K, Lancellotti P, Landmesser U, Mehilli J, Mukherjee D, Storey RF, Windecker S, Group ESCSD. 2015 ESC Guidelines for the management of acute coronary syndromes in patients presenting without persistent ST-segment elevation: Task Force for the Management of Acute Coronary Syndromes in Patients Presenting without Persistent ST-Segment Elevation of the European Society of Cardiology (ESC). Eur Heart J 2016;37(3):267- https://doi.org/10.1093/eurheartj/ehv320
- Ibanez B, James S, Agewall S, Antunes MJ, Bucciarelli-Ducci C, Bueno H, Caforio ALP, Crea F, Goudevenos JA, Halvorsen S, Hindricks G, Kastrati A, Lenzen MJ, Prescott E, Roffi M, Valgimigli M, Varenhorst C, Vranckx P, Widimsky P, Group ESCSD. 2017 ESC Guidelines for the management of acute myocardial infarction in patients presenting with ST- segment elevation: The Task Force for the management of acute myocardial infarction in patients presenting with ST-segment elevation of the European Society of Cardiology (ESC). Eur Heart J 2018;39(2):119-177. https://doi.org/10.1093/eurheartj/ehx393
- Christ-Crain M, Breidthardt T, Stolz D, Zobrist K, Bingisser R, Miedinger D, Leuppi J, Tamm M, Mueller B, Mueller C. Use of B-type natriuretic peptide in the risk stratification of community-acquired pneumonia. J Intern Med 2008;264(2):166- https://doi.org/10.1111/j.1365-2796.2008.01934.x
- Mueller C, Laule-Kilian K, Frana B, Rodriguez D, Scholer A, Schindler C, Perruchoud AP. Use of B-type natriuretic peptide in the management of acute dyspnea in patients with pulmonary disease. Am Heart J 2006;151(2):471- https://doi.org/10.1016/j.ahj.2005.03.036
- Mueller C, McDonald K, de Boer RA, Maisel A, Cleland JGF, Kozhuharov N, Coats AJS, Metra M, Mebazaa A, Ruschitzka F, Lainscak M, Filippatos G, Seferovic PM, Meijers WC, Bayes-Genis A, Mueller T, Richards M, Januzzi JL, Jr., Heart Failure Association of the European Society of C. Heart Failure Association of the European Society of Cardiology practical guidance on the use of natriuretic peptide concentrations. Eur J Heart Fail 2019;21(6):715-731. https://doi.org/10.1002/ejhf.1494
- Giannitsis E, Mair J, Christersson C, Siegbahn A, Huber K, Jaffe AS, Peacock WF, Plebani M, Thygesen K, Mockel M, Mueller C, Lindahl B, Biomarker Study Group of the European Society of Cardiology Acute Cardiovascular Care A. How to use D-dimer in acute cardiovascular care. Eur Heart J Acute Cardiovasc Care 2017;6(1):69- https://doi.org/10.1177/2048872615610870
- Konstantinides SV, Meyer G, Becattini C, Bueno H, Geersing GJ, Harjola VP, Huisman MV, Humbert M, Jennings CS, Jimenez D, Kucher N, Lang IM, Lankeit M, Lorusso R, Mazzolai L, Meneveau N, Ainle FN, Prandoni P, Pruszczyk P, Righini M, Torbicki A, Van Belle E, Zamorano JL, The Task Force for the d, management of acute pulmonary embolism of the European Society of C. 2019 ESC Guidelines for the diagnosis and management of acute pulmonary embolism developed in collaboration with the European Respiratory Society (ERS): The Task Force for the diagnosis and management of acute pulmonary embolism of the European Society of Cardiology (ESC). Eur Respir J 2019;54(3). https://doi.org/10.1183/13993003.01647-2019
- Kearon C, de Wit K, Parpia S, Schulman S, Afilalo M, Hirsch A, Spencer FA, Sharma S, D’Aragon F, Deshaies JF, Le Gal G, Lazo-Langner A, Wu C, Rudd-Scott L, Bates SM, Julian JA, Investigators PES. Diagnosis of Pulmonary Embolism with d-Dimer Adjusted to Clinical Probability. N Engl J Med 2019;381(22):2125- https://doi.org/10.1056/NEJMoa1909159
- van der Hulle T, Cheung WY, Kooij S, Beenen LFM, van Bemmel T, van Es J, Faber LM, Hazelaar GM, Heringhaus C, Hofstee H, Hovens MMC, Kaasjager KAH, van Klink RCJ, Kruip M, Loeffen RF, Mairuhu ATA, Middeldorp S, Nijkeuter M, van der Pol LM, Schol- Gelok S, Ten Wolde M, Klok FA, Huisman MV, group Ys. Simplified diagnostic management of suspected pulmonary embolism (the YEARS study): a prospective, multicentre, cohort study. Lancet 2017;390(10091):289- https://doi.org/10.1016/S0140-6736(17)30885-1
- van der Pol LM, Tromeur C, Bistervels IM, Ni Ainle F, van Bemmel T, Bertoletti L, Couturaud F, van Dooren YPA, Elias A, Faber LM, Hofstee HMA, van der Hulle T, Kruip M, Maignan M, Mairuhu ATA, Middeldorp S, Nijkeuter M, Roy PM, Sanchez O, Schmidt J, Ten Wolde M, Klok FA, Huisman MV, Artemis Study I. Pregnancy-Adapted YEARS Algorithm for Diagnosis of Suspected Pulmonary Embolism. N Engl J Med 2019;380(12):1139-1149. https://doi.org/10.1056/NEJMoa1813865
- Patel AB, Verma A. COVID-19 and Angiotensin-Converting Enzyme Inhibitors and Angiotensin Receptor Blockers: What Is the Evidence? JAMA https://doi.org/10.1001/jama.2020.4812
- Boeddinghaus J, Nestelberger T, Twerenbold R, Neumann JT, Lindahl B, Giannitsis E, Sorensen NA, Badertscher P, Jann JE, Wussler D, Puelacher C, Rubini Gimenez M, Wildi K, Strebel I, Du Fay de Lavallaz J, Selman F, Sabti Z, Kozhuharov N, Potlukova E, Rentsch K, Miro O, Martin-Sanchez FJ, Morawiec B, Parenica J, Lohrmann J, Kloos W, Buser A, Geigy N, Keller DI, Osswald S, Reichlin T, Westermann D, Blankenberg S, Mueller C, Apace B, Investigators T-A. Impact of age on the performance of the ESC 0/1h- algorithms for early diagnosis of myocardial infarction. Eur Heart J 2018;39(42):3780- https://doi.org/10.1093/eurheartj/ehy514
- Nestelberger T, Wildi K, Boeddinghaus J, Twerenbold R, Reichlin T, Gimenez MR, Puelacher C, Jaeger C, Grimm K, Sabti Z, Hillinger P, Kozhuharov N, du Fay de Lavallaz J, Pinck F, Lopez B, Salgado E, Miro O, Bingisser R, Lohrmann J, Osswald S, Mueller C. Characterization of the observe zone of the ESC 2015 high-sensitivity cardiac troponin 0h/1h-algorithm for the early diagnosis of acute myocardial infarction. Int J Cardiol 2016;207:238-45. https://doi.org/10.1016/j.ijcard.2016.01.112
- Twerenbold R, Badertscher P, Boeddinghaus J, Nestelberger T, Wildi K, Puelacher C, Sabti Z, Rubini Gimenez M, Tschirky S, du Fay de Lavallaz J, Kozhuharov N, Sazgary L, Mueller D, Breidthardt T, Strebel I, Flores Widmer D, Shrestha S, Miro O, Martin- Sanchez FJ, Morawiec B, Parenica J, Geigy N, Keller DI, Rentsch K, von Eckardstein A, Osswald S, Reichlin T, Mueller C. 0/1-Hour Triage Algorithm for Myocardial Infarction in Patients With Renal Dysfunction. Circulation 2018;137(5):436- https://doi.org/10.1161/CIRCULATIONAHA.117.028901
- Gluckman TJ. General guidance on deferring non-urgent cv testing and procedures during the COVID-19 pandemic. (March 24, 2020; date last accessed).
- Skulstad H, Cosyns B, Popescu BA, Galderisi M, Di Salvo G, Donal E, Petersen SE, Gimelli A, Haugaa KH, Muraru D, Almeida AG, Schulz-Menger J, Dweck MR, Pontone G, Sade LE, Gerber B, Maurovich-Horvat P, Bharucha T, Cameli M, Magne J, Westwood M, Maurer G. COVID-19 pandemic and cardiac imaging. EACVI recommendations on precautions, indications, prioritisation and protection for patients and healthcare Eur Heart J Cardiovasc Imaging
- https://doi.org/10.1093/ehjci/jeaa072
- Soldati G, Smargiassi A, Inchingolo R, Buonsenso D, Perrone T, Briganti DF, Perlini S, Torri E, Mariani A, Mossolani EE, Tursi F, Mento F, Demi L. Is there a role for lung ultrasound during the COVID-19 pandemic? J Ultrasound Med
- https://doi.org/10.1002/jum.15284
- Choi AD, Abbara S, Branch KR, Feuchtner GM, Ghoshhajra B, Nieman K, Pontone G, Villines TC, Williams MC, Blankstein R. Society of Cardiovascular Computed Tomography Guidance for Use of Cardiac Computed Tomography Amidst the COVID-19 Journal of Cardiovascular Computed
- https://doi.org/10.1016/j.jcct.2020.03.002
- American College of Cardiology. ACR recommendations for the use of chest radiography and computed tomography (ct) for suspected COVID-19 infection. (March 22, 2020; date last accessed). https://www.acr.org/Advocacy-and-Economics/ACR- Position-Statements/Recommendations-for-Chest-Radiography-and-CT-for-Suspected- COVID19-Infection
- Skali H, Murthy VL, Al-Mallah MH, Bateman TM, Beanlands R, Better N, Calnon DA, Dilsizian V, Gimelli A, Pagnanelli R, Polk DM, Soman P, Thompson RC, Einstein AJ, Dorbala S. Guidance and Best Practices for Nuclear Cardiology Laboratories during the Coronavirus Disease 2019 (COVID-19) Pandemic: An Information Statement from ASNC and SNMMI. Zenodo 2020;Preprint. https://doi.org/10.5281/zenodo.3738020
- Society for Cardiovascular Magnetic Resonance. SCMR’s covid-19 preparedness (March 25, 2020; date last accessed). https://scmr.org/page/COVID19
- Ferreira VM, Schulz-Menger J, Holmvang G, Kramer CM, Carbone I, Sechtem U, Kindermann I, Gutberlet M, Cooper LT, Liu P, Friedrich MG. Cardiovascular Magnetic Resonance in Nonischemic Myocardial Inflammation: Expert Recommendations. J Am Coll Cardiol 2018;72(24):3158-3176. https://doi.org/10.1016/j.jacc.2018.09.072
- Stefanini GG, Azzolini E, Condorelli G. Critical Organizational Issues for Cardiologists in the COVID-19 Outbreak: A Frontline Experience From Milan, Italy. Circulation
- https://doi.org/10.1161/CIRCULATIONAHA.120.047070
- Neumann FJ, Sousa-Uva M, Ahlsson A, Alfonso F, Banning AP, Benedetto U, Byrne RA, Collet JP, Falk V, Head SJ, Juni P, Kastrati A, Koller A, Kristensen SD, Niebauer J, Richter DJ, Seferovic PM, Sibbing D, Stefanini GG, Windecker S, Yadav R, Zembala MO, Group 2018 ESC/EACTS Guidelines on myocardial revascularization. Eur Heart J 2019;40(2):87-165. https://doi.org/10.1093/eurheartj/ehy394
- Baumgartner H, Falk V, Bax JJ, De Bonis M, Hamm C, Holm PJ, Iung B, Lancellotti P, Lansac E, Rodriguez Munoz D, Rosenhek R, Sjogren J, Tornos Mas P, Vahanian A, Walther T, Wendler O, Windecker S, Zamorano JL, Group ESCSD. 2017 ESC/EACTS Guidelines for the management of valvular heart disease. Eur Heart J 2017;38(36):2739-2791. https://doi.org/10.1093/eurheartj/ehx391
- Kucharski AJ, Russell TW, Diamond C, Liu Y, Edmunds J, Funk S, Eggo RM, Sun F, Jit M, Munday JD. Early dynamics of transmission and control of COVID-19: a mathematical modelling study. The lancet infectious diseases 2020.
- Mebazaa A, Combes A, van Diepen S, Hollinger A, Katz JN, Landoni G, Hajjar LA, Lassus J, Lebreton G, Montalescot G, Park JJ, Price S, Sionis A, Yannopolos D, Harjola VP, Levy B, Thiele H. Management of cardiogenic shock complicating myocardial infarction. Intensive Care Med 2018;44(6):760-773. https://doi.org/10.1007/s00134-018-5214- 9
- Perkins GD, Olasveengen TM, Maconochie I, Soar J, Wyllie J, Greif R, Lockey A, Semeraro F, Van de Voorde P, Lott C, Monsieurs KG, Nolan JP, European Resuscitation C. European Resuscitation Council Guidelines for Resuscitation: 2017 update. Resuscitation 2018;123:43-50. https://doi.org/10.1016/j.resuscitation.2017.12.007
- Christian MD, Hawryluck L, Wax RS, Cook T, Lazar NM, Herridge MS, Muller MP, Gowans DR, Fortier W, Burkle FM. Development of a triage protocol for critical care during an influenza pandemic. CMAJ 2006;175(11):1377-
- https://doi.org/10.1503/cmaj.060911
- Deng SQ, Peng HJ. Characteristics of and Public Health Responses to the Coronavirus Disease 2019 Outbreak in China. J Clin Med
- 2020;9(2). https://doi.org/10.3390/jcm9020575
- Basille D, Plouvier N, Trouve C, Duhaut P, Andrejak C, Jounieaux V. Non-steroidal Anti-inflammatory Drugs may Worsen the Course of Community-Acquired Pneumonia: A Cohort Study. Lung 2017;195(2):201-208. https://doi.org/10.1007/s00408-016- 9973-1
- Douglas I, Evans S, Smeeth L. Effect of statin treatment on short term mortality after pneumonia episode: cohort study. BMJ 2011;342:d1642. https://doi.org/10.1136/bmj.d1642
- Fleming DM, Verlander NQ, Elliot AJ, Zhao H, Gelb D, Jehring D, Nguyen-Van-Tam JS. An assessment of the effect of statin use on the incidence of acute respiratory infections in England during winters 1998-1999 to 2005-2006. Epidemiol Infect 2010; 138(9): 1281-8. https://doi.org/10.1017/S0950268810000105
- Xu L, Liu J, Lu M, Yang D, Zheng X. Liver injury during highly pathogenic human coronavirus infections. Liver Int 2020. https://doi.org/10.1111/liv.14435
- Knuuti J, Wijns W, Saraste A, Capodanno D, Barbato E, Funck-Brentano C, Prescott E, Storey RF, Deaton C, Cuisset T, Agewall S, Dickstein K, Edvardsen T, Escaned J, Gersh BJ, Svitil P, Gilard M, Hasdai D, Hatala R, Mahfoud F, Masip J, Muneretto C, Valgimigli M, Achenbach S, Bax JJ, Group ESCSD. 2019 ESC Guidelines for the diagnosis and management of chronic coronary syndromes. Eur Heart J 2020;41(3):407- https://doi.org/10.1093/eurheartj/ehz425
- Maron DJ, Hochman JS, Reynolds HR, Bangalore S, O’Brien SM, Boden WE, Chaitman BR, Senior R, Lopez-Sendon J, Alexander KP, Lopes RD, Shaw LJ, Berger JS, Newman JD, Sidhu MS, Goodman SG, Ruzyllo W, Gosselin G, Maggioni AP, White HD, Bhargava B, Min JK, Mancini GBJ, Berman DS, Picard MH, Kwong RY, Ali ZA, Mark DB, Spertus JA, Krishnan MN, Elghamaz A, Moorthy N, Hueb WA, Demkow M, Mavromatis K, Bockeria O, Peteiro J, Miller TD, Szwed H, Doerr R, Keltai M, Selvanayagam JB, Steg PG, Held C, Kohsaka S, Mavromichalis S, Kirby R, Jeffries NO, Harrell FE, Jr., Rockhold FW, Broderick S, Ferguson TB, Jr., Williams DO, Harrington RA, Stone GW, Rosenberg Y, Group IR. Initial Invasive or Conservative Strategy for Stable Coronary Disease. N Engl J Med 2020;382(15):1395-1407. https://doi.org/10.1056/NEJMoa1915922
- Li B, Yang J, Zhao F, Zhi L, Wang X, Liu L, Bi Z, Zhao Y. Prevalence and impact of cardiovascular metabolic diseases on COVID-19 in China. Clin Res Cardiol
- https://doi.org/10.1007/s00392-020-01626-9
- Yang W, Cao Q, Qin L, Wang X, Cheng Z, Pan A, Dai J, Sun Q, Zhao F, Qu J, Yan F. Clinical characteristics and imaging manifestations of the 2019 novel coronavirus disease (COVID-19):A multi-center study in Wenzhou city, Zhejiang, China. J Infect 2020;80(4):388-393. https://doi.org/10.1016/j.jinf.2020.02.016
- Celutkiene J, Lainscak M, Anderson L, Gayat E, Grapsa J, Harjola VP, Manka R, Nihoyannopoulos P, Filardi PP, Vrettou R, Anker SD, Filippatos G, Mebazaa A, Metra M, Piepoli M, Ruschitzka F, Zamorano JL, Rosano G, Seferovic P. Imaging in patients with suspected acute heart failure: timeline approach position statement on behalf of the Heart Failure Association of the European Society of Cardiology. Eur J Heart Fail 2020;22(2):181-195. https://doi.org/10.1002/ejhf.1678
- Furuhashi M, Moniwa N, Mita T, Fuseya T, Ishimura S, Ohno K, Shibata S, Tanaka M, Watanabe Y, Akasaka H, Ohnishi H, Yoshida H, Takizawa H, Saitoh S, Ura N, Shimamoto K, Miura T. Urinary angiotensin-converting enzyme 2 in hypertensive patients may be increased by olmesartan, an angiotensin II receptor blocker. Am J Hypertens 2015;28(1):15-21. https://doi.org/10.1093/ajh/hpu086
- Halliday BP, Wassall R, Lota AS, Khalique Z, Gregson J, Newsome S, Jackson R, Rahneva T, Wage R, Smith G, Venneri L, Tayal U, Auger D, Midwinter W, Whiffin N, Rajani R, Dungu JN, Pantazis A, Cook SA, Ware JS, Baksi AJ, Pennell DJ, Rosen SD, Cowie MR, Cleland JGF, Prasad SK. Withdrawal of pharmacological treatment for heart failure in patients with recovered dilated cardiomyopathy (TRED-HF): an open-label, pilot, randomised trial. The Lancet 2019;393(10166):61- https://doi.org/10.1016/S0140-6736(18)32484-X
- Seferovic PM, Ponikowski P, Anker SD, Bauersachs J, Chioncel O, Cleland JGF, de Boer RA, Drexel H, Ben Gal T, Hill L, Jaarsma T, Jankowska EA, Anker MS, Lainscak M, Lewis BS, McDonagh T, Metra M, Milicic D, Mullens W, Piepoli MF, Rosano G, Ruschitzka F, Volterrani M, Voors AA, Filippatos G, Coats AJS. Clinical practice update on heart failure 2019: pharmacotherapy, procedures, devices and patient management. An expert consensus meeting report of the Heart Failure Association of the European Society of Eur J Heart Fail 2019;21(10):1169-1186. https://doi.org/10.1002/ejhf.1531
- Kumar D, Tellier R, Draker R, Levy G, Humar A. Severe Acute Respiratory Syndrome (SARS) in a liver transplant recipient and guidelines for donor SARS screening. Am J Transplant 2003;3(8):977-81. https://doi.org/10.1034/j.1600-6143.2003.00197.x
- AlGhamdi M, Mushtaq F, Awn N, Shalhoub S. MERS CoV infection in two renal transplant recipients: case report. Am J Transplant 2015;15(4):1101- https://doi.org/10.1111/ajt.13085
- Li F, Cai J, Dong N. First Cases of COVID-19 in Heart Transplantation From China. The Journal of Heart and Lung Transplantation. https://doi.org/10.1016/j.healun.2020.03.006
- Ren Z-L, Hu R, Wang Z-W, Zhang M, Ruan Y-L, Wu Z-Y, Wu H-B, Hu X-P, Hu Z-P, Ren W, Li L-C, Dai F-F, Liu H, Cai X. Epidemiological and clinical characteristics of heart transplant recipients during the 2019 coronavirus outbreak in Wuhan, China: A descriptive survey report. The Journal of Heart and Lung
- https://doi.org/10.1016/j.healun.2020.03.008
- Mehta P, McAuley DF, Brown M, Sanchez E, Tattersall RS, Manson JJ. COVID-19: consider cytokine storm syndromes and immunosuppression. The Lancet 2020;395(10229):1033-1034. https://doi.org/10.1016/S0140-6736(20)30628-0
- Rosenhek R, Binder T, Porenta G, Lang I, Christ G, Schemper M, Maurer G, Baumgartner H. Predictors of outcome in severe, asymptomatic aortic stenosis. N Engl J Med 2000;343(9):611-7. https://doi.org/10.1056/NEJM200008313430903
- Rosenhek R, Zilberszac R, Schemper M, Czerny M, Mundigler G, Graf S, Bergler-Klein J, Grimm M, Gabriel H, Maurer G. Natural history of very severe aortic stenosis. Circulation 2010;121(1):151- https://doi.org/10.1161/CIRCULATIONAHA.109.894170
- Zlotnick DM, Ouellette ML, Malenka DJ, DeSimone JP, Leavitt BJ, Helm RE, Olmstead EM, Costa SP, DiScipio AW, Likosky DS, Schmoker JD, Quinn RD, Sisto D, Klemperer JD, Sardella GL, Baribeau YR, Frumiento C, Brown JR, O’Rourke DJ, Northern New England Cardiovascular Disease Study G. Effect of preoperative pulmonary hypertension on outcomes in patients with severe aortic stenosis following surgical aortic valve Am J Cardiol 2013;112(10):1635-40. https://doi.org/10.1016/j.amjcard.2013.07.025
- Bergler-Klein J, Klaar U, Heger M, Rosenhek R, Mundigler G, Gabriel H, Binder T, Pacher R, Maurer G, Baumgartner H. Natriuretic peptides predict symptom-free survival and postoperative outcome in severe aortic stenosis. Circulation 2004;109(19):2302-8. https://doi.org/10.1161/01.CIR.0000126825.50903.18
- Chin CW, Shah AS, McAllister DA, Joanna Cowell S, Alam S, Langrish JP, Strachan FE, Hunter AL, Maria Choy A, Lang CC, Walker S, Boon NA, Newby DE, Mills NL, Dweck MR. High-sensitivity troponin I concentrations are a marker of an advanced hypertrophic response and adverse outcomes in patients with aortic stenosis. Eur Heart J 2014;35(34):2312-21. https://doi.org/10.1093/eurheartj/ehu189
- Clavel MA, Malouf J, Michelena HI, Suri RM, Jaffe AS, Mahoney DW, Enriquez-Sarano B-type natriuretic peptide clinical activation in aortic stenosis: impact on long-term survival. J Am Coll Cardiol 2014;63(19):2016-25. https://doi.org/10.1016/j.jacc.2014.02.581
- Otto CM, Prendergast B. Aortic-valve stenosis–from patients at risk to severe valve N Engl J Med 2014;371(8):744-56. https://doi.org/10.1056/NEJMra1313875
- Yang J, Zheng Y, Gou X, Pu K, Chen Z, Guo Q, Ji R, Wang H, Wang Y, Zhou Y. Prevalence of comorbidities in the novel Wuhan coronavirus (COVID-19) infection: a systematic review and meta-analysis. Int J Infect Dis https://doi.org/10.1016/j.ijid.2020.03.017
- Leon MB, Smith CR, Mack MJ, Makkar RR, Svensson LG, Kodali SK, Thourani VH, Tuzcu EM, Miller DC, Herrmann HC, Doshi D, Cohen DJ, Pichard AD, Kapadia S, Dewey T, Babaliaros V, Szeto WY, Williams MR, Kereiakes D, Zajarias A, Greason KL, Whisenant BK, Hodson RW, Moses JW, Trento A, Brown DL, Fearon WF, Pibarot P, Hahn RT, Jaber WA, Anderson WN, Alu MC, Webb JG, Investigators P. Transcatheter or Surgical Aortic- Valve Replacement in Intermediate-Risk Patients. N Engl J Med 2016;374(17):1609- https://doi.org/10.1056/NEJMoa1514616
- Makkar RR, Thourani VH, Mack MJ, Kodali SK, Kapadia S, Webb JG, Yoon SH, Trento A, Svensson LG, Herrmann HC, Szeto WY, Miller DC, Satler L, Cohen DJ, Dewey TM, Babaliaros V, Williams MR, Kereiakes DJ, Zajarias A, Greason KL, Whisenant BK, Hodson RW, Brown DL, Fearon WF, Russo MJ, Pibarot P, Hahn RT, Jaber WA, Rogers E, Xu K, Wheeler J, Alu MC, Smith CR, Leon MB, Investigators P. Five-Year Outcomes of Transcatheter or Surgical Aortic-Valve Replacement. N Engl J Med 2020;382(9):799- https://doi.org/10.1056/NEJMoa1910555
- Mack MJ, Leon MB, Thourani VH, Makkar R, Kodali SK, Russo M, Kapadia SR, Malaisrie SC, Cohen DJ, Pibarot P, Leipsic J, Hahn RT, Blanke P, Williams MR, McCabe JM, Brown DL, Babaliaros V, Goldman S, Szeto WY, Genereux P, Pershad A, Pocock SJ, Alu MC, Webb JG, Smith CR, Investigators P. Transcatheter Aortic-Valve Replacement with a Balloon-Expandable Valve in Low-Risk Patients. N Engl J Med 2019;380(18):1695- https://doi.org/10.1056/NEJMoa1814052
- Popma JJ, Deeb GM, Yakubov SJ, Mumtaz M, Gada H, O’Hair D, Bajwa T, Heiser JC, Merhi W, Kleiman NS, Askew J, Sorajja P, Rovin J, Chetcuti SJ, Adams DH, Teirstein PS, Zorn GL, 3rd, Forrest JK, Tchetche D, Resar J, Walton A, Piazza N, Ramlawi B, Robinson N, Petrossian G, Gleason TG, Oh JK, Boulware MJ, Qiao H, Mugglin AS, Reardon MJ, Evolut Low Risk Trial I. Transcatheter Aortic-Valve Replacement with a Self-Expanding Valve in Low-Risk Patients. N Engl J Med 2019;380(18):1706- https://doi.org/10.1056/NEJMoa1816885
- Arora S, Strassle PD, Kolte D, Ramm CJ, Falk K, Jack G, Caranasos TG, Cavender MA, Rossi JS, Vavalle JP. Length of Stay and Discharge Disposition After Transcatheter Versus Surgical Aortic Valve Replacement in the United States. Circ Cardiovasc Interv 2018;11(9):e006929. https://doi.org/10.1161/CIRCINTERVENTIONS.118.006929.
- Ponikowski P, Voors AA, Anker SD, Bueno H, Cleland JGF, Coats AJS, Falk V, Gonzalez- Juanatey JR, Harjola VP, Jankowska EA, Jessup M, Linde C, Nihoyannopoulos P, Parissis JT, Pieske B, Riley JP, Rosano GMC, Ruilope LM, Ruschitzka F, Rutten FH, van der Meer P, Group ESCSD. 2016 ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure: The Task Force for the diagnosis and treatment of acute and chronic heart failure of the European Society of Cardiology (ESC)Developed with the special contribution of the Heart Failure Association (HFA) of the ESC. Eur Heart J 2016;37(27):2129-2200. https://doi.org/10.1093/eurheartj/ehw128
- Asgar AW, Mack MJ, Stone GW. Secondary mitral regurgitation in heart failure: pathophysiology, prognosis, and therapeutic considerations. J Am Coll Cardiol 2015;65(12):1231-1248. https://doi.org/10.1016/j.jacc.2015.02.009
- Kang DH, Park SJ, Shin SH, Hong GR, Lee S, Kim MS, Yun SC, Song JM, Park SW, Kim JJ. Angiotensin Receptor Neprilysin Inhibitor for Functional Mitral Regurgitation. Circulation 2019;139(11):1354-
- https://doi.org/10.1161/CIRCULATIONAHA.118.037077
- Zilberszac R, Heinze G, Binder T, Laufer G, Gabriel H, Rosenhek R. Long-Term Outcome of Active Surveillance in Severe But Asymptomatic Primary Mitral JACC Cardiovasc Imaging 2018;11(9):1213-
- https://doi.org/10.1016/j.jcmg.2018.05.014
- Sorajja P, Vemulapalli S, Feldman T, Mack M, Holmes DR, Jr., Stebbins A, Kar S, Thourani V, Ailawadi G. Outcomes With Transcatheter Mitral Valve Repair in the United States: An STS/ACC TVT Registry Report. J Am Coll Cardiol 2017;70(19):2315- https://doi.org/10.1016/j.jacc.2017.09.015
- Zhang JJ, Dong X, Cao YY, Yuan YD, Yang YB, Yan YQ, Akdis CA, Gao YD. Clinical characteristics of 140 patients infected with SARS-CoV-2 in Wuhan, China. Allergy https://doi.org/10.1111/all.14238
- Williams B, Mancia G, Spiering W, Agabiti Rosei E, Azizi M, Burnier M, Clement DL, Coca A, de Simone G, Dominiczak A, Kahan T, Mahfoud F, Redon J, Ruilope L, Zanchetti A, Kerins M, Kjeldsen SE, Kreutz R, Laurent S, Lip GYH, McManus R, Narkiewicz K, Ruschitzka F, Schmieder RE, Shlyakhto E, Tsioufis C, Aboyans V, Desormais I, Group 2018 ESC/ESH Guidelines for the management of arterial hypertension. Eur Heart J 2018;39(33):3021-3104. https://doi.org/10.1093/eurheartj/ehy339
- Sommerstein R, Grani C. Rapid Response: Re: Preventing a covid-19 pandemic: ACE inhibitors as a potential risk factor for fatal Covid-19. BMJ 2020;368:m810. https://doi.org/10.1136/bmj.m810
- Chen Y, Guo Y, Pan Y, Zhao ZJ. Structure analysis of the receptor binding of 2019- Biochem Biophys Res Commun 2020. https://doi.org/10.1016/j.bbrc.2020.02.071
- Burrell LM, Risvanis J, Kubota E, Dean RG, MacDonald PS, Lu S, Tikellis C, Grant SL, Lew RA, Smith AI, Cooper ME, Johnston CI. Myocardial infarction increases ACE2 expression in rat and humans. Eur Heart J 2005;26(4):369-75; discussion 322- https://doi.org/10.1093/eurheartj/ehi114
- Ishiyama Y, Gallagher PE, Averill DB, Tallant EA, Brosnihan KB, Ferrario CM. Upregulation of angiotensin-converting enzyme 2 after myocardial infarction by blockade of angiotensin II receptors. Hypertension 2004;43(5):970- https://doi.org/10.1161/01.HYP.0000124667.34652.1a
- Imai Y, Kuba K, Rao S, Huan Y, Guo F, Guan B, Yang P, Sarao R, Wada T, Leong-Poi H, Crackower MA, Fukamizu A, Hui CC, Hein L, Uhlig S, Slutsky AS, Jiang C, Penninger JM. Angiotensin-converting enzyme 2 protects from severe acute lung failure. Nature 2005;436(7047):112-6. https://doi.org/10.1038/nature03712
- Kuba K, Imai Y, Rao S, Gao H, Guo F, Guan B, Huan Y, Yang P, Zhang Y, Deng W, Bao L, Zhang B, Liu G, Wang Z, Chappell M, Liu Y, Zheng D, Leibbrandt A, Wada T, Slutsky AS, Liu D, Qin C, Jiang C, Penninger JM. A crucial role of angiotensin converting enzyme 2 (ACE2) in SARS coronavirus-induced lung injury. Nat Med 2005;11(8):875- https://doi.org/10.1038/nm1267
- Rodrigues Prestes TR, Rocha NP, Miranda AS, Teixeira AL, Simoes ESAC. The Anti- Inflammatory Potential of ACE2/Angiotensin-(1-7)/Mas Receptor Axis: Evidence from Basic and Clinical Research. Curr Drug Targets 2017;18(11):1301-
- https://doi.org/10.2174/1389450117666160727142401
- gov [Internet]. Bethesda (MD): National Library of Medicine (US). Identifier NCT04287686, Recombinant Human Angiotensin-converting Enzyme 2 (rhACE2) as a Treatment for Patients With COVID-19. (March 17, 2020; date last accessed). https://clinicaltrials.gov/ct2/show/NCT04287686
- Gurwitz D. Angiotensin receptor blockers as tentative SARS-CoV-2 therapeutics. Drug Dev Res 2020. https://doi.org/10.1002/ddr.21656
- de Simone G, ESC Council on Hypertension, On behalf of the Nucleus Members. Position Statement of the ESC Council on Hypertension on ACE-Inhibitors and Angiotensin Receptor Blockers. (March 13, 2020; date last accessed). https://www.escardio.org/Councils/Council-on-Hypertension-(CHT)/News/position- statement-of-the-esc-council-on-hypertension-on-ace-inhibitors-and-ang
- Lip GYH, Coca A, Kahan T, Boriani G, Manolis AS, Olsen MH, Oto A, Potpara TS, Steffel J, Marin F, de Oliveira Figueiredo MJ, de Simone G, Tzou WS, Chiang CE, Williams B, Reviewers, Dan GA, Gorenek B, Fauchier L, Savelieva I, Hatala R, van Gelder I, Brguljan- Hitij J, Erdine S, Lovic D, Kim YH, Salinas-Arce J, Field M. Hypertension and cardiac arrhythmias: a consensus document from the European Heart Rhythm Association (EHRA) and ESC Council on Hypertension, endorsed by the Heart Rhythm Society (HRS), Asia-Pacific Heart Rhythm Society (APHRS) and Sociedad Latinoamericana de Estimulacion Cardiaca y Electrofisiologia (SOLEACE). Europace 2017;19(6):891- https://doi.org/10.1093/europace/eux091
- Tsang OT, Chau TN, Choi KW, Tso EY, Lim W, Chiu MC, Tong WL, Lee PO, Lam BH, Ng TK, Lai JY, Yu WC, Lai ST. Coronavirus-positive nasopharyngeal aspirate as predictor for severe acute respiratory syndrome mortality. Emerg Infect Dis 2003;9(11):1381- https://doi.org/10.3201/eid0911.030400
- Chen D, Li X, Song Q, Hu C, Su F, Dai J. Hypokalemia and Clinical Implications in Patients with Coronavirus Disease 2019 (COVID-19). medRxiv 2020:2020.02.27.20028530. https://doi.org/10.1101/2020.02.27.20028530
- Danzi GB, Loffi M, Galeazzi G, Gherbesi E. Acute pulmonary embolism and COVID-19 pneumonia: a random association? Eur Heart J https://doi.org/10.1093/eurheartj/ehaa254
- Xie Y, Wang X, Yang P, Zhang S. COVID-19 Complicated by Acute Pulmonary Radiology: Cardiothoracic Imaging 2020;2(2):e200067. https://doi.org/10.1148/ryct.2020200067
- Chen J, Wang X, Zhang S, Liu B, Wu X, Wang Y, Wang X, Yang M, Sung J, Xie Y. Findings of Acute Pulmonary Embolism in COVID-19 Patients. The Lancet
- 2020;Preprints. https://doi.org/%20http://dx.doi.org/10.2139/ssrn.3548771
- Huisman MV, Barco S, Cannegieter SC, Le Gal G, Konstantinides SV, Reitsma PH, Rodger M, Vonk Noordegraaf A, Klok FA. Pulmonary embolism. Nat Rev Dis Primers 2018;4:18028. https://doi.org/10.1038/nrdp.2018.28
- Cardiac Society of Australia and New Zealand. COVID-19 resources. (April 1, 2020; date last accessed). https://www.csanz.edu.au/resources/
- Hearth Rythm Society. HRS COVID-19 Task Force Message. (March 20, 2020; date last accessed). https://www.hrsonline.org/COVID19-Challenges-Solutions/Message
- National Health Society. NHS Clinical guide for the management of cardiology patients during the coronavirus pandemic. (April 1, 2020; date last accessed). https://www.england.nhs.uk/coronavirus/publication/specialty-guides/
- Kirchhof P, Benussi S, Kotecha D, Ahlsson A, Atar D, Casadei B, Castella M, Diener HC, Heidbuchel H, Hendriks J, Hindricks G, Manolis AS, Oldgren J, Popescu BA, Schotten U, Van Putte B, Vardas P, Agewall S, Camm J, Baron Esquivias G, Budts W, Carerj S, Casselman F, Coca A, De Caterina R, Deftereos S, Dobrev D, Ferro JM, Filippatos G, Fitzsimons D, Gorenek B, Guenoun M, Hohnloser SH, Kolh P, Lip GY, Manolis A, McMurray J, Ponikowski P, Rosenhek R, Ruschitzka F, Savelieva I, Sharma S, Suwalski P, Tamargo JL, Taylor CJ, Van Gelder IC, Voors AA, Windecker S, Zamorano JL, Zeppenfeld
- 2016 ESC Guidelines for the management of atrial fibrillation developed in collaboration with EACTS. Europace 2016;18(11):1609-1678. https://doi.org/10.1093/europace/euw295
- Brugada J, Katritsis DG, Arbelo E, Arribas F, Bax JJ, Blomstrom-Lundqvist C, Calkins H, Corrado D, Deftereos SG, Diller GP, Gomez-Doblas JJ, Gorenek B, Grace A, Ho SY, Kaski JC, Kuck KH, Lambiase PD, Sacher F, Sarquella-Brugada G, Suwalski P, Zaza A, Group 2019 ESC Guidelines for the management of patients with supraventricular tachycardiaThe Task Force for the management of patients with supraventricular tachycardia of the European Society of Cardiology (ESC). Eur Heart J 2020;41(5):655- 720. https://doi.org/10.1093/eurheartj/ehz467
- Priori SG, Blomstrom-Lundqvist C, Mazzanti A, Blom N, Borggrefe M, Camm J, Elliott PM, Fitzsimons D, Hatala R, Hindricks G, Kirchhof P, Kjeldsen K, Kuck KH, Hernandez- Madrid A, Nikolaou N, Norekval TM, Spaulding C, Van Veldhuisen DJ, Group ESCSD. 2015 ESC Guidelines for the management of patients with ventricular arrhythmias and the prevention of sudden cardiac death: The Task Force for the Management of Patients with Ventricular Arrhythmias and the Prevention of Sudden Cardiac Death of the European Society of Cardiology (ESC). Endorsed by: Association for European Paediatric and Congenital Cardiology (AEPC). Eur Heart J 2015;36(41):2793- https://doi.org/10.1093/eurheartj/ehv316
- Monsieurs KG, Nolan JP, Bossaert LL, Greif R, Maconochie IK, Nikolaou NI, Perkins GD, Soar J, Truhlar A, Wyllie J, Zideman DA, Group ERCGW. European Resuscitation Council Guidelines for Resuscitation 2015: Section 1. Executive summary. Resuscitation 2015;95:1-80. https://doi.org/10.1016/j.resuscitation.2015.07.038
- Priori SG, Wilde AA, Horie M, Cho Y, Behr ER, Berul C, Blom N, Brugada J, Chiang CE, Huikuri H, Kannankeril P, Krahn A, Leenhardt A, Moss A, Schwartz PJ, Shimizu W, Tomaselli G, Tracy C, Document R, Ackerman M, Belhassen B, Estes NA, 3rd, Fatkin D, Kalman J, Kaufman E, Kirchhof P, Schulze-Bahr E, Wolpert C, Vohra J, Refaat M, Etheridge SP, Campbell RM, Martin ET, Quek SC, Heart Rhythm S, European Heart Rhythm A, Asia Pacific Heart Rhythm S. Executive summary: HRS/EHRA/APHRS expert consensus statement on the diagnosis and management of patients with inherited primary arrhythmia syndromes. Europace 2013;15(10):1389- https://doi.org/10.1093/europace/eut272
- European Society of Cardiology, European Heart Rhythm A, Brignole M, Auricchio A, Baron-Esquivias G, Bordachar P, Boriani G, Breithardt OA, Cleland J, Deharo JC, Delgado V, Elliott PM, Gorenek B, Israel CW, Leclercq C, Linde C, Mont L, Padeletti L, Sutton R, Vardas PE. 2013 ESC guidelines on cardiac pacing and cardiac resynchronization therapy: the task force on cardiac pacing and resynchronization therapy of the European Society of Cardiology (ESC). Developed in collaboration with the European Heart Rhythm Association (EHRA). Europace 2013;15(8):1070- https://doi.org/10.1093/europace/eut206
- Boriani G, Fauchier L, Aguinaga L, Beattie JM, Blomstrom Lundqvist C, Cohen A, Dan GA, Genovesi S, Israel C, Joung B, Kalarus Z, Lampert R, Malavasi VL, Mansourati J, Mont L, Potpara T, Thornton A, Lip GYH, Group ESCSD. European Heart Rhythm Association (EHRA) consensus document on management of arrhythmias and cardiac electronic devices in the critically ill and post-surgery patient, endorsed by Heart Rhythm Society (HRS), Asia Pacific Heart Rhythm Society (APHRS), Cardiac Arrhythmia Society of Southern Africa (CASSA), and Latin American Heart Rhythm Society (LAHRS). Europace 2019;21(1):7-8. https://doi.org/10.1093/europace/euy110
- Ambrus DB, Benjamin EJ, Bajwa EK, Hibbert KA, Walkey AJ. Risk factors and outcomes associated with new-onset atrial fibrillation during acute respiratory distress J Crit Care 2015;30(5):994-7. https://doi.org/10.1016/j.jcrc.2015.06.003
- Klein Klouwenberg PM, Frencken JF, Kuipers S, Ong DS, Peelen LM, van Vught LA, Schultz MJ, van der Poll T, Bonten MJ, Cremer OL, * MC. Incidence, Predictors, and Outcomes of New-Onset Atrial Fibrillation in Critically Ill Patients with Sepsis. A Cohort Am J Respir Crit Care Med 2017;195(2):205-
- https://doi.org/10.1164/rccm.201603-0618OC
- Walkey AJ, Hammill BG, Curtis LH, Benjamin EJ. Long-term outcomes following development of new-onset atrial fibrillation during sepsis. Chest 2014;146(5):1187- https://doi.org/10.1378/chest.14-0003
- Madjid M, Connolly AT, Nabutovsky Y, Safavi-Naeini P, Razavi M, Miller CC. Effect of High Influenza Activity on Risk of Ventricular Arrhythmias Requiring Therapy in Patients With Implantable Cardiac Defibrillators and Cardiac Resynchronization Therapy Defibrillators. Am J Cardiol 2019;124(1):44-
- https://doi.org/10.1016/j.amjcard.2019.04.011
- Wu C-I, Postema PG, Arbelo E, Behr ER, Bezzina CR, Napolitano C, Robyns T, Probst V, Schulze-Bahr E, Remme CA, Wilde AAM. SARS-CoV-2, COVID-19 and inherited arrhythmia syndromes. Heart Rhythm. https://doi.org/10.1016/j.hrthm.2020.03.024
- Chang D, Saleh M, Garcia-Bengo Y, Choi E, Epstein L, Willner J. COVID-19 Infection Unmasking Brugada Syndrome. HeartRhythm Case https://doi.org/10.1016/j.hrcr.2020.03.012
- Alexander LK, Keene BW, Yount BL, Geratz JD, Small JD, Baric RS. ECG changes after rabbit coronavirus infection. J Electrocardiol 1999;32(1):21- https://doi.org/10.1016/s0022-0736(99)90018-3
- Wang M, Cao R, Zhang L, Yang X, Liu J, Xu M, Shi Z, Hu Z, Zhong W, Xiao G. Remdesivir and chloroquine effectively inhibit the recently emerged novel coronavirus (2019- nCoV) in vitro. Cell Research 2020;30(3):269-271. https://doi.org/10.1038/s41422- 020-0282-0
- Yao X, Ye F, Zhang M, Cui C, Huang B, Niu P, Liu X, Zhao L, Dong E, Song C, Zhan S, Lu R, Li H, Tan W, Liu D. In Vitro Antiviral Activity and Projection of Optimized Dosing Design of Hydroxychloroquine for the Treatment of Severe Acute Respiratory Syndrome Coronavirus 2 (SARS-CoV-2). Clinical Infectious Diseases https://doi.org/10.1093/cid/ciaa237
- Gautret P, Lagier J-C, Parola P, Hoang VT, Meddeb L, Mailhe M, Doudier B, Courjon J, Giordanengo V, Vieira VE, Dupont HT, Honoré S, Colson P, Chabrière E, La Scola B, Rolain J-M, Brouqui P, Raoult D. Hydroxychloroquine and azithromycin as a treatment of COVID-19: results of an open-label non-randomized clinical trial. International Journal of Antimicrobial Agents 2020:105949. https://doi.org/https://doi.org/10.1016/j.ijantimicag.2020.10594
- Colson P, Rolain J-M, Lagier J-C, Brouqui P, Raoult D. Chloroquine and hydroxychloroquine as available weapons to fight COVID-19. International Journal of Antimicrobial Agents 2020:105932. https://doi.org/10.1016/j.ijantimicag.2020.105932
- Smith T, Bushek J, Prosser T. COVID-19 Drug Therapy – Potential Options. (March 26, 2020; date last accessed). https://www.elsevier.com/connect/coronavirus- information-center
- Gautret P, Lagier JC, Parola P, Hoang VT, Meddeb L, Mailhe M, Doudier B, Courjon J, Giordanengo V, Vieira VE, Dupont HT, Honore S, Colson P, Chabriere E, La Scola B, Rolain JM, Brouqui P, Raoult D. Hydroxychloroquine and azithromycin as a treatment of COVID-19: results of an open-label non-randomized clinical trial. Int J Antimicrob Agents 2020:105949. https://doi.org/10.1016/j.ijantimicag.2020.105949
- Haeusler IL, Chan XHS, Guérin PJ, White NJ. The arrhythmogenic cardiotoxicity of the quinoline and structurally related antimalarial drugs: a systematic review. BMC Medicine 2018;16(1):200. https://doi.org/10.1186/s12916-018-1188-2
- de Wilde AH, Jochmans D, Posthuma CC, Zevenhoven-Dobbe JC, van Nieuwkoop S, Bestebroer TM, van den Hoogen BG, Neyts J, Snijder EJ. Screening of an FDA-Approved Compound Library Identifies Four Small-Molecule Inhibitors of Middle East Respiratory Syndrome Coronavirus Replication in Cell Culture. Antimicrobial Agents and Chemotherapy 2014;58(8):4875-4884. https://doi.org/10.1128/aac.03011-14
- Chan JF-W, Yao Y, Yeung M-L, Deng W, Bao L, Jia L, Li F, Xiao C, Gao H, Yu P, Cai J-P, Chu H, Zhou J, Chen H, Qin C, Yuen K-Y. Treatment With Lopinavir/Ritonavir or Interferon-β1b Improves Outcome of MERS-CoV Infection in a Nonhuman Primate Model of Common Marmoset. The Journal of Infectious Diseases 2015;212(12):1904- https://doi.org/10.1093/infdis/jiv392
- Arabi YM, Alothman A, Balkhy HH, Al-Dawood A, AlJohani S, Al Harbi S, Kojan S, Al Jeraisy M, Deeb AM, Assiri AM, Al-Hameed F, AlSaedi A, Mandourah Y, Almekhlafi GA, Sherbeeni NM, Elzein FE, Memon J, Taha Y, Almotairi A, Maghrabi KA, Qushmaq I, Al Bshabshe A, Kharaba A, Shalhoub S, Jose J, Fowler RA, Hayden FG, Hussein MA, Arabi YM, Alothman A, Balkhy HH, Al-Dawood A, AlJohani S, Al Harbi S, Kojan S, Al Jeraisy M, Deeb AM, Jose J, Hussein MA, Al Muhaidib M, Sadat M, Al Anizi H, Dael R, Assiri AM, AlMazroa M, Asiri A, Memish ZA, Ghazal SS, Alfaraj SH, Bafaqeeh F, Al Harthy A, Al Sulaiman M, Mady A, Mandourah Y, AlMekhlafi GA, Sherbeeni NM, Elzein FE, Muhammed R, Al Samirrai S, Awad S, Cabal RC, Malibary AA, Al Onazi B, Aljuhani M, Vince M, Almotairi A, Al Enani M, Alqurashi A, Alenezi F, Alkhani N, Maghrabi KA, Al- Hameed F, AlSaedi A, Thaqafi A, Al Oraabi O, Rifai J, Elsamadisi P, Hendy MS, Basher SA, Abduldhaher M, Bajhamoum W, Qushmaq I, Shalhoub S, Taha Y, Memon J, Bashir S, Al- Dossary I, Al Mekhloof S, Al-Muhainy B, Suliman S, Alshahrani MS, Al Bshabshe A, Kharaba A, Al Jabri A, Farid M, Alaidarous A, Alseraihi W, Shahada H, Shimi J, Riaz S, Alharthi B, Yasin O, Khathlan M, Fowler RA, Hayden FG, And the Mtg. Treatment of Middle East Respiratory Syndrome with a combination of lopinavir-ritonavir and interferon-β1b (MIRACLE trial): study protocol for a randomized controlled trial. Trials 2018;19(1):81. https://doi.org/10.1186/s13063-017-2427-0
- Park SY, Lee JS, Son JS, Ko JH, Peck KR, Jung Y, Woo HJ, Joo YS, Eom JS, Shi H. Post- exposure prophylaxis for Middle East respiratory syndrome in healthcare workers. Journal of Hospital Infection 2019;101(1):42- https://doi.org/10.1016/j.jhin.2018.09.005
- Cao B, Wang Y, Wen D, Liu W, Wang J, Fan G, Ruan L, Song B, Cai Y, Wei M, Li X, Xia J, Chen N, Xiang J, Yu T, Bai T, Xie X, Zhang L, Li C, Yuan Y, Chen H, Li H, Huang H, Tu S, Gong F, Liu Y, Wei Y, Dong C, Zhou F, Gu X, Xu J, Liu Z, Zhang Y, Li H, Shang L, Wang K, Li K, Zhou X, Dong X, Qu Z, Lu S, Hu X, Ruan S, Luo S, Wu J, Peng L, Cheng F, Pan L, Zou J, Jia C, Wang J, Liu X, Wang S, Wu X, Ge Q, He J, Zhan H, Qiu F, Guo L, Huang C, Jaki T, Hayden FG, Horby PW, Zhang D, Wang C. A Trial of Lopinavir–Ritonavir in Adults Hospitalized with Severe Covid-19. New England Journal of Medicine https://doi.org/10.1056/NEJMoa2001282
- Sheahan TP, Sims AC, Graham RL, Menachery VD, Gralinski LE, Case JB, Leist SR, Pyrc K, Feng JY, Trantcheva I, Bannister R, Park Y, Babusis D, Clarke MO, Mackman RL, Spahn JE, Palmiotti CA, Siegel D, Ray AS, Cihlar T, Jordan R, Denison MR, Baric RS. Broad- spectrum antiviral GS-5734 inhibits both epidemic and zoonotic coronaviruses. Science Translational Medicine 2017; 9(396):eaal3653. https://doi.org/10.1126/scitranslmed.aal3653
- de Wit E, Feldmann F, Cronin J, Jordan R, Okumura A, Thomas T, Scott D, Cihlar T, Feldmann H. Prophylactic and therapeutic remdesivir (GS-5734) treatment in the rhesus macaque model of MERS-CoV infection. Proceedings of the National Academy of Sciences 2020;117(12):6771-6776. https://doi.org/10.1073/pnas.1922083117
- Sheahan TP, Sims AC, Leist SR, Schäfer A, Won J, Brown AJ, Montgomery SA, Hogg A, Babusis D, Clarke MO, Spahn JE, Bauer L, Sellers S, Porter D, Feng JY, Cihlar T, Jordan R, Denison MR, Baric RS. Comparative therapeutic efficacy of remdesivir and combination lopinavir, ritonavir, and interferon beta against MERS-CoV. Nature Communications 2020;11(1):222. https://doi.org/10.1038/s41467-019-13940-6
- Howard PA. Azithromycin-Induced Proarrhythmia and Cardiovascular Death. Annals of Pharmacotherapy 2013;47(11):1547- https://doi.org/10.1177/1060028013504905
- Poluzzi E, Raschi E, Motola D, Moretti U, De Ponti F. Antimicrobials and the Risk of Torsades de Pointes. Drug Safety 2010;33(4):303- https://doi.org/10.2165/11531850-000000000-00000
- Sagara I, Oduro AR, Mulenga M, Dieng Y, Ogutu B, Tiono AB, Mugyenyi P, Sie A, Wasunna M, Kain KC, Djimdé AA, Sarkar S, Chandra R, Robbins J, Dunne MW. Efficacy and safety of a combination of azithromycin and chloroquine for the treatment of uncomplicated Plasmodium falciparum malaria in two multi-country randomised clinical trials in African adults. Malaria Journal 2014;13(1):458. https://doi.org/10.1186/1475-2875-13-458
- Kimani J, Phiri K, Kamiza S, Duparc S, Ayoub A, Rojo R, Robbins J, Orrico R, Vandenbroucke P. Efficacy and Safety of Azithromycin-Chloroquine versus Sulfadoxine- Pyrimethamine for Intermittent Preventive Treatment of Plasmodium falciparum Malaria Infection in Pregnant Women in Africa: An Open-Label, Randomized Trial. PLOS ONE 2016;11(6):e0157045. https://doi.org/10.1371/journal.pone.0157045
- Vicente J, Zusterzeel R, Johannesen L, Ochoa-Jimenez R, Mason JW, Sanabria C, Kemp S, Sager PT, Patel V, Matta MK, Liu J, Florian J, Garnett C, Stockbridge N, Strauss DG. Assessment of Multi-Ion Channel Block in a Phase I Randomized Study Design: Results of the CiPA Phase I ECG Biomarker Validation Study. Clin Pharmacol Ther 2019;105(4):943-953. https://doi.org/10.1002/cpt.1303
- Mzayek F, Deng H, Mather FJ, Wasilevich EC, Liu H, Hadi CM, Chansolme DH, Murphy HA, Melek BH, Tenaglia AN, Mushatt DM, Dreisbach AW, Lertora JJ, Krogstad DJ. Randomized dose-ranging controlled trial of AQ-13, a candidate antimalarial, and chloroquine in healthy volunteers. PLoS Clin Trials 2007;2(1):e6. https://doi.org/10.1371/journal.pctr.0020006
- Wozniacka A, Cygankiewicz I, Chudzik M, Sysa-Jedrzejowska A, Wranicz JK. The cardiac safety of chloroquine phosphate treatment in patients with systemic lupus erythematosus: the influence on arrhythmia, heart rate variability and repolarization Lupus 2006;15(8):521-5. https://doi.org/10.1191/0961203306lu2345oa
- Teixeira RA, Martinelli Filho M, Benvenuti LA, Costa R, Pedrosa AA, Nishioka SA. Cardiac damage from chronic use of chloroquine: a case report and review of the Arq Bras Cardiol 2002;79(1):85-8. https://doi.org/10.1590/s0066- 782×2002001000009
- Lee JH, Chung WB, Kang JH, Kim HW, Kim JJ, Kim JH, Hwang HJ, Lee JB, Chung JW, Kim HL, Choi YS, Park CS, Youn HJ, Lee MY. A case of chloroquine-induced cardiomyopathy that presented as sick sinus syndrome. Korean Circ J 2010;40(11):604-8. https://doi.org/10.4070/kcj.2010.40.11.604
- McGhie TK, Harvey P, Su J, Anderson N, Tomlinson G, Touma Z. Electrocardiogram abnormalities related to anti-malarials in systemic lupus erythematosus. Clin Exp Rheumatol 2018;36(4):545-551.
- Teixeira RA, Borba EF, Pedrosa A, Nishioka S, Viana VS, Ramires JA, Kalil-Filho R, Bonfa E, Martinelli Filho M. Evidence for cardiac safety and antiarrhythmic potential of chloroquine in systemic lupus erythematosus. Europace 2014;16(6):887- https://doi.org/10.1093/europace/eut290
- Yogasundaram H, Putko BN, Tien J, Paterson DI, Cujec B, Ringrose J, Oudit GY. Hydroxychloroquine-induced cardiomyopathy: case report, pathophysiology, diagnosis, and treatment. Can J Cardiol 2014;30(12):1706-15. https://doi.org/10.1016/j.cjca.2014.08.016
- Capel RA, Herring N, Kalla M, Yavari A, Mirams GR, Douglas G, Bub G, Channon K, Paterson DJ, Terrar DA, Burton RA. Hydroxychloroquine reduces heart rate by modulating the hyperpolarization-activated current If: Novel electrophysiological insights and therapeutic potential. Heart Rhythm 2015;12(10):2186- https://doi.org/10.1016/j.hrthm.2015.05.027
- Mollerach FB, Scolnik M, Catoggio LJ, Rosa J, Soriano ER. Causes of fetal third-degree atrioventricular block and use of hydroxychloroquine in pregnant women with Ro/La Clin Rheumatol 2019;38(8):2211-2217. https://doi.org/10.1007/s10067- 019-04556-8
- Zhang M, Xie M, Li S, Gao Y, Xue S, Huang H, Chen K, Liu F, Chen L. Electrophysiologic Studies on the Risks and Potential Mechanism Underlying the Proarrhythmic Nature of Cardiovasc Toxicol 2017;17(4):434-440. https://doi.org/10.1007/s12012-017-9401-7
- Choi Y, Lim HS, Chung D, Choi JG, Yoon D. Risk Evaluation of Azithromycin-Induced QT Prolongation in Real-World Practice. Biomed Res Int 2018;2018:1574806. https://doi.org/10.1155/2018/1574806
- S. Food and Drug Administration. ZITHROMAX (azithromycin) for IV infusion only. Highlights of prescribing information. Reference ID: 4051690 https://www.accessdata.fda.gov/drugsatfda_docs/label/2017/050693s27- 050730s35lbl.pdf
- Ray WA, Murray KT, Hall K, Arbogast PG, Stein CM. Azithromycin and the risk of cardiovascular death. N Engl J Med 2012;366(20):1881- https://doi.org/10.1056/NEJMoa1003833
- Poluzzi E, Raschi E, Motola D, Moretti U, De Ponti F. Antimicrobials and the risk of torsades de pointes: the contribution from data mining of the US FDA Adverse Event Reporting System. Drug Saf 2010;33(4):303-14. https://doi.org/10.2165/11531850- 000000000-00000
- Cheng YJ, Nie XY, Chen XM, Lin XX, Tang K, Zeng WT, Mei WY, Liu LJ, Long M, Yao FJ, Liu J, Liao XX, Du ZM, Dong YG, Ma H, Xiao HP, Wu SH. The Role of Macrolide Antibiotics in Increasing Cardiovascular Risk. J Am Coll Cardiol 2015;66(20):2173- https://doi.org/10.1016/j.jacc.2015.09.029
- Maisch NM, Kochupurackal JG, Sin J. Azithromycin and the risk of cardiovascular J Pharm Pract 2014;27(5):496-500. https://doi.org/10.1177/0897190013516503
- Lu ZK, Yuan J, Li M, Sutton SS, Rao GA, Jacob S, Bennett CL. Cardiac risks associated with antibiotics: azithromycin and levofloxacin. Expert Opin Drug Saf 2015;14(2):295- https://doi.org/10.1517/14740338.2015.989210
- Rao GA, Mann JR, Shoaibi A, Bennett CL, Nahhas G, Sutton SS, Jacob S, Strayer SM. Azithromycin and levofloxacin use and increased risk of cardiac arrhythmia and death. Ann Fam Med 2014;12(2):121-7. https://doi.org/10.1370/afm.1601
- Rathbun CR, Liedtke MD, Blevins SM, Harrison D, Lockhart SM, Salvaggio M, Acosta Electrocardiogram abnormalities with atazanavir and lopinavir/ritonavir. HIV Clin Trials 2009;10(5):328-36. https://doi.org/10.1310/hct1005-328
- Grange S, Schmitt C, Banken L, Kuhn B, Zhang X. Thorough QT/QTc study of tocilizumab after single-dose administration at therapeutic and supratherapeutic doses in healthy subjects. Int J Clin Pharmacol Ther 2011;49(11):648- https://doi.org/10.5414/cp201549
- Akbulak RO, Rosenkranz SC, Schaeffer BN, Pinnschmidt HO, Willems S, Heesen C, Hoffmann BA. Acute and long-term effects of fingolimod on heart rhythm and heart rate variability in patients with multiple sclerosis. Mult Scler Relat Disord 2018;19:44- https://doi.org/10.1016/j.msard.2017.10.020
- Gold R, Comi G, Palace J, Siever A, Gottschalk R, Bijarnia M, von Rosenstiel P, Tomic D, Kappos L, Investigators FS. Assessment of cardiac safety during fingolimod treatment initiation in a real-world relapsing multiple sclerosis population: a phase 3b, open-label J Neurol 2014;261(2):267-76. https://doi.org/10.1007/s00415-013-7115-8
- Limmroth V, Ziemssen T, Lang M, Richter S, Wagner B, Haas J, Schmidt S, Gerbershagen K, Lassek C, Klotz L, Hoffmann O, Albert C, Schuh K, Baier-Ebert M, Wendt G, Schieb H, Hoyer S, Dechend R, Haverkamp W. Electrocardiographic assessments and cardiac events after fingolimod first dose – a comprehensive monitoring study. BMC Neurol 2017;17(1):11. https://doi.org/10.1186/s12883-016-0789-7
- Brown B, Weiss JL, Kolodny S, Meng X, Williams IM, Osborne JA. Analysis of cardiac monitoring and safety data in patients initiating fingolimod treatment in the home or in BMC Neurol 2019;19(1):287. https://doi.org/10.1186/s12883-019-1506-0
- Jacobs M, Rodger A, Bell DJ, Bhagani S, Cropley I, Filipe A, Gifford RJ, Hopkins S, Hughes J, Jabeen F, Johannessen I, Karageorgopoulos D, Lackenby A, Lester R, Liu RS, MacConnachie A, Mahungu T, Martin D, Marshall N, Mepham S, Orton R, Palmarini M, Patel M, Perry C, Peters SE, Porter D, Ritchie D, Ritchie ND, Seaton RA, Sreenu VB, Templeton K, Warren S, Wilkie GS, Zambon M, Gopal R, Thomson EC. Late Ebola virus relapse causing meningoencephalitis: a case report. Lancet 2016;388(10043):498- https://doi.org/10.1016/S0140-6736(16)30386-5
- Sodero A, Squitieri M, Mazzeo S, Pasca M, Mata S, Pieri F, Bessi V, Sorbi S. Acute Symptomatic Sinus Bradycardia in High-Dose Methylprednisolone Therapy in a Woman With Inflammatory Myelitis: A Case Report and Review of the Literature. Clin Med Insights Case Rep
- 2019;12:1179547619831026. https://doi.org/10.1177/1179547619831026
- Vasheghani-Farahani A, Sahraian MA, Darabi L, Aghsaie A, Minagar A. Incidence of various cardiac arrhythmias and conduction disturbances due to high dose intravenous methylprednisolone in patients with multiple sclerosis. J Neurol Sci 2011;309(1-2):75- https://doi.org/10.1016/j.jns.2011.07.018
- Giudicessin JR, Noseworthy PA, Friedman PA, Ackerman MJ. Urgent guidance for navigating and circumventing the QTc prolonging and torsadogenic potential of possible pharmacotherapies for COVID-19. Mayo Clin Proc 2020;[published online ahead of print March 25, 2020]. https://doi.org/10.1016/j.mayocp.2020.03.024.
- Yang T, Roden DM. Extracellular potassium modulation of drug block of IKr. Implications for torsade de pointes and reverse use-dependence. Circulation 1996;93(3):407-11. https://doi.org/10.1161/01.cir.93.3.407
- Garabelli P, Stavrakis S, Albert M, Koomson E, Parwani P, Chohan J, Smith L, Albert D, Xie R, Xie Q, Reynolds D, Po S. Comparison of QT Interval Readings in Normal Sinus Rhythm Between a Smartphone Heart Monitor and a 12-Lead ECG for Healthy Volunteers and Inpatients Receiving Sotalol or Dofetilide. J Cardiovasc Electrophysiol 2016;27(7):827-32. https://doi.org/10.1111/jce.12976
- Steffel J, Verhamme P, Potpara TS, Albaladejo P, Antz M, Desteghe L, Haeusler KG, Oldgren J, Reinecke H, Roldan-Schilling V, Rowell N, Sinnaeve P, Collins R, Camm AJ, Heidbuchel H, Group ESCSD. The 2018 European Heart Rhythm Association Practical Guide on the use of non-vitamin K antagonist oral anticoagulants in patients with atrial Eur Heart J 2018;39(16):1330-1393. https://doi.org/10.1093/eurheartj/ehy136
- Duchin K, Duggal A, Atiee GJ, Kidokoro M, Takatani T, Shipitofsky NL, He L, Zhang G, Kakkar T. An Open-Label Crossover Study of the Pharmacokinetics of the 60-mg Edoxaban Tablet Crushed and Administered Either by a Nasogastric Tube or in Apple Puree in Healthy Adults. Clin Pharmacokinet 2018;57(2):221- https://doi.org/10.1007/s40262-017-0554-0
- Moore KT, Krook MA, Vaidyanathan S, Sarich TC, Damaraju CV, Fields LE. Rivaroxaban crushed tablet suspension characteristics and relative bioavailability in healthy adults when administered orally or via nasogastric tube. Clin Pharmacol Drug Dev 2014;3(4):321-7. https://doi.org/10.1002/cpdd.123
- Song Y, Chang M, Suzuki A, Frost RJ, Kelly A, LaCreta F, Frost C. Evaluation of Crushed Tablet for Oral Administration and the Effect of Food on Apixaban Pharmacokinetics in Healthy Adults. Clin Ther 2016;38(7):1674-1685 https://doi.org/10.1016/j.clinthera.2016.05.004
- Song Y, Wang X, Perlstein I, Wang J, Badawy S, Frost C, LaCreta F. Relative Bioavailability of Apixaban Solution or Crushed Tablet Formulations Administered by Mouth or Nasogastric Tube in Healthy Subjects. Clin Ther 2015;37(8):1703- https://doi.org/10.1016/j.clinthera.2015.05.497
- Drug interaction checker. https://reference.medscape.com/drug- interactionchecker
- University of Liverpool. COVID-19 Drug Interactions – Prescribing resources. (March 20, 2020; date last accessed). https://www.covid19-druginteractions.org/
- Faragon JJ, Budak JZ. National HIV curriculum. Section 3. Antiretroviral therapy/Topic 3. Drug Interactions with Antiretroviral Medications. (February 7, 2020; date last accessed). https://www.hiv.uw.edu/go/antiretroviral-therapy/drug-drug- interactions/core-concept/all
- Lipsitch M, Swerdlow DL, Finelli L. Defining the Epidemiology of Covid-19 – Studies N Engl J Med 2020;382(13):1194-1196. https://doi.org/10.1056/NEJMp2002125
- Emanuel EJ, Persad G, Upshur R, Thome B, Parker M, Glickman A, Zhang C, Boyle C, Smith M, Phillips JP. Fair Allocation of Scarce Medical Resources in the Time of Covid- N Engl J Med 2020. https://doi.org/10.1056/NEJMsb2005114
- Piepoli MF, Hoes AW, Agewall S, Albus C, Brotons C, Catapano AL, Cooney MT, Corra U, Cosyns B, Deaton C, Graham I, Hall MS, Hobbs FDR, Lochen ML, Lollgen H, Marques- Vidal P, Perk J, Prescott E, Redon J, Richter DJ, Sattar N, Smulders Y, Tiberi M, van der Worp HB, van Dis I, Verschuren WMM, Binno S, Group ESCSD. 2016 European Guidelines on cardiovascular disease prevention in clinical practice: The Sixth Joint Task Force of the European Society of Cardiology and Other Societies on Cardiovascular Disease Prevention in Clinical Practice (constituted by representatives of 10 societies and by invited experts)Developed with the special contribution of the European Association for Cardiovascular Prevention & Rehabilitation (EACPR). Eur Heart J 2016;37(29):2315-2381. https://doi.org/10.1093/eurheartj/ehw106







