 Đây là một phân tích hậu nghiệm theo phân nhóm các dữ liệu về hiệu quả và khả năng dung nạp trong nghiên cứu tác dụng giảm huyết áp (HA) của irbesartan/hydrochlorothiazid (HCTZ) trên các quần thể bệnh nhân khác nhau
Đây là một phân tích hậu nghiệm theo phân nhóm các dữ liệu về hiệu quả và khả năng dung nạp trong nghiên cứu tác dụng giảm huyết áp (HA) của irbesartan/hydrochlorothiazid (HCTZ) trên các quần thể bệnh nhân khác nhau
Phân tích hậu nghiệm theo phân nhóm của nghiên cứu tác dụng giảm huyết áp của irbesartan/hydrochlorothiazid trên các quần thể bệnh nhân khác nhau
1Viện Nghiên cứu Quốc gia, Los Angeles, California; và 2Trường Đại học Y khoa Maryland, Baltimore, Maryland (Hoa Kỳ)
Tài liệu do Sanofi-Aventis cung cấp
TÓM TẮT
Mục tiêu: Đây là một phân tích hậu nghiệm theo phân nhóm các dữ liệu về hiệu quả và khả năng dung nạp trong nghiên cứu tác dụng giảm huyết áp (HA) của irbesartan/hydrochlorothiazid (HCTZ) trên các quần thể bệnh nhân khác nhau (nghiên cứu INCLUSIVE) được phân tầng theo chỉ số khối cơ thể (BMI) lúc ban đầu. Dữ liệu phân nhóm BMI cũng được phân tích theo có hoặc không có bệnh đái tháo đường týp 2 (ĐTĐT2) lúc ban đầu.
Phương pháp: Nghiên cứu INCLUSIVE nhánh đơn, công khai tên thuốc, đa trung tâm, tiền cứu, kéo dài 18 tuần đã đánh giá hiệu quả và khả năng dung nạp của phối hợp liều cố định irbesartan/HCTZ trên bệnh nhân tăng HA người lớn không kiểm soát được HA tâm thu sau ³ 4 tuần dùng đơn liệu pháp. Các bệnh nhân được dùng giả dược trong 4 đến 5 tuần, HCTZ 12,5 mg trong 2 tuần, irbesartan/HCTZ 150/12,5 mg trong 8 tuần, và irbesartan/HCTZ 300/25 mg trong 8 tuần. Các bệnh nhân được phân tầng theo các phân nhóm BMI dựa trên các giá trị lúc sàng lọc. Cân nặng bình thường được định nghĩa là khi BMI £ 24,9 kg/m2, thừa cân khi BMI từ 25 đến 29,9 kg/m2, và béo phì khi BMI ³ 30 kg/m2. Tiêu chí đánh giá hiệu quả chính là mức thay đổi trung bình của HA tâm thu ở tuần 18 so với lúc ban đầu (lúc kết thúc giai đoạn giả dược) trên toàn bộ quần thể tham gia nghiên cứu (ITT). Các tiêu chí đánh giá hiệu quả phụ là mức thay đổi trung bình của HA tâm thu và HA tâm trương ở tuần 18 so với lúc ban đầu trong mỗi phân nhóm BMI, tỉ lệ bệnh nhân trong mỗi phân nhóm BMI đạt đích HA tâm thu (<140 mmHg [<130 mmHg đối với bệnh nhân ĐTĐT2]) và đích HA tâm trương (<90 mmHg [<80 mmHg đối với bệnh nhân ĐTĐT2]), và đáp ứng HA tâm thu và HA tâm trương trung bình khi kết thúc mỗi giai đoạn điều trị.
Kết quả: Quần thể ITT gồm 736 bệnh nhân, trong đó 99 người có cân nặng bình thường (13,5%), 243 người thừa cân (33,0%), và 394 người béo phì (53,5%). Các giá trị HA tâm thu và HA tâm trương trung bình lúc ban đầu tương tự nhau ở các phân nhóm BMI. Các bệnh nhân béo phì nói chung ít tuổi hơn các bệnh nhân có cân nặng bình thường và các bệnh nhân thừa cân, và về mặt số lượng thì nhiều bệnh nhân béo phì có ĐTĐT2 và hội chứng chuyển hóa hơn. Mức giảm trung bình của HA tâm thu và HA tâm trương ở tuần 18 đều khác biệt có ý nghĩa thống kê ở tất cả các phân nhóm (P < 0,001 ở tất cả); đích HA tâm thu và HA tâm trương, theo thứ tự tương ứng, đạt được ở 83,8% và 93,9% trong các bệnh nhân cân nặng bình thường, 75,3% và 87,7% trong các bệnh nhân thừa cân, và 76,9% và 77,2% trong các bệnh nhân béo phì. Tỉ lệ kiểm soát HA tâm thu/HA tâm trương còn <140/90 mmHg ở các bệnh nhân cân nặng bình thường, thừa cân, và béo phì không có ĐTĐT2, theo thứ tự tương ứng, là 88,2%, 79,8%, và 80,9%; tỉ lệ kiểm soát HA <130/80 mmHg ở các bệnh nhân cân nặng bình thường, thừa cân, và béo phì có ĐTĐT2, theo thứ tự tương ứng, là 50,0%, 41,5%, và 38,5%.
Kết luận: Trong phân tích phân nhóm hậu nghiệm này của nghiên cứu INCLUSIVE, liệu pháp phối hợp irbesartan/HCTZ có hiệu quả hạ áp và khả năng được dung nạp tương tự nhau bất kể BMI hoặc tình trạng đái tháo đường. (Clin Ther: 2008;30:2354-2365).
Từ khóa: irbesartan/hydrochlorothiazide, hiệu quả hạ áp, tăng huyết áp, béo phì, đái tháo đường.
MỞ ĐẦU
Béo phì là một yếu tố nguy cơ quan trọng đối với sự phát triển tăng huyết áp,1 kháng insulin, hội chứng chuyển hóa,2 và đái tháo đường týp 2 (ĐTĐT2),3 tất cả những tình trạng này đều làm tăng có ý nghĩa nguy cơ thương tật và tử vong do tim mạch. Khoảng hai phần ba số người lớn ở các nước phương Tây là người thừa cân, và một phần ba số đối tượng này bị béo phì, nhưng tỉ lệ béo phì đang gia tăng nhanh chóng ở tất cả các nhóm tuổi, giới tính và nhóm chủng tộc.4,5 Trong số 110 triệu người có bệnh ĐTĐT2 trên thế giới, hơn ba phần tư là người thừa cân hoặc béo phì3.
Mối quan hệ giữa chỉ số khối cơ thể (BMI) và huyết áp (HA) là quan hệ tuyến tính1. Những người béo phì có một số bất thường ở trung ương và ngoại biên đi kèm với sự phát triển hoặc duy trì HA tăng cao, bao gồm rối loạn chức năng nội mạc, tăng nguy cơ dày thất trái, tăng độ lọc cầu thận, đạm niệu vi lượng, và tăng các chỉ điểm của hiện tượng viêm.1,6 Những bất thường này chủ yếu là qua trung gian tăng hoạt tính của hệ thần kinh giao cảm và sự ức chế không đầy đủ hệ thống renin-angiotensin-aldosterone (RAAS).3,7 Ngoài ra, tăng khối lượng mỡ có thể góp phần trực tiếp làm tăng nồng độ angiotensinogen trong máu thông qua sự hoạt hóa RAAS trong mô mỡ, dẫn đến việc tạo ra angiotensin II, chất làm tăng HA và giữ vai trò trung tâm trong sinh bệnh học bệnh tim mạch.7 Tăng hoạt tính RAAS cũng được cho là can dự vào sự phát triển kháng insulin và ĐTĐT2 thông qua các ảnh hưởng trên sự bài tiết adiponectin của tế bào mỡ dẫn đến giảm nhạy cảm insulin.6,7
Tăng huyết áp thường ít được kiểm soát trên bệnh nhân thừa cân và béo phì; tỉ lệ tăng huyết áp trong một cơ sở chăm sóc ban đầu được báo cáo là 61% trong các bệnh nhân thừa cân và 74% trong các bệnh nhân béo phì, so với 34% trong các bệnh nhân có cân nặng bình thường.6 Các hướng dẫn điều trị tăng huyết áp khuyến nghị giảm HA xuống <140/90 mmHg ở những bệnh nhân tăng huyết áp không biến chứng và xuống <130/80 mmHg ở những bệnh nhân tăng huyết áp có ĐTĐT2 hoặc bệnh
thận.8-10 Mặc dù hiện nay không có các khuyến nghị cụ thể đối với bệnh nhân cùng có tăng huyết áp và béo phì, nhưng các hướng dẫn khuyên dùng các thuốc ức chế RAAS như thuốc chẹn thụ thể angiotensin (CTTA) hoặc thuốc ức chế men chuyển (ƯCMC) trên những bệnh nhân ĐTĐT2, đặc biệt là những người có tổn thương cơ quan đích. Khi cần dùng liệu pháp phối hợp (ví dụ trên bệnh nhân có HA cao hơn trị số đích >20/10 mmHg và bệnh nhân có nhiều bệnh kèm theo), khuyến nghị sử dụng phối hợp một thuốc CTTA hoặc ƯCMC với một thuốc lợi tiểu thiazide.8-10 Dựa trên các y văn tìm kiếm được, không có các nghiên cứu nào trước đây báo cáo về hiệu quả hạ áp của liệu pháp phối hợp CTTA/lợi tiểu trên những bệnh nhân thừa cân và béo phì.
Nghiên cứu INCLUSIVE (Irbesartan/HCTZ Blood Pres sure Reductions in Diverse Patient Populations)11 đã khảo sát hiệu quả và độ an toàn của liệu pháp phối hợp irbesartan/ hydrochlorothiazide (HCTZ) trên một quần thể bệnh nhân đa dạng bị tăng huyết áp không kiểm soát được với đơn trị: đến tuần 18, 77% số bệnh nhân đạt được đích HA tâm thu, 83% đạt đích HA tâm trương, và 69% đạt đích kép HA tâm thu/HA tâm trương. Nghiên cứu trình bày ở đây là một phân tích phân nhóm hậu nghiệm các số liệu về hiệu quả và khả năng dung nạp thuốc từ nghiên cứu INCLUSIVE, được phân tầng theo BMI lúc ban đầu. Số liệu của các phân nhóm BMI cũng được phân tích theo sự có hoặc không có bệnh ĐTĐT2 lúc ban đầu.
BỆNH NHÂN VÀ PHƯƠNG PHÁP
Bệnh nhân
Chi tiết về nghiên cứu INCLUSIVE đã được công bố trước đây.11 Nói vắn tắt, bệnh nhân người lớn (³ 18 tuổi) có HA tâm thu cao (140-159 mmHg [130/59 mmHg đối với bệnh nhân ĐTĐT2]) sau ³ 4 tuần điều trị hạ áp bằng đơn liệu pháp là những đối tượng hợp lệ để nhận vào nghiên cứu. Các tiêu chuẩn loại trừ là HA tâm thu ³ 180 mmHg, HA tâm trương ³ 110 mmHg, và tăng huyết áp thứ phát. Các phân nhóm khó điều trị đạt đến đích HA, bao gồm bệnh nhân có bệnh ĐTĐT2 (glucose huyết tương lúc đói ³ 126 mg/dL [6,993 mmol/L] và/hoặc đang dùng thuốc điều trị đái tháo đường) và hội chứng chuyển hóa (theo tiêu chuẩn của Chương trình Giáo dục Cholesterol Quốc gia [NCEP]12), được định nghĩa trước, và mỗi phân nhóm này phải thu nhận ít nhất là 100 bệnh nhân.
Nghiên cứu được thực hiện theo đúng các nguyên tắc đạo đức của Tuyên bố Helsinki, luật pháp và các qui chế của Hoa Kỳ, và mọi hướng dẫn hiện hành. Tất cả bệnh nhân đều đồng ý bằng văn bản cho phép thông tin.
Thiết kế nghiên cứu
INCLUSIVE là một nghiên cứu nhánh đơn, công khai tên thuốc, tiền cứu, được thực hiện trong thời gian từ tháng 7/2003 đến tháng 8/2004 tại 119 điểm nghiên cứu khắp Hoa Kỳ. Đề cương nghiên cứu được thông qua bởi các hội đồng phê duyệt hoặc hội đồng y đức thích đáng tại mỗi trung tâm. Thuốc can thiệp được cho dùng mỗi ngày một lần theo trình tự sau: giả dược trong 4 đến 5 tuần, HCTZ 12,5 mg trong 2 tuần (1 viên), irbesartan/HCTZ 150/12,5 mg trong 8 tuần (1 viên phối hợp liều cố định), và irbesartan/HCTZ 300/25 mg trong 8 tuần (2 viên phối hợp liều cố định irbesartan/ HCTZ 150/12,5 mg). Tất cả thuốc nghiên cứu được cho uống lúc 8 giờ sáng (±2 giờ), trừ ngày có thăm khám lâm sàng, khi ấy thuốc sẽ được cho uống sau khi đo HA.
Sự tiến triển đến mỗi giai đoạn nghiên cứu tùy thuộc vào việc đạt được các tiêu chuẩn định tính cụ thể về HA. Trong các giai đoạn điều trị mà bệnh nhân được dùng giả dược, HCTZ 12,5 mg, hoặc irbesartan/HCTZ 150/ 12,5 mg, tiêu chuẩn là HA tâm thu từ 140 đến 179 mmHg (130-179 mmHg đối với bệnh nhân ĐTĐT2) và HA tâm trương từ 70 đến 109 mmHg. Trong giai đoạn dùng irbesartan/HCTZ 300/25 mg, tiêu chuẩn là HA tâm thu từ 120 đến 179 mmHg và HA tâm trương từ 70 đến 109 mmHg đối với tất cả bệnh nhân. Những bệnh nhân không thỏa các tiêu chuẩn này khi bắt đầu đúng giai đoạn tương ứng, do bởi hoặc là họ đã đạt được sự kiểm soát HA hoặc là HA của họ cao hơn mức cho phép trong đề cương, sẽ được rút ra khỏi nghiên cứu. Bệnh nhân có chu vi cánh tay >43 cm cũng được loại ra, vì vượt quá cỡ bao quấn của máy đo HA tự động (HEM-705 CP, Omron Healthcare, Inc., Vernon Hills, Illinois).
Các phân nhóm BMI được định nghĩa dựa trên trị số lúc ban đầu. Cân nặng được xem là bình thường khi BMI £ 24,9 kg/m2, thừa cân khi BMI từ 25 đến 29,9 kg/m2, và béo phì khi BMI ³ 30 kg/m2.
Đánh giá hiệu quả hạ áp
Các đánh giá hiệu quả được thực hiện trên quần thể tham gia nghiên cứu (ITT), được định nghĩa là những bệnh nhân có ít nhất 1 số đo HA tâm thu có giá trị sau khi dùng ³ 1 liều irbesartan/HCTZ 150/12,5 mg. Tiêu chí đánh giá hiệu quả chính là mức thay đổi trung bình của HA tâm thu ở tuần 18 so với lúc ban đầu (kết thúc giai đoạn giả dược) trong toàn bộ quần thể ITT. Các tiêu chí đánh giá hiệu quả phụ là mức thay đổi trung bình của HA tâm thu và HA tâm trương ở tuần 18 so với lúc ban đầu trong mỗi phân nhóm BMI, tỉ lệ bệnh nhân trong mỗi phân nhóm BMI đạt được đích HA tâm thu (<140 mmHg [<130 mmHg đối với bệnh nhân ĐTĐT2]) và đích HA tâm trương <90 mmHg [<80 mmHg đối với bệnh nhân ĐTĐT2]), và các đáp ứng HA tâm thu và tâm trương khi kết thúc mỗi giai đoạn điều trị.
Đánh giá độ an toàn
Quần thể đánh giá độ an toàn bao gồm tất cả bệnh nhân đã dùng ít nhất 1 liều thuốc nghiên cứu, kể cả giả dược. Tất cả các biến cố ngoại ý do nhà nghiên cứu quan sát thấy hoặc do bệnh nhân tự báo trong thời gian nghiên cứu đều được ghi nhận. Triệu chứng, độ nặng, mối quan hệ nhân-quả với thuốc nghiên cứu, hành động đã làm, và kết cục đều được ghi nhận vào hồ sơ đối với tất cả biến cố ngoại ý. Các mẫu máu và nước tiểu được lấy để xét nghiệm đánh giá độ an toàn cận lâm sàng. Mọi sự thay đổi rõ rệt về mặt lâm sàng trong khám thực thể hoặc về các kết quả xét nghiệm đều được ghi nhận là các biến cố ngoại ý.
Phân tích thống kê
Đối với bệnh nhân trong quần thể ITT đã kiểm soát được HA hoặc đã rút ra khỏi nghiên cứu trước tuần 18, các tiêu chí đánh giá hiệu quả được tính bằng phương pháp sử dụng số liệu quan sát lần cuối mang sang. Tính trị số trung bình, độ lệch chuẩn (ĐLC), trung vị, cực tiểu và cực đại đối với các biến số liên tục. Khoảng tin cậy (KTC) xấp xỉ 95% được tính cho các ước lượng điểm của mức thay đổi trung bình trong các biến số liên tục. Mức thay đổi trung bình của HA so với lúc ban đầu đư
ợc kiểm định bằng test t ghép cặp đối với một quần thể có phân phối bình thường. Nếu số liệu của mẫu thống kê tỏ ra được chọn từ một quần thể có phân phối không bình thường, sẽ dùng test xếp hạng theo dấu Wilcoxon. Tỉ lệ kiểm soát HA được biểu diễn bằng tần xuất và tỉ lệ phần trăm với KTC 95%. Các công thức thay thế được dùng để tính giới hạn trên và dưới của khoảng trị số đối với các ước lượng điểm <0,1 hoặc >0,9.13
KẾT QUẢ
Các đặc điểm của bệnh nhân
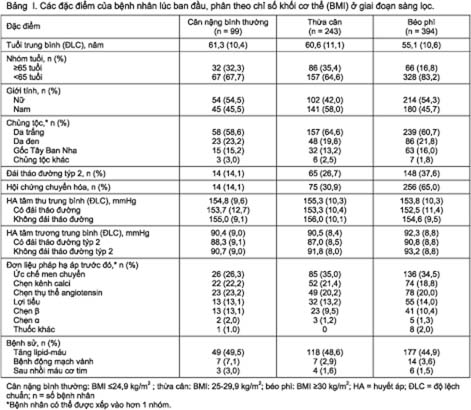
Tổng cộng có 1568 bệnh nhân hợp lệ để nhận vào nghiên cứu INCLUSIVE. Trong số này, có 1005 người vào giai đoạn giả dược và được đưa vào quần thể đánh giá độ an toàn (Hình 1). Quần thể ITT có 844 bệnh nhân, với 736 người có biết số đo BMI. Xét theo phân nhóm BMI, có 99 bệnh nhân (13,5%) thuộc nhóm có cân nặng bình thường, 243 (33,0%) thuộc nhóm thừa cân, và 394 (53,5%) thuộc nhóm béo phì. Các đặc điểm ban đầu được tóm tắt trong Bảng I. Các trị số trung bình của HA tâm thu và HA tâm trương tương tự nhau ở các phân nhóm BMI. Nói chung, tỉ lệ bệnh nhân <65 tuổi ở nhóm béo phì (83,2%) cao hơn khi so với nhóm có cân nặng bình thường (67,7%) và nhóm thừa cân (64.6%); ngoài ra, số lượng bệnh nhân bị ĐTĐT2 ở phân nhóm béo phì nhiều hơn so với 2 phân nhóm BMI kia (theo thứ tự là 37,6%, 14,1 %, và 26,7%); và đối với hội chứng chuyển hóa cũng vậy (65,0%, 14,1%, và 30,9%).

Hiệu quả hạ áp
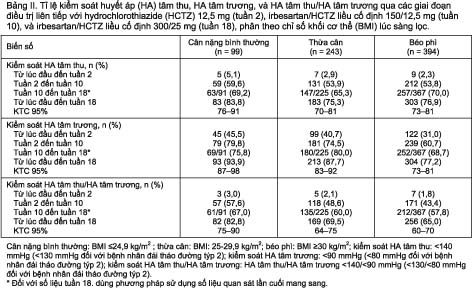
Tỉ lệ kiểm soát HA tâm thu và HA tâm trương tăng dần qua 18 tuần điều trị liên tiếp theo trình tự ở mỗi phân nhóm BMI (Bảng II). Đến tuần 18, đa số bệnh nhân trong mỗi phân nhóm BMI đạt được đích HA tâm thu (75,3%-83,8%), HA tâm trương (77,2%-93,9%), và HA tâm thu/HA tâm trương (65,0%-82,8%). Tỉ lệ kiểm soát HA tâm thu và HA tâm trương ở mỗi phân nhóm BMI tương tự như tỉ lệ trong quần thể ITT (HA tâm thu: 77%; HA tâm trương: 83%).
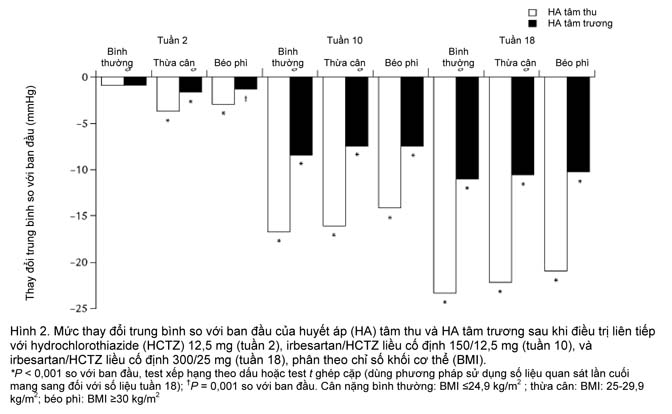
Hình 2 minh họa mức thay đổi trung bình (ĐLC) của HA tâm thu và HA tâm trương trong các phân nhóm BMI khi kết thúc mỗi giai đoạn điều trị so với lúc ban đầu. Irbesartan/HCTZ 150/12,5 mg và 300/25 mg làm giảm có ý nghĩa HA tâm thu và HA tâm trương so với lúc ban đầu trên bệnh nhân có cân nặng bình thường, thừa cân, và béo phì (P < 0,001 ở tất cả các phân nhóm). Trong các phân nhóm BMI, mức giảm HA tâm thu/HA tâm trương từ lúc ban đầu đến tuần 18 (dao động trong khoảng 20,7-23,3/10,1-11,1 mmHg) tương tự như mức giảm trong toàn bộ quần thể ITT (21,5/10,4 mmHg). Các trị số HA tâm thu và HA tâm trương trung bình ở tuần 18 tương tự nhau ở 3 phân nhóm BMI.
Xét theo tình trạng ĐTĐT2, điều trị irbesartan/HCTZ kết hợp với các mức giảm có ý nghĩa của HA tâm thu và HA tâm trương từ lúc đầu đến tuần 18 ở tất cả các phân nhóm BMI, có và không có ĐTĐT2 (P < 0,001 ở tất cả các phân nhóm). Tuy vậy, có một nhóm nhỏ các bệnh nhân có cân nặng bình thường bị ĐTĐT2 (n = 14) không được tính các trị số P và KTC 95% vì số lượng quá ít (<20 người) (Bảng III).
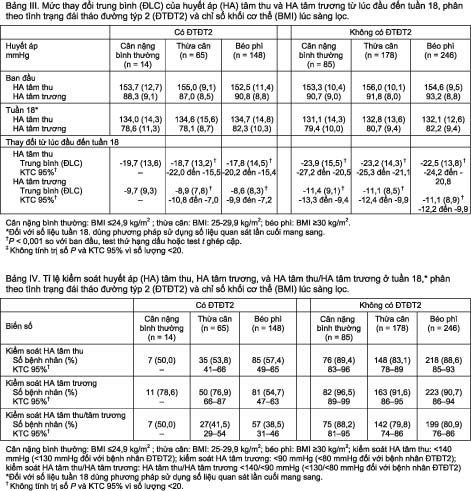
Trong mỗi phân nhóm BMI, so với người không ĐTĐT2, bệnh nhân ĐTĐT2 có tỉ lệ thấp hơn về kiểm soát HA tâm trương (50,0%-57,4% so với 83,1%-89,4%), kiểm soát HA tâm trương (54,7%-78,6% so với 90,7%-96,5%), và kiểm soát kép HA tâm thu và HA tâm trương (38,5%-50,0% so với 79,8%-88,2%) ở tuần 18 (Bảng IV). Trong số bệnh nhân ĐTĐT2, 54,7% số bệnh nhân béo phì đạt đích HA tâm trương, so với 78,6% ở bệnh nhân có cân nặng bình thường và 76,9% ở bệnh nhân thừa cân.
|
Bảng V. Các biến cố ngoại ý (BCNY) được báo cáo trong thời gian điều trị ở ~2% số bệnh nhân trong quần thể phân tích độ an toàn, theo mỗi phân nhóm chỉ số khối cơ thể (BMI). |
||||
|
|
Giai đoạn điều trị |
|||
|
Phân nhóm BMI |
Giả dược |
HCTZ 12,5 mg |
Irbesartan/HCTZ 150/12,5 mg |
Irbesartan/HCTZ 300/25 mg |
|
Cân nặng bình thường BCNY bất kỳ,* n (%) BCNY cụ thể, n (%) Chóng mặt Tụt huyết áp Đau khớp Tiêu chảy Trặc khớp |
n = 148 34 (23,0)
2 (1,4) 0 0 0 0 |
n = 120 21 (17,5)
1 (0,8) 0 1 (0,8) 0 0 |
n = 106 33 (31,1)
1 (0,9) 0 0 1 (0,9) 3 (2,8) |
n = 88 24 (27,3)
4 (4,5) 5 (5,7) 2 (2,3) 2 (2,3) 0 |
|
Thừa cân BCNY bất kỳ,* n (%) BCNY cụ thể, n (%) Chóng mặt Nhiễm khuẩn đường hô hấp trên |
n = 338 62 (18,3)
2 (0,6) 7 (2,1) |
<
p align="center">n = 279
47 (16,8)
2 (0,7) 1 (0,4) |
n = 253 60 (23,7)
6 (2,4) 6 (2,4) |
n = 228 57 (25,0)
7 (3,1) 2 (0,9) |
|
Béo phì BCNY bất kỳ,* n (%) BCNY cụ thể, n (%) Chóng mặt |
n = 519 145 (27,9)
6 (1,2) |
n = 445 76 (17,1)
6 (1,3) |
n = 423 121 (28,6)
9 (2,1) |
n = 377 98 (26,0)
7 (1,9) |
|
HCTZ = hydrochlorothiazide; cân nặng bình thường: BMI ≤24,9 kg/m2 ; thừa cân: BMI: 25-29,9 kg/m2; béo phì: BMI ≥30 kg/m2. *Bệnh nhân có thể có nhiều hơn 1 biến cố ngoại ý. |
||||
Đặc tính an toàn và khả năng dung nạp
Xuất độ chung của các biến cố ngoại ý trong thời gian điều trị irbesartan/HCTZ dao động từ 23,7% đến 31,1% (Bảng V). Không có sự gia tăng các biến cố ngoại ý nói chung ở bệnh nhân dùng phối hợp liều cao so với bệnh nhân dùng phối hợp liều thấp, và tỉ lệ tương tự nhau giữa các phân nhóm BMI. Biến cố ngoại ý thường gặp nhất trong khi điều trị irbesartan/HCTZ là chóng mặt và tụt huyết áp. Chóng mặt xảy ra ở tất cả các phân nhóm BMI, với tỉ lệ cao nhất trên bệnh nhân có cân nặng bình thường dùng irbesartan/HCTZ liều cao (4,5%). Tụt huyết áp chỉ xảy ra ở bệnh nhân có cân nặng bình thường dùng irbesartan/HCTZ liều cao (5,7%). Không thấy sự thay đổi có ý nghĩa lâm sàng trong các thông số xét nghiệm hoặc kết quả khám thực thể ở bất kỳ phân nhóm BMI nào (không trình bày số liệu).
BÀN LUẬN
Kết quả của nghiên cứu INCLUSIVE cho thấy liệu pháp phối hợp irbesartan/HCTZ liều cố định dùng mỗi ngày một lần được dung nạp tốt và có hiệu quả trong việc hạ áp và đạt được sự kiểm soát HA ở bệnh nhân tăng huyết áp trước đó không kiểm soát được bằng đơn liệu pháp hạ áp.11 Trong toàn bộ quần thể ITT, irbesartan/HCTZ làm giảm HA tâm thu/HA tâm trương trung bình là 21,5/10,4 mmHg (từ 154,4/91,5 mmHg lúc ban đầu xuống còn 132,9/81,1 mmHg ở tuần 18; P < 0,001). Sự kiểm soát HA tâm thu đạt được ở 77% số bệnh nhân và sự kiểm soát HA tâm trương đạt được ở 83% số bệnh nhân.11
Trong phân tích phân nhóm này của nghiên cứu INCLUSIVE, mức giảm HA tâm thu và HA tâm trương so với ban đầu tỏ ra có ý nghĩa thống kê ở tất cả các phân nhóm BMI (P < 0,001 ở tất cả các phân nhóm) và tương tự như mức giảm đã nhận thấy trong toàn bộ thuần tập.11 Ít nhất 75% số bệnh nhân trong mỗi phân nhóm BMI đạt được sự kiểm soát HA tâm thu và HA tâm trương, và ít nhất 65% đạt được sự kiểm soát kép HA tâm thu/HA tâm trương. Bệnh nhân trong phân nhóm béo phì thường trẻ hơn so với bệnh nhân trong phân nhóm cân nặng bình thường và thừa cân; tuy nhiên, một phân tích phân nhóm trước đây của nghiên cứu INCLUSIVE nhận thấy tuổi tác không có ảnh hưởng đáng kể trên hiệu quả hạ áp của irbesartan/HCTZ.14
Tỉ lệ đạt đích HA tương tự nhau trên bệnh nhân không có ĐTĐT2 ở các phân nhóm BMI. Trên bệnh nhân ĐTĐT2, 54,7% số bệnh nhân béo phì đạt được sự kiểm soát HA tâm trương, so với 78.6% ở bệnh nhân có cân nặng bình thường và 76,9% ở bệnh nhân thừa cân; sự kiểm soát HA tâm thu tương tự nhau trong các phân nhóm BMI, bất kể tình trạng ĐTĐT2. Mức giảm trung bình của HA tâm thu và HA tâm trương từ lúc đầu đến tuần 18 tỏ ra có ý nghĩa thống kê ở tất cả các phân nhóm BMI, bất kể tình trạng đái tháo đường (P < 0,001 ở tất cả các phân nhóm). Tỉ lệ kiểm soát HA ở bệnh nhân ĐTĐT2 thấp hơn so với bệnh nhân không ĐTĐT2, có lẽ do đích HA thấp hơn (<130/80 mmHg so với <140/90 mmHg đối với bệnh nhân không ĐTĐT2).
Những số liệu này nhất quán với một quan sát trước đây gợi ý rằng sự kiểm soát HA khó đạt được hơn trên bệnh nhân ĐTĐT2, vốn là những đối tượng có thể có bệnh thận, giảm khả năng co giãn mạch máu, và HA tâm thu tăng cao không cân xứng.10,15 Sử dụng đơn liệu pháp một cách không thích hợp và sự trì trệ lâm sàng (tức thầy thuốc không theo sát để giúp bệnh nhân đạt đích HA) có thể góp phần vào tỉ lệ kém kiểm soát HA được báo cáo ở nhóm bệnh nhân này.16 Quan trọng hơn, tỉ lệ đạt được sự kiểm soát kép HA tâm thu/HA tâm trương trên bệnh nhân ĐTĐT2 trong phân tích phân nhóm này (38,5%-50,0%) tỏ ra tốt hơn nhiều so với tỉ lệ được báo cáo ở bệnh nhân đái tháo đường trong các nghiên cứu khác (~33%)17-20 và trong điều kiện thực hành (28%).21 Điều này gợi ý rằng sử dụng liệu pháp hạ áp phối hợp có thể là một phương án để cải thiện tỉ lệ kiểm soát HA trên bệnh nhân có bệnh tăng huyết áp và ĐTĐT2, bất kể BMI ban đầu là bao nhiêu. Hơn nữa, khi cần dùng liệu pháp phối hợp, các hướng dẫn điều trị tăng huyết áp khuyên nên khởi trị liệu pháp này một thuốc ƯCMC hoặc thuốc CTTA cùng với một lợi tiểu thiazide trên bệnh nhân đái tháo đường.8-10 Vì irbesartan đã được báo cáo là có thêm tác dụng bảo vệ thận độc lập với tác dụng hạ áp của nó trên bệnh nhân ĐTĐT2,22 liệu pháp phối hợp irbesartan/HCTZ có thể đặc biệt có lợi trên những bệnh nhân này.
Trong nghiên cứu này, liệu pháp phối hợp irbesartan/HCTZ được dung nạp tốt bất chấp BMI, mà không tăng xuất độ chung của biến cố ngoại ý trên bệnh nhân dùng liệu pháp phối hợp liều cao so với liều thấp. Đặc tính thuận lợi của biến cố ngoại ý nói chung của irbesartan/HCTZ trong nghiên cứu này phù hợp với các nghiên cứu trước đây báo cáo khả năng dung nạp của irbesartan và các thuốc CTTA khác được dùng đơn độc hoặc phối hợp với HCTZ.11,23-27
Kết quả của phân tích phân nhóm này cho thấy đa số những bệnh nhân trước đó không kiểm soát được HA với đơn liệu pháp đã đạt được đích HA với liệu pháp phối hợp irbesartan/HCTZ bất kể BMI ban đầu. Quan sát này phù hợp với các hướng dẫn điều trị tăng huyết áp hiện hành cho rằng đa
số bệnh nhân tăng huyết áp cần ³ 2 thuốc có cơ chế tác động khác nhau để kiểm soát được HA. 8,9 Kết quả của nghiên cứu cũng phù hợp với hướng dẫn của Hội Đái tháo đường Hoa Kỳ,10 gợi ý rằng bệnh nhân ĐTĐT2 có thể cần >2 thuốc hạ áp để đạt đích HA (<130/80 mmHg). Trong bất kỳ trường hợp nào, việc sử dụng liệu pháp phối hợp liều cố định, có hoặc có thêm thuốc bổ sung, có tiềm năng cải thiện việc đạt đích HA bằng cách đơn giản hóa việc dùng thuốc, giảm số viên thuốc cần dùng, cải thiện sự tuân trị của bệnh nhân, và khắc phục được các ảnh hưởng tiêu cực của sự trì trệ lâm sàng.
Những nghiên cứu trước đây đã báo cáo rằng liệu pháp phối hợp irbesartan/HCTZ có hiệu quả và được dung nạp tốt trên nhiều loại bệnh nhân.11,15,23,28-30 Ví dụ, trong một phân tích phân nhóm của nghiên cứu INCLUSIVE,15 điều trị irbesartan/HCTZ kết họp với việc đạt được sự kiểm soát HA tâm thu ở 56% số bệnh nhân ĐTĐT2 và 73% số bệnh nhân có hội chứng chuyển hóa. Trong một phân tích khác trên số liệu của nghiên cứu INCLUSIVE,28 hiệu quả hạ áp và tỉ lệ kiểm soát HA đều như nhau qua các phân nhóm chủng tộc, với khoảng hai phần ba số đối tượng trong mỗi sắc dân da trắng, da đen, và người gốc Tây Ban Nha kiểm soát được HA. Kết quả của phân tích phân nhóm của chúng tôi gợi ý rằng liệu pháp phối hợp irbesartan/HCTZ cũng có hiệu quả và được dung nạp tốt trong việc hạ áp ở bệnh nhân tăng huyết áp bất chấp BMI và tình trạng đái tháo đường của họ. Tuy nhiên, vì đây là một phân tích hồi cứu số liệu của một nghiên cứu không ngẫu nhiên, công khai tên thuốc và vì thời gian điều trị tương đối ngắn (18 tuần), nên cần thận trọng khi lý giải kết quả. Cần có các thử nghiệm tiền cứu, ngẫu nhiên, mù, đối chứng giả dược để đánh giá lợi ích của liệu pháp phối hợp irbesartan/ HCTZ liều cố định trên bệnh nhân có cân nặng bình thường, thừa cân, và béo phì, có và không có bệnh ĐTĐT2.
KẾT LUẬN
Trong phân tích phân nhóm hậu nghiệm này của nghiên cứu INCLUSIVE, liệu pháp phối hợp liều cố định irbesartan/HCTZ có hiệu quả hạ áp và khả năng được dung nạp tương tự, bất kể BMI hoặc tình trạng đái tháo đường. Không có sự gia tăng xuất độ chung của các biến cố ngoại ý trên bệnh nhân dùng liệu pháp phối hợp liều cao so với liều thấp.
TÀI LIỆU THAM KHẢO
1. Sowers J R. Obesity as a cardlovascular risk factor. AmJ Med. 2003;115(Suppl 8A):37S-41S.
2. Haffner S, Taegtmeyer H. Epidemic obesity and the metabolic syndrome. Circulation. 2003;108:1541-1545.
3. Chan JM, Rlmm EB, Coldltz GA, và cs. Obesity, fat distnbutlon, and weight gain as risk factors for clinical diabetes In men. Diabetes Care. 1994;17:961-969.
4. Ogden CL, Carroll MD, Curtin LR, và cs. Prevalence of overweight and obesity in the United States, 1999-2004. JAMA. 2006;295:1549-1555.
5. Stein CJ, Coldltz GA. The epidemic of obeslty.J Clm Endocnnol Metab. 2004;89:2522-2525.
6. Bramlage P, PittroW D, Wlttchen HU, và cs. Hypertension in overweight and obese pnmary care patients is highly prevalent and poorly controlled. Am J Hypertens. 2004; 17:904-910.
7. Rahmounl K, Correia ML, Haynes WG, Mark AL. Obeslty-associated hypertension: New insights into mechanisms. Hypertension. 2005;45:9-14.
8. Chobanlan AV, Bakns GL, Black HR, và cs, National Heart, Lung, and Blood Institute Joint National Committee on Prevention, Detection, Evaluation, and Treatment of High Blood Pressure; and the National High Blood Pressure Education Program Coordinating Committee. The Seventh Report ofthe Joint National Committee on Prevention, Detection, Evaluation, and Treatment of High Blood Pressure: The JNC 7 report [được đính chính trong JAMA. 2003;290: 197]. JAMA. 2003;289:2560-2572.
9. Mancla G, De Backer G, Domlnlczak A, và cs, Management of Artenal Hypertension of the European Society of Hypertension; and the European Society of Cardiology. 2007 Guidelines for the management of arterial hypertension: The Task Force for the Management of Artenal Hypertension of the European Society of Hypertension (ESH) and of the European Society of Cardiology (ESC) [được đính chính trong J Hypertens. 2007;25: 1749].J Hypertens. 2007;25:1105-1187.
10. The Amencan Diabetes Association. Standards of medical care in diabetes. Diabetes Care. 2004;27(Suppl 1):S15S35.
11. Neutel JM, Saunders E, Bakns GL, và cs, for the INCLUSIVE Investigators. The efficacy and safety of low- and hlgh dose fixed combinations of irbesartan/hydrochloro-thiazide in patients with uncontrolled systolic blood pressure on monotherapy: The INCLUSIVE tnal. J Clm Hypertens (Greenwich). 2005;7:578-586.
12. The National Cholesterol Education Program (NCEP) Expert Panel on Detection, Evaluation, and Treatment of High Blood Cholesterol In Adults (Adult Treatment Panel III). Third report of the National Cholesterol Education Program (NCEP) Expert Panel on Detection, Evaluation, and Treatment of High Blood Cholesterol In Adults (Adult Treatment Panel III) final report. Circulation. 2002;106: 3143-3421.
13. Flelss JL, ed. Statistical Methods for Rates and Proportions. 2nd ed. New York, NY: Wiley; 1981.
14. Cushman WC, Neutel JM, Saunders E, và cs. Efficacy and safety of fixed combinations of irbesartan/hydrochloro-thiazide in older vs younger patients with hypertension uncontrolled on monotherapy. Am J Genatr Cardlol. 2008; 17:27-36.
15. Sowers JR, Neutel JM, Saunders E, và cs, for the INCLUSIVE Investigators. Antihypertensive efficacy of irbesartan/ HCTZ in men and women with the metabolic syndrome and type 2 diabetes. J Clm Hypertens (Greenwich). 2006;8:470-480.
16. Berlowltz DR, Ash AS, Hickey EC, và cs. Hypertension management In patients with diabetes: The need for more aggressive therapy. Diabetes Care. 2003;26:355-359.
17. Lindholm LH, Ibsen H, Dahlof B, và cs, for the LIFE Study Group. Cardiovascular morbidity and mortality in patients with diabetes in the Losartan Intervention For EndPOint reduction In hypertension study (LIFE): A randomlsed tnal against atenolol. Lancet. 2002;359:1004-1010.
18. The ALLHAT Officers and Coordinators for the ALLHAT Collaborative Research Group (The Antihypertensive and Llpld-LowenngTreatment to Prevent Heart Attack Tnal). Major outcomes In hlgh-nsk hypertensive patients randomized to anglotensin converting enzyme inhibitor or calcium channel blocker vs diuretic: The Antihypertensive and Llpld-Lowenng Treatment to Prevent Heart Attack Tnal (ALLHAT) [được đính chính trong JAMA. 2003;289:178 và JAMA. 2004;291:2196]. JAMA. 2002;288: 2981-2997.
19. Hansson L, Zanchettl A, Carruthers SG, và cs, for the HOT Study Group. Effects of intensive blood-pressure lowenng and low-dose aspirin in patients with hypertension: Pnncipal results of the Hypertension Optimal Treatment (HOT) randomlsed trial. Lancet. 1998;351:1755-1762.
20. Julius S, Kjeldsen SE, Weber M, và cs, for the VALUE Tnal Group. Outcomes In hypertensive patients at high cardiovascular nsk treated with regimens based on valsartan or amlodiplne: The VALUE randomlsed trial. Lancet. 2004;363:2022-2031.
21. McFarlane SI, Castro J, Kaur J, và cs. Control of blood pressure and other ca
rdiovascular risk factors at different practice settings: Outcomes of care provided to diabetic women compared to men. J Cltn Hypertens (Greenwich). 2005;7:73-80.







