Từ lâu thang điểm CHAD2 và CHA2DS-VASc đã được dùng thường quy trên lâm sàng ở những bệnh nhân rung nhĩ để đánh giá nguy cơ biến chứng thuyên tắc do huyết khối từ tim, từ đó xét chỉ định dùng kháng đông.
ALESSANDRO PAOLETTI PERINI &CS
Biên dịch: TS.BS. TÔN THẤT MINH
Nhưng hiện nay, một số tác giả đã nghiên cứu ứng dụng hai thang điểm này trong vấn đề tiên lượng tỉ lệ bệnh tật hoặc tử vong. Ví dụ, tác giả Henriksson và cộng sự đã chứng minh thang điểm CHADS2 có thể đánh giá tần suất rung nhĩ ở những bệnh nhân đột quỵ không tử vong mà không có tiền sử rung nhĩ, và nhận thấy nguy cơ tử vong sau đột quỵ gia tăng tuyến tính với số điểm CHADS2. Trong khi đó tác giả Ntaios và cộng sự gần đây đã chứng minh cả hai thang điểm CHASD2 và CHA2DS-VASc có thể dự đoán tử vong, tái đột quỵ và những biến cố tim mạch chính sau 5 năm theo dõi ở những bệnh nhân đột quỵ không tử vong và không có tiền sử rung nhĩ. Còn tác giả Naccarelli và cộng sự thì nhận thấy hai thang điểm này là những yếu tố tiên lượng tỉ lệ nhập viện do nguyên nhân tim mạch trên những bệnh nhân rung nhĩ hoặc cuồng nhĩ.
Gần đây có một nghiên cứu vừa công bố được đăng trên tạp chí về điện sinh lý của ESC (EP Europace, Số 16, bản 1, tháng 01/2014), thang điểm CHA2DS2-VASc còn có vai trò trong việc tiên lượng ở các bệnh nhân suy tim có chỉ định điều trị tái đồng bộ cơ tim (CRT). Nghiên cứu của tác giả Alessandro Paoletti Perini và cộng sự cho thấy số điểm CHA2DS2-VASc (tính trước cấy máy CRT-D) là một yếu tố tiên đoán độc lập các biến cố tim mạch chính trong 30 tháng theo dõi.
Như ta đã biết, điều trị tái đồng bộ tim được chỉ định cho những bệnh nhân có suy chức năng thất trái nặng và có QRS kéo dài, vẫn còn triệu chứng từ trung bình đến nặng dù đã điều trị nội khoa tối ưu. Điều trị tái đồng bộ tim đơn lẻ hay phối hợp với cấy máy phá rung giúp cải thiện chức năng và chất lượng cuộc sống, giảm tỉ lệ nhập viện vì suy tim hay tỉ lệ tử vong chung. Một trong những bệnh lý thường xuất hiện kèm theo với suy tim là rung nhĩ, đặc biệt ở những bệnh nhân có tình trạng lâm sàng rất nặng. Hai bệnh này có nhiều yếu tố nguy cơ giống nhau, và sự xuất hiện của một trong hai sẽ thúc đẩy sự khởi đầu vòng xoắn bệnh lý, tạo điều kiện cho bệnh lý kia tiến triển. Thật vậy, tỉ lệ xuất hiện rung nhĩ trên bệnh nhân suy tim gấp 4-5 lần ở nam và 5.9 lần ở nữ. Ngược lại, sự xuất hiện của rung nhĩ ảnh hưởng tới tiên lượng của bệnh nhân suy tim, rung nhĩ mới làm gia tăng gấp đôi nguy cơ tử vong. Đặc biệt ở những bệnh nhân suy tim có CRT-D, rung nhĩ làm giảm hiệu quả tính năng tạo nhịp hai buồng. Hơn nữa, còn gia tăng nguy cơ khử rung thích hợp và không thích hợp, ảnh hưởng tới tình trạng chức năng tim vốn đã suy yếu, gia tăng tỉ lệ nhập viện và tử vong.
Từ đó, theo phát biểu của tác giả: “Nhận thấy hai bệnh lý này cùng chia sẻ một số yếu tố nguy cơ và tiên lượng tương tự nhau nên chúng tôi muốn tìm hiểu sâu hơn về mối liên quan của chúng qua việc dùng thang điểm CHADS2 và CHA2DS2-VASc để đánh giá tỉ lệ nhập viện và tử vong, cũng như hai thang điểm này có thể tiên lượng sự xuất hiện của rung nhĩ trên bệnh nhân CRT-D ( không có ghi nhận rối loạn nhịp nào trước khi cấy máy) hay không.”
Phương pháp nghiên cứu:
Đánh giá hồi cứu sổ bộ liên tục trên 559 bệnh nhân suy tim được cấy máy CRT-D ở bốn trung tâm tại Ý từ 01/01/2005 đến 30/6/2011. Tất cả bệnh nhân được đưa vào nghiên cứu đều được chỉ định CRT-D theo khuyến cáo quốc tế hiện hành: suy tim có triệu chứng từ trung bình đến nặng dù đã điều trị nội khoa tối ưu, suy chức năng thất trái nặng với EF < 35% và QRS kéo dài > 120 ms. Các bệnh nhân được thu thập đầy đủ số liệu về tình trạng cơ năng, chế độ điều trị suy tim hiện tại và tiền sử rung nhĩ hay rối lọan nhịp trước đó. EF được đánh giá bằng giá trị trung bình của siêu âm 2D (Simpson có hiệu chỉnh) qua thành ngực theo khuyến cáo của hội Siêu âm Hoa Kì. Tất cả bệnh nhân đều được theo dõi đều đặn tại các trung tâm cấy máy mỗi 6 tháng, hoặc sớm hơn nếu lâm sàng yêu cầu, các dữ liệu được thu thập đến 72 tháng. Dựa theo số điểm CHADS2 và CHA2DS2-VASc tính tại thời điểm cấy máy, các bệnh nhân được chia thảnh 3 nhóm: nhóm nguy cơ thấp (1-2), trung bình (3-4), cao (>4). Số lần nhập viện vì suy tim được tính dựa trên trung bình từ các báo cáo ra viện, hoặc báo cáo trực tiếp hoặc qua điện thoại, Trong nghiên cứu này, nhập viện vì suy tim được định nghĩa là nhập viện ở một trung tâm y tế > 24 giờ với các triệu chứng suy tim sung huyết và sau đó được điều trị theo hướng suy tim. Những trường hợp nhập viện vì lí do khác sau đó dẫn đến suy tim tăng nặng đều không được tính. Ớ mỗi trung tâm, các thiết bị đều được kiểm tra chặt chẽ, theo dõi số cơn nhanh nhĩ/ rung nhĩ, rung nhĩ kịch phát, và chỉ tính những cơn kéo dài > 5 phút. Tiêu chuẩn loại trừ: bệnh nhân được nâng cấp thiết bị thành CRT-D, ở bệnh nhân không thể đánh giá chắc chắn số điểm CHADS2 hoặc CHA2SD2-VASc, bệnh nhân được cấy máy < 6 tháng, hoặc bệnh nhân không tái khám trong lần theo dõi đầu tiên cho tới những lần sau, tuy nhiên họ đều được phỏng vấn qua điện thoại để ghi nhận biến cố tim mạch nếu có.
Phương pháp thống kê:
Các biến cơ sở liên tục được báo cáo qua giá trị trung bình cùng độ lệch chuẩn, sau khi kiểm với phép kiểm phi tham số, và so sánh bằng phương pháp ANOVA; các biến phân loại được báo cáo qua tỉ lệ phần trăm, và so sánh trung bình bằng phép kiểm chi bình phương.Phân tích tỉ lệ sống dùng phương pháp Kaplan- Meier, và phép kiểm log- rank được áp dụng để đánh giá sự khác biệt giữa các xu hướng. Tỉ sốnguy cơ với độ tin cậy 95% được tính toán bằng mô hình hồi quy Cox.Sau đó chạy mô hình đa biến Cox với các biến cơ bản P < 0.05, và EF và thời gian QRS bất kể giá trị P của chúng. Họ cũng gộp chung tất cả những biến không có sự phân bố đồng nhất lúc khởi đầu.Có hai phân tích cho mỗi kết cuộc, dựa vào một trong hai phân loại nguy cơ CHASD2 hoặc CHA2DS2-VASc. Diện tích dưới đường cong (ROC) được so sánh cho từng kết cục.Giá trị P < 0.05 có ý nghĩa thống kê được áp dụng cho tất cả phép thử.Tất cả các phân tích thống kê đều được thực hiện bằng SPSS của Windows (SPSS 13).
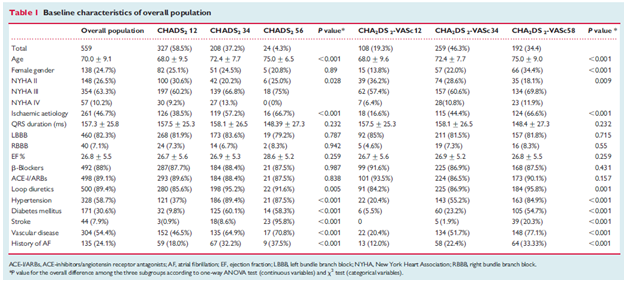
Bảng 1: Các đặc điểm chung của dân số nghiên cứu
Đặc điểm chung của dân số nghiên cứu: độ tuổi trung bình 70 ± 9, phân độ suy tim theo NYHA trung bình 2.84 ± 0.58, 24.9 % là nữ, bệnh cơ tim do thiếu máu chiểm tỉ lệ 45.8%, EF trung bình 26.9 ± 5.5 %, thời gian trung bình của QRS là 157 ± 20 ms, tỉ lệ block nhánh (T) 82.3 %, tỉ lệ bệnh nhân có rung nhĩ trước đó hoặc đang bị là 24.5%. Đặc biệt trong số 135 bệnh nhân này,58.5% có rung nhĩ tại thời điểm cấy máy và 41.5% có tiền sử rung nhĩ hoặc nhanh nhĩ. Tất cả bệnh nhân đều được điều trị nội khoa tối ưu theo khuyến cáo quốc tế hiện hành.
Kết quả:
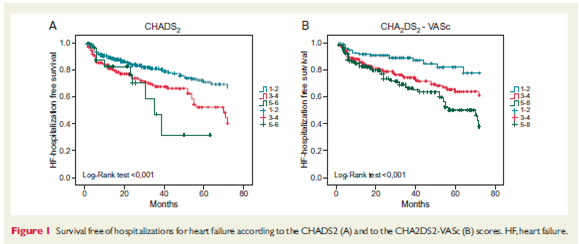
Sau thời gian theo dõi trung bình 30 tháng có 143 bệnh nhân (25.6%) có ít nhất 1 lần nhập viện vì suy tim. Thời gian trung bình của lần nhập viện đầu tiên là 25 tháng. Phân tích tỉ lệ sống còn theo đường cong Kaplan- Meier cho thấy sự gia tăng có ý nghĩa số biến cố ở những bệnh nhân có điểm CHASD2 và CHA2SD2-VASc cao (p= 0.002), và điều này đã được xác định lại sau khi phân ra nhóm nguy cơ thấp, trung bình, cao. Số bệnh nhân nhập viện vì suy tim ở tháng 12 và 30 lần lượt là 9 (8.3%) và 11 (10.2%); 36 (13.9%) và 54 (20.9%); 32 (16.7%) và 45 (23.6%) tương ứng với phân độ theo thang điểm CHA2SD2-VASc thấp, trung bình, cao. Khi tiến hành phân tích đơn biến, các yếu tố có thể tiên lượng gồm: sự xuất hiện của rung nhĩ, dùng lợi tiểu quai (bất kể liều), tình trạng chức năng tim nặng hơn, bệnh cơ tim thiếu máu cục bộ, đái tháo đường típ 2, bệnh mạch máu và mức độ nguy cơ theo thang điểm CHASD2 và CHA2SD2-VASc.
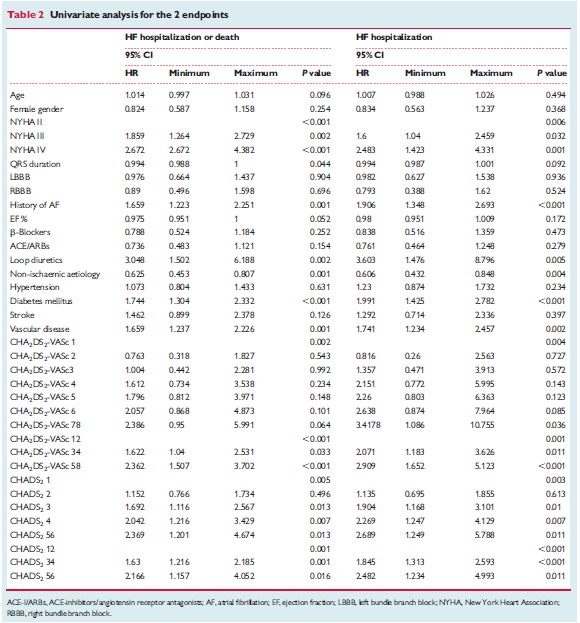
Bảng 2
Khi phân tích đa biến dựa trên thang điểm CHASD2, chỉ có những biến sau là liên quan độc lập với nhập viện vì suy tim: rung nhĩ (HR 1.775, 95% CI 1.230- 2.560, p= 0.002) và suy tim NYHA IV so với NYAH II (HR 2.177, 95% CI 1.193- 3.975, p= 0.011). Và những bệnh nhân thuộc nhóm trung bình, cao cho thấy xu hướng bị các biến cố nhiều hơn, tuy nhiên không có ý nghĩa thống kê.
Ngược lại, phân tích dựa trên thang điểm CHA2SD2-VASc cho thấy có sự liên quan đáng kể với dự hậu. Như ở nhóm bệnh nhân có thang điểm trung bình (CHA2SD2-VASc 3-4 đ) có gấp đôi nguy cơ bị các biến cố so với nhóm nguy cơ thấp (CHA2SD2-VASc 1-2) (HR 1.968, 95% CI 1.099- 3.523, p= 0.023); ở nhóm bệnh nhân nguy cơ cao (CHA2SD2-VASc 5-8) cho thấy có sự gia tăng nguy cơ các biến cố nặng (HR 2.454, 95% CI, 1.348- 4.466, p= 0.003). Và rung nhĩ xuất hiện hoặc NYHA IV vẫn là những yếu tố góp phần làm nặng thêm.
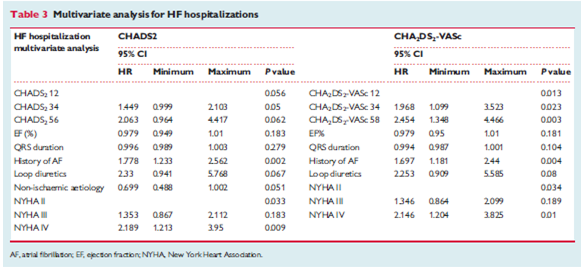
Bảng 3
Trong suốt thời gian theo dõi, trong 111 bệnh nhân tử vong có 69 trường hợp là do nguyên nhân tim mạch, 33 trường hợp do nguyên nhân khác và 9 trường hợp không rõ nguyên nhân. Trong những ca tử vong do nguyên nhân tim mạch, 49 trường hợp là do suy tim tiến triển, 11 trường hợp nhồi máu cơ tim, 8 trường hợp đột tử, và 1 trường hợp đột quỵ. Tổng số có 193 bệnh nhân (34.5%) nhập viện vì suy tim hoặc tử vong.
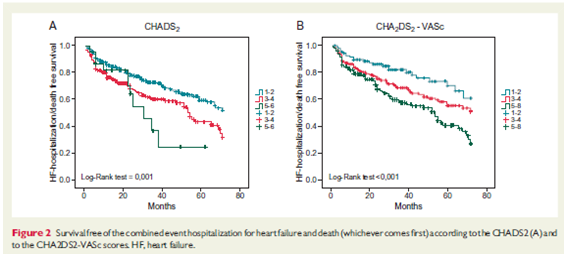
Hình 2
Bàn luận của các tác giả về kết quả:
Thang điểm CHA2SD2-VASc được chứng minh là có tính nhạy cảm hơn thang điểm CHASD2 trong việc phân biệt những bệnh nhân có nguy cơ đột quỵ thực sự thấp, và được áp dụng trong khuyến cáo mới đây của ESC như là một công cụ tốt hơn để chọn lựa điều trị kháng đông.
Lí giải về sự sai khác giữa 2 nhóm, các tác giả cho rằng có thể yếu tố bệnh mạch máu ngoại biên được xét đến trong thang điểm CHA2SD2-VASc là một trong những yếu tố ảnh hưởng đến tiên lượng. Đáng kể đến là bệnh cơ tim thiếu máu cục bộ vốn là một yếu tố khác trong tiên lượng cả hai dự hậu và có một mối liên kết chặt chẽ với bệnh mạch máu.
Cũng trong nghiên cứu, sự khác biệt về giới tính không có ý nghĩa thống kê trong tiên lượng, trong khi những nghiên cứu thử nghiệm lâm sàng ngẫu nhiên lại cho thấy giới nữ nhận được nhiều lợi ích từ CRT hơn nam giới. Sự bất tương đồng này có thể là do dân số nữ dưới đại diện, cũng như thời gian theo dõi trung bình ngắn.
Về phân độ ảnh hưởng của phân độ suy tim theo NYHA:
Theo kết quả nghiên cứu, phân tích về diện tích dưới đường cong cho thấy có sự tương đồng giữa hai thang điểm với phân độ NYHA đối với các kết cục; khi so sánh với tình trạng chức năng theo NYHA, những bệnh nhân được tính theo thang điểm CHA2DS2-VASc có vẻ lợi thế hơn dựa trên tiêu chuẩn chính xác, dễ nhớ, dễ kiểm chứng, hoàn toàn có thể nhân rộng. Theo kết quả này, nếu được xác nhận lại trong nghiên cứu khác sẽ có thể gợi ý việc dùng thang điểm CHA2DS2-VASc trong đánh giá tiên lượng bệnh nhân suy tim có chỉ định CRT-D, bên cạnh việc sử dụng phân độ NYHA.
Mối liên quan giữa điểm số nguy cơ cao trước khi cấy và tần suất bị các biến cố nhiều có thể giải thích dựa trên vài sự liên kết sau: bệnh nhân có nhiều bệnh kết hợp có thể kém nhạy cảm với tác dụng tích cực của CRT, cũng có vẻ như một vài bệnh lý đi kèm là nguyên nhân thúc đẩy tình trạng suy tim nặng thêm sau khi cấy thiết bị, do vậy làm suy yếu hoặc ít nhất là một phần những ưu điểm của điều trị. Cũng có thể nghĩ rằng trên những bệnh nhân này, các biến cố suy tim bị thúc đẩy bởi tình trạng lâm sàng chung nặng lên hơn là do sự tiến triển nặng dần của bản thân suy tim, và tử vong tự bản thân nó có thể từ những nguyên nhân khác ngoải tim hơn.
Trong nghiên cứu này, các tác giả đã chứng minh được rằng rung nhĩ mới xuất hiện ( chiếm 20.9%, tương đương với số liệu của những nghiên cứu khác) là một yếu tố chính tiên lượng dự hậu kém, cũng đã thấy qua như những nghiên cứu trước về CRT. Rung nhĩ trên bệnh nhân có CRT-D là một tình huống xấu, làm gia tăng nhịp thất tự phát và giảm phần trăm tạo nhịp hiệu quả của hai buống thất. Hơn thế nữa, những bệnh nhân này còn bị tăng số lần khử rung thích hợp và không thích hợp, làm nặng thêm tình trạng suy tim, tăng tỉ lệ nhập viện và tử vong chung. Nghiên cứu này không cho thấy được mối liên hệ giữa hai thang điểm CHASD2 và CHA2SD2-VASc với rung nhĩ/nhanh nhĩ mới xuất hiện trong thời gian theo dõi những bệnh nhân không có tiền sử rối loạn nhịp trước đó. Điều này ủng hộ vai trò chính yếu của suy giảm chức năng tim trong quá trình phát sinh rối loạn nhịp, như đã thấy trong nghiên cứu của tác giả Henriksson và cộng sự trên một loạt những bệnh nhân đột quỵ thì suy tim là yếu tố đứng thứ hai trong tiên lượng rung nhĩ mới xuất hiện.
Có một vài giới hạn trong nghiên cứu này. Thứ nhất đây là một nghiên cứu hồi cứu, và do vậy có khả năng bị ảnh hưởng bởi việc thu thập và nhận bệnh vào nghiên cứu thiên lệch, và có thể tạo ra nhiễu. Để hạn chế ảnh hưởng của việc thu thập dữ liệu không đầy đủ hoặc thiên lệch, tác giả đã hạn chế phân tích những bệnh nhân được đánh giá trực tiếp bằng lâm sàng. Hơn nữa trong nghiên cứu này, tác giả không phân tích đáp ứng của siêu âm tim với CRT, vốn có thể cho phép hiểu hơn mối liên hệ giữa các bệnh lý đi kèm và biến cố bất lợi. Ngoài ra, nghiên cứu này chỉ giới hạn trên những bệnh nhân CRT-D, do vậy kết quả không thể xem xét rộng hơn trên những bệnh nhân CRT mà không dự phòng ICD.
Kết luận chính rút ra từ nghiên cứu:
Trên những bệnh nhân CRT-D, thang điểm CHA2SD2-VASc có thể dùng như một công cụ hữu hiệu giúp tiên lượng những biến cố nặng như nhập viện do suy tim tăng lên và tử vong.
Biên dịch từ bài “ CHADS2 and CHA2DS2-VASc scores to predict morbidity and mortality in heart failure patients candidates to cardiac resynchronization therapy” -Alessandro Paoletti Perini và cộng sự – EP Europace, Volume 16 Number 1 January 2014







