BS. NGUYỄN THANH HIỀN
BS. NGUYỄN TRẦN THU THỦY
1. MỞ ĐẦU
Suy tim cấp tính (STC) là một tình trạng thường gặp và đe dọa tính mạng. Đây là nguyên nhân hàng đầu gây nhập viện và có liên quan đến tỷ lệ tử vong và tái nhập viện cao (1,2). Theo hướng dẫn của Hiệp hội Tim mạch Châu Âu (ESC) năm 2021 về chẩn đoán và điều trị suy tim cấp tính và mãn tính (STM), việc quản lý số bệnh nhân nhập viện vì STC có thể được chia thành ba giai đoạn với các mục tiêu khác nhau và yêu cầu các cách tiếp cận khác nhau: trước nhậpviện/sớm nhập viện (ngay lập tức), trong bệnh viện (trung gian) và trước xuất viện/sớm sau xuất viện. Các giai đoạn trước nhập viện và trong bệnh viện chủ yếu tập trung vào chẩn đoán và xác định nguyên nhân, ổn định bệnh nhân, theo dõi các dấu hiệu sinh tồn, điều trị theo kinh nghiệm tình trạng sung huyết và/hoặc giảm tưới máu và bắt đầu các phương pháp điều trị dựa trên bằng chứng. Các chiến lược quản lý trước xuất viện và sớm sau xuất viện đang bắt đầu được nghiên cứu thử nghiệm, nhưng việc thực hiện còn nhiều thách thức hơn (3). Một tỷ lệ đáng kể bệnh nhân mắc STC được xuất viện trong tình trạng sung huyết dai dẳng, được biết là có liên quan đến nguy cơ tái nhập viện và tử vong cao hơn. Nguy cơ tái nhập viện và tử vong cao nhất trong những tuần đầu tiên sau khi xuất viện và giảm theo cấp số nhân sau đó. Ngoài ra, việc theo dõi bệnh nhân thường không được thực hiện hoặc không đầy đủ trong giai đoạn này, khiến bệnh nhân có nguy cơ gia tăng. Cuối cùng, điều trị y tế được thiết lập trong giai đoạn trước và sớm sau xuất viện nhìn chung không thay đổi trong các lần khám tiếp theo, khiến các giai đoạn này trở nên quan trọng, không chỉ vì nguy cơ gia tăng mà còn đối với phương pháp điều trị dưới mức tối ưu. Cải thiện kết quả sớm sau xuất viện và kết quả lâu dài bằng cách tối ưu hóa việc quản lý trước và sau xuất viện của bệnh nhân mắc STC là một nhu cầu lớn chưa được đáp ứng. Bài viết này nhằm mục đích cung cấp một bản tóm tắt các bằng chứng hiện tại về quản lý trước xuất viện và sớm sau xuất viện đối với bệnh nhân nhập viện vì STC. Lưu ý rằng tài liệu này đề cập đến suy tim mất bù cấp tính (STMBC) và phù phổi cấp vì chúng là những biểu hiện lâm sàng phổ biến nhất của STC và là những biểu hiện mà chúng ta có bằng chứng từ các thử nghiệm lâm sàng tiền cứu. Hai biểu hiện lâm sàng khác của STC, sốc tim và ST phải không nằm trong phạm vi bài viết này (tham khảo các hướng dẫn về sốc tim và ST phải).
2. TÁC ĐỘNG CỦA VIỆC NHẬP VIỆN DO SUY TIM CẤP TÍNH ĐẾN KẾT CỤC SAU ĐÓ
Tỷ lệ tử vong tại bệnh viện của bệnh nhân nhập viện vì STC dao động từ 4% đến 10%. Tỷ lệ tử vong sau 1 năm sau xuất viện lớn hơn nhiều, trung bình 25–30% và hơn một phần ba số bệnh nhân tái nhập viện vì bệnh STC trong 6 tháng đầu sau khi xuất viện. So với những bệnh nhân không nhập viện, những bệnh nhân nhập viện vì STC có nguy cơ tử vong tăng hơn sáu lần trong tháng đầu tiên sau khi xuất viện. Tiếp theo đó là tỷ lệ tử vong giảm gần như theo cấp số nhân nhưng nguy cơ lại tăng gấp đôi kéo dài cho đến 2 năm sau khi xuất viện. Mỗi lần tái nhập viện có liên quan đến tỷ lệ tái nhập viện, thăm khám cấp cứu sau đó cao hơn và tử vong. Sự gia tăng nguy cơ tử vong có thể lên tới 12 đến 16 lần ở những bệnh nhân nhập viện nhiều lần hoặc lâu hơn so với những bệnh nhân mới nhập viện do STC. STC có thể là biểu hiện đầu tiên của suy tim (ST), được gọi là “ST khởi phát mới – new-onset HF” hoặc “ST mới khởi phát – de-novo HF”, hoặc tình trạng mất bù phổ biến hơn của một tình trạng mạn tính. Bệnh nhân mắc bệnh ST mới khởi phát có thể có tỷ lệ tử vong tại bệnh viện cao hơn, nhưng có thể có tỷ lệ tử vong sau xuất viện và tỷ lệ tái nhập viện thấp hơn do hiệu quả có lợi của việc bắt đầu điều trị mới (3,4,6).
3. ĐÁNH GIÁ TRƯỚC KHI XUẤT VIỆN
Trong giai đoạn trước khi xuất viện, việc đánh giá nhiều thông số, bao gồm đánh giá lâm sàng, sử dụng dấu ấn sinh học và hình ảnh, là bắt buộc để: (1) loại trừ hoặc giảm thiểu sung huyết dai dẳng; (2) tối ưu hóa liệu pháp điều trị nội khoa theo hướng dẫn (GDMT); (3) lập kế hoạch quản lý sau xuất viện, bao gồm tăng cường điều trị theo hướng dẫn và các chương trình sau xuất viện cụ thể (tức là các chương trình phục hồi chức năng, thăm khám tại nhà) (Hình 1). Các yếu tố liên quan đến việc tăng nguy cơ sung huyết tồn lưu khi xuấtviện và/hoặc tái nhập viện sớm sau khi xuấtviện được trình bày trong Bảng 1.
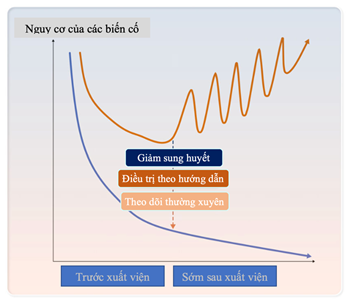
Hình 1. Các yếu tố quyết định kết quả tốt hơn sau khi xuất viện. Giảm sung huyết tối ưu, tối ưu hóa điều trị nội khoa theo hướng dẫn (GDMT) và theo dõi chuyên sâu sau xuất viện giúp giảm tỷ lệ tử vong và các biến cố suy tim mới sau khi xuất viện. (4)
Bảng 1. Các yếu tố nguy cơ sung huyết tồn lưu khi xuất viện và/hoặc tái nhập viện do suy tim (4)
| Yếu tố lâm sàng
• Phân nhóm suy tim theo NYHA >2 • ≥ 1 lần nhập viện do ST trong vòng 6 tháng • Huyết áp thấp (HATTh<90 mmHg) |
| Các yếu tố liên quan đến điều trị
• Ngừng điều trị theo hướng dẫn khi nhập viện • Không dung nạp điều trị theo hướng dẫn • Liều lợi tiểu cao |
| Xét nghiệm lâm sàng
• Rối loạn chức năng thận • Rối loạn điện giải • Nồng độ NP cao • Thiếu máu |
| Xét nghiệm điện tâm đồ và hình ảnh
• Thời gian QRS >130 ms không có điều trị tái đồng bộ • Rối loạn nhịp thất • Phân suất tống máu thất trái<20% • Áp lực phổi cao • Áp lực dổ đầy thất trái cao • Hở van ba lá vừa/nặng • Áp lực tĩnh mạch chủ dưới>21mm • Đường Kerlley B (B-line)>15 |
| Bệnh đi kèm
• Đái tháo đường • Bệnh hở van tim • Bệnh động mạch vành • Rung nhĩ • Bệnh phổi • Suy kiệt |
3.1 Đánh giá lâm sàng
Đánh giá lâm sàng rất hữu ích để phát hiện các dấu hiệu sung huyết, nhưng độ chính xác của khám thực thể để phát hiện sung huyết còn thấp. Một số điểm sung huyết (CS: congestive score) bao gồm triệu chứng (khó thở, khó thở khi nằm, mệt mỏi) và các dấu hiệu của ST (rales, phù ngoại biên, giãn tĩnh mạch cổ, gan to). Trong một phân tích của thử nghiệm EVEREST (Hiệu quả của thuốc đối kháng Vasopressin trong ST – Nghiên cứu kết quả với thử nghiệm Tolvaptan), sung huyết nhẹ (CS 1–2) và sung huyết nặng (CS>2) khi xuất viện có liên quan đến nguy cơ tái nhập viện và tử vong gia tăng vào thời điểm 1 năm sau khi nhập viện do suy tim. Cân nặng và độ NYHA cũng cần được đánh giá trước khi xuất viện và tích hợp với các đánh giá lâm sàng khác (Hình 2).
Đo huyết áp và nhịp tim là bắt buộc cho cả phân tầng tiên lượng và cá thể hóa điều trị theo hướng dẫn. Bệnh nhân bị hạ huyết áp có thể ít dung nạp thuốc ức chế men chuyển (ƯCMC) hoặc thuốc ức chế thụ thể angiotensin (ƯCTT) và thậm chí ít dung nạp hơn với nhóm thuốc ức chế thụ thể angiotensin -neprilysin (ARNI). Bệnh nhân bị sung huyết có thể không dung nạp sớm thuốc chẹn beta. Các dấu hiệu sung huyết và giảm tưới máu có thể xuất hiện tại thời điểm xuất viện và có liên quan đến kết cục xấu hơn. Một phân tích của Chương trình nghiên cứu quan sát ESC-EURO (EORP) – Hiệp hội suy tim (HFA) mạn dài hạn cho thấy dấu hiệu sung huyết còn sót lại ở 30,9% bệnh nhân xuất viện sau khi nhập viện vì STC (4-8).
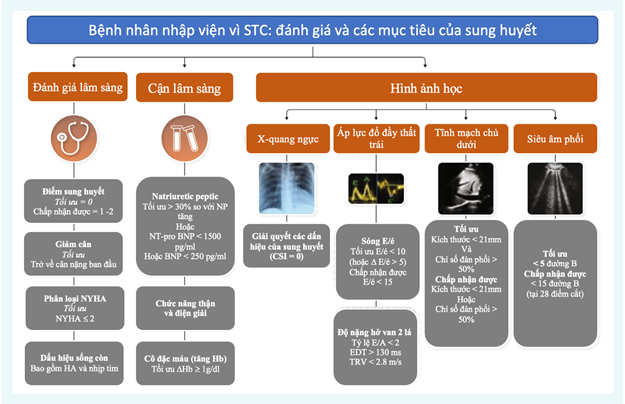
Hình 2. Đánh giá và mục tiêu sung huyết trong giai đoạn trước xuất viện. Cần đánh giá các yếu tố lâm sàng, xét nghiệm và hình ảnh để đánh giá trước khi xuất viện. STC, suy tim cấp tính; HA, huyết áp; EDT, thời gian giảm tốc sóng E; Hb, huyết sắc tố; NP, peptide natriuretic; TRV, vận tốc hở van ba lá, MR: hở van hai lá (4)
3.2 Xét nghiệm cận lâm sàng
Natriuretic peptide (NP) có vai trò chính trong chẩn đoán, phân tầng nguy cơ và quản lý bệnh nhân mắc STC. Chúng là dấu hiệu quan trọng của sung huyết. Ngoài giá trị của chúng tại thời điểm xuất viện, sự thay đổi nồng độ NP khi nằm viện là một yếu tố dự báo mạnh mẽ về kết quả sau xuất viện (Hình 2). Hướng dẫn hiện tại của ESC HF khuyến nghị đo NP cả tại thời điểm nhập viện và trước khi xuất viện. Giá trị tiên lượng của cả mức độ tuyệt đối và sự thay đổi tương đối của peptide natriuretic loại B (BNP)/proBNP và NT-proBNP khi xuất viện đã được nghiên cứu ở những bệnh nhân mắc STC. ELAN-HF (Châu Âu Hợp tác về điểm STM mất bù cấp tính), được phát triển từ dữ liệu được thu thập từ bảy nhóm bệnh nhân châu Âu nhập viện vì STC, nhận thấy rằng cả mức NT-proBNP tuyệt đối và phần trăm giảm NT-proBNP khi xuất viện đều có liên quan mạnh mẽ với nguyên nhân tử vong trong 180 ngày. Nghiên cứu cho thấy tỷ lệ tử vong tích lũy trong 180 ngày là 4,1% ở những bệnh nhân có mức NT-proBNP tuyệt đối <1500pg/ml. Tỷ lệ tử vong này tăng hơn gấp đôi lên 10% khi NT-proBNP giảm trong mức từ 1500 đến 5000 pg/ml và sau đó lại tăng gấp đôi lên 24% khi nồng độ NT-proBNP nằm trong khoảng từ 5001 đến 15000pg/ml. Bệnh nhân có nồng độ NT-proBNP > 15.000 pg/ml có tỷ lệ tử vong là 41%. Ngoài ra, nghiên cứu còn phát hiện ra rằng những bệnh nhân có mức NT-proBNP giảm 30% có tỷ lệ tử vong tích lũy trong 180 ngày cao gấp đôi so với những bệnh nhân có mức NT-proBNP giảm >30%. Những phát hiện này cho thấy rằng việc đo nồng độ tuyệt đối và những thay đổi về NT-proBNP khi xuất viện có thể giúp xác định những bệnh nhân có nguy cơ tử vong cao và tạo điều kiện cho các chiến lược quản lý phù hợp. Các thử nghiệm ngẫu nhiên tiền cứu đánh giá hiệu quả của chiến lược dựa trên đo nồng độ NT-proBNP để hướng dẫn điều trị ở bệnh nhân suy tim có nguy cơ cao đã không cho thấy lợi ích đáng kể so với chăm sóc thông thường. Gần đây hơn, nhiều nghiên cứu nối tiếp các phép đo NT-proBNP được thực hiện trong các lần tái khám thường xuyên khi bắt đầu điều trị theo hướng dẫn và tăng liều ở những bệnh nhân được chỉ định chăm sóc cường độ cao, so với nhóm chăm sóc thông thường. Chiến lược như vậy có liên quan đến khả năng đạt được liều mục tiêu của điều trị theo hướng dẫn cao hơn và giảm tỷ lệ tử vong do mọi nguyên nhân và tái nhập viện do suy tim. Mặc dù thử nghiệm này không được thiết kế để đánh giá riêng tác động lâm sàng của các phép đo NT-proBNP, nhưng nó hỗ trợ kết quả nghiên cứu của việc sử dụng trong chiến lược tối ưu hóa điều trị theo hướng dẫn ở những bệnh nhân nhập viện gần đây vì STC. Các dấu ấn sinh học mới nổi, chẳng hạn như kháng nguyên carbohydrate 125 (CA125) và adrenomedullin có thể bổ sung cho các NP trong tương lai.
Tình trạng cô đặc máu có thể hữu ích vì nó phản ánh sự giảm tương đối về thể tích huyết tương. Bệnh nhân nhập viện vì STC có liên quan đến kết quả tốt hơn. Tuy nhiên, nó có thể bị ảnh hưởng bởi tình trạng sắt, điều này cũng có thể thay đổi trong quá trình nhập viện. Cần có các nghiên cứu sâu hơn để đánh giá vai trò của cô đặc máu như một yếu tố dấu hiệu giảm sung huyết thành công. Đáp ứng lợi tiểu có thể được đánh giá thông qua đo lượng natri trong nước tiểu và/hoặc thể tích nước tiểu theo khuyến cáo trong 24 giờ đầu để hướng dẫn dùng thuốc lợi tiểu. Các thử nghiệm lâm sàng ngẫu nhiên ngẫu nhiên đang được tiến hành để đánh giá tác động của các phép đo này đối với kết quả sau xuất viện.
Cần theo dõi tổn thương cơ tim, thận và gan trong thời gian nằm viện bằng cách sử dụng các chỉ số xét nghiệm dấu ấn sinh học truyền thống (ví dụ: troponin tim, creatinine, Cystatin C, transaminase, bilirubin, gamma-glutamyltranspeptidase).Tầm quan trọng của sự thay đổi creatinine huyết thanh trong quá trình nằm viện và mối quan hệ của sự thay đổi này với hiệu quả điều trị đã được ghi nhận trong các khuyến cáo gần đây của HFA cũng như hướng dẫn của ESC HF. Đánh giá chức năng thận trước khi xuất viện cũng quan trọng bởi vì bất cứ rối loạn chức năng thận nào cũng có thể hạn chế việc sử dụng điều trị theo hướng dẫn, đặc biệt là với các chất ức chế hệ renin–angiotensin–aldosterone hoặc nhóm ARNI (Hình 2). Sự suy giảm thoáng qua về mức lọc cầu thận ước tính (eGFR), trung bình 3 – 4 ml/phút/1,73 m2, có thể xảy ra sau khi bắt đầu dùng thuốc ức chế kênh đồng vận chuyển natri-glucose 2 (SGLT2), mặc dù điều này không có giá trị tiên lượng về biến cố bất lợi. Các thay đổi về chức năng thận là điều có thể xảy ra trong quá trình điều trị suy tim. Mặc dù các nghiên cứu trên dân số cho thấy chức năng thận xấu đi có liên quan đến kết quả xấu hơn, tuy nhiên ở cấp độ cá nhân từng người bệnh việc giải thích những thay đổi đó trong bối cảnh lâm sàng thích hợp sẽ giúp đánh giá chính xác nguy cơ và xác định các chiến lược cá nhân hoá điều trị tiếp theo. Trong quá trình điều trị, chúng ta không nên quá sợ hãi về vấn đề này, mà cần theo dõi sát để điều chỉnh kịp thời, nếu không chức năng thận xấu đi là nguyên nhân hàng đầu gây ra việc không đạt được hiệu quả giảm sung huyết trong STC và bệnh nhân không nhận được đủ liều điều trị theo hướng dẫn.
Bên cạnh đó, kích hoạt hệ thần kinh nội tiết, tốc độ dòng nước tiểu và tác dụng của arginine vasopressin lên chất vận chuyển urê trong ống góp có thể dẫn đến tăng cường tái hấp thu ở ống lượn gần và ống lượn xa, dẫn đến tăng nồng độ nitơ urê trong máu (BUN) trong STC. Hơn nữa, nồng độ urê tăng cũng có thể là do sự phân hủy protein tăng lên. Do đó, mức BUN tăng cao có thể đóng vai trò là một chỉ số về sự hoạt hóa thần kinh thể dịch và tình trạng dinh dưỡng, không phụ thuộcvào sự suy giảm nào của eGFR. Do đó, ngay cả ở những bệnh nhân có eGFR ≥45 ml/phút/1,73 m2, mức BUN cao hơn có liên quan đến nguy cơ tử vong sau xuất viện cao hơn. Cần theo dõi chặt chẽ các chất điện giải trong huyết thanh khi nhập viện do STC. Cả hai tình trạng hạ và tăng kali máu đều liên quan đến kết cục kém hơn (Hình 2). Các thuốc hạ kali mới như patirome hoặc natri zirconium cyclosilicate, cải thiện tình trạng tăng kali máu, có thể hỗ trợ cho việc bắt đầu hoặc tăng liều các thuốc thuộc nhóm ức chế RAAS.
Việc đo nồng độ ferritin huyết thanh và độ bão hòa transferrin trong đợt STC cũng được yêu cầu theo hướng dẫn ESC hiện hành để phát hiện tình trạng thiếu sắt là dấu hiệu cho thấy cần bổ sung liệu pháp thay thế sắt trước khi xuất viện để giảm tỷ lệ tái nhập viện do suy tim (3,4,9,10).
3.3 Chẩn đoán hình ảnh học
Trước khi xuất viện, các xét nghiệm hình ảnh toàn diện có vai trò chính trong việc phát hiện sung huyết còn sót lại. Chụp X-quang ngực có thể hữu ích để phát hiện sung huyết phổi, tràn dịch màng phổi,cũng như đánh giá khả năng đáp ứng với các phương pháp điều trị. Tuy nhiên, các phép đo chính về sung hyết bao gồm các dấu hiệu siêu âm tim về tăng áp lực đổ đầy thất trái (TTr), đường B (B-line) bằng siêu âm phổi (LUS), kích thước và độ xẹp của tĩnh mạch chủ dưới (IVC). Vận tốc dòng chảy xuyên qua và vận tốc hình khuyên Doppler mô (tỷ lệ e’ vách và bên và E/e’ trung bình) và thể tích nhĩ trái là nền tảng khi các phép đo liên quan đến áp lực đổ đầy TTr trong suy tim mạn tính, trong khi hiệu suất của các chỉ số này có thể ít thay đổi hơn trong tình trạng suy tim cấp tính.
Hình ảnh tĩnh mạch chủ dưới và siêu âm phổi có thể được đánh giá dễ dàng tại giường bệnh bằng các thiết bị cầm tay. Biện pháp này dù định tính, nhưng cung cấp thông tin đáng tin cậy về áp lực nhĩ phải và sung huyết phổi, đồng thời phản ánh nhanh chóng những thay đổi về tình trạng thể tích để đáp ứng với điều trị. Tĩnh mạch chủ dưới giãn dai dẳng với chỉ số khả năng xẹp thấp trước khi xuất viện có thể dự đoán nguy cơ tái nhập viện cao hơn. Đáng chú ý, tĩnh mạch chủ dưới giãn là dấu hiệu của sung huyết toàn thân chứ không phải sung huyết phổi. Số lượng đường B cho thấy mức độ nghiêm trọng của sung huyết phổi. Một tài liệu đồng thuận gần đây của chuyên gia đã báo cáo các phương pháp thu nhận hình ảnh khác nhau và cho thấy kỹ thuật siêu âm phổi tại 28 điểm quét cung cấp định lượng chính xác về lượng nước phổi ngoài mạch: dưới 5 đường B cho thấy không có sung huyết; 16 đến 30 đường B trong toàn bộ phổi cho thấy sung huyết phổi ở mức độ vừa phải; và >30 đường B là dấu hiệu của phù phổi nặng. Kỹ thuật siêu âm phổi 8 vùng là một kỹ thuật bán định lượng. Vùng dương được xác định bằng sự hiện diện của ≥3 đường B trong mặt phẳng dọc giữa hai xương sườn và ≥2 vùng dương trên mỗi phổi gợi ý sung huyết phổi đáng kể. Sung huyết phổi tồn dư được đánh giá bằng siêu âm phổi khi xuất viện có liên quan chặt chẽ với các kết cục bất lợi. Trong một báo cáo tổng kết của 13 nghiên cứu, ở những bệnh nhân có sự hiện diện của ≥15 đường B trên siêu âm phổi 28 vùng khi xuất viện có nguy cơ tái nhập viện hoặc tử vong do suy tim cao gấp 5 lần. Siêm âm phổi cũng đã được sử dụng để hướng dẫn điều trị trong các thử nghiệm ngẫu nhiên có đối chứng cho thấy hiệu quả của chiến lược này trong việc giảm tái nhập viện do ST.
Các xét nghiệm hình ảnh nên được tích hợp với đánh giá lâm sàng và dấu ấn sinh học khác trong chiến lược đánh giá đa phương thức để hướng dẫn điều trị và xác định thời điểm xuất viện. Cải thiện lâm sàng có thể xảy ra trong khi sung huyết mô/huyết động vẫn còn tồn tại và việc sử dụng kết hợp một số công cụ có thể làm tăng độ nhạy của việc phát hiện sung huyết tồn dư. Việc sử dụng các xét nghiệm hình ảnh có thể đặc biệt quan trọng tại các bệnh viện có hạn chế trong việc đo lường NP (BNP, hoặc NT-proBNP) để đưa ra quyết định nhanh chóng và theo dõi hàng loạt. Việc tích hợp đánh giá lâm sàng, kiểm tra cận lâm sàng và hình ảnh học được trình bày trong hình 2 (11-14).
4. TỐI ƯU HÓA ĐIỀU TRỊ TRƯỚC KHI XUẤT VIỆN
Ở những bệnh nhân nhập viện vì STC, việc sử dụng hoặc tiếp tục sử dụng các thuốc điều biến thần kinh thể dịch và thuốc ức chế SGLT2 nên được chỉ định hoặc tiếp tục, nếu đã sử dụng trước đó, vì tác dụng có lợi của chúng vẫn tồn tại trong thời gian nằm viện (nếu không phạm chống chỉ định phải ngưng, xem bên dưới). Do đó việc bắt đầu thật sớm các thuốc điều trị ST thuộc nhóm tứ trụ và có kế hoạch giáo dục trước xuất viện, theo dõi và liên lạc giữa BN và người chăm sóc với nhân viên y tế sau xuất viện là những chiến lược quan trọng cần phải thực hiện trước khi xuất viện ở BN ST. Tuy nhiên, những bệnh nhân có huyết động không ổn định, cụ thể là hạ huyết áp do cung lượng tim thấp và/hoặc eGFR giảm dai dẳng (<20 – 30 ml/phút/1,73 m2) có thể không dung nạp với liều cao hơn và đặc biệt, có thể cần sử dụng thuốc chẹn beta một cách thận trọng. Hạ huyết áp có triệu chứng đáng kể và rối loạn chức năng thận nặng cũng là tiêu chí loại trừ chính trong hầu hết các thử nghiệm lâm sàng ngẫu nhiên, do đó không có chỉ định điều trị theo hướng dẫn ở bệnh nhân có huyết áp tâm thu thấp, nghĩa là <100 mmHg và rối loạn chức năng thận nặng, tức là có eGFR<20 –30ml/phút/1,73m2. Những bệnh nhân này đại diện cho một tỷ lệ đáng kể bệnh nhân mắc bệnh suy tim, đặc biệt là những người bị mất bù gần đây hoặc đang ở giai đoạn nặng. Điều trị nội khoa trước khi xuất viện cần phải được xem xét về tính hiệu quả và an toàn của các thuốc này đối với những bệnh nhân nhập viện do STC (3,15,16).
4.1 Thuốc lợi tiểu
Thuốc lợi tiểu quai được khuyến cáo phổ biến ở bệnh nhân suy tim để điều trị và ngăn ngừa các dấu hiệu và triệu chứng sung huyết. Đáng chú ý, khuyến cáo đánh giá sớm tác dụng lợi tiểu và dùng liều thích hợp theo bài niệu natri và nướctiểu trong thời gian nhập viện do STC. Mục tiêu là làm giảm sung huyết hoàn toàn đồng thời theo dõi cẩn thận chức năng thận và các chất điện giải. Một số nghiên cứu cho thấy liều cao lợi tiểu quai có liên quan đến việc tăng nguy cơ tử vong, ngay cả sau khi phân tích có hiệu chỉnh đa biến. Mặc dù sai lầm tiềm ẩn trong các phân tích (potential bias) này là những bệnh nhân bị bệnh nặng hơn có nhiều khả năng nhận được liều thuốc lợi tiểu quai cao hơn. Tuy nhiên, dùng thuốc lợi tiểu liều cao không thích hợp có thể dẫn đến rối loạn điện giải, kích hoạt thần kinh thể dịch nhiều hơn, suy giảm chức năng thận nhanh hơn, mất nước và hạ huyết áp. Do đó, bác sĩ lâm sàng thường được khuyên nên sử dụng liều thuốc lợi tiểu thấp nhất có thể để giúp bệnh nhân không bị sung huyết và điều này đặc biệt quan trọng ở giai đoạn trước khi xuất viện. Nhiều đo lường đã được đề xuất để hướng dẫn điều trị lợi tiểu, bao gồm các xét nghiệm cận lâm sàng, nghĩa là theo dõi nồng độ natri trong nước tiểu và thể tích nước tiểu, sự cô đặc máu, các dấu ấn sinh học, bao gồm NP và CA125, và các xét nghiệm hình ảnh, gồm siêu âm phổi và siêu âm Doppler tim. Tuy nhiên, bằng chứng từ kết quả của các thử nghiệm tiến cứu vẫn chưa đủ để khuyến cáo một chiến lược cụ thể trước khi xuất viện. Trong thử nghiệm ADVOR (Acetazolamide trong suy tim mất bù có quá tải thể tích) gần đây, acetazolamide được thêm vào liệu pháp điều trị tiêu chuẩn với furosemide, đã cải thiện tình trạng sung huyết, so với dùng furosemide đơn thuần ở những bệnh nhân nhập viện vì STC có dấu hiệu sung huyết. Điều này có liên quan đến thời gian nằm viện ngắn hơn 1 ngày mà không ảnh hưởng đến tỷ lệ tử vong và tái nhập viện vì suy tim. Aquaretics và cụ thể là thuốc đối kháng vasopressin như tolvaptan, cũng có thể hữu ích trong việc cải thiện tình trạng sung huyết, đặc biệt ở những bệnh nhân có hạ natri máu (3,15,17,18).
(Xem tiếp kỳ sau)
TÀI LIỆU THAM KHẢO
- Chioncel O, Mebazaa A, Maggioni AP, Harjola VP, Rosano G, Laroche C, et al. Acute heart failure congestion and perfusion status – impact of the clinical classification on in-hospital and longterm outcomes; insights from the ESC-EORP-HFA Heart Failure Long-Term Registry. Eur J Heart Fail. 2019;21(11):1338-52. 3
- Butt JH, Fosbol EL, Gerds TA, Andersson C, McMurray JJV, Petrie MC, et al. Readmission and death in patients admitted with new-onset versus worsening of chronic heart failure: insights from a nationwide cohort. Eur J Heart Fail. 2020;22(10):1777-85. 4
- Authors/Task Force M, McDonagh TA, Metra M, Adamo M, Gardner RS, Baumbach A, et al. 2021 ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure: Developed by the Task Force for the diagnosis and treatment of acute and chronic heart failure of the European Society of Cardiology (ESC). With the special contribution of the Heart Failure Association (HFA) of the ESC. Eur J Heart Fail. 2022;24(1):4-131. 9
- M et al. Pre-discharge and early post-discharge management of patients hospitalized for acutenheart failure: A scientific statement by the Heart Failure Association of the ESC. European Journal of Heart Failure (2023) 25, 1115–1131
- Setoguchi S, Stevenson LW, Schneeweiss S. Repeated hospitalizations predict mortality in the community population with heart failure. American heart journal. 2007;154(2):260-6. 20
- Nieminen MS, Brutsaert D, Dickstein K, Drexler H, Follath F, Harjola VP, et al. EuroHeart Failure Survey II (EHFS II): a survey on hospitalized acute heart failure patients: description of population. Eur Heart J. 2006;27(22):2725-36. 21
- Gheorghiade M, Follath F, Ponikowski P, Barsuk JH, Blair JE, Cleland JG, et al. Assessing and grading congestion in acute heart failure: a scientific statement from the acute heart failure committee of the heart failure association of the European Society of Cardiology and endorsed by the European Society of Intensive Care Medicine. Eur J Heart Fail. 2010;12(5):423-33. 23
- Girerd N, Seronde MF, Coiro S, Chouihed T, Bilbault P, Braun F, et al. Integrative
Assessment of Congestion in Heart Failure Throughout the Patient Journey. JACC Heart Fail. 2018;6(4):273-85. 27 - Bayes-Genis A, Aimo A, Jhund P, Richards M, de Boer RA, Arfsten H, et al. Biomarkers in heart failure clinical trials. A review from the Biomarkers Working. Group of the Heart Failure Association of the European Society of Cardiology. Eur J Heart Fail. 2022;24:1767–1777. https://doi.org/10.1002/ejhf.2675. 38
- Mueller C, McDonald K, de Boer RA, Maisel A, Cleland JGF, Kozhuharov N, et al. Heart Failure Association of the European Society of Cardiology practical guidance on the use of natriuretic peptide concentrations. Eur J Heart Fail.2019;21:715–731. https://doi.org/10.1002/ejhf.1494. 39
- Lancellotti P, Galderisi M, Edvardsen T, Donal E, Goliasch G, Cardim N, et al. Echo-Doppler estimation of left ventricular filling pressure: Results of the multicentre EACVI Euro-Filling study. Eur Heart J Cardiovasc Imaging. 2017;18:961–968. https://doi.org/10.1093/ehjci/jex067. 80
- Picano E, Pellikka PA. Ultrasound of extravascular lung water: A new standard for pulmonary congestion. Eur Heart J. 2016; 37:2097–2104. https://doi.org/10 .1093/eurheartj/ehw164. 83
- Platz E, Jhund PS, Girerd N, Pivetta E, McMurray JJV, Peacock WF, et al.; Study Group on Acute Heart Failure of the Acute Cardiovascular Care Association and the Heart Failure Association of the European Society of Cardiology. Expert consensus document: Reporting checklist for quantification of pulmonary congestion by lung ultrasound in heart failure. Eur J Heart Fail. 2019;21:844–851. https://doi.org/10.1002/ejhf.1499. 84
- Moura B, Aimo A, Al-Mohammad A, Flammer A, Barberis V, Bayes-Genis A, et al. Integration of imaging and circulating biomarkers in heart failure: A consensus document by the Biomarkers and Imaging Study Groups of the Heart Failure Association of the European Society of Cardiology. Eur J Heart Fail. 2021;23:1577–1596. https://doi.org/10.1002/ejhf.2339. 92
- TM et al. ACC Expert Consensus Decision Pathway for Treatment of HFrEF. J O U R N A L O F T H E A M E R I C A N C O L L E G E O F C A R D I O L O G Y. 2024. https://doi.org/10.1016/j.jacc.2023.12.024
- PA et al. 2022 AHA/ACC/HFSA Guideline for the Management of Heart Failure. JACC 2022. https://doi.org/10.1016/j.jacc.2021.12.012
- Kapelios CJ, Laroche C, Crespo-Leiro MG, Anker SD, Coats AJS, Diaz-Molina B, et al.; Heart Failure Long-Term Registry Investigators Group. Association between loop diuretic dose changes and outcomes in chronic heart failure: Observations from the ESC-EORP Heart Failure Long-Term Registry. Eur J Heart Fail. 2020;22:1424–1437. https://doi.org/10.1002/ejhf.1796. 99
- Mullens W, Dauw J, Martens P, Verbrugge FH, Nijst P, Meekers E, et al.; ADVOR Study Group. Acetazolamide in acute decompensated heart failure with volume overload. N Engl J Med. 2022;387:1185–1195. https://doi.org/10.1056/NEJMoa2203094. 101
- Diamond J, et al. New Strategies to Prevent Rehospitalizations for Heart Failure. Curr Treat Options Cardiovasc Med 2022;24(12):199-212.
- AA et al: Initiation, Continuation, Switching, and Withdrawal of Heart Failure Medical Therapies During Hospitalization. JACC: HEART FAILURE VOL. 7, NO. 1, 2019: 1-12.
- Severino et al : Heart Failure Pharmacological Management: Gaps and Current Perspectives. J. Clin. Med. 2023, 12, 1020. https://doi.org/10.3390/jcm12031020
- McMurray, J.J.V.; Packer, M. How Should We Sequence the Treatments for Heart Failure and a Reduced Ejection Fraction?: A Redefinition of Evidence-Based Medicine. Circulation 2021, 143, 875–877
- Miller, R.J.H.; Howlett, J.G.; Fine, N.M. A Novel Approach to Medical Management of Heart Failure With Reduced Ejection Fraction. Can. J. Cardiol. 2021, 37, 632–643.
- Tomasoni, Det al. Sodium-glucose co-transporter 2 inhibitors as an early, first-line therapy in patients with heart failure and reduced ejection fraction. Eur. J. Heart Fail. 2022, 24, 431–441
- Greene, S.J.; Butler, J.; Fonarow, G.C. Simultaneous or Rapid Sequence Initiation of Quadruple Medical Therapy for Heart Failure-Optimizing Therapy With the Need for Speed. JAMA Cardiol. 2021, 6, 743–744.
- L, McMurray. JJV et al Accelerated and personalized therapy for heart failure with reduced ejection fraction. European Heart Journal (2022) 43, 2573–2587
- Bistola V, Simitsis P, Parissis J, Ouwerkerk W, van Veldhuisen DJ, Cleland JG, et al. Association between up-titration of medical therapy and total hospitalizations and mortality in patients with recent worsening heart failure across the ejection fraction spectrum. Eur J Heart Fail. 2021; 23:1170–1181. https:// doi.org/10.1002/ejhf.2219
- Mebazaa A, Davison B, Chioncel O, Cohen-Solal A, Diaz R, Filippatos G, et al. Safety, tolerability and efficacy of up-titration of guideline-directed medical therapies for acute heart failure (STRONG-HF): A multinational, open-label, randomised, trial. Lancet. 2022;400:1938–1952. https://doi.org/10.1016/S0140-6736(22)02076-1
- Oh S, Choi H, Oh EG, Lee JY. Effectiveness of discharge education using teach-back method on readmission among heart failure patients: A systematic review and meta-analysis. Patient Educ Couns. 2023;107:107559. https://doi.org/10.1016/j.pec.2022.11.001. 165
- Chang MA, et al. Disease Managament and Telemedicine in Heart Failure. In Brauwauld’s heart disease: A textbook of cardiovascular medicine (13e), 674-685.
- Nguyễn Thanh Hiền, Trần Minh Đức: chiến lược mới trong phòng ngừa tái nhập viện ở bệnh nhân suy tim. Chuyên đề Tim mạch học. tháng 5/2023.
- Klein L, et al. Featured late-breaking clinical science abstracts II. Presented at: Technology and Heart Failure Therapeutics. (THT); March 4-6, 2024; Boston.







