Tóm Tắt
Đặt vấn đề: Nhồi máu não tắc động mạch cảnh trong là một bệnh lý nặng, tuy nhiên vẫn có những trường hợp nhẹ hoặc không triệu chứng. Kết cục ngắn hạn cần được đánh giá.
ThS BS Nguyễn Bá Thắng
Giảng viên bộ môn Thần Kinh, Đại Học Y Dược TPHCM
GS TS Lê Văn Thành
Nguyên trưởng bộ môn Thần Kinh Đại Học Y Dược TPHCM và đại học y khoa Phạm Ngọc Thạch
Phương pháp nghiên cứu: Tiến cứu mô tả loạt ca, theo dõi tới 30 ngày sau khởi phát. Đối tượng là các bệnh nhân nhồi máu não lần đầu, tắc động mạch cảnh trong cùng bên, nhập viện khoa Thần Kinh bệnh viện Chợ Rẫy..
Kết quả:121 bệnh nhân được thu nhận. 77,7% là nam, tuổi trung bình là 60,1 tuổi, 56,2% tắc mạch cảnh bên trái. Điểm NIHSS trung bình lúc nhập viện là 17,7 điểm, với 15,5% ở mức rất nặng (>25 điểm). 82,6% là tắc mạch do huyết khối xơ vữa động mạch. Kết cục sau 30 là 17,4% tử vong và 24,8% nằm liệt giường. Các yếu tố tiên đoán độc lập kết cục chức năng sau 30 ngày là điểm NIHSS lúc nhập viện, sự gia tăng điểm NIHSS trong thời gian nằm viện, và tình trạng tăng huyết áp của bệnh nhân.
Kết luận: Tắc động mạch cảnh trong gây nhồi máu não với tỉ lệ nặng cao, kết cục sau 30 ngày xấu, với yếu tố tiên đoán kết cục là tình trạng tăng huyết áp, điểm NIHSS và sự gia tăng điểm NIHSS.
Từ khóa: Tắc động mạch cảnh trong, nhồi máu não, tiên đoán, kết cục 30 ngày
CLINICAL CHARACTERISTICS AND 30-DAY OUTCOME OF CEREBRAL INFARCTION WITH CAROTID OCCLUSION IN 121 CASES AT CHO RAY HOSPITAL
Abstract
Background:Cerebral infarction with carotid occlusion is a severe disease, yet there is cases of mild or no symptom. The short-term outcome need to be assessed.
Methodology: Prospective description of consecutive cases, follow-up till day 30 fromr onset. Subjects were first-ever ischemic stroke patients, with ipsilateral carotid artery occlusion, hospitalized at Neurology department, Cho Ray hospital.
Result:121 patients included. 77.7% was male, mean age 60.1 years, 56.2% had occlusion of the left carotid. Mean baseline NIHSS score was 17.7, with 15.5% of cases being very severe (NIHSS>25). 82.6% had atherosclerotic thrombosis as a cause of occlusion. 30-day outcome included 17.4% dead and 24.8% bed-ridden. The factors independently predict outcome were baseline NIHSS, evolusion of NIHSS, and hypertension.
Conclusion: Carotid occlusion cause cerebral infarction with a high proportion of severe cases, poor 30-day outcome, with the predicting factors for outcome being baseline NIHSS, evolution of NIHSS and hypertension.
Keywords: Internal carotid occlusion, cerebral infarction, prediction, 30-day outcome
Đặt vấn đề
Nhồi máu não tắc động mạch cảnh trong: là một thể đặc biệt của đột quỵ nhồi máu não. Tỉ suất mắc bệnh theo một số nghiên cứu là khoảng 6/100000 dân trong một năm [3]. Tuy nhiên, tỉ suất hiện mắc và mới mắc của tắc động mạch cảnh trong khó xác định chính xác vì có nhiều trường hợp không có triệu chứng, hoặc có triệu chứng nhẹ hoặc thoáng qua nên không được khám và khảo sát đầy đủ.
Căn nguyên gây tắc động mạch cảnh trong có thể là huyết khối trên nền xơ vữa, hoặc lấp mạch từ tim có hay không có mảng xơ. Nghiên cứu của Torvik và cộng sự [13] ghi nhận 45% trường hợp chỉ có mảng xơ gây hẹp trung bình, và số trường hợp mảng xơ có biến chứng cũng là 45%. Như vậy có đến 55% các trường hợp mảng xơ hẹp nặng hoặc trung bình nhưng không có biến chứng nào trên mảng xơ; tuy nhiên tất cả các trường hợp đều không có bằng chứng nào cho thấy cục huyết khối gây tắc mạch là do bệnh lý toàn thân hoặc do lấp mạch từ tim.
Với các kỹ thuật khảo sát khả thi trên lâm sàng, không thể khẳng định chính xác căn nguyên tắc động mạch cảnh là huyết khối xơ vữa hay lấp mạch từ tim, mà chỉ có thể xác định tương đối dựa trên sự hiện diện hay không của nguồn lấp mạch từ tim và tình trạng xơ vữa của động mạch cảnh nơi bị tắc nghẽn.
Khi đề cập đến tắc động mạch cảnh trong, ấn tượng đầu tiên là ai cũng nghĩ đến một bệnh cảnh nhồi máu não rất nặng nề, khó có khả năng hồi phục. Tuy nhiên, thực tế có những ca lâm sàng biểu hiện rất nhẹ, thậm chí không có triệu chứng mà chỉ tình cờ phát hiện. Vậy thực sự bệnh cảnh tắc động mạch cảnh trong có nặng nề không và nặng ở mức độ như thế nào? Độ nặng lâm sàng ban đầu này có liên quan thế nào đến kết cục ngắn hạn, và yếu tố nào sẽ giúp tiên đoán kết cục ngắn hạn này?
Trên cơ sở đó, chúng tôi tiến hành nghiên cứu khảo sát lâm sàng các bệnh nhân nhồi máu não tắc động mạch cảnh trong nhằm các mục tiêu sau:
1. Mô tả mức độ nặng lâm sàng và đặc điểm các yếu tố nguy cơ, nguyên nhân của các bệnh nhân nhồi máu não tắc động mạch cảnh trong
2. Mô tả kết cục 30 ngày sau khởi phát và tìm các yếu tố tiên đoán kết cục.
Đối tượng và phương pháp nghiên cứu
Thiết kế nghiên cứu mô tả tiến cứu loạt ca.
Tiêu chuẩn lựa chọn:
– Bệnh nhân nhồi máu não lần đầu nhập vào khoa thần kinh bệnh viện Chợ Rẫy trong thời gian nghiên cứu, từ năm 2008 đến 2010, có thời gian nhập viện trong vòng 5 ngày kể từ lúc khởi phát đột quỵ
– Tổn thương não được xác định thuộc hệ cảnh và có tắc động mạch cảnh trong cùng bên não có triệu chứng dưới sàng lọc bằng siêu âm duplex và xác định bằng chụp mạch máu cắt lớp vi tính (CTA) hoặc cộng hưởng từ (MRA).
Tiêu chuẩn loại trừ: Loại trừ các bệnh nhân có bằng chứng lâm sàng và/hoặc hình ảnh học của nhồi máu não tuần hoàn sau, bệnh nhân có xuất huyết trong não hoặc xuất huyết khoang dưới nhện tiên phát, bệnh nhân có rối loạn đông máu hoặc bệnh lý nội khoa giai đoạn cuối ảnh hưởng đến diễn tiến bệnh.
Quy trình thu thập dữ liệu:
Bệnh nhân nhập viện trong vòng 5 ngày với nhồi máu não hệ cảnh lần đầu sẽ được khảo sát duplex động mạch cảnh trong vòng 24 giờ từ lúc nhập viện. Nếu có tắc động mạch cảnh trong cùng bên bán cầu có triệu chứng, bệnh nhân sẽ được chụp CTA hoặc MRA để khẳng định tắc động mạch cảnh và đánh giá tình trạng các động mạch khác. Các dữ liệu được đánh giá và thu thập gồm có dữ liệu về nhân chủng học, các yếu tố nguy cơ, tiền căn bệnh lý liên quan, biểu hiện lâm sàng thần kinh và các cận lâm sàng thường quy cũng như cận lâm sàng tìm nguyên nhân theo phân loại TOAST. Bệnh nhân được điều trị theo đặc điểm bệnh lý và phác đồ thực hành của bệnh viện, phù hợp với các khuyến cáo trong y văn. Kết cục lúc xuất viện và kết cục ngày thứ 30 sau khởi phát sẽ được đánh giá bằng thang điểm Rankin sửa đổi (mRS), trong đó điểm Rankin ngày thứ 30 được đánh giá trực tiếp hoặc qua điện thoại.
Phương pháp xử lý dữ liệu:
Dữ liệu thu thập được sẽ được xử lý trên phần mềm thống kê SPSS 18.0. Các đặc điểm lâm sàng, yếu tố nguy cơ, căn nguyên… sẽ được thể hiện bằng số đếm và tỉ lệ phần trăm. Mối liên quan với kết cục lâm sàng sau 30 ngày của các yếu tố nguy cơ, căn nguyên, lâm sàng… sẽ được phân tích bằng phép kiểm Chi bình phương cho các biến định tính, và phép kiểm t cho các biến định lượng. Sau đó các biến có liên quan có ý nghĩa với kết cục sẽ được đưa vào phân tích đa biến trong mô hình hồi quy đa biến logistic, phương pháp đưa vào dần có điều kiện, để tìm ra các biến tiên đoán độc lập kết cục.
Kết quả
Từ tháng 5/2008 tới tháng 12/2010, chúng tôi thu nhận được 121 bệnh nhân thỏa các tiêu chuẩn lựa chọn và loại trừ vào nghiên cứu. Trong số này, nam giới chiếm ưu thế với 94 bệnh nhân, chiếm 77,7%; còn lại là 27 nữ chiếm tỉ lệ 22,3%. Tuổi trung bình của mẫu nghiên cứu là 60,1 tuổi, nhỏ nhất là 20 tuổi và lớn nhất là 94 tuổi.
Thời gian đến nhập viện trung bình là 32,9 giờ kể từ lúc khởi phát, sớm nhất là 5 giờ và muộn nhất là 120 giờ.
Các yếu tố nguy cơ cho bệnh lý mạch máu não được ghi nhận như sau: tăng huyết áp hiện diện ở 56,2% bệnh nhân trong mẫu nghiên cứu, với 53,7% đã biết từ trước, chỉ 2,5% không có tiền căn và được chẩn đoán sau khi nhập viện vì đột quỵ. Đái tháo đường được ghi nhận hiện diện ở 14,9% bệnh nhân, trong đó 10,7% đã biết trước. Về bệnh lý tim mạch, ghi nhận 11,6% bệnh nhân có rung nhĩ, 11,6% bệnh nhân có bệnh mạch vành, và 9,1% bệnh nhân có các bệnh tim khác, chủ yếu là bệnh van tim. 39,7% bệnh nhân có hút thuốc lá, trong khi 19,8% bệnh nhân có uống rượu bia thường xuyên. Có 5 bệnh nhân ghi nhận có tiền căn cơn thoáng thiếu máu não, chiếm 4,1% mẫu nghiên cứu.
Về bên tổn thương não và tắc nghẽn động mạch cảnh, 68 trường hợp xảy ra ở bên trái, chiếm 56,2%, còn lại là bên phải, chiếm 43,8%.
Về triệu chứng lâm sàng, ghi nhận có 78 bệnh nhân có rối loạn ngôn ngữ mọi mức độ, chiếm 64,5% các trường hợp. Trong số này, 60 bệnh nhân bị tổn thương thiếu máu ở bán cầu trái và 18 bệnh nhân tổn thương bán cầu phải.
Điểm GCS lúc nhập viện: trung bình 11,8; độ lệch chuẩn 2,8
NIHSS lúc nhập viện: trung bình 17,7, độ lệch chuẩn 8,2; trong đó chỉ có 6,6% bệnh nhân có biểu hiện lâm sàng nhẹ (điểm NIHSS 0-4); 25,6% ở mức trung bình (NIHSS từ 5-14); 52% bệnh nhân ở mức nặng (NIHSS 15-25); và 15,7% bệnh nhân ở mức rất nặng (NIHSS >25) (bảng 1)
Thời gian nằm viện trung bình là 8,6 ngày
Bảng 1: Phân bố độ nặng đột quỵ đánh giá bằng thang điểm NIHSS
|
|
Tần suất |
Tỉ lệ % |
|
Nhẹ: NIHSS 0-4 |
8 |
6,6 % |
|
Trung bình: NIHSS 5-14 |
31 |
25,6% |
|
Nặng: NIHSS 15-25 |
63 |
52,1% |
|
Rất nặng >25 |
19 |
15,7% |
|
Tổng |
121 |
100% |
Nguyên nhân nhồi máu não theo phân loại TOAST
Đại đa số các trường hợp là bệnh lý mạch máu lớn (n=100, 82,6%), một số ít là lấp mạch từ tim (n=12, 9,9%). Một trường hợp nguyên nhân khác là bóc tách động mạch cảnh. Bốn trong 8 trường hợp không rõ nguyên nhân là do vừa có xơ vữa động mạch vừa có rung nhĩ, 4 trường hợp cỏn lại không tìm thấy nguyên nhân.
Kết cục lúc xuất viện và sau 30 ngày
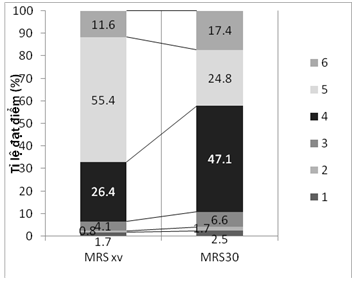
Hình 1. Phân bố kết cục theo điểm Rankin sửa đổi ở thời điểm xuất viện và 30 ngày
Các yếu tố liên quan đến kết cục sau 30 ngày
Bảng 2. Phân tích đơn biến các yếu tố liên quan kết cục 30 ngày, biến định tính, (phép kiểm Chi bình phương):
|
Đặc điểm |
|
mRS 0-4 |
mRS 5-6 |
Tổng |
P |
|
Giới |
Nữ |
15 |
12 |
27 |
0,784 |
|
|
Nam |
55 |
39 |
94 |
|
|
THA |
Không |
37 |
16 |
53 |
0,019 |
|
|
Có |
33 |
35 |
68 |
|
|
ĐTĐ |
Không |
64 |
39 |
103 |
0,022 |
|
|
Có |
6 |
12 |
18 |
|
|
BMV |
Không |
65 |
42 |
107 |
0,074 |
|
|
Có |
5 |
9 |
14 |
|
|
Rung nhĩ |
Không |
65 |
42 |
107 |
0,074 |
|
|
Có |
5 |
9 |
14 |
|
|
Thuốc lá |
Không |
38 |
31 |
69 |
0,304 |
|
|
Có |
31 |
17 |
48 |
|
|
Rượu |
Không |
55 |
38 |
93 |
0,943 |
|
|
Có |
14 |
10 |
24 |
|
|
TIA |
Không |
65 |
51 |
116 |
0,051 |
|
|
Có |
5 |
0 |
5 |
|
|
TOAST |
MM lớn |
62 |
38 |
100 |
0,058 |
|
|
Tim |
6 |
6 |
12 |
|
|
|
Khác |
2 |
7 |
9 |
|
|
THA: tăng huyết áp, TOAST: phân loại nguyên nhân theo TOAST, BMV: bệnh mạch vành, TIA: cơn thoáng thiếu máu não |
|||||
Bảng 3. Phân tích đơn biến các yếu tố liên quan kết cục 30 ngày, biến định lượng (phép kiểm t)
|
|
Kết cục 30 ngày |
N |
Trung bình |
Độ lệch chuẩn |
t |
P |
|
Tuổi |
MRS 0-4 |
70 |
57.09 |
14.092 |
-2,607 |
0,01 |
|
MRS 5-6 |
51 |
64.24 |
15.934 |
|
|
|
|
HATT |
MRS 0-4 |
70 |
136.5714 |
24.01000 |
-1,579 |
0,117 |
|
MRS 5-6 |
51 |
144.1176 |
28.43775 |
|
|
|
|
HATTr |
MRS 0-4 |
70 |
80.2857 |
11.54342 |
-0,886 |
0,377 |
|
MRS 5-6 |
51 |
82.1569 |
11.36903 |
|
|
|
|
GCS nhập viện |
MRS 0-4 |
70 |
12.80 |
2.096 |
4,686 |
0,000 |
|
MRS 5-6 |
51 |
10.45 |
3.100 |
|
|
|
|
NIHSS nhập viện |
MRS 0-4 |
70 |
14.06 |
6.454 |
-6,747 |
0,000 |
|
MRS 5-6 |
51 |
22.75 |
7.678 |
|
|
|
|
Chênh lệch NIHSS lúc xuất – nhập |
MRS 0-4 |
70 |
-1.1286 |
3.43858 |
-2,299 |
0,025 |
|
MRS 5-6 |
45 |
1.3556 |
6.70195 |
|
|
|
|
NIHSS: thang điểm đột quỵ NIH; HATT: huyết áp tâm thu; HATTr: huyết áp tâm trương; GCS: thang điểm hôn mê Glasgow |
||||||
Như vậy qua phân tích đơn biến, có 10 biến liên quan có ý nghĩa thống kê với kết cục 30 ngày sau đột quỵ, đó là tuổi, tăng huyết áp, đái tháo đường, rung nhĩ, bệnh mạch vành, tiền căn cơn thoáng thiếu máu não, điểm Glasgow lúc nhập viện, điểm NIHSS lúc nhập viện, chênh lệch (gia tăng) điểm số NIHSS lúc nằm viện, và nguyên nhân đột quỵ theo TOAST. Các biến này sẽ được đưa vào phân tích đa biến bằng phương pháp hồi quy logistic để tìm các biến có ý nghĩa tiên đoán độc lập cho kết cục thời điểm này.
Phân tích đa biến hồi quy logistic tiên đoán kết cục 30 ngày
Bảng 4. Kết quả phân tích hồi quy đa biến logistic cho kết cục 30 ngày
|
|
B |
S.E. |
Wald |
Độ tự do |
p |
HR |
|
|
NIHSS nhập viện |
0,189 |
0,041 |
21,319 |
1 |
0,000 |
1,209 |
|
|
Chênh lệch NIHSS |
0,129 |
0,062 |
4,407 |
1 |
0,036 |
1,138 |
|
|
THA |
0,981 |
0,489 |
4,014 |
1 |
0,045 |
2,666 |
|
|
Hằng số |
-4,373 |
0,844 |
26,822 |
1 |
0,000 |
0,013 |
|
Kết quả phân tích đa biến cho thấy điểm NIHSS lúc nhập viện, sự gia tăng điểm số NIHSS và tình trạng tăng huyết áp của bệnh nhân là ba yếu tố có ý nghĩa tiên đoán độc lập kết cục sau 30 ngày của bệnh nhân nhồi máu não tắc động mạch cảnh trong.
Bàn luận
Tuổi trung bình 60,1 trong nghiên cứu của chúng tôi cũng tương tự với hầu hết các nghiên cứu khác trong y văn trên bệnh nhân tắc động mạch cảnh trong, trong đó ghi nhận tuổi trung bình ở khoảng từ 60 đến 65 tuổi [10][11][15], trừ một nghiên cứu của Kao và cộng sự [4] ở 30 bệnh nhân ghi nhận tuổi trung bình lớn hơn, ở mức 72,1 tuổi.
Nam là giới chiếm ưu thế trong nghiên cứu của chúng tôi (77,7%) cũng như trong hầu hết mọi nghiên cứu được công bố trong y văn trên bệnh nhân đột quỵ tắc động mạch cảnh trong, với mức phổ biến là nam chiếm từ 60% đến 75% [10] [11][15]; thậm chí giới nam còn chiếm ưu thế gần tuyệt đối trong một số nghiên cứu, từ 89% [6] đến hơn 90% [4] [8]. Như vậy có thể nói tắc động mạch cảnh trong xảy ra ưu thế ở nam giới, điều này một phần có thể hiểu được vì giới nam là một yếu tố nguy cơ của xơ vữa động mạch và đột quỵ.
Tỉ lệ tăng huyết áp được ghi nhận rất thay đổi, cả trong các nghiên cứu trên bệnh nhân tắc động mạch cảnh trong lẫn các nghiên cứu trên bệnh nhân nhồi máu não nói chung, từ khoảng gần 50% [1] đến trên dưới 60% [3][10][11][12]. Do đó không ghi nhận mối liên quan nào đặc biệt giữa tăng huyết áp và nhồi máu não tắc động mạch cảnh trong khác với nhồi máu não nói chung. Tương tự, đái tháo đường ghi nhận được ở 14,9% trong nghiên cứu của chúng tôi, không có mối liên hệ nào đặc biệt với nhồi máu não tắc động mạch cảnh trong khác với nhồi máu não nói chung, với tỉ lệ đái tháo đường ghi nhận trong hai nhóm bệnh nhân này của các nghiên cứu trong y văn rất phân tán, cao thấp khác nhau, từ 9-10% đến khoảng 30% [3][5][10][11].
Rung nhĩ cũng là một yếu tố nguy cơ được ghi nhận với tỉ lệ thay đổi rộng giữa các nghiên cứu, cụ thể là 11,5% trong nghiên cứu của chúng tôi, 17% trong nghiên cứu của Flaherty và cộng sự [3], 18,1% trong nghiên cứu của Paciaroni và cộng sự [10], nhưng chỉ là 1,5% trong nghiên cứu của Powers và cộng sự [11], tất cả đều là trên bệnh nhân tắc động mạch cảnh trong. Tỉ lệ rung nhĩ cũng không khu trú rõ trong các nghiên cứu trên bệnh nhân nhồi máu não nói chung, dao động từ 8,84% [7], đến 14% [9].
Về độ nặng lâm sàng, đa số bệnh nhân của chúng tôi có biểu hiện lâm sàng ở mức nặng, với điểm NIHSS trung bình 17,7 điểm, trong đó 67,8% bệnh nhân ở mức nặng đến rất nặng (NIHSS ≥15 điểm). Biểu hiện lâm sàng ở mức độ nặng tương tự cũng được ghi nhận ở các nghiên cứu của các tác giả khác; như nghiên cứu của Weimar C – 2006 [15] có trung vị NIHSS lúc nhập viện 12, nghiên cứu của Paciaroni M – 2012 [10] có NIHSS trung bình là 14,7, nghiên cứu của Matsubara N – 2013 [8] có NIHSS trung bình trước can thiệp là 15,9. Điều này khẳng định thực sự nhồi máu não tắc động mạch cảnh trong là một bệnh cảnh nặng nề, do động mạch cảnh trong là một trong những động mạch chính cấp máu cho não. Độ nặng đột quỵ ban đầu nặng cũng là yếu tố lý giải kết cục nặng nề khi xuất viện và sau 30 ngày, với 67% bệnh nhân có kết cục phế rất nặng hoặc tử vong (mRS 5-6) lúc xuất viện, và số liệu tương ứng sau 30 ngày là 42,2%.
Về nguyên nhân, do đặc tính mẫu nghiên cứu của là nhồi máu não với tắc động mạch cảnh trong nên nguyên nhân về mặt lý thuyết tập trung vào hai nhóm chính là bệnh lý mạch máu lớn và lấp mạch từ tim. Tỉ lệ nguyên nhân lấp mạch từ tim trong nghiên cứu của chúng tôi ở mức hơi thấp, chỉ 9,9%, trong khi huyết khối xơ vữa động mạch chiếm ưu thế gần tuyệt đối, lên đến 82,6%, còn bóc tách động mạch cảnh chỉ chiếm 0,8%. Nghiên cứu của Matsubara N năm 2013 [8] ghi nhận huyết khối xơ vữa động mạch cũng chiếm ưu thế hoàn toàn (63%), nhưng rung nhĩ và bóc tách động mạch lại cao hơn đáng kể so với nghiên cứu của chúng tôi (lần lượt là 25% và 13%). Tuy nhiên đây là nghiên cứu hồi cứu với cỡ mẫu nhỏ, chỉ 16 bệnh nhân, nên việc so sánh chỉ là tương đối. Tỉ lệ bệnh nhân lấp mạch từ tim khá thấp trong nghiên cứu của chúng tôi cũng là tình hình chung của nhiều nghiên cứu đột quỵ lấy mẫu từ khoa thần kinh, nhất là tại bệnh viện Chợ Rẫy, vì một số bệnh nhân nhồi máu não nhưng có bệnh lý tim mạch lại được nhập vào khoa tim mạch chứ không phải khoa thần kinh. Ví dụ nghiên cứu của Lê Nguyễn Nhựt Tín [5] ghi nhận tỉ lệ lấp mạch từ tim là 10,6%.
Bàn luận về các yếu tố tiên đoán kết cục
Độ nặng đột quỵ đánh giá bằng thang điểm NIHSS được ghi nhận trong nghiên cứu của chúng tôi là một yếu tố tiên đoán độc lập kết cục sau 30 ngày của đột quỵ nhồi máu não tắc động mạch cảnh trong. Theo đó mỗi điểm tăng của NIHSS sẽ làm tăng 1,2 lần nguy cơ bệnh nhân có kết cục nằm liệt giường hoặc tử vong (mRS 5-6). Để dễ hình dung, có thể xem dữ liệu trong bảng 5. Theo đó, 100% bệnh nhân có điểm NIHSS từ 4 trở xuống sẽ có kết cục thuận lợi; với điểm NIHSS từ 5 tới 14, gần 20% bệnh nhân sẽ tử vong hoặc nằm liệt giường; tỉ lệ này là 45% nếu điểm NIHSS từ 15 tới 25, và 90% nếu điểm hơn 25.
Bảng 5. Kết cục sau 30 ngày theo các nhóm điểm NIHSS lúc nhập viện
|
Điểm NIHSS |
mRS 0-4 |
mRS 5-6 |
Tổng |
|
1-4 |
8 (100%) |
0 (0%) |
8 |
|
5-14 |
25 (80,6%) |
6 (19,4%) |
31 |
|
15-25 |
35 (55,6%) |
28 (44,4%) |
63 |
|
>25 |
2 (10,5% |
17 (42,1%) |
19 |
|
Tổng |
70 (57,9%) |
51 (42,1%) |
121 (100%) |
Điểm NIHSS là thang điểm đánh giá độ nặng đột quỵ đã được sử dụng rộng rãi trong các nghiên cứu cũng như trong thực hành lâm sàng. Chúng tôi không tìm được nghiên cứu tiên lượng hồi phục chức năng trên bệnh nhân tắc động mạch cảnh trong để so sánh. Tuy nhiên, nhiều nghiên cứu tiên lượng trong đột quỵ nhồi máu não nói chung cũng đã ghi nhận giá trị tiên đoán của thang điểm NIHSS. Cụ thể là nghiên cứu của Weimar năm 2004 [14], trên một cỡ mẫu lớn 1079 bệnh nhân và kiểm định trên 1307 bệnh nhân, ghi nhận NIHSS lúc nhập viện có OR là 1,313 trong tiên đoán kết cục chức năng sau 100 ngày. Nghiên cứu của Dhamoon năm 2009 [2] trên 525 bệnh nhân cũng ghi nhận độ nặng đột quỵ thể hiện bằng thang điểm NIHSS là yếu tố tiên đoán kết cục phục hồi chức năng ở cả thời điểm 6 tháng lẫn 5 năm. Điểm NIHSS thể hiện độ nặng của đột quỵ, và có liên quan chặt chẽ với kết cục chức năng, do đó về động học, khi điểm số này tăng lên trong thời gian nhập viện thì hiển nhiên kết cục sẽ xấu đi. Điều này lý giải cho kết quả nghiên cứu của chúng tôi, với điểm NIHSS trong thời gian nhập viện tăng mỗi 1 điểm sẽ làm tăng nguy cơ tử vong hoặc liệt giường lên 1,14 lần.
Tăng huyết áp là yếu tố nguy cơ đột quỵ đã được ghi nhận từ lâu. Trị số huyết áp lúc nhập viện có nhiều ý nghĩa khác nhau. Một mặt nó thể hiện mức tăng huyết áp mạn tính của bệnh nhân, mặt khác nó là kết quả phản ứng của cơ thể với tình trạng thiếu máu não, với mục đích tăng cường tưới máu cho não, tức liên quan đến khả năng bảo vệ não. Tuy nhiên, huyết áp cao lúc khởi bệnh cũng có thể là chỉ điểm cho mức độ nặng của thiếu máu não, tức liên quan đến độ nặng của bệnh. Có lẽ do mối liên quan nhiều mặt đối nghịch nhau đó mà trị số huyết áp lúc nhập viện không có giá trị tiên đoán kết cục đột quỵ như trong kết quả nghiên cứu của chúng tôi. Tuy nhiên tình trạng bệnh nhân có tăng huyết áp, tính từ tiền căn cho tới hiện tại, ngoài vai trò là một yếu tố nguy cơ cho đột quỵ và tái phát đột quỵ thì còn có ý nghĩa tiên đoán độc lập kết cục chức năng sau 30 ngày theo nghiên cứu của chúng tôi, với bệnh nhân có tăng huyết áp có nguy cơ kết cục xấu nằm liệt giường hoặc tử vong cao hơn bệnh nhân không có tăng huyết áp gấp 2,67 lần.
Kết luận:
Nhồi máu não tắc động mạch cảnh trong là một thể bệnh nặng nề, xảy ra ưu thế ở nam giới, với nguyên nhân hầu hết là bệnh lý xơ vữa động mạch và một phần nhỏ là lấp mạch từ tim. Kết cục phế tật nặng và tử vong sau 30 ngày là 42,2%, và các yếu tố có ý nghĩa tiên đoán độc lập kết cục này là điểm NIHSS lúc nhập viện, sự gia tăng điểm số NIHSS trong thời gian nằm viện, và tình trạng tăng huyết áp của bệnh nhân.
Tài liệu tham khảo
1. Cote R, Barnett H.J.M, Taylor DW (1983). Internal Carotid Occlusion: A Prospective Study. Stroke; 14:898-902.
2. Dhamoon MS, Moon YP, Paik MC, et al.(2009). Long-term functional recovery after first ischemic stroke. The Northern Manhattan Study. Stroke; 40:2805-2811.
3. Flaherty ML, Flemming KD, McClelland R, Jorgensen NW, Brown RD, (2004). Population-Based Study of Symptomatic Internal Carotid Artery Occlusion – Incidence and Long-Term Follow-Up.Stroke;35:349 –352.
4. Kao HL, Lin MS, Wang CS, Lin YH, Lin LC, Chao CL,Jeng JS, Yip PK, Chen SC, (2007). Feasibility of Endovascular Recanalization for Symptomatic Cervical Internal Carotid Artery Occlusion”. J Am Coll Cardiol;49:765–71.
5. Lê Nguyễn Nhựt Tín, (2000).Phân loại nguyên nhân đột quỵ nhồi máu não – khảo sát tiền cứu 104 trường hợp. Đại Học Y Dược TPHCM, Luận văn tốt nghiệp bác sĩ nội trú.
6. Lin M-S, Lin L-C, Li H-Y, Lin C-H, Chao C-C, Hsu C-N, Lin Y-H, Chen S-C, Wu Y-W, Kao H-L, (2008). Procedural safety and potential vascular complication of endovascular recanalization for chronic cervical internal carotid artery occlusion. Circ Cardiovasc Intervent;1:119 –125.
7. Mai Nhật Quang, Vũ Anh Nhị, (2010). Tần suất các yếu tố nguy cơ và tỉ lệ tử vong tai biến mạch máu não tại bệnh viện đa khoa trung tâm An Giang. Y học Thành Phố Hồ Chí Minh. 14(1):327-333.
8. Matsubara N,Miyachi S,Tsukamoto N,Kojima T,Izumi T,Haraguchi K,Asai T,Yamanouchi T,Ota K,Wakabayashi T, (2013). Endovascular intervention for acute cervical carotid artery occlusion. Acta Neurochir (Wien);155(6):1115-23.
9. Nguyễn Văn Thông, Nguyễn Hoàng Ngọc, Đỗ Mai Tuyền, và cộng sự, (2007). Nghiên cứu đặc điểm lâm sàng, cận lâm sàng, một số yếu tố nguy cơ của 1378 bệnh nhân đột quỵ tại Bệnh viện TWQĐ 108.Tạp chí Y Dược lâm sàng 108, tập 2 – số đặc biệt, tr.5-11.
10. Paciaroni M, Balucani C, Agnelli G, et al, (2012). Systemic Thrombolysis in Patients With Acute Ischemic Stroke and Internal Carotid ARtery Occlusion. The ICARO Study. Stroke;43:125-130.
11. Powers WJ, Clarke WR, Grubb RL, Videen TO, Adams HP, Derdeyn CP, for the COSS Investigators, (2011). Extracranial-Intracranial Bypass Surgery for Stroke Prevention in Hemodynamic Cerebral Ischemia: The Carotid Occlusion Surgery Study: A Randomized Trial. JAMA; 306(18): 1983–1992.
12. Rutgers DR, Klijn CJM, Kappelle LJ, van der Grond J, (2004). Recurrent Stroke in Patients With Symptomatic Carotid Artery Occlusion Is Associated With High-Volume Flow to the Brain and Increased Collateral Circulation. Stroke;35:1345-1349.
13. Torvik A, Svindland A, Lindboe CF, (1989).Pathogenesis of carotid thrombosis.Stroke,20:1477-1483.
14. Weimar C, Konig IR, Kraywinkel K, et al. (2004). Age and National Institutes of Health Stroke Score Within 6 Hours After Onset Are Accurate Predictors of Outcome After Cerebral Ischemia. Development and External Validation of Prognostic Model.Stroke, 35:158-162.
15. Weimar C., Goertler M., Harms L., Diener H.C., for the German Stroke Study Collaboration, (2006). Distribution and Outcome of Symptomatic Stenoses and Occlusions in Patients With Acute Cerebral Ischemia. Arch Neurol;63:1287-1291.







