|
ĐÍNH CHÍNH: Do lỗi kỹ thuật, Chuyên đề Tim Mạch học số tháng 12/2012 tại Bài “Chiến lược điều trị kháng đông trong rung nhĩ (Anticoagulant strategy for atrial fibrilation)” trang 36 có đăng dư một đoạn được gạch đỏ như hình sau. Xin quý độc giả vui lòng lược bỏ giúp. Ban Biên soạn xin chân thành cáo lỗi cùng Tác giả và toàn thể độc giả.
|
Những chữ viết tắt:
RN: rung nhĩ. TBMMN: Tai biến mạch máu não. NNT (number need to treat): số bệnh nhân cần điều trị. . TEE: siêu âm tim qua thực quản. LMWH: Heparin trọng lượng phân tử thấp.ĐQ: đột quỵ.
MỞ ĐẦU
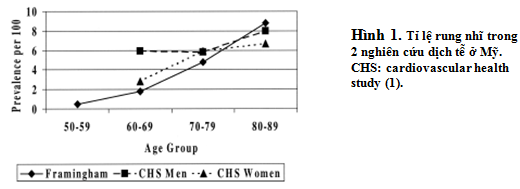
– RN là rối loạn nhịp dai dẳng thường gặp nhất. Tỷ lệ RN chiếm khoảng 0,4% dân số . Tỷ lệ này tăng theo tuổi. Rung nhĩ < 1% ở người < 60 tuổi và > 6% ở người > 80 tuổi (hình 1). Rung nhĩ thường gặp ở người có bệnh tim, tuy nhiên cũng có một tỷ lệ nhất định rung nhĩ xảy ra ở người không có bệnh tim. Tần suất RN ở người không có bệnh lý tim phổi (Rn đơn độc) < 12% các trường hợp rung nhĩ (1, 2).
RN thường gây rối loạn huyết động quan trọng và biến chứng thuyên tắc dẫn tới tăng tỷ lệ bệnh tật và tử vong. Tỷ lệ đột ĐQ thiếu máu (ischemic stroke) ở bệnh nhân RN không do thấp tim là 5% /năm, tăng gấp 2-7 lần so với những người không có RN (hình 2). Ở bệnh nhân bệnh tim hậu thấp và RN, nguy cơ ĐQ tăng gấp 17 lần so với chứng trong nghiên cứu Framingham về tim . Tỷ lệ tử vong ở bệnh nhân có RN tăng gấp 2 lần so với bệnh nhân nhịp xoang cùng mức độ bệnh tim (3, 4).
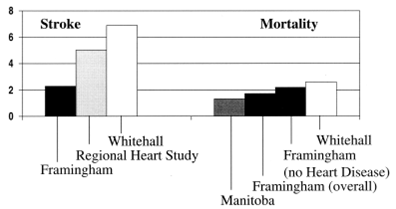
Hình 2: Nguy cơ tương đối tử vong và đột qụy ở BN RN so với BN không RN. Số liệu từ nghiên cứu Framingham, Regional Heart Study, Whitehall, Manitoba (1).
Mục tiêu điều trị RN ngoài việc chuyển nhịp và duy trì nhịp xoang, giảm và kiểm soát đáp ứng thất, thì việc ngừa biến chứng tắc mạch cũng là một phần quan trọng trong chiến lược điều trị ( 1, 5-12,). Mặc dù đã có những bằng chứng chắc chắn rằng điều trị với warfarin làm giảm nguy cơ đột qụy và tử vong ở hầu hết bệnh nhân RN nhưng việc sử dụng warfarin trong thực hành lâm sàng vẫn ở dưới mức yêu cầu. Nghiên cứu trên 13.428 bệnh nhân RN không kèm bệnh van tim cho thấy: ở bệnh nhân không có chống chỉ định, chỉ có 53% các bệnh nhân được sử dụng kháng đông; tỉ lệ này thấp hơn ở những bệnh nhân trẻ < 55 tuổi ( 44%) và những người già hơn 85 tuổi (35%). Ngay cả khi có dùng warfarin, chỉ 61% dùng liều duy trì đạt INR đích(13). Ngoài ra, với sự ra đời của các thuốc kháng đông đường uống mới gần đây, đã có một số thay đổi về việc sử dụng kháng đông ở bệnh nhân với RN. Bài viết này đề cập đến chiến lược điều trị kháng đông hiện nay trong RN.
I. HIỆU QUẢ CỦA ĐIỀU TRỊ KHÁNG ĐÔNG TRONG AF:
Hơn 20 năm qua, nhiều thử nghiệm lâm sàng lớn, ngẫu nhiên đã được thực hiện để xác định lợi ích tương đối của warfarin và aspirin trong ngăn ngừa ĐQ so với nhóm chứng hoặc so với nhau ở bệnh nhân RN. Bên cạnh đó, một số thử nghiệm nhỏ cũng đã được thực hiện để đánh giá hiệu quả của các thuốc kháng đông khác.
Từ năm 1988-1993, có năm thử nghiệm dự phòng ĐQ tiên phát và một thử nghiệm dự phòng thứ phát để đánh giá hiệu quả của warfarin liều điều chỉnh so với chứng trong RN. Đó là các thử nghiệm AFA SAC-1 ( First Copenhagen Atrial Fibrillation, Aspirin, Anticoagulation Study), BAA TAF ( Boston Area Anticoagulation Trial for Atrial Fibrillation), SPAF I ( Stroke Prevention in Atrial Fibrillation), CAFA ( Canadian Atrial Fibrillation Anticoagulation Study) và thử nghiệm dự phòng thứ phát EAFT ( European Atrial Fibrillation Trial). Dù có sự khác nhau trong thiết kế nghiên cứu, nhưng cả năm thử nghiệm đều chứng minh lợi ích của warfarin trong giảm nguy cơ ĐQ. Kết quả từ các thử nghiệm này cho thấy warfarin liều điều chỉnh giảm nguy cơ ĐQ khoảng 62% ( 95% CI 48-72%), với giảm nguy cơ tuyệt đối cho dự phòng tiên phát là 2,7% /năm và dự phòng thứ phát là 8,4%/năm; đồng thời thuốc cũng làm giảm tỉ lệ tử vong do mọi nguyên nhân là 33% (95% CI 9, 51%). Trong khi đó aspirin tỏ ra kém hiệu quả hơn, làm giảm ĐQ khoảng 22%, với giảm nguy cơ tuyệt đối 1,5%/ năm cho dự phòng tiên phát và 2,5% /năm cho dự phòng thứ phát (1,4, 7,14).
Cùng với các thử nghiệm so sánh với nhóm chứng, warfarin cũng đã được nghiên cứu ” đối đầu với Aspirin”. Kết quả của các thử nghiệm này khẳng định ưu việt của warfarin so với aspirin trong giảm nguy cơ ĐQ ( giảm nguy cơ tương đối là 36% -95%; CI 14-52%) (1,4, 7,14).
Giảm nguy cơ tương đối với warfarin có hiệu quả tương tự cả ở dự phòng tiên phát và thứ phát, nhưng giảm nguy cơ tuyệt đối cao hơn trong dự phòng thứ phát ( 12%/ năm ở nhóm đã bị stroke trước đây so với 4,5%/ năm ở nhóm chưa bị stroke). Do vậy, số bệnh nhân AF cần điều trị (NNT) với warfarin để ngăn ngừa ĐQ cao hơn khoảng 3 lần ở nhóm dự phòng tiên phát (NNT= 37) so với nhóm dự phòng thứ phát ( NNT=12) (7). Cần lưu ý rằng hiệu quả này chỉ có được nếu dùng đủ liều warfarin theo qui định. Liều warfarin thấp cố định ( fixed low dose warfarin: INR#1,5) đơn độc hay phối hợp với aspirin đều không có hiệu quả bằng liều warfarin đầy đủ (5, 14).
Các thuốc kháng đông mới (dabigatran, rivaroxaban, apixapan, edoxaban) với ưu điểm là chỉ ức chế một khâu quan trọng nhất trong quá trình đông máu là Xa (rivaroxabal, apixabal) hoặc IIa (dabigatran) cũng đã được thử nghiệm trong các nghiên cứu lâm sàng so sánh trực tiếp với warfarin và chứng minh rất hiệu quả trong phòng ngừa ĐQ ở BN RN không do bệnh van tim. Với dabigatran là NC RE-LY, rivaroxaban là NC ROCKET, với apixaban là NC ARISTOLE, edoxaban là NC ANGAGE-AF. Kết quả của các NC này tóm tắt ở bảng 1 (tham khảo thêm bài: vai trò các thuốc kháng đông đường uống mới trong bệnh tim mạch) (15). Trong số các thuốc này, dabigtran là thuốc đầu tiên được công nhận điều trị dự phòng đột quỵ với hiệu quả tốt. Qua sử dụng thực tế trên nhiều BN cả người lớn tuổi, chúng tôi thấy thuốc rất an toàn khi lựa chọn đúng.
Tóm lại, các thuốc chống đông và tiểu cầu đều có lợi ích trong phòng ngừa ĐQ do RN, với hiệu quả cao hơn của các thuốc kháng vitamin K và chống đông mới khi so với aspirin. (hình 3) (16).
Bảng 1. Tóm tắt các nghiên cứu trong điều trị dự phòng thuyên tắc ở BN RN
|
Nghiên cứu |
RELY |
ROCKET |
ARISTOTLE |
ENGAGE-AF |
|
Cỡ mẫu |
18,113 |
14,266 |
18,201 |
20,500 |
|
Thuốc mới |
Dabigatran 110mg 2 lần/ ngày, 150mg 2 lần/ ngày |
Rivaroxaban 20mg, 1 lần/ ngày |
Apixaban 5mg 2 lần/ ngày |
Edoxaban 30mg và 60mg 1 lần/ ngày |
|
Thiết kế |
Nghiên cứu ngẫu nhiên tiền cứu mở (PROBE ), so sánh không kém hơn |
Nghiên cứu mù đôi, so sánh không kém hơn |
Nghiên cứu mù đôi, so sánh không kém hơn |
Nghiên cứu mù đôi, so sánh không kém hơn |
|
CHADS2 |
> 1 |
> 2 |
> 1 |
> 2 |
|
Tiêu chí chính |
Đột quỵ hoặc thuyên tắc động mạch |
Đột quỵ hoặc thuyên tắc động mạch |
Đột quỵ hoặc thuyên tắc động mạch |
Đột quỵ hoặc thuyên tắc động mạch |
|
Tiêu chí an toàn |
Tiêu chí chính: chảy máu nặng |
Tiêu chí chính: chảy máu nặng |
Tiêu chí chính: chảy máu nặng |
Tiêu chí chính: chảy máu nặng |
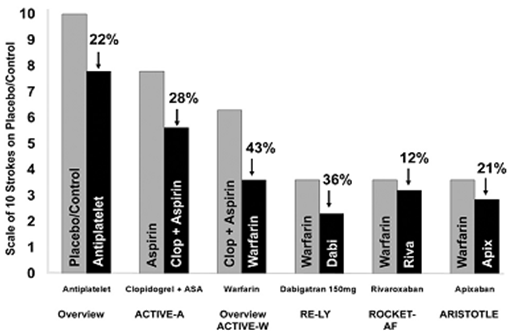
Hình 3: Hiệu quả của các thuốc chống huyết khối trong phòng ngừa ĐQ thiếu máu khi so sánh với chứng và giữa các thuốc tiểu cầu và kháng đông với nhau.
1.Nguy cơ thuyên tắc
– Tất cả các nghiên cứu dịch tễ lớn ( kể cả nghiên cứu Framingham) và các thử nghiệm lâm sàng lớn đều xác định các yếu tố nguy cơ giống nhau làm tăng khả năng bị ĐQ ở bệnh nhân RN gồm: tiền sử ĐQ, tiểu đường, tăng huyết áp, suy tim, nhồi máu cơ tim, bệnh van tim, lớn tuổi. Trong thực tế, vì RN thường kết hợp với các yếu tố nguy cơ tim mạch, nên Rn đơn độc là tương đối hiếm và có lẽ ít có nguy cơ bị thuyên tắc hơn so với RN ở bệnh nhân có các yếu tố nguy cơ này. Trên cơ sở này, chúng ta có thể phân loại các bệnh nhân bị RN thành các nhóm có hay không các yếu tố nguy cơ thuyên tắc. Sử dụng phân loại này, chúng ta có thể đạt được hiệu quả điều trị kháng đông cho những người nguy cơ cao nhất và tránh dùng kháng đông cho những bệnh nhân mà lợi ích cuả điều trị thấp hơn nguy cơ chảy máu. Đã có rất nhiều phân loại nguy cơ dựa trên bằng chứng, nhưng hai phân loại được sử dụng phổ biến trước đây là phân loại của AHA dùng cho cả BN bệnh van tim ( bảng 2) và thang điểm CHADS 2 (bảng 3-chữ đầu của các dấu hiệu) (2, 7,9,11,19). Hiện nay thang điểm CHA2DS2-VASc được dùng thay cho thang điểm CHADS 2 vì giúp lựa chọn BN chính xác, phù hợp hơn và đã trở thành thang điểm phổ biến nhất hiện nay. Tuy nhiên thang điểm này chỉ sử dụng cho BN RN không do bệnh van tim (bảng 4A-B) (1,14,17-19).
Bảng 2: phân loại nguy cơ thuyên tắc theo AHA (19)
|
YTNC thấp YTNC TB YTNC cao Giới nữ >75 tuồi T/sử ĐQ, TIA,thuyên tắc Tuổi 65-74 Tăng HA Hẹp van 2 lá Bệnh ĐM vành Suy tim Van nhân tạo Cường giáp EF <= 35% Đái tháo đường |
|
Suy tim sung huyết(C) : 1 điểm THA (H) : 1 điểm Tuổi > 75 (A) : 1 điểm Tiểu đường(D) : 1 điểm Có tiền sử đột qụy thiếu máu trước đây (S): 2 điểm.
|
Nguy cơ thấp: CHADS 2 0 điểm ( 0,5%/ năm ), có thể điều trị với aspirin. – Nguy cơ cao :CHADS 2 ³ 3 điểm ( 5,3 – 6,9%/ năm), nếu không có chống chỉ định, nên điều trị với warfarin. – Nguy cơ trung bình :CHADS 2 : 1-2 điểm ( 1,5% -2,5%/ năm). Lựa chọn giữa warfarin và aspirin ở nhóm này tùy thuộc vào nhiều yếu tố bao gồm đánh giá nguy cơ lâm sàng, khả năng theo dõi dùng kháng đông, nguy cơ chảy máu, và sự ưa thích cuả bệnh nhân
|
Bảng 4A. thang điểm CHA2DS2-VASc (18).
|
THANG ĐIỂM CHA2DS2-VASC VÀ TỈ LỆ ĐỘT QUỴ |
||
|
Những yếu tố nguy cơ đột quỵ và lấp mạch huyết khối ở BN rung nhĩ không bệnh van tim |
||
|
Yếu tố nguy cơ chính |
Yếu tố nguy cơ liên quan lâm sàng |
|
|
.Tiền căn đột quỵ. .Cơn thoáng thiếu máu não. .Tắc mạch hệ thống. .Tuổi > 75. |
Suy tim hoặc suy chức năng tâm thu thất T mức độ trung bình tới nặng ( EF < 40% ); Tăng hyết áp; Tiểu đường; Phái nữ – tuổi : 65-74; Bệnh mạch máu*. |
|
|
Đánh giá yếu tố nguy cơ được hiển thị bằng hệ thống than điểm CHA2DS2 – VASc |
||
|
Yếu tố nguy cơ |
Điểm |
|
|
Suy tim hoặc suy chức năng tâm thu thất T |
1 |
|
|
Tăng hyết áp |
1 |
|
|
Tuổi > 75 |
2 |
|
|
Tiểu đường |
1 |
|
|
Đột quỵ, cơn thoáng thiếu máu não., lấp mạch do huyết khối. |
2 |
|
|
Bệnh mạch máu |
1 |
|
|
Tuổi : 65-74 |
1 |
|
|
Phái nữ |
1 |
|
|
Điểm tối đa |
9 |
|
- Bệnh mạch máu: NMCT cũ, bệnh mạch máu ngoại biên, siêu âm có mảng xơ vữa động mạch cảnh gâu hẹp >=50%, mảng xơ vữa nguy hiểm ở quai động mạch chủ.
Bảng 4B. chỉ dẫn điều trị theo thang điểm CHA2DS2-VASc
|
PHƯƠNG PHÁP PHÒNG NGỪA KHÁNG ĐÔNG Ở BN RUNG NHĨ |
||
|
Loại nguy cơ |
CHA2DS2-VASc |
Đề nghị điều trị chống huyết khối |
|
1 yếu tố nguy cơ chính hoặc > 2 yêu tố nguy cơ phụ. |
> 2 |
Uống kháng đông |
|
1 yêu tố nguy cơ phụ lien quan lâm sàng. |
1 |
Uống kháng đông hoặc aspirin 75-325 mg/ngày |
|
Không yêu tố nguy cơ. |
0 |
Uống aspirin 75-325 mg/ngày hoặc không dùng thuốc. Không dung thuốc chống huyết khối thích hợp hơn aspirin. |
Bên cạnh phân loại nguy cơ thuyên tắc dựa trên lâm sàng nêu trên, SA tim cũng có vai trò rất quan trọng trong việc quyết định điều trị kháng đông. Nếu bệnh nhân có các hình ảnh sau đây trên SA tim qua thành ngực hay thực quản cũng có chỉ định dùng kháng đông: huyết khối , cản âm tự phát trong buồng tim, giảm vận tốc dòng máu trong tiểu nhĩ trái ( < 0,2m/s), mảng xơ vữa nguy hiểm ở động mạch chủ trên SA tim qua thực quản (1,20).