(Update of Stratergy for Diagnosic and Treatment of the Ischaemia
with Non-Obstructive Coronary Arteries – INOCA)
BS. NGUYỄN THANH HIỀN
BS. TRẦN DŨ ĐẠI
- MỞ ĐẦU
Đau thắt ngực (ĐTN), triệu chứng thường gặp nhất của bệnh tim thiếu máu cục bộ (BTTMCB – Ischaemic Heart Disease), ảnh hưởng khoảng 112 triệu người trên toàn thế giới và chúng ta đã có nhiều hướng dẫn điều trị về bệnh lý này. Phần lớn bệnh nhân (khoảng 70%) thực hiện chụp mạch vành vì đau ngực và bằng chứng thiếu máu cục bộ cơ tim (myocardial ischaemia: TMCBCT) trên các test không xâm nhập nhưng không có tắc nghẽn động mạch vành, thường ở nữ nhiều hơn nam. Các nghiên cứu đã chỉ ra rằng rối loạn chức năng vi tuần hoàn vành (CMD: coronary microvascular dysfunction) và rối loạn chức năng mạch máu thượng tâm mạc là các cơ chế sinh lý bệnh bổ sung của BTTMCB. Tuy nhiên, chúng ta hiếm khi chẩn đoán đúng tình trạng này, vì thế không có điều trị riêng biệt cho từng người bệnh. Do đó, những bệnh nhân này thường tiếp tục có những đợt đau ngực tái phát, làm giảm chất lượng cuộc sống, tăng tỉ lệ tái nhập viện, chụp mạch vành không cần thiết và ảnh hưởng tiên lượng xấu trong cả ngắn và dài hạn. Tình trạng này gọi là TMCB với động mạch vành không tắc nghẽn (Ischaemic with no obstructive coronary arteries – INOCA). Bài viết này nhằm cung cấp những thông tin mới nhất về sinh lý bệnh, cách tiếp cận chẩn đoán và điều trị của hội chứng này. Đau ngực do rối loạn chức năng vi tuần hoàn vành do bệnh lý cơ tim (phì đại, dãn nở), viêm cơ tim, hẹp van động mạch chủ, bệnh tim do viêm, can thiệp thủ thuật/phẫu thuật, và các cơ chế khác như viêm hệ thống hay tự miễn (Lupus), rối loạn đông máu, cầu cơ… không nằm trong phạm vi bài viết này (hình 1) (1-4).
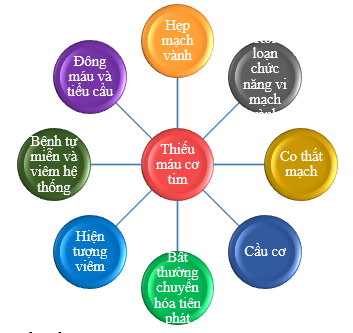
HÌNH 1. Cơ chế thiếu máu cục bộ (4)
- CÁC LOẠI INOCA
Trong tình huống hội chứng mạch vành mạn (CCS), mất cân bằng cung cầu lưu lượng động mạch vành dẫn tới ĐTN thoáng qua hay tái phát do TMCBCT. Mặc dù tắc nghẽn động mạch vành là nguyên nhân phổ biến và đã được biết rõ, TMCBCT cũng có thể gây bởi rối loạn chức năng mạch máu không do tắc nghẽn, gọi là INOCA. Trong INOCA, mất cân bằng cung cầu xảy ra do rối loạn vi tuần hoàn vành (CMD) và/hoặc co thắt động mạch thượng tâm mạc, điển hình trong tình huống xơ vữa mạch vành không tắc nghẽn. Hình 2 biểu hiện cơ chế của INOCA. Lưu ý, những cơ chế này có thể gây TMCB ở bệnh nhân có bệnh mạch vành tắc nghẽn và xơ vữa ĐM kết hợp, và trường hợp này không được gọi là INOCA (2, 4).
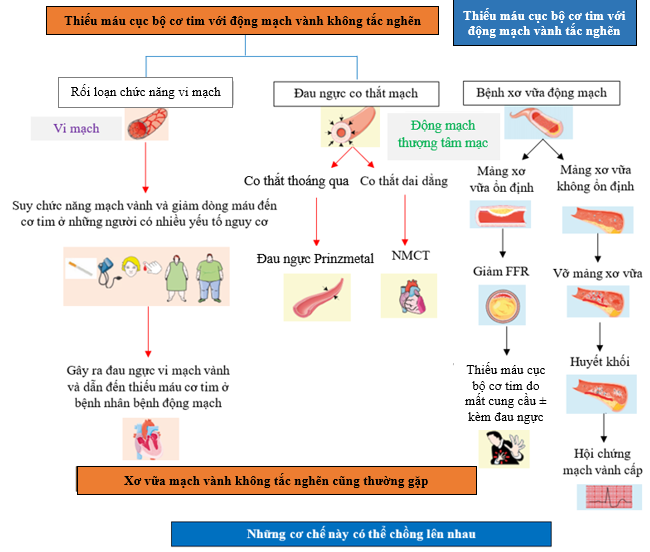
Hình 2. Cơ chế của TMCBCT do INOCA và do bệnh động mạch vành tắc nghẽn (4).
- Đau ngực vi mạch (MVA)
- MVA là biểu hiện lâm sàng của TMCBCT gây ra do CMD. Cơ chế là do thay đổi cấu trúc (bất thường cấu trúc thường gặp trên bệnh cơ tim phì đại và tăng huyết áp) với hình thái cấu trúc thay đổi do tái cấu trúc vi mạch xuyên thành xảy ra bởi dầy thành mạch, phì đại tế bào cơ tim và tăng collagen lớp áo giữa với nhiều mức độ dầy khác nhau), rối loạn chức năng (thay đổi chức năng tế bào nội mô, thay đổi tính giãn mạch không phụ thuộc tế bào nội mô, co hoặc tắc nghẽn vi mạch), hoặc cơ chế ngoài mạch máu (chèn ép mô quanh mạch máu, phù mô kẽ, thời gian tâm trương ngắn). Các cơ chế này có thể phối hợp với nhau gây triệu chứng đau ngực. Cập nhật tiêu chuẩn chẩn đoán MVA nêu ở bảng 1 (5-9).
Bảng 1. Tiêu chuẩn chẩn đoán MVA (9)
| Tiêu chuẩn | Dấu hiệu | Giá trị chẩn đoán |
| 1 | Triệu chứng thiếu máu cục bộ cơ tim* | Đau ngực khi nghỉ hoặc gắng sức
Khó thở khi gắng sức |
| 2 | Không có bệnh động mạch vành tắc nghẽn (Hẹp <50% hoặc FFR>0.80) | Dựa trên CTA mạch vành
Chụp DSA mạch vành |
| 3 | Bằng chứng khách quan TMCBCT** | Hiện diện khiếm khuyết có hồi phục, bất thường dự trữ lưu lượng trên trắc nghiệm hình ảnh chức năng |
| 4 | Bằng chứng cuả suy chức năng vi động mạch vành | Giảm dự trữ lưu lượng mạch vành (CFR dưới 2.0), được xác định bởi test xâm nhập hoặc không xâm nhập
Co thắt vi mạch vành, được xác định khi ĐTN tái phát,biến đổi ECG nhưng không có co thắt động mạch thượng tâm mạc trong khi test Acetylcholine Chỉ số kháng lực vi mạch vành bất thường (Ví dụ: IMR ≥25) |
MVA chỉ được chẩn đoán xác định nếu có đủ tiêu chuẩn 1, 2, 3 và 4. *: Nhiều bệnh nhân suy tim với phân suất tống máu bảo tồn có đủ các tiêu chuẩn này: khó thở, không có CAD tắc nghẽn và suy giảm CFR. Vì lí do này, cân nhắc đo áp lực cuối tâm trương thất trái (LV end-diastolic pressure LVEDP, bình thường ≤10 mmHg) và NT-proBNP< 125 5 pg/mL để phân biệt. **dấu hiệu TMCBCT có thể hiện diện nhưng không cần thiết. tuy nhiên phải có bằng chứng suy chức năng vi mạch.
- Đau ngực do co mạch
- Đau ngực co mạch (vasospastic angina – VSA) là biểu hiện lâm sàng TMCB cơ tim do tắc nghẽn động mạch vành thượng tâm mạc gây bởi rối loạn vận mạch (vasomotor). Năm 1959, Prinzmetal đã mô tả lâm sàng và hình ảnh ECG (ST chênh lên thoáng qua) của rối loạn này do co thắt thượng tâm mạc. Sau này, các tác giả cũng đã mô tả các thể rối loạn vận mạch khác gây đau ngực với ST chênh xuống hay đảo ngược sóng T. Ngày nay, toàn bộ các thể lâm sàng gây ra do co thắt mạch thượng tâm mạc đều gọi là VSA.
- Co thắt thượng tâm mạc điển hình là do phản ứng quá mức của đoạn mạch vành thượng tâm mạc gây co mạch tối đa khi tiếp xúc với chất kích thích gây co mạch, bao gồm thuốc lá, thuốc, lạnh, stress, tăng thông khí,…Co mạch vành nặng cũng xuất hiện trong phản ứng dị ứng (hội chứng Kounis). Đoạn động mạch vành kế với đoạn đặt stent phủ thuốc cũng có thể bị co lại. Cơ chế co mạch vành có thể dẫn đến bất thường chức năng ở cả cơ trơn mạch máu và tế bào nội mô. Phản ứng quá mức ban đầu và không đặc hiệu của tế bào cơ bản mạch vành là hằng định ở bệnh nhân với ĐTN biến thái và là cơ chế chính của co thắt mạch máu thượng tâm mạc. Chẩn đoán đau thắt ngực do co thắt mạch vành thường đòi hỏi phải có bằng chứng về co thắt trên động mạch vành (bảng 2). Thuốc sử dụng thường là acetylcholine. Thủ thuật là an toàn và có ý nghĩa tiên lượng. VSA có thể gây các biến cố tim mach qua trọng như tử vong chung, tử vong tim mạch, ĐTN không ổn định… (bảng 3) (10-12).
Bảng 2. Tiêu chuẩn chẩn đoán co thắt mạch vành (MV)

Bảng 3. Kết cục lâm sàng 1429 bệnh nhân VSA trong nghiên cứu sổ bộ ở Nhật bản.
Trong thời gian theo dõi 32 tháng, 19 bệnh nhân tử vong (1,3%), và biến cố tim mạch chính (MACE) xuất hiện 85 bệnh nhân (11).
| Số biến cố (%) | |
| Tử vong mọi nguyên nhân
MACE Tử vong tim mạch Nhồi máu cơ tim không tử vong Đau thắt ngực không ổn định Suy tim Shock ICD thích hợp |
19 (1,3%)
85 (5,9%) 06 (0,5%) 09 (0,6%) 68 (4,9%) 04 (0,3%) 02 (0,1%) |
- BIỂU HIỆN LÂM SÀNG
Bệnh nhân với INOCA biểu hiện thể lâm sàng rộng thường chẩn đoán nhầm nguyên nhân không do tim mạch dẫn tới thăm khám và điều trị dưới mức. Ngoài ra bệnh nhân cũng có thể biểu hiện với triệu chứng tương tự đau thắt ngực do bệnh mạch vành tắc nghẽn. Đồng thời, bệnh nhân cũng có thể biểu hiện với dấu hiệu khó thở, đau ngực hai vai, nôn, buồn nôn, mệt quá mức, và/hoặc rối loạn giấc ngủ.
Lưu ý, bệnh này hay gặp ở giới nữ tuổi trung niên. Với cùng mức độ triệu chứng, phụ nữ ít có khả năng bị bệnh mạch vành tắc nghẽn hơn nam và nhiều khả năng bị CMD như là nguyên nhân đau ngực hơn.
Điều quan trọng nữa là, INOCA kết hợp với các thể lâm sàng rất khác nhau và mức độ triệu chứng rất khác nhau theo thời gian. Vì vậy, không được mặc định coi những triệu chứng này có nguyên nhân không tim mạch, đặc biệt ở phụ nữ trung niên (13-17).
- TIÊN LƯỢNG
Tiên lượng bệnh nhân INOCA không phải luôn lành tính. Đau thắt ngực do bệnh mạch vành không tắc nghẽn làm giảm chất lượng cuộc sống, nguy cơ tàn phế cao, cũng như tăng tỉ lệ biến cố như tử vong, bệnh tật, tăng chi phí chăm sóc y tế do tái nhập viện nhiều lần và tỉ lệ cao phải chụp mạch vành lặp lại. Trong nghiên cứu WISE, các biểu hiện đau ngực dai dẳng, hút thuốc lá, đái đường, và tăng khoảng QT có ý nghĩa dự đoán độc lập biến cố tim mạch như tử vong tim mạch, nhồi máu cơ tim, suy tim sung huyết, hay đột quỵ. Trong một phân tích gộp, tỉ lệ tử vong mọi nguyên nhân và nhồi máu cơ tim (NMCT) không tử vong ở bệnh nhân INOCA cao hơn (1,32/100 bệnh nhân/năm) so với người có mạch máu thượng tâm mạc bình thường (0,52/100 bệnh nhân/năm). TMCBCT được chứng minh bằng kĩ thuật hình ảnh không xâm nhập (ECHO stress hay xạ hình tưới máu cơ tim) có tỉ lệ biến cố cao hơn (1,52/100 bệnh nhân/năm) so với TMCB xác định bằng ECG gắng sức (0,56/100 bệnh nhân/năm).
Cần phải nhớ rằng không phải tất cả bệnh nhân đau ngực và bệnh mạch vành không tắc nghẽn có TMCBCT sẽ là nguyên nhân của triệu chứng này. Tuy nhiên, khi TMCBCT được chứng minh do rối loạn chức năng vi mạch vành hay rối loạn chức năng nội mô, tiên lượng sẽ xấu hơn. Nguy cơ biến cố tim mạch sẽ cao hơn 2 – 4 lần ở bệnh nhân rối loạn chức năng vi mạch vành được xác định bằng PET và cao hơn 2 lần ở bệnh nhân với suy chức năng phụ thuộc nội mô động mạch thượng tâm mạc. ĐTN do co mạch kết hợp với biến cố chính bao gồm đột tử do tim, NMCT cấp, và ngất mà có thể xuất hiện đột ngột trước khi xác định chẩn đoán.
Bệnh nhân INOCA có thể không được quan tâm bởi bác sĩ điều trị. Hình ảnh chụp mạch vành không có tắc nghẽn có thể dẫn đến theo dõi triệu chứng bệnh nhân không hợp lý, không làm thêm các đánh giá cần thiết, và thiếu điều trị thích hợp. Thậm chí, bác sĩ có thể ngưng các thuốc đang điều trị, và có thể bác bỏ các điều trị trước đây. Điều này làm bệnh nhân tiếp tục còn triệu chứng, phải tái nhập viện, làm xét nghiệm chẩn đoán lại và điều trị không thích hợp (18-21).
- CHẨN ĐOÁN
- Phương pháp không xâm nhập để xác định thiếu máu cục bộ
Bất thường cấu trúc hay chức năng của vi tuần hoàn vành có thể có vai trò làm giảm tưới máu cơ tim và gây TMCBCT, ngay cả khi không có hẹp động mạch vành thượng tâm mạc nặng. Các kỹ thuật không xâm nhập thông thường (ECHO tim gắng sức hay SPECT-xạ hình tưới máu cơ tim-myocardial single-photon emission computed tomography) không đủ hiệu quả nếu thiếu máu cục bộ ảnh hưởng đến toàn bộ thất trái như ở bệnh nhân rối loạn chức năng vi mạch vành. Hiện nay, không một kĩ thuật nào đánh giá được trực tiếp giải phẫu của vi tuần hoàn vành. Vì thế đánh giá nó dựa trên đo các thông số ảnh hưởng lên chức năng như lưu lượng máu cơ tim (myocardial blood flow) và dự trữ lưu lượng vành (Coronay Flow Reserve – CFR).
Theo sơ đồ hướng dẫn đánh giá bệnh nhân đau ngực của ESC 2019, trắc nhiệm đầu tiên là trắc nhiệm không xâm nhập. Ở bệnh nhân INOCA trên CCTA (chụp CT động mạch vành) và/hoặc không có vùng thiếu máu cục bộ hồi phục trên test chức năng, chúng ta cần nghi ngờ nguyên nhân đau ngực là CMD hay VSA, và ở bệnh nhân với gánh nặng bệnh tật có ý nghĩa, chúng ta cần thực hiện thêm các trắc nhiệm không xâm nhập và xâm nhập (đánh giá đầy đủ thường đòi hỏi trắc nhiệm xâm nhập). Một vài trắc nhiệm không xâm nhập cho phép đánh giá CFR (hình 3) (2, 4, 22, 23).
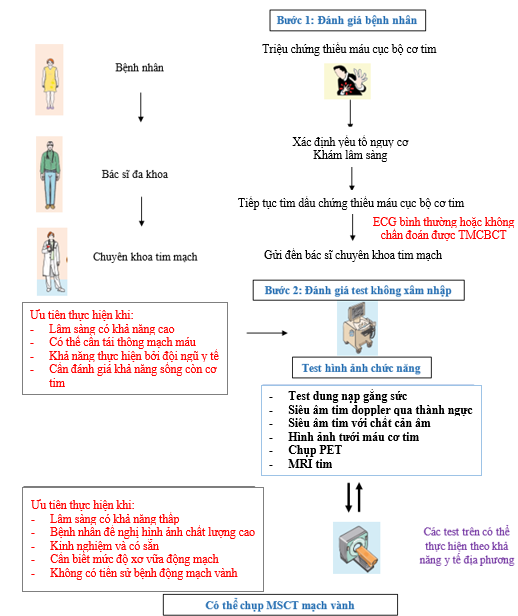
Hình 3. Đánh giá không xâm nhập INOCA.
- Chẩn đoán xâm lấn tại phòng thông tim
Hướng dẫn về hội chứng mạch vành mạn của ESC 2019 đề nghị đo CFR và/hoặc kháng trở vi mạch ở bệnh nhân có triệu chứng dai dẳng nhưng chụp mạch vành bình thường hay hẹp nhẹ không hạn chế dòng chảy (class IIa). Tiêm acetylcholine (ACH) vào động mạch vành có thể quan tâm để đánh giá tình trạng co thắt vi mạch vành và VSA (class IIb), và là class IIa để phân biệt cơ chế của CMD phụ thuộc nội mô hay không phụ thuộc nội mô.
Trắc nhiệm chẩn đoán cung cấp thông tin về suy chức năng mạch vành, bao gồm rối loạn chức năng (suy dãn mạch), hay co mạch, và/hoặc vấn đề cấu trúc (tăng kháng lực mạch tối thiểu). Các phân type bao gồm MVA, VSA, cả hai, hoặc không có rối loạn nào (nghĩa là đau ngực không do tim), và bệnh mạch vành không giới hạn dòng chảy (xơ hóa lan tỏa, hẹp <50%). Tiêu chuẩn chẩn đoán tóm tắt ở bảng 4 (2,4,12).
- Chụp mạch vành chức năng xâm nhập (Invasive Functional coronary angiography – FCA)
FCA là kỹ thuật phối hợp đo trực tiếp chức năng co mạch vành ban đầu với dây dẫn chẩn đoán phối hợp với trắc nhiệm phản ứng bằng thuốc (hình 4).
Guide chẩn đoán:
Thủ thuật chụp mạch vành sử dụng guide chẩn đoán được thực hiện khi chụp mạch vành. Thường thực hiện ở nhánh liên thất trước (LAD). Nghiên cứu bổ sung ở các nhánh mạch vành khác có thể cần thiết nếu trắc nhiệm ban đầu âm tính và lâm sàng còn nghi ngờ cao. Lựa chọn chẩn đoán gồm sử dụng dây dẫn hòa loãng nhiệt với sensor nhận cảm áp lực – nhiệt (pressure – temperature sensor) (PressureWire X, Abbott vascular, Santa Clara, CA, USA) hay kỹ thuật Doppler (ComboWire XT hay Flowire, Philips Volcano Corporation, San Diego, CA, USA). Nối ComboWire XT với hệ thống ComboMap (Philips, Eindhoven). Thông thường gây dãn tối đa bằng sử dụng adenosin (140µg/kg/phút) tiêm tĩnh mạch để đạt dãn mạch không phụ thuộc nội mô. Tiêm trực tiếp Adenosine vào mạch vành (tới 200µg) là lựa chọn thay thế để đánh giá dãn mạch không phụ thuộc nội mô.
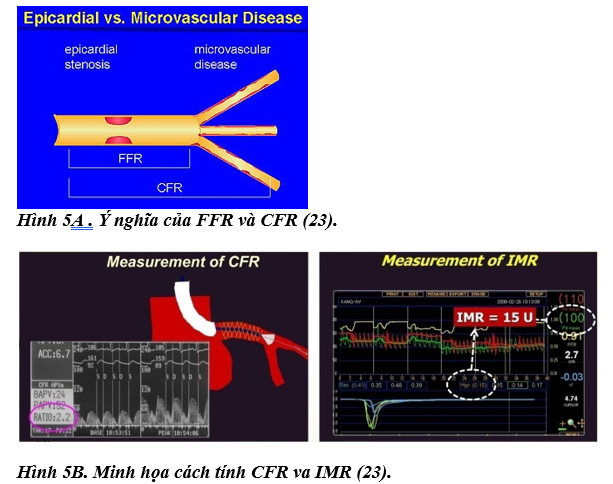
CFR được tính bằng phương pháp dẫn nhiệt (thời gian truyền trung bình lúc nghỉ chia cho thời gian truyền trung bình lúc dãn tối đa), hay vận tốc lưu lượng Doppler (vận tốc lưu lượng dãn mạch chia cho vận tốc lưu lượng lúc nghỉ). CFR đánh giá toàn bộ hệ mạch vành. Trị số bình thường 3-4. Điểm cắt: <2.5 hay thấp hơn. CFR đánh giá cả động mạch lớn và vi mạch.
Kháng lực mạch tính bằng phối hợp đo áp lực và lưu lượng (hoặc là hòa loãng nhiệt – hoặc là Doppler). Chỉ số kháng lực vi mạch (IMR- index of microcirculatory resistance) được tính bằng tích số của áp lực mạch vành đoạn xa và thời gian lưu chuyển trung bình. Tăng IMR ≥25 chứng tỏ có rối loạn chức năng vi mạch. Chỉ số kháng lực vận tốc cơ tim tối đa (với thuốc dãn mạch – Hyperaemic Myocardial velocity resistance – HMR) là chỉ số dựa trên Doppler, tức bằng tỉ số áp lực trong mạch vành chia cho vận tốc lưu lượng tối đa. Giá trị>2,5 có độ nhạy và độ đặc hiệu cao dự đoán CMD, tương đương với PET.
Bệnh mạch vành tắc nghẽn có hạn chế lưu lượng được đánh giá qua thông số FFR (Fractional Flow Reserve: Phân suất dự trữ mạch vành). Các thông số CFR, IMR, và FFR có ý nghĩa tiên lượng thông qua các giá trị chẩn đoán của nó. Như vậy, đánh giá xâm nhập có khả năng xác định CMD không phụ thuộc nội mô (CFR, IMR); CMD phụ thuộc nội mô (đáp ứng vi mạch với Acetylcolin) và đáp ứng co mạch (đáp ứng động mạch thượng tâm mạc và Acetylcolin), cũng như đánh giá mức độ hẹp (FFR) (hình 5A-B) (4, 23-30).
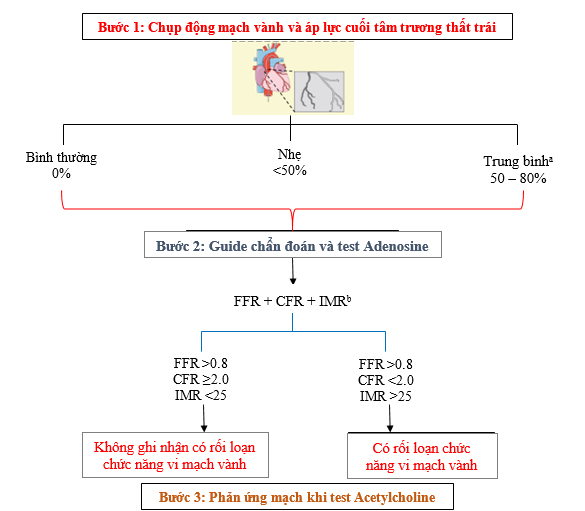
Hình 4. Đánh giá xâm nhập INOCA. a: trắc nghiệm không xâm nhập hay xâm nhập không có bằng chứng thiếu máu cục bộ thượng tâm mạc. b: Combo wire là một phương pháp thay thế để đo FFR, CFR và IMR (4).
- Chụp mạch vành chức năng xâm nhập với thuốc (Pharmacological Invasive functional coronary angiography)
Trắc nhiệm phản ứng mạch máu thường dùng nhất là truyền vào mạch vành acetylcholine. Thuốc ảnh hưởng lên trương lực mạch vành qua thụ thể muscarinic trên tế bào nội mô và cơ trơn mạch máu. Theo ESC, thuốc được chứng minh là hiệu quả và an toàn.
Hình 4 hướng dẫn chẩn đoán xác định hay loại trừ MVA và/hoặc VSA do co mạch dựa theo kết quả của trắc nhiệm. Cần lưu ý các triệu chứng và nguy cơ của thủ thuật này và cần cân nhắc giữa lợi ích và nguy cơ của biện pháp này trên mỗi bệnh nhân vì lợi ích điều trị của biện pháp này còn hạn chế (23, 25-27, 31, 32).
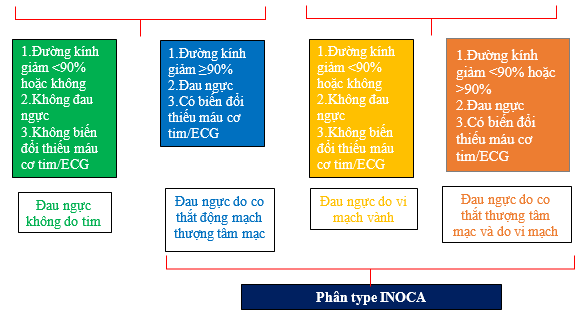
Tiêu chuẩn chẩn đoán các thể INOCA tóm tắt bảng 4.
(Vui lòng xem tiếp trong kỳ sau)







