PGS.TS.BS. Võ Thành Nhân†
* Khoa Tim Mạch Can thiệp BVND 115,
† Khoa Tim Mạch Can thiệp BV Chợ Rẫy
TÓM TẮT
Mục tiêu nghiên cứu: Đánh giá hiệu quả của can thiệp động mạch vành qua da (CTĐMVQD) thông qua so sánh sự thay đổi của các thông số phản ánh cấu trúc – chức năng thất trái trên cộng hưởng từ tim (CMR) trước & sau CTĐMVQD.
Cơ sở nghiên cứu: Hiệu quả của CTĐMVQD ở bệnh nhân bị hội chứng mạch vành cấp trên chức năng toàn bộ lẫn từng vùng của thất trái đánh giá bằng CMR chưa được nghiên cứu đầy đủ, đặc biệt ở Việt Nam.
Phương pháp nghiên cứu: Cộng hưởng từ tim đa kỹ thuật được thực hiện trên 20 bệnh nhân bị hội chứng mạch vành cấp trước và sau CTĐMVQD 3-6 tháng. Hiệu quả cải thiện chức năng toàn bộ và từng vùng thất trái được đánh giá qua thay đổi phân suất tống máu (EF) thất trái, bề dày thành từng phân đoạn (SWT), điểm vận động thành (WMS) và chỉ số điểm vận động thành (WMSI) đo trên cộng hưởng từ hình ảnh động (cine-MRI) trước & sau can thiệp.
Kết quả: Khoảng cách thời gian trung bình giữa 2 lần làm CMR là 3,66 ± 0,62 tháng. Bề dày thành thất cuối tâm trương (EDWT) trước CTĐMVQD dày hơn hẳn so với sau can thiệp (8.23 ± 1.99 thành 7.41 ± 1.16, p = 0.02); khối lượng cơ tim (MM) và chỉ số khối cơ tim (MMI) thất trái cũng giảm đi đáng kể (MM từ 97.1 ± 44.7 còn 83.6 ± 26.0, p = 0,03 và MMI từ 58.9 ± 27.9 còn 50.7 ± 16.1, p = 0.03) sau CTĐMVQD. Chức năng toàn bộ thất trái cải thiện đáng kể với phân suất tống máu (EF) thất trái trước can thiệp là 53,2 ± 13,1 % tăng lên thành 58,6 ± 13% sau CTĐMVQD (p = 0,04), EF sau CTĐMVQD tăng trung bình 5.39 ± 11.38. Chức năng từng vùng thất trái cũng cải thiện rõ rệt biểu hiện qua SWT tăng lên đáng kể sau can thiệp (70.7 ± 23.6 lên 85.6 ± 27.6, p = 0.02), trong khi WMS trước can thiệp là 8.2 ± 7.6 giảm xuống còn 5.7 ± 6.9 và MSWI từ 0.48 ± 0.45 giảm còn 0.33 ± 0.41 với p lần lượt là 0.01 và 0.02.
Kết luận: CTĐMQD đã làm cải thiện đáng kể chức năng thất trái toàn bộ (biểu hiện bằng phân suất phun thất trái tăng) lẫn từng vùng (biểu hiện qua tăng bề dày thành từng phân đoạn cũng như giảm điểm và chỉ số vận động thành). Có sự mỏng đi bề dày thành thất trái cuối tâm trương và giảm khối lượng cơ tim cũng như chỉ số khối cơ tim sau hội chứng mạch vành cấp được điều trị bằng CTĐMVQD.
ABSTRACT
Objectives: The aim of this study was to investigate the effect of percutaneous coronary intervention (PCI) on left ventricular (LV) structure & function by evaluating pre- and post-procedural CMR.
Background: The effect of PCI for acute coronary syndrome(ACS) on global and regional LV function evaluated by CMR are incompletely investigated, especially in Vietnam.
Methods: Multicomponent CMR was performed in 20 patients with acute coronary syndrome before and 3-6 months after PCI. Improvement of global & regional LV function was evaluated by comparision the LVEF, Segmental Wall Thickening (SWT), Wall Motion Score (WMS) and Wall Motion Score Index (WMSI) on pre- & post-procedure cine-MRI.
Results: The mean time interval between baseline and follow-up cardiac MRI was 3,66 ± 0,62 months. The End Diastolic Wall Thickness (EDWT) pre-PCI was significant thicker than post-procedure (8.23 ± 1.99 to 7.41 ± 1.16, p = 0.02); Myocardial Mass (MM) and Myocardial Mass Index (MMI) were also decreased (97.1 ± 44.7 vs 83.6 ± 26.0, p = 0,03 and 58.9 ± 27.9 vs 50.7 ± 16.1, p = 0.03 respectively). The EF improved significantly after PCI (53.2 ± 13.1 % to 58,6 ± 13%, p = 0.04), while WMS from 8.2 ± 7.6 decreased to 5.7 ± 6.9 and MSWI from 0.48 ± 0.45 to 0.33 ± 0.41 with p were 0.01 and 0.02 respectively.
Conclusion: PCI for acute coronary syndrome improves significantly both global and regional LV function. We also noted there are thinning of EDWT & decrease of MM and MMI post-ACS treated by PCI.
1. ĐẶT VẤN ĐỀ:
Việc điều trị can thiệp động mạch vành qua da (CTĐMVQD) ở bệnh nhân bệnh động mạch vành do thiếu máu cục bộ đã phổ biến rộng rãi trên thế giới trong hơn 3 thập niên qua. Theo thống kê cập nhật năm 2010 về bệnh tim và đột quỵ của Hội Tim Mỹ, CTĐMVQD hàng năm ở Mỹ đã lên đến hơn 1,3 triệu ca [1], vượt xa con số bệnh nhân được phẫu thuật bắc cầu động mạch vành (500000 bệnh nhân hàng năm, và con số này đang giảm xuống 10% mỗi năm) [2]. Cùng với những cải tiến liên tục về kỹ thuật và những tiến bộ trong điều trị thuốc bổ sung quanh thủ thuật, CTĐMVQD đã có hiệu quả rõ rệt trong việc cải thiện triệu chứng lâm sàng cũng như chức năng thất trái, làm giảm thiểu các biến cố mạch vành nặng và cải thiện tiên lượng sống còn của bệnh nhân bệnh tim thiếu máu cục bộ (BTTMCB) [3]. Với khả năng khảo sát đa dạng, bao gồm cả phần cấu trúc hình thái (morphology) lẫn chức năng (function), cũng như ưu thế về khả năng xác định đặc tính mô (tissue characterization), đồng thời tính an toàn rất tốt và cho hình ảnh có chất lượng cao, cộng hưởng từ tim (Cardiac Magnetic Resonance – CMR) đã được chứng minh là phương pháp đánh giá phân suất tống máu thất trái (LVEF) chính xác nhất và rất thích hợp để khảo sát chức năng co bóp từng vùng của thất trái [4]. Ngoài ra CMR với thuốc tương phản từ còn giúp khảo sát tưới máu cơ tim, chẩn đoán được tình trạng thiếu máu cơ tim dưới nội mạc, hoại tử và sống còn của cơ tim [4]. Do đó hiện nay trên thế giới, ngày càng có nhiều nghiên cứu sử dụng CMR để đánh giá hiệu quả của CTĐMVQD. Tại Việt Nam CMR còn là lĩnh vực khá mới mẻ và non trẻ, cho đến nay vẫn chưa có nghiên cứu nào đánh giá hiệu quả của tái thông động mạch vành bằng CTĐMVQD dựa trên cộng hưởng từ tim mạch. Đó là lý do chúng tôi tiến hành đề tài nghiên cứu này, với mục tiêu đánh giá hiệu quả của CTĐMVQD thông qua so sánh sự thay đổi của các thông số phản ánh cấu trúc – chức năng thất trái trên cộng hưởng từ tim mạch trước & sau CTĐMVQD.
2. ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP NGHIÊN CỨU:
2.1 Đối tượng nghiên cứu: Tất cả các bệnh nhân được can thiệp động mạch vành qua da tại phòng thông tim Bệnh Viện Nhân Dân 115 từ tháng 01/01/2009 đến 31/06/2010 thỏa tiêu chuẩn chọn bệnh và không có tiêu chuẩn loại trừ sẽ được đưa vào lô nghiên cứu.
Tiêu chuẩn chọn bệnh: Có chẩn đoán bệnh tim do TMCB dù là biểu hiện lâm sàng nào (có hay không có triệu chứng, CĐTN ổn định hay không ổn định, NMCT có hay không có ST chênh lên…) được CTĐMVQD thành công (về giải phẫu chụp mạch) tại phòng thông tim can thiệp BV Nhân Dân 115 trong thời gian tiến hành nghiên cứu và có điều kiện làm CMR 2 lần: lần thứ nhất trước hay sau CTĐMVQD £ 5 ngày; lần thứ hai sau CTĐMVQD £ 6 tháng.
Tiêu chuẩn loại trừ : Tất cả các bệnh nhân có chống chỉ định làm CMR: Có đặt máy tạo nhịp – Cấy máy phá rung tự động – Có dị vật kim loại ở những cơ quan quan trọng như kẹp phình mạch não, vật cấy ghép trong hốc mắt… – Có chứng sợ bị giam giữ trong buồng kín (claustrophobia) – Rối loạn nhịp nhanh nhĩ hay thất.
Lưu ý: Các thế hệ van tim nhân tạo hiện tại đều an toàn khi khảo sát MRI. Tương tự, chỉ thép cột xương ức và các kẹp cầu nối mạch vành đều không bị ảnh hưởng gì khi khảo sát. Hầu hết các loại stent động mạch vành có mặt trên thị trường hiện nay đều cấu tạo bằng các hợp kim không nhiễm từ nên có thể khảo sát MRI an toàn rất sớm sau khi đặt.
2.2. Phương pháp nghiên cứu:
Loại hình nghiên cứu : Nghiên cứu đoàn hệ, tiền cứu, có so sánh bắt cặp trước và sau can thiệp.
Cách chọn mẫu: Chọn mẫu thuận tiện những bệnh nhân thỏa tiêu chuẩn chọn bệnh trong thời gian nghiên cứu.
Trang thiết bị sử dụng trong nghiên cứu: CTĐMVQD với máy chụp mạch xoá nền AXIOM Artis FC/BC của hãng Siemens (Đức). CMR với máy chụp cộng hưởng từ tim mạch AVENTO® 1,5 Tesla của hãng Siemens (Đức). Thuốc cản từ: Gadolinium diethylenetriamine penta-acetic acid (DTPA) (DOTAREM®)
Các buớc tiến hành nghiên cứu:
- Bệnh nhân được giải thích lợi ích và các tiến trình của thủ thuật, đồng ý ký giấy cam kết trước thủ thuật, đồng thuận tham gia nghiên cứu với đầy đủ các bước theo thiết kế nghiên cứu.
- Trước can thiệp, các bệnh nhân đều được thăm khám lâm sàng và làm các xét nghiệm cận lâm sàng cơ bản: điện tâm đồ, siêu âm tim, men tim, sinh hóa thường qui, bilan lipid máu và các trắc nghiệm gắng sức khi cần thiết.
- Chụp động mạch vành và CTĐMVQD được tiến hành tại phòng thông tim can thiệp của bệnh viện Nhân Dân 115.
- CMR lần thứ nhất sẽ được thực hiện trước hay sau CTĐMVQD £ 5 ngày, lần thứ hai sau CTĐMVQD £ 6 tháng tại phòng MRI của bệnh viện Nhân Dân 115.
- Theo dõi lâm sàng sau can thiệp qua tái khám định kỳ.
- Thu thập, xử lý các số liệu theo mục tiêu nghiên cứu.
Tiến trình thực hiện CMR:
CMR được thực hiện 2 lần như đã trình bày ở trên. CMR lần 1 được gọi là CMR căn bản (baseline CMR) hay CMR 1. CMR lần 2 được gọi là CMR theo dõi (follow-up CMR) hay CMR 2.
Tất cả bệnh nhân đều được làm đủ các kỹ thuật MRI sau: MRI hình ảnh động (cine-MRI) – MRI tưới máu có tiêm adenosine (first-pass perfusion CMR, with adenosine) – MRI tưới máu lúc nghỉ (rest – perfusion MRI) và hình ảnh tăng tương phản muộn (delayed hyperenhancement imaging)
Cine-MRI sẽ khảo sát 9-12 lát cắt liên tiếp nhau theo trục ngắn dọc theo trục dọc nằm ngang (mặt phẳng 4 buồng) của thất trái để có thể khảo sát hết toàn bộ thất trái. Adenosine được bơm vào với liều 140mg/kg/phút trong ít nhất là 2 phút dưới theo dõi liên tục huyết áp & điện tâm đồ. Hình ảnh tưới máu first-pass sẽ được thu nhận trong 30 đến 40 chu chuyển tim liên tiếp nhau ngay sau khi tiêm tĩnh mạch trực tiếp gadolinium DTPA (0,1 mmol/kg thể trọng; 5ml/giây vào tĩnh mạch trụ trước, có tống thêm 15ml nước muối sinh lý tốc độ 5ml/giây sau đó) ở đủ các phần đáy, giữa và mỏm của thất trái như trong cine-MRI với bề dày lát cắt 8mm. Tổng thời gian thu nhận hình ảnh là 40-50 giây, tổng thời gian truyền adenosine là 3-3,5 phút. Để khảo sát tưới máu lúc nghỉ, tiêm thêm gadolinium liều 0.075 – 0.10 mmol/kg, và các thông số hình ảnh được thu nhận giống như khi khảo sát tưới máu lúc gắng sức. Hình ảnh tăng tín hiệu muộn đuợc ghi nhận với chuỗi xung gradient-echo T1W 2 chiều vào thời điểm 5-10 phút sau khi thu nhận hình ảnh tưới máu.
Các biến số nghiên cứu – định nghĩa & cách thu thập:
- Các biến số lâm sàng: Tuổi – Phái – Cân nặng – Chiều cao – Chỉ số khối lượng cơ thể (BMI) – Diện tích cơ thể (BSA) – Các yếu tố nguy cơ bệnh mạch vành: hút thuốc lá, đái tháo đường, tăng huyết áp, rối loạn lipide máu, tiền căn gia đình bệnh động mạch vành sớm, nữ mãn kinh – Tiền căn – Lý do nhập viện – Sinh hiệu & chẩn đoán lâm sàng lúc nhập viện – Điều trị thuốc trước, trong & sau CTĐMVQD.
- Các biến số cận lâm sàng thường qui: Các xét nghiệm sinh hóa cơ bản – Bilan mỡ máu – Đặc điểm ECG – Siêu âm tim qua thành ngực & trắc nghiệm gắng sức (nếu có).
- Các biến số liên quan chụp ĐMV & CTĐMVQD: độ nặng BMV (bệnh 1, 2 hay 3 nhánh ĐMV) – độ nặng của sang thương (theo phân độ AHA/ACC) – Phân độ dòng chảy TIMI – số khung hình TIMI có hiệu chỉnh (CTFC) – độ tưới máu cơ tim TIMI (TMPG) (có đánh giá so sánh trước & sau can thiệp theo 3 mức: cải thiện, không đổi hay xấu hơn) – ĐM được can thiệp – Số ĐM được can thiệp – Số sang thương được can thiệp – Số stent & loại stent (thường hay phủ thuốc).
- Các biến số liên quan CMR: các bề dày thành thất (EDWT, ESWT), các đường kính & thể tích thất trái (cuối tâm trương & cuối tâm thu) (LVEDD, LVESD, LVEDV, LVESV), khối lượng cơ và chỉ số khối lượng cơ thất trái (MM & MMI), độ dày thành từng phân đoạn [segmental wall thickening = SWT = (ESWT – EDWT)/EDWT x 100)], phân suất tống máu thất trái (EF), điểm vận động thành (WMS = Wall Motion Score = tổng điểm vận động vùng của 17 phân đoạn cơ tim), chỉ số vận động thành (WMSI = Wall Motion Score Index = WMS/17), điểm tăng tín hiệu muộn (DES – giúp đánh giá bán định lượng sẹo NMCT = tổng điểm tăng tín hiệu muộn của 17 phân đoạn cơ tim), chỉ số điểm tăng tín hiệu muộn (DESI= DES/17), điểm khiếm khuyết tưới máu (PDS = tổng điểm KKTM của 17 phân đoạn cơ tim), chỉ số điểm khiếm khuyết tưới máu (PDSI = PDS/17), tắc nghẽn vi tuần hoàn (MVO).
Để đo các thông số trên, các đường viền thượng tâm mạc và nội tâm mạc sẽ được phát hiện một cách tự động và được điều chỉnh lại bằng tay trên mặt cắt trục ngắn chia làm 17 phân đoạn cơ tim (myocardial segments) [5] với phương pháp đường trung tâm (phần mềm SYNGO®). Các cơ nhú & cơ bè được xem như là một phần của thể tích hồ máu. EF được tính theo phương pháp 2 mặt phẳng của Simpson sử dụng các mặt cắt theo trục dọc 2 buồng và 4 buồng. Điểm vận động vùng được tính theo thang điểm sau: 0 điểm: bình thường hay tăng động; 1 điểm: giảm động nhẹ; 2 điểm: giảm động nặng; 3 điểm: vô động; 4 điểm: loạn động (vận động nghịch thường). Điểm tăng tín hiệu muộn từng phân đoạn được tính theo thang điểm sau: 0: bình thường, không có vùng tăng tín hiệu; 1: Vùng tăng tín hiệu £ 25%; 2: 26 – 50%; 3: 51 – 75%; 4: > 75% bề dày thành tim. Điểm KKTM từng phân đoạn được tính theo thang điểm sau: 0: bình thường, không sẹo NMCT, không khiếm khuyết tưới máu; 1: Không sẹo NMCT, có khiếm khuyết tưới máu; 2: Sẹo NMCT, không khiếm khuyết tưới máu; 3: Sẹo NMCT, có khiếm khuyết tưới máu; 4: Sẹo NMCT xuyên thành. Các phân đoạn cơ tim có SWT £ 45% được xem là rối loạn chức năng. Các phân đoạn cơ tim có rối loạn chức năng kèm DES £ 2 (sẹo không xuyên thành) sẽ được xem như là còn sống và Chỉ số sống còn cơ tim (MVI = Myocardial Viability Index) sẽ được tính bằng cách chia tổng số các phân đoạn còn sống cho 17.
2.3. Phân tích thống kê:
Các thông số thu thập được sẽ được xử lý phân tích theo phương pháp thống kê y học bằng chương trình STATA 10.0. Kết quả các biến số được trình bày theo tỉ lệ phần trăm (biến định tính), trị trung bình ± độ lệch chuẩn (biến định lượng).
So sánh giữa các nhóm theo phép kiểm McNemar chi bình phương (biến định tính bắt cặp), phép kiểm matched t-test (2-tailed) (biến định lượng có phân phối bình thường), phép kiểm Wilcoxon signed-rank test (biến định lượng không có phân phối bình thường).
3. KẾT QUẢ:
3.1. Đặc điểm đối tượng nghiên cứu:
Trong khoảng thời gian nghiên cứu, có 20 bệnh nhân thỏa tiêu chuẩn chọn bệnh được đưa vào phân tích trong nghiên cứu này với các đặc điểm được tóm tắt trong bảng 1 & 2.
Bảng 1: Các đặc điểm của bệnh nhân
|
Tuổi |
53.4 ± 14.1 |
|
Nam |
15 (75) |
|
Chỉ số khối cơ thể (BMI) |
22.5 ± 2.8 |
|
Các yếu tố nguy cơ BMV: – Hút thuốc lá – Tăng huyết áp – Đái tháo đường – Rối loạn mỡ máu |
6 (30) 10 (50) 2 (10) 12 (60) |
|
Tiền căn NMCT trước đó |
2 (10) |
|
Lý do nhập viện – Đau ngực – Khó thở |
19 (95) 10 (50) |
|
Chẩn đoán lúc nhập viện – CĐTNKOĐ – NSTEMI – STEMI |
1 (5) 4 (20) 15 (75) |
|
Thời gian từ lúc khởi phát triệu chứng đến lúc nhập viện (bn NMCT) – ≤12 giờ – 12-24 giờ – 24-72 giờ – ≥ 72 giờ |
10 (52.6) 1 (5.3) 0 8 (42.1) |
|
Vị trí NMCT – Trước vách – Trước rộng – Dưới – Sau – Thất P – Bên cao |
5 (33.3) 5 (33.3) 5 (33.5) 0 1 (6.7) 2 (13.3) |
|
Bilan mỡ lúc nhập viện – Cholesterol toàn phần – LDL-C – HDL-C – Triglyceride Rối loạn mỡ máu (+) |
204 ± 37.5 133.4 ± 31.5 38.7 ± 8.6 207.1 ± 120.4 16 (88.9) |
|
Sóng Q/ ECG lúc nhập viện |
15 (75) |
|
Thuốc sử dụng – Aspirin – Clopidogrel – Statin – Ức chế men chuyển – Ức chế thụ thể Angiotensine – Ức chế beta – Ức chế can-xi |
20 (100) 20 (100) 20 (100) 15 (75) 5 (25) 16 (80) 1 (5) |
(Các giá trị được trình bày dưới dạng trị số n (%) hay trung bình ± độ lệch chuẩn)
Bảng 2: Đặc điểm chụp ĐMV & CTĐMVQD
|
Độ nặng BMV – 1 nhánh – 2 nhánh – 3 nhánh |
8 (40) 6 (30) 6 (30) |
|
Phân loại sang thương theo ACC/AHA – Type A – Type B1 – Type B2 – Type C |
1 (5) 0 7 (35) 12 (60) |
|
Sang thương mới trên mạch máu tự nhiên |
20 (100) |
|
Sang thương tắc nghẽn hoàn toàn – < 3 tháng – ≥ 3 tháng |
4 (20) 2 (20) 2 (20) |
|
ĐM được can thiệp – ĐM xuống trước trái (LAD) – ĐM mũ trái (LCx) – ĐM vành phải (RCA) |
16 (48.5) 7 (21.2) 10 (30.3) |
|
Tổng số ĐM được can thiệp Số ĐM được can thiệp/ 1 bệnh nhân |
33 1,65 |
|
Tổng số sang thương được can thiệp Số sang thương được can thiệp/ 1bệnh nhân |
36 1.8 |
|
Tổng số stent sử dụng Số stent/1 bệnh nhân |
37 1.85 |
|
Loại Stent – Stent phủ thuốc – Stent thường |
14 (37.8) 23 (62.2) |
|
Cải thiện phân độ dòng chảy TIMI sau CTĐMVQD |
12 (60) |
|
Cải thiện CTFC sau CTĐMVQD |
14 (70) |
Các giá trị được trình bày dưới dạng trị số n (%)
3.2. So sánh các đặc điểm CMR trước & sau CTĐMVQD:
Khoảng cách thời gian giữa CMR 1 và ngày can thiệp là:
Khoảng cách thời gian giữa CMR 1 và CMR 2 là: 3.66 ± 0.62 (tháng).
Khoảng cách thời gian giữa CMR 2 và ngày can thiệp là:3.7 ± 0.63 (tháng).
Các đặc điểm về cấu trúc & chức năng của thất trái trên CMR trước và sau CTĐMVQD được liệt kê và so sánh trong bảng 3 & 4.
EF sau CTĐMVQD tăng trung bình 5.39 ± 11.38 (khác biệt có ý nghĩa thống kê với p = 0.04) và có 12 bệnh nhân (60%) có mức tăng EF > 4%.
Bảng 3: So sánh các đặc điểm CMR về cấu trúc hình thái thất trái
|
Đặc điểm |
CMR 1 trước CTĐMVQD |
CMR 2 sau CTĐMVQD |
Giá trị p |
|
EDWT (mm) |
8.23 ± 1.99 |
7.41 ± 1.16 |
0.0167* |
|
ESWT (mm) |
13.28 ± 2.68 |
13.03 ±2.11 |
0.5281 |
|
LVEDD (mm) |
50.3 ± 11.0 |
48.6 ± 7.3 |
0.7575 |
|
LVESD (mm) |
31.4 ± 7.7 |
31.0 ± 9.8 |
0.2648 |
|
LVEDV (ml) |
110.2 ± 35.2 |
107.6 ± 40.5 |
0.6950 |
|
LVESV (ml) |
54.5 ± 30.3 |
47.9 ± 33.7 |
0.0964 |
|
MM (g) |
97.1 ± 44.7 |
83.6 ± 26.0 |
0.0290* |
|
MMI (g/m2) |
58.9 ± 27.9 |
50.7 ± 16.1 |
0.0276* |
|
DE (+) DES DESI |
9 (45) 7.7 ± 8.8 0.45 ± 0.52 |
6 (30) 7.6 ±7.7 0.44 ± 0.45 |
0.6900 0.8791 0.8791 |
|
PD (+) PDS PDSI |
6 (30) 8.6 ± 8.7 0.5 ± 0.51 |
1 (5) 8.4 ± 8.6 0.49 ± 0.51 |
0.1250 0.3100 0.2900 |
|
MVO (+) |
3 (15) |
1 (5) |
0.6200 |
* Khác biệt có ý nghĩa thống kê
(Các giá trị được trình bày dưới dạng trị số n (%) hay trung bình ± độ lệch chuẩn)
Bảng 4: So sánh các đặc điểm CMR về chức năng toàn bộ & từng vùng thất trái
|
Đặc điểm |
CMR 1 trước CTĐMVQD |
CMR 2 sau CTĐMVQD |
Giá trị p |
|
EF (%) EF < 50% (số bn) |
53.2 ± 13.1 8 (40) |
58.6 ± 13.0 4 (20) |
0.0437* 0.037* |
|
SWT (%) SWT ≤ 45% (số bn) SWT ≤ 45% (số phân đoạn) |
70.7 ± 23.6 3 (15) 133 (39.1) |
85.6 ± 27,6 2 (10) 87 (25.6) |
0.0160* 0.0475* 0.0002* |
|
Số phân đoạn bị RLCN/ 1 bn |
6.65 ± 3.67 |
4.35 ± 2.92 |
0.0128* |
|
WMS |
8.2 ± 7.6 |
5.7 ± 6.9 |
0.0109* |
|
WMSI |
0.48 ± 0.45 |
0.33 ± 0.41 |
0.0175* |
* Khác biệt có ý nghĩa thống kê
(Các giá trị được trình bày dưới dạng trị số n (%) hay trung bình ± độ lệch chuẩn)
4. BÀN LUẬN:
4.1. Về đặc điểm đối tượng nghiên cứu:
Trong nghiên cứu này, chúng tôi chỉ mới bước đầu tổng kết khảo sát trên 20 bệnh nhân đầu thỏa tiêu chuẩn chọn bệnh được đưa vào lô nghiên cứu trong khoảng thời gian nghiên cứu. Do vậy cỡ mẫu này còn quá nhỏ so với cỡ mẫu dự tính theo công thức tính cỡ mẫu so sánh 2 trung bình trong cùng 1 quần thể.
Tuổi trung bình của lô nghiên cứu là 53.4 ± 14.1, tuổi lớn nhất 83, nhỏ nhất 22. Như vậy tuổi trung bình phù hợp với lứa tuổi BMV (= 50). Trong số 20 bệnh nhân, có 15 nam và 5 nữ, tỉ lệ nam/ nữ là 3/1. Điều này cũng phù hợp với yếu tố nguy cơ & đặc điểm BMV (nam thường BMV nhiều hơn nữ). Tuổi trung bình của các bệnh nhân nam & nữ cung gần bằng nhau & gần bằng tuổi trung bình của các lô nghiên cứu. BMI trung bình của lô nghiên cứu là 22.5 ± 2.8, dao động từ 18.1 đến 27.9. Có tới 30% bệnh nhân bị quá cân (BMI > 23) & 15% bị béo phì (BMI >25) theo phân loại BMI của người châu Á và đặc biệt là có 10% có BMI thuộc loại suy dinh dưỡng.
Trong số các yếu tố nguy cơ (YTNC) bệnh mạch vành (BMV), rối loạn mỡ máu chiếm tỉ lệ cao nhất (60%), kế đến là tăng huyết áp (50%), hút thuốc lá (30%) & đái tháo đường (20%).
95% bệnh nhân trong lô nghiên cứu nhập viện vì đau ngực, 50% vì khó thở. 95% bệnh nhân có chẩn đoán lâm sàng lúc nhập viện là NMCT, 5% là CĐTNKOĐ. Trong số 19 bệnh nhân được chẩn đoán là NMCT lúc nhập viện, có 15 bệnh nhân là STEMI, 4 bệnh nhân là NSTEMI. Có 2/3 số bệnh nhân STEMI là NMCT thành trước vách và trước rộng, 1/3 còn lại là NMCT thành dưới, có 1 bệnh nhân có kèm theo NMCT thất phải & 2 bệnh nhân kèm theo NMCT bên cao. Như vậy, toàn bộ các bệnh nhân trong lô nghiên cứu đều là hội chứng mạch vành cấp với đại đa số là NMCT mà hơn 2/3 là STEMI, và có gần 50% bệnh nhân nhập viện trễ >12 giờ sau khởi phát triệu chứng NMCT cấp.
Khảo sát bilan mỡ lúc nhập viện của lô nghiên cứu, chúng tôi thấy có tới 44.4% có TC >200mg%, 44,4% có LDL ³130mg%, 78,6% bệnh nhân nam có HDL <40mg%, 75% bệnh nhân nữ có HDL <50mg%. Nếu tuân thủ định nghĩa rối loạn bilan mỡ theo ATP III [5], có gần 90% bệnh nhân trong lô nghiên cứu có rối loạn mỡ máu, tỉ lệ này sẽ là 100% nếu xem là rối loạn mỡ máu khi chưa đạt được trị số đích LDL ở bệnh nhân BMV (<70mg%).
Có 100% bệnh nhân trong lô nghiên cứu được điều trị aspirin, clopidogrel và statin trước lẫn sau CTĐMVQD, phù hợp với phác đồ điều trị thuốc chống kết tập tiểu cầu hiện tại được áp dụng phổ biến sau can thiệp ở tất cả các phòng thông tim trên thế giới. 100% bệnh nhân dùng thuốc ức chế hệ renin – angiotensin, trong đó 75% là dùng thuốc ức chế men chuyển (ƯCMC), 25% dùng ức chế thụ thể angiotensine. Tỉ lệ bệnh nhân dùng ức chế beta là 80%.
Về đặc điểm chụp ĐMV, kết quả cho thấy đa số bệnh nhân trong lô nghiên cứu là BMV nặng và phức tạp với 60% bệnh nhân có BMV ³ 2 nhánh, và 95% bệnh nhân có sang thương type B2 hay C. Có 20% bệnh nhân có sang thương tắc nghẽn hoàn toàn (10% tắc hoàn toàn >3 tháng), ¾ các trường hợp tắc nghẽn hoàn toàn là có huyết khối. Đa số bệnh nhân đều có phân độ dòng chảy TIMI 3 (85%) & TMPG 3 (70%); tuy nhiên lại có tới 85% có CTFC vượt quá giá trị bình thường của CTFC (>27), trong đó có tới 65% bệnh nhân có CTFC >40. Kết quả này cho thấy có sự khác biệt nhiều trong đánh giá tưới máu bằng phân độ dòng chảy TIMI & CTFC trên cùng một bệnh nhân. Điều này phù hợp với những hạn chế bởi tính chủ quan & trực quan của phân độ dòng chảy TIMI [6].
Về đặc điểm CTĐMVQD, trên 20 bệnh nhân trong lô nghiên cứu, có 33 ĐM được can thiệp, trong đó can thiệp LAD là 48,5%, RCA là 30,3% và 21,2% là LCx. Tổng số sang thương được can thiệp là 36, tổng số stent sử dụng là 37, trung bình 1 bệnh nhân được đặt 1,85 stent. Tỉ lệ stent phủ thuốc là 37.8%. Có 60% bệnh nhân có cải thiện phân độ dòng chảy TIMI flow sau CTĐMVQD. 40% trường hợp TIMI flow không đổi, thường là những trường hợp sang thương không hẹp nặng và đã có phân độ dòng chảy TIMI 3 từ trước khi CTĐMVQD. Tỉ lệ cải thiện CTFC sau can thiệp là 70%.
4.2. So sánh các đặc điểm cộng hưởng từ tim trước & sau CTĐMVQD:
Khoảng cách thời gian trung bình giữa 2 lần làm CMR là 3,66 ± 0,62 tháng, khoảng cách thời gian này tối thiểu là 2,5 tháng, tối đa là 5,4 tháng.
Việc lựa chọn thời điểm làm CMR lần 2 (theo dõi) thay đổi tùy theo từng nghiên cứu và mục tiêu nghiên cứu [7]. Trong nghiên cứu này, chúng tôi chủ yếu muốn khảo sát những thay đổi về hình thái, cấu trúc, chức năng (toàn bộ & từng vùng) và tưới máu của thất trái sau CTĐMVQD ở những bệnh nhân bị hội chứng mạch vành cấp, trong đó đa phần là NMCT cấp có ST chênh lên, nên chúng tôi đã chọn mốc theo dõi là 3 đến 6 tháng sau can thiệp, là thời gian thích hợp để đánh giá sự phục hồi, đặc biệt là phục hồi chức năng. Vào thời điểm 3-6 tháng sau STEMI, kích thước vùng nhồi máu sẽ ổn định hơn, việc đánh giá phân suất thất phun thất trái cũng ổn định hơn vì trong giai đoạn này, cơ tim choáng váng nếu có cũng đã chuyển trạng thái. Ngoài ra, đây cũng là thời điểm thuận lợi để đánh giá sự tái định dạng thất trái [7].
Qua so sánh CMR trước và sau CTĐMVQD về các đặc điểm về hình thái & cấu trúc thất trái, chúng tôi nhận thấy các thông số về đường kính, thể tích thất trái cuối tâm trương và cuối tâm thu không có khác biệt có ý nghĩa thống kê (bảng 3). Cũng tương tự như vậy đối với hình ảnh sẹo NMCT biểu hiện qua dấu hiệu tăng tương phản muộn (DE +), hình ảnh khiếm khuyết tưới máu (PD +) và dấu hiệu tắc nghẽn vi tuần hoàn (MVO +). Tuy nhiên chúng tôi ghi nhận có sự khác biệt có ý nghĩa thống kê giữa bề dày thành thất cuối tâm trương (EDWT) trước và sau can thiệp với EDWT sau CTĐMVQD mỏng hơn hẳn so với trước can thiệp, giá trị p xấp xỉ 0.02. Ghi nhận này tương tự ghi nhận của Timo Baks và cộng sự [8]. Trong một nghiên cứu về hiệu quả của CTĐMVQD tiên phát lên các đặc điểm thành thất trái, Timo Bask đã thấy thành thất trái mỏng đi (EDWT giảm) ở thời điểm 5 tháng sau can thiệp, đặc biệt ở những phân đoạn bị rối loạn chức năng nhưng không kèm dấu hiệu MVO [8]. Thực ra, nói chính xác hơn là có sự dày thành thất trái lên ngay sau NMCT cấp. Điều này có thể được lý giải dựa trên các ghi nhận qua thực nghiệm. Trên thực nghiệm NMCT cấp ở heo, việc hồi phục tưới máu cơ tim sẽ đi kèm theo tăng EDWT được giả định là do tăng tưới máu & thoát dịch ra ngoại bào. Khảo sát mô học của những phân đoạn được tái tưới máu kèm tăng EDWT cho thấy có phù ngoại bào rất nhiều nhưng vi mạch vẫn nguyên vẹn. Ngoài ra, chúng tôi cũng ghi nhận khối cơ tim (MM) và chỉ số khối cơ tim (MMI) thất trái giảm đi đáng kể (p = 0,03) sau CTĐMVQD. Qua khảo sát thực nghiệm sinh lý bệnh của sự lành sẹo & tái định dạng thất trái sau NMCT cấp tạo ra trên chó, người ta thấy quá trình lành sẹo là một tiến trình động với lan rộng vùng nhồi máu trong vài ngày đầu, theo sau là quá trình ly giải hấp thu (resorption) mô nhồi máu, hình thành sẹo và mỏng thành (sau 6 tuần). Các tế bào cơ tim bị hoại tử, phù mô kẽ, xuất huyết, và các tế bào viêm sẽ được tái hấp thu và được thay thế bằng mô sẹo collagen. Như vậy, trong vòng vài ngày đầu sau nhồi máu, kích thước vùng nhồi máu có thể tăng nhưng sau đó sẽ giảm đi & ổn định sau 6 tuần, còn thể tích cơ tim còn sống lúc đầu sẽ giảm đi nhưng có thể tăng lên trong quá trình lành sẹo do phì đại cơ tim. Những thay đổi của toàn bộ khối cơ thất trái sẽ phản ảnh tổng các thay đổi xảy ra tại vùng nhồi máu và vùng cơ tim còn sống với khuynh hướng giảm dần khối cơ thất trái theo thời gian [7-8]. Điều này có thể giải thích được ghi nhận có giảm đáng kể MM & MMI qua theo dõi 2 lần CMR của chúng tôi.
Qua so sánh các thông số CMR phản ánh chức năng của thất trái trước và sau can thiệp, chúng tôi nhận thấy CTĐMVQD đã làm cải thiện đáng kể (khác biệt có ý nghĩa thống kê) cả chức năng toàn bộ (biểu hiện bằng EF) lẫn chức năng co bóp từng vùng (biểu hiện qua SWT, WMS & WMSI) của thất trái. Phân suất tống máu (EF) thất trái đo trên CMR trước can thiệp là 53,2 ± 13,1 % tăng lên thành 58,6 ± 13% sau CTĐMVQD và sự khác biệt này có ý nghĩa thống kê với p = 0,04 (hình 1). Chúng tôi cũng ghi nhận số lượng bệnh nhân có EF thấp <50% giảm đi đáng kể sau can thiệp. EF sau CTĐMVQD tăng trung bình 5.39 ± 11.38 và có 12 bệnh nhân (60%) có mức tăng EF > 4% (là giá trị mà một số tác giả người Hà lan sử dụng xem như là có cải thiện chức năng để tính khả năng chẩn đoán của CMR trong tiên đoán cải thiện EF sau can thiệp) [9]. Kết quả này phù hợp với kết quả của các nghiên cứu gần đây trên thế giới cùng đề tài (bảng 5).
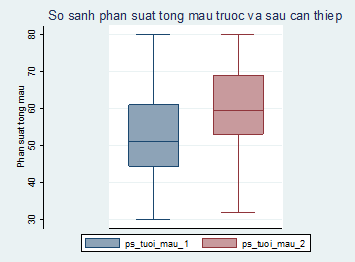
Hình 1: So sánh phân suất tống máu thất trái trước và sau CTĐMVQD
Bảng 5: So sánh sự thay đổi EF trước & sau CTĐMVQD giữa các nghiên cứu
|
Nghiên cứu |
EF trước can thiệp |
EF sau can thiệp |
Giá trị P |
|
Beek AM & cộng sự (2003) [10] |
51 ± 9 |
53 ± 10 |
NS |
|
Joao C. Silva (2005) [11] |
|
Tăng 5% |
|
|
Bask Timo (2006) [12] |
61 ± 9 |
61 ± 11 |
0.54 |
|
Baks Timo (2006) [8] |
|
Tăng 7% |
|
|
Kirshbaum SW (2008) [13] |
60 ± 9 |
63 ± 11 |
0.11 |
|
Kirshbaum SW (2010) [9] |
46 ± 12 |
51 ± 13 |
< 0.0001 |
|
Larose (2010) [14] |
51 |
57 Tăng 5.8 ± 14.1 |
<0.00001 |
|
Chúng tôi |
53,2 ± 13,1 |
58,6 ± 13 Tăng 5.4 ± 11.4 |
0.0437 |
Xét về sự thay đổi chức năng từng vùng thất trái trước & sau CTĐMVQD, chúng tôi nhận thấy bề dày thành từng phân đoạn (SWT) tăng lên đáng kể sau can thiệp: từ 70.7 ± 23.6 lên thành 85.6 ± 27.6 (p = 0.016). Đặc biệt là số phân đoạn bị rối loạn chức năng (SWT £ 45%) và số lượng phân đoạn bị rối loạn chức năng trên từng bệnh nhân giảm đi rất rõ rệt sau CTĐMVQD với p lần lượt là 0.0002 & 0.0128. Timo Baks và cộng sự cũng đã ghi nhận có cải thiện SWT sau can thiệp, nhưng chỉ thấy rõ rệt ở những phân đoạn không có tắc nghẽn vi tuần hoàn [8] và tăng tín hiệu muộn dưới 25% bề dày thành [12]. Nghiên cứu của Kirschbaum & cộng sự vào năm 2008 cũng cho thấy SWT tăng lên đáng kể ở thời điểm 5 tháng & 3 năm sau tái thông ĐMV bị tắc mãn tính ở những phân đoạn có hình ảnh tăng tín hiệu muộn dưới 25% bề dày thành [13].
Cải thiện chức năng từng vùng thất trái còn được thể hiện qua giảm rõ rệt điểm vận động thành & chỉ số điểm vận động thành (WMS & WMSI) sau can thiệp. Trong nghiên cứu của chúng tôi, WMS trước can thiệp là 8.2 ± 7.6 giảm xuống còn 5.7 ± 6.9 và MSWI từ 0.48 ± 0.45 giảm còn 0.33 ± 0.41 với p lần lượt là 0.0109 và 0.0175 (hình 2). Ghi nhận này tương tự ghi nhận của Beek MA & cộng sự, WMS trước can thiệp trong nghiên cứu này là 3.2 ± 0.9 giảm xuống còn 2.5 ± 1.3 (p < 0.001) [10].
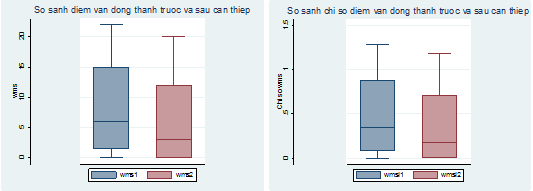
Hình 2: So sánh điểm vận động thành & chỉ số điểm vận động thành trước & sau CTĐMVQD
5. KẾT LUẬN:
Qua khảo sát cộng hưởng từ tim trước và sau (3-6 tháng) CTĐMVQD thành công (về mặt giải phẫu chụp mạch) của 20 bệnh nhân bị hội chứng mạch vành cấp, chúng tôi nhận thấy CTĐMVQD đã làm cải thiện đáng kể chức năng thất trái toàn bộ (biểu hiện bằng phân suất phun thất trái tăng) lẫn từng vùng (biểu hiện qua tăng bề dày thành từng phân đoạn cũng như giảm điểm và chỉ số vận động thành). Ngoài ra chúng tôi cũng ghi nhận có sự mỏng đi bề dày thành thất trái cuối tâm trương và giảm khối lượng cơ tim cũng như chỉ số khối cơ tim sau hội chứng mạch vành cấp được điều trị CTĐMVQD. Kết quả nghiên cứu đã bước đầu cung cấp bằng chứng khách quan của hiệu quả CTĐMVQD lên cải thiện chức năng thất trái thông qua so sánh sự thay đổi các thông số cộng hưởng từ tim trước & sau can thiệp. Chúng tôi sẽ tiếp tục khảo sát sâu hơn vai trò của cộng hưởng từ tim trong đánh giá hiệu quả của CTĐMVQD trong những nghiên cứu sắp tới.
TÀI LIỆU THAM KHẢO
1. Donald Lloyd-Jones M, ScM, FAHA; et al. Heart Disease and Stroke Statistics-2010 Update. A Report From the American Heart Association. Circulation.2010(121):e46-e215.
2. Popma JJ, Kuntz RE, Baim DS: Percutaneous Coronary and Valvular Intervention. Braunwald’s Heart Disease – 7th ed. – 2005:1367-1402.
3. Smith SC Jr, Dove JT, Jacobs AK, et al: ACC/AHA guidelines for percutaneous coronary intervention: A report of the American Heart Association Task Force on Practices Guidelines (Committee to revise the 1993 Guidelines for Percutaneous Transluminal Coronary Angioplasty). J Am Coll Cardiol. 2001;37: 2239i-lxvi.
4. Rossum Av. Magnetic resonance imaging. Imaging Ischaemia. 1st ed2000. p. 45-55.
5. Hendel RC et al. ACC/AHA/ACR/ASE/ASNC/HRS/NASCI/RSNA/SAIP/SCAI/SCCT/SCMR/SIR 2008 Key Data Elements and Definitions for Cardiac Imaging. Circulation, 2009(119): p. 154-186.
6. Gibson M, et al. Quantitation of Myocardial Perfusion. In: Elsevier, editor. Clinical Cardiovascular Imaging 2004. p. 105-45.
7. Kim, et al. CMR in Patients With MI. J Am Coll Cardiol. 2010;55(1):p. 1-16
8. Baks T, et al. Effects of primary angioplasty for AMI on early & late infarct size & LV wall characteristics. J Am Coll Cardiol. 2006;47(1):40-4.
9. Kirschbaum Sharon W. et al. Complete Percutaneous Revascularization for Multivessel Disease in patients with impaired left vantricular function. J Am Coll Cardiol Intv 2010;3:392- 400
10. Beek MA et al. Delayed Contrast-Enhanced Magnetic Resonance Imaging for the Prediction of Regional Functional Improvement After Acute Myocardial Infarction. J Am Coll Cardiol 2003;42:895-901.
11. Joa˜o C. Silva CER JSJn, Jeanne Tsutsui,, Joalbo Andrade EgEM, Paulo J. Moffa, Jose´ C. Menegheti,, Roberto Kalil-Filho JFR, and Jose´ C. Nicolau. Late coronary artery recanalization effects on left ventricular remodelling and contractility by magnetic resonance imaging. European Heart Journal.2005(26):36-43.
12. Baks T, et al. Prediction of left ventricular function after drug-eluting stent implantation for chronic total coronary occlusions. J Am Coll Cardiol. 2006;47:721-5.
13. Kirschbaum SW TB Mvd, George Sianos, Gabriel P., Krestin, Patrick W. Serruys, Pim J. de Feyter, Robert-Jan M. van Geuns. Evaluation of Left Ventricular Function Three Years After Percutaneous Recanalization of Chronic Total Coronary Occlusions. Am J Cardiol. 2008(101):179-85.
14. Larose Eric, Josep Rods-Cabau, Philippe Pibarot, et al. Predicting Late Myocardial Recovery and Outcomes in the Early Hours of ST Segment Elevation Myocardial Infarction. J Am Coll Cardiol. 2010;55:2459-69.







