HIỆU QUẢ VÀ TÍNH AN TOÀN CỦA RIVAROXABAN SO VỚI WARFARIN Ở BỆNH NHÂN LỚN TUỔI BỊ RUNG NHĨ KHÔNG DO BỆNH VAN TIM TRONG THỬ NGHIỆM LÂM SÀNG RUNG NHĨ – ROCKET
Rung nhĩ không do bệnh van tim thường gặp ở bệnh nhân lớn tuổi. Bệnh nhân lớn tuổi thường phải đối mặt với một nguy cơ bị đột quỵ tăng cao nhưng lại rất khó duy trì điều trị dài hạn bằng warfarin. Thuốc ức chế yếu tố Xa đường uống như rivaroxaban thì không kém hơn warfarin trong thử nghiệm ROCKET AF. ROCKET AF là thử nghiệm lâm sàng so sánh rivaroxaban – thuốc ức chế yếu tố Xa trực tiếp, đường uống, ngày một lần – so với thuốc kháng vitamin K trong phòng ngừa đột quỵ và thuyên tắc mạch hệ thống ở bệnh nhân rung nhĩ không do bệnh van tim có nguy cơ bị đột quỵ trung bình đến cao. Nghiên cứu này phân tích thứ phát số liệu từ ROCKET AF để so sánh hiệu quả (phòng ngừa đột quỵ và thuyên tắc hệ thống) và tính an toàn (xuất huyết) giữa warfarin và rivaroxaban ở bệnh nhân từ 75 tuổi trở lên với bệnh nhân dưới 75 tuổi.
Có 6.229 bệnh nhân (chiếm 44%) từ 75 tuổi trở lên bị rung nhĩ và có ít nhất 2 yếu tố nguy cơ bị đột quỵ trở lên, được phân ngẫu nhiên, mù đôi vào nhóm warfarin (duy trì INR đích bằng 2 đến 3) hoặc rivaroxaban (20 mg/ngày; 15mg/ngày nếu độ thanh thãi creatinine dưới 50 ml/phút). Tuổi trung bình là 79 ở cả nam lẫn nữ, so với 66 tuổi ở nhóm bệnh nhân trẻ tuổi hơn. Kết cục tiên phát là đột quỵ và thuyên tắc mạch hệ thống qua phân tích theo chia nhóm ngẫu nhiên ban đầu (ITT: Intention To Treat). Trong thời gian theo dõi là 10.866 bệnh nhân-năm, những bệnh nhân lớn tuổi hơn có các biến cố tiên phát nhiều hơn (2,57% so với 2,05%/100 bệnh nhân-năm; p = 0,0068) và xuất huyết nặng cũng nhiều hơn (4,63% so với 2,74%/100 bệnh nhân-năm; p < 0,0001). Tỷ lệ đột quỵ hay thuyên tắc mạch hệ thống thì tương đương ở dân số bệnh nhân lớn tuổi (2,29% ở nhóm rivaroxaban so với 2,85% ở nhóm warfarin/100 bệnh nhân-năm; HR = 0,8; 95% khoảng tin cậy là 0,63 – 1,02) và ở dân số bệnh nhân trẻ tuổi hơn (2% so với 2,1%/100 bệnh nhân-năm; HR = 0,95; 95% khoảng tin cậy là 0,76 – 1,19; p = 0,313). Các biến cố xuất huyết nặng cũng tương tự. Tỷ lệ xuất huyết nội sọ tương tự trong cả 2 nhóm tuổi. Không có ảnh hưởng có ý nghĩa thống kê của tuổi lên các kết cục tiên phát.
Tóm lại, bệnh nhân lớn tuổi có tỷ lệ đột quỵ và xuất huyết nặng nhiều hơn bệnh nhân trẻ tuổi nhưng hiệu quả và tính an toàn của rivaroxaban so với warfarin không khác biệt ở các nhóm tuổi khác nhau, hỗ trợ cho vai trò của rivaroxaban như một điều trị kháng đông đường uống thay thế cho warfarin ở người lớn tuổi.
(Lược dịch từ Efficacy and Safety of Rivaroxaban Compared with Warfarin Among Elderly Patients with Nonvalvular Atrial Fibrillation in the ROCKET-AF Trial)
SỬ DỤNG ỨC CHẾ BETA KÉO DÀI Ở BỆNH NHÂN TĂNG HUYẾT ÁP CÓ THỂ THÚC ĐẨY BỆNH VẨY NẾN
Nghiên cứu mới đăng trên JAMA Dermatology ngày 2 tháng 7 năm 2014 cho thấy: Những phụ nữ lớn tuổi bị tăng huyết áp hoặc đang điều trị bằng thuốc ức chế beta trong vài năm thì có nguy cơ cao bị bệnh vẩy nến.
Cụ thể hơn, những phụ nữ bị tăng huyết áp trong ít nhất 6 năm có nguy cơ bị vẩy nến cao hơn 27% so với phụ nữ có huyết áp bình thường. Ngoài ra, phụ nữ sử dụng thuốc ức chế beta trong ít nhất 6 năm có nguy cơ bị vẩy nến nhiều hơn 39% so với phụ nữ không bao giờ sử dụng thuốc này. Tuy nhiên, các thuốc khác thường được dùng để điều trị tăng huyết áp không làm tăng nguy cơ bị bệnh về da.
Vì vậy, theo bác sĩ Abrar A Qureshi và cộng sự: cần chú ý tầm soát vẩy nến cho bệnh nhân tăng huyết áp lâu năm và sử dụng ức chế beta dài hạn trong thực hành lâm sàng. Tuy nhiên, cơ chế sinh học của mối liên hệ này cần được tìm hiểu thêm.
Các thầy thuốc cần phải biết vẩy nến không chỉ là một bệnh ngoài da, mà là một bệnh toàn thân, làm tăng nguy cơ bị nhồi máu cơ tim, tăng huyết áp và đái tháo đường type 2. Vẫn chưa rõ là điều này có đúng với giới nam không và một nghiên cứu tương tự trên nam giới đang được tiến hành.
Tăng huyết áp hay vẩy nến có trước?
Vẩy nến là một bệnh toàn thân, mạn tính qua trung gian miễn dịch, ảnh hưởng khoảng 3% dân số của Mỹ và tiêu tốn chi phí chăm sóc sức khỏe đáng kể. Các nghiên cứu cắt ngang hoặc bệnh chứng trước đây cho thấy, những người bị vẩy nến có nguy cơ cao bị tăng huyết áp và những người đang điều trị tăng huyết áp, nếu có dùng thuốc ức chế beta sẽ tăng nguy cơ bị bệnh vẩy nến.
Để tìm mối liên hệ giữa tăng huyết áp và các trường hợp mới mắc bệnh vẩy nến, các nhà nghiên cứu xem xét dữ liệu tiền cứu từ 77.728 phụ nữ trong nghiên cứ Nurses’s Health Study. Tuổi trung bình của các phụ nữ trong nghiên cứu là 60 vào năm 2008. Cứ 2 năm một lần, họ trả lời các câu hỏi nghiên cứu về vẩy nến và thuốc điều trị tăng huyết áp.
Nhóm nghiên cứu xác định có 843 ca vẩy nến được chẩn đoán từ năm 1996 đến năm 2008. Dùng mô hình phân tích đa biến có hiệu chỉnh, kết quả cho thấy: phụ nữ bị tăng huyết áp từ 6 năm trở lên có nguy cơ bị bệnh vẩy nến cao hơn đáng kể so với phụ nữ không có tăng huyết áp (HR = 1,27; khoảng tin cậy 95% là 1,03 đến 1,57).
Tương tự, phụ nữ bị tăng huyết áp và không đang nhận thuốc điều trị tăng huyết áp có nguy cơ mắc vẩy nến mới cao hơn so với phụ nữ có huyết áp bình thường (HR = 1,49; khoảng tin cậy 95% là 1,15 đến 1,92).
Dùng ức chế beta từ 6 năm trở lên liên quan với nguy cơ cao bị vẩy nến so với việc không uống thuốc này (HR = 1,39, khoảng tin cậy 95% là 1,11 đến 1,73). Mặt khác, lợi tiểu thiazide, ức chế kênh canxi và ức chế men chuyển dạng angiotensin không làm tăng nguy cơ bị vẩy nến.
Nhận diện và điều trị vẩy nến do thuốc:
Các thầy thuốc cần biết những thuốc như ức chế beta, lithium và thuốc điều trị sốt rét có thể thúc đẩy hoặc làm nặng bệnh vẩy nến. Cần chú ý một trong những nguyên nhân làm bùng phát vẩy nến là do thuốc. Ngoài ra, thời kỳ tiềm tàng trước khi biểu hiện vẩy nến có thể lâu, từ vài ngày đến 12 tháng. Thầy thuốc cần hỏi bệnh nhân vẩy nến về tiền căn sử dụng thuốc cũng như các thuốc đang dùng.
MỐI LIÊN QUAN GIỮA THỜI GIAN TRONG KHOẢNG ĐIỀU TRỊ VÀ HIỆU QUẢ ĐIỀU TRỊ ĐƯỢC SO SÁNH CỦA RIVAROXABAN VÀ WARFARIN: KẾT QUẢ TỪ THỬ NGHIỆM LÂM SÀNG ROCKET AF
Bối cảnh
Thời gian trong khoảng điều trị (Time in therapeutic range-TTR) là 1 đo lường chất lượng chuẩn của việc sử dụng warfarin. ROCKET AF là thử nghiệm lâm sàng ngẫu nhiên mù đôi so sánh trực tiếp giữa điều trị warfarin với thuốc ức chế Xa mới, rivaroxaban. Kết quả là vấn đề khi so sánh những bệnh nhân được điều trị với rivaroxaban so với bệnh nhân được điều trị với warfarin khi phân nhóm theo từng mức giá trị TTR. Thử nghiệm lâm sàng ROCKET AF được phân tích chuyên biệt với tiếp cận thay đổi nhằm đánh giá hiệu quả tương đối của rivaroxaban so với warfarin được phân tầng theo mức tập trung trong khoảng điều trị (cTTR- center-level TTR) khi những phân tích này bước vào so sánh ngẫu nhiên.
Phương pháp và kết quả
TTR là phần trăm của tất cả các giá trị INR tập trung trong khoảng điều trị (2.0-3.0) được tính toán bằng sử dụng phương pháp Roendaal, không loại trừ giá trị INR được thực hiện trong khi bắt đầu wafarin. Những đo lường trong lúc ngưng warfarin > 7 ngày sẽ bị loại. INR được thực hiện ít nhất mỗi 4 tuần thông qua thiết bị lấy máu bằng đầu ngón tay được chuẩn hóa. Kết cục tiên phát (là đột quị hoặc bị thuyên tắc hệ thống ngoài thần kinh trung ương) được đánh giá bởi các tứ phân vị của cTTR và bởi cTTR với chức năng như biến liên tục. cTTR có tứ phân vị cao nhất có bệnh nhân nguy cơ thấp hơn với điểm CHADS2 thấp hơn (P < 0.0001) và có tần suất thấp hơn của đột quị hoặc cơn thoáng thiếu máu não trước đây (P < 0.0001). Những nơi cócTTR cao hơn chủ yếu là ở Bắc Mỹ và Đông Âu. Hiệu quả của điều trị rivaroxaban so với warfarin trên kết cục tiên phát dao động hằng định trong 1 khoảng rộng của cTTR (giá trị P cho tương tác = 0.71). Tỷ lệ nguy hại của chảy máu lâm sàng nặng hoặc không nặng tăng với cTTR (P cho tương tác = 0.001), tuy nhiên độ giảm ước tính về xuất huyết nội sọ của rivaroxaban so với warfarin dao động trong khoảng rộng của giá trị ngưỡng cTTR.
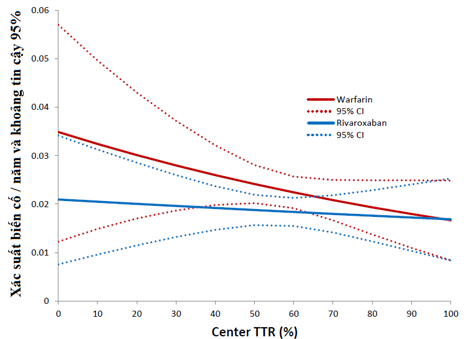
Hình trên cho thấy xác suất đột quị hoặc thuyên tắc hệ thống không thuộc thần kinh trung ương ở những bệnh nhân được điều trị rivaroxaban và warfarin cùng với cTTR (đường nét liền) với khoảng tin cậy 95% (đường nét đứt). cTTR được biểu diễn trên trục hoành. Xác suất đột quị hoặc thuyên tắc mạch hệ thống qua 1 năm theo dõi biểu điễn trên trục tung. Giá trị cTTR cao hơn sẽ có nguy cơ đột quị và thuyên tắc mạch hệ thống thấp hơn ở cả 2 nhánh được điều trị bằng rivaroxaban và warfarin.
Kết luận
Hiệu quả điều trị của rivaroxaban so với warfarin trong ngăn ngừa đột quị và thuyên tắc mạch hệ thống là hằng định bất chấp cTTR.
(J Am Heart Assoc. 2014; originally published April 22, 2014)
RUNG NHĨ Ở BỆNH NHÂN ĐỘT QUỊ NGUYÊN NHÂN ẨN
Bối cảnh
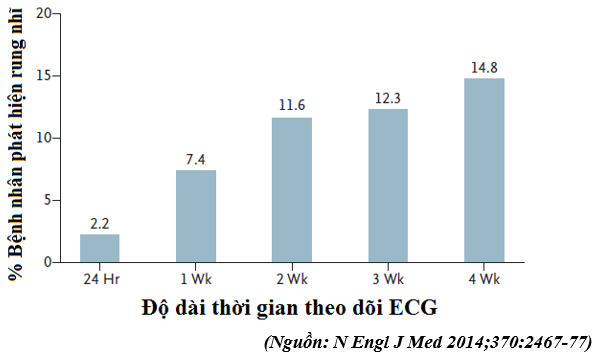
Rung nhĩ là nguyên nhân hàng đầu có thể ngăn ngừa được của đột quị tái phát, nên việc phát hiện và điều trị sớm tình trạng này là rất quan trọng. Tuy nhiên rung nhĩ kịch phát lại thường không triệu chứng và thường dẫn đến không được phát hiện và điều trị trong chăm sóc thường qui những bệnh nhân đột quị hoặc có cơn thoáng thiếu máu não (TIA).
Phương pháp
Chúng tôi phân bố ngẫu nhiên 572 bệnh nhân ≥ 55 tuổi, không biết rung nhĩ, bị đột quị hoặc TIA nguyên nhân ẩn trong vòng 6 tháng trước (nguyên nhân không được xác định sau khi đã khảo sát những test chuẩn bao gồm cả theo dõi ECG 24 giờ) được cho làm theo dõi ECG lưu động không xâm lấn với hoặc ECG ghi nhận sự kiện trong vòng 30 ngày (nhóm can thiệp) hoặc theo dõi ECG 24 giờ theo qui ước (nhóm chứng). Kết cục tiên phát là rung nhĩ mới phát hiện ≥ 30 giây trong vòng 90 ngày sau phân bố ngẫu nhiên. Kết cục thứ phát là những cơn rung nhĩ ≥ 2.5 phút và tình trạng kháng đông tại thời điểm 90 ngày
Kết quả
Rung nhĩ ≥ 30 giây được phát hiện 45 trong số 280 bệnh nhân (16.1%) trong nhóm can thiệp, so với 9 trong 277 bệnh nhân (3.2%) trong nhóm chứng (khác biệt tuyệt đối, 12.9 %, 95%CI 8-17.6; P < 0.001; số bệnh nhân cần thiết để tầm soát là 8). Rung nhĩ ≥ 2.5 phút được ghi nhận 28 trong số 284 bệnh nhân (9.9%) trong nhóm can thiệp, so với 7 trong 277 bệnh nhân (2.5%) trong nhóm chứng (khác biệt tuyệt đối, 7.4 %, 95%CI 3.4-11.3; P < 0.001). Tại thời điểm 90 ngày, điều trị kháng đông đường uống được kê toa nhiều trong nhóm can thiệp hơn là trong nhóm chứng (52 trong 280 bệnh nhân (18.6%) so với 31 trong 279 (11.1%); khác biệt tuyệt đối 7.5 %, 95% CI, 1.6-13.3; P = 0.01)
Kết luận
Ở những bệnh nhân ≥ 55 tuổi bị đột quị hoặc TIA gần đây, rung nhĩ kịch phát là thường gặp. Theo dõi ECG lưu động không xâm lấn 30 ngày cải thiện có ý nghĩa việc phát hiện rung nhĩ bởi 1 trong hơn 5 yếu tố và gần gấp đôi tần suất điều trị kháng đông khi so với thực hành chuẩn hiện tại là chỉ theo dõi ECG thời gian ngắn.