HDL-CHOLESTEROL THẤP LÀ MỘT VẤN ĐỀ CẦN QUAN TÂM, CẢ KHI LDL-CHOLESTEROL ĐÃ ĐƯỢC KIỂM SOÁT TỐT
Theo dữ liệu từ phân tích hậu kiểm, ngay cả khi nồng độ LDL-C được kiểm soát tốt, những bệnh nhân với HDL-C thấp vẫn có nguy cơ bị các biến cố tim mạch.
Theo Tiến sĩ William Boden, Trưởng trung tâm y khoa Samuel S. Stratton Albany và cũng là thành viên của nghiên cứu: Các số liệu cho thấy, ngay cả khi đạt được nồng độ LDL-C ở mức lý tưởng dưới 70 mg với statin, thì vẫn không có nghĩa là bệnh nhân sẽ không bị các biến cố tim mạch.
Các kết luận được rút ra từ một phân tích hồi cứu của thử nghiệm COURAGE, trong đó bệnh nhân bệnh động mạch vành và thiếu máu cơ tim đáng kể được phân ngẫu nhiên vào nhóm hoặc là can thiệp động mạch vành qua da kèm điều trị nội khoa tối ưu hoặc chỉ điều trị nội khoa tối ưu.
Phân tích mới bao gồm 2.193 bệnh nhân với bệnh tim thiếu máu cục bộ ổn định được theo dõi trung bình trong 4 năm. Tất cả đều được điều trị nội khoa tối ưu, gồm aspirin liều thấp, điều trị chống thiếu máu cục bộ (metoprolol, amlodipine và isosorbide mononitrate tác dụng kéo dài, đơn độc hoặc kết hợp) và lisinopril hoặc losartan cho tăng huyết áp.Kết cục tiên phát là tỷ lệ tử vong chung hoặc nhồi máu cơ tim.
Kết quả được công bố online vào ngày 21 tháng 8 trên tạp chí tim mạch học Hoa Kỳ. Bệnh nhân được phân tầng theotứ phân vị dựa vào nồng độ HDL-C và sau đó tính tỷ số nguy cơ cho mỗi nhóm sau khi đã điều chỉnh theo tuổi, chỉ số khối cơ thể và những yếu tố nguy cơ tim mạch khác.
Nhóm với tứ phân vị HDL-C cao nhất giảm được 33% nguy cơ tử vong hoặc nhồi máu cơ tim so với nhóm có tứ phân vị thấp nhất (HR = 0,67; p = 0,02). Trong tất cả các nhóm, nguy cơ thấp hơn đáng kể ở những người có tứ phân vị cao hơn (p = 0,02).
Tiến sĩ Subroto Acharjee của trung tâm y khoa Einstein ở Philadelphia sau đó đã phân tích tương tác giữa nồng đồ LDL-C và HDL-C bằng cách thực hiện phân tích hồi quy, sử dụng 3 điểm mốc LDL-C: < 70 mg/dl; 70-100 mg/dl và > 100 mg/dl.
Trong phân tích lần thứ 2 này, ở nhóm có cùng mức LDL-C, những người có nồng độ HDL-C cao hơn được bảo vệ tốt hơn.
Nhìn chung, theo các tác giả, ảnh hưởng của HDL-C trên tử vong hoặc nhồi máu cơ tim độc lập với nồng độ LDL-C.
Kết quả này tương đồng với những thử nghiệm trước đây.Chúng ta đều biết nồng độ HDL-C giúp tiên đoán biến cố, ngay cả khi nồng độ LDL-C thấp, như trong nghiên cứu này.
Vấn đề là làm thế nào để loại trừ nguy cơ tồn lưu này.Vẫn chưa rõ là điều trị nhắm đích HDL có phải là lý tưởng không.Theo tiến sĩ Ray, nếu không có thuốc tác động trực tiếp lên HDL-C, tiếp cận tốt nhất hiện nay là cần thay đổi lối sống, giảm huyết áp và giảm LDL-C tích cực hơn.
(Low HDL Cholesterol a Problem, Even When LDL Is Controlled. http://www.medscape.com/viewarticle/810777)
KẾT QUẢ TỪ NGHIÊN CỨU IRAS (Insulin Resistant Atherosclerosis Study): CALCIUM HUYẾT THANH CAO CÓ LIÊN QUAN ĐẾN SỰ XUẤT HIỆN CỦA ĐÁI THÁO ĐƯỜNG
Theo kết quả từ nghiên cứu IRAS: Nồng độ cao của calcium huyết thanh có liên quan với nguy cơ gia tăng của đái tháo đường type 2. Ngoài ra, Tiến sĩ Carlos Lorenzo (Đại học Trung tâm Khoa học Sức khỏe Texas, San Antonio) cho rằng: nồng độ calcium tác động độc lập lên nồng độ glucose, bài tiết Insulin và đề kháng Insulin.
Kết quả nghiên cứu được trình bày tại hội nghị đái tháo đường châu Âu 2013. Vài nghiên cứu gần đây ghi nhận mối liên hệ giữa calcium, nhất là việc sử dụng các viên thuốc bổ sung calcium với tăng nguy cơ bị bệnh tim mạch. Theo Lorenzo, bệnh tim mạch và đái tháo đường có nhiều yếu tố nguy cơ chung và calcium làm giảm nhạy cảm Insulin, giảm dung nạp glucose và gây ra hội chứng chuyển hóa.
Giả thuyết được đưa ra là calcium huyết thanh có một vai trò trong sự phát triển của đái tháo đường.
Calcium và đái tháo đường
IRAS gồm 863 bệnh nhân không bị đái tháo đường (tuổi từ 40 đến 69) tại 4 trung tâm. Nhạy cảm Insulin và đáp ứng cấp tính với Isulin được đo trước nghiên cứu và trong những lần tái khám trong thời gian theo dõi 5 năm. Đái tháo đường và giảm dung nạp glucose được xác định bằng tiêu chuẩn đường huyết đói và đường huyết sau ăn 2 giờ và hoặc đang sử dụng thuốc làm giảm đường huyết.
Lorenzo và cộng sự nhận thấy mối liên hệ giữa nồng độ calcium và tần suất mới mắc của đái tháo đường tăng có ý nghĩa thống kê nhưng không tuyến tính. Chỉ những bệnh nhân với nồng độ calcium cao nhất (≥ 2,38 mmol/L) có nguy cơ cao đáng kể của đái tháo đường. Sau khi kiểm soát tuổi, giới, chủng tộc, tiền căn gia đình bị đái tháo đường, chỉ số khối cơ thể, nồng độ đường huyết tương, chỉ số nhạy cảm insulin, đáp ứng insulin cấp, tốc độ lọc cầu thận và thuốc lợi tiểu, các nghiên cứu viên nhận thấy chỉ những bệnh nhân có nồng độ calcium huyết thanh cao nhất (≥ 2,5 mmol/L) mới tăng có ý nghĩa thống kê trong tần suất của đái tháo đường.
Một mối liên hệ tương tự, không tuyến tính được nhìn thấy giữa nồng độ cao nhất của calcium huyết thanh và giảm dung nạp glucose.
Đáng lưu ý là nếu xem xét nồng độ calcium gắn albumin cũng như nồng độ calcium toàn bộ thì không ghi nhận mối liên hệ có ý nghĩa với nguy cơ đái tháo đường 5 năm.
Trong quá khứ, một số nhà nghiên cứu đề cập giả thuyết về mối liên hệ giữa calcium và đái tháo đường có liên quan đến đề kháng Insulin hoặc tiết Insulin.Nghiên cứu này cho rằng những người với calcium huyết thanh cao hơn giới hạn bình thường thì có nguy cơ bị đái tháo đường cao hơn và có thể là không có liên quan với tình trạng chuyển hóa của họ (được xác định bằng mập phì hoặc kháng Insulin hoặc tiết Insulin).
Tuy nhiên, nghiên cứu này không xem xét vai trò của vitamin D hoặc nồng độ hormon cận giáp mà cả hai đều có liên quan đến điều hòa calcium.Nghiên cứu cũng không đánh giá mức hoạt động thể lực, vốnđược biết là có ảnh hưởng đến nồng độ calcium huyết thanh.
Liệu calcium huyết thanh có đóng vai trò nhân quả trong sự xuất hiện của đái tháo đường hay chỉ là chỉ điểm cho những diễn biến xấu khác vẫn còn chưa rõ. Nghiên cứu này không trả lời câu hỏi đó.Có một mối liên hệ nhưng nghiên cứu vẫn chưa xác định tại sao điều đó xảy ra.
(High Serum Calcium Linked to Developing Diabetes: IRAS Study. http://www.medscape.com/viewarticle/811536)
Dabigatran so với Warfarin ở bệnh nhân mang van tim nhân tạo
Bối cảnh
Dabigatran là thuốc ức chế trực tiếp thrombin đường uống đã được biết là có hiệu quả thay thế warfarin ở bệnh nhân rung nhĩ. Nghiên cứu này, chúng tôi đánh giá sử dụng Dabigatran ở bệnh nhân mang van cơ học.
Phương pháp
Trong nghiên cứu pha 2 về tính đúng của liều thuốc này (phase 2 dose-validation), chúng tôi nghiên cứu 2 quần thể bệnh nhân: những người thay van động mạch chủ và van 2 lá trong vòng 7 ngày qua và những người cũng thay van như trên nhưng lớn hơn 3 tháng. Bệnh nhân được phân ngẫu nhiên theo tỷ lệ 2:1 hoặc nhận Dabigatran hoặc nhận warfarin. Lựa chọn liều ban đầu dabigatran (150, 220, hoặc 300 mg 2 lần/ngày) dựa vào chức năng thận. Liều được điều chỉnh để đạt nồng độ đáy trong huyết tương ít nhất 50 ng/ml. Liều warfarin được điều chỉnh để đạt INR 2-3 hoặc 2.5-3.5 tùy vào nguy cơ thuyên tắc. Kết cục tiên phát là nồng độ đáy của Dabigatran.
Kết quả
Thử nghiệm phải kết thúc sớm sau khi đã thu nhận 252 bệnh nhân bởi vì tăng vượt mức biến cố huyết khối thuyên tắc và biến cố chảy máu trong nhóm Dabigatran. Trong phân tích theo nhóm điều trị, điều chỉnh liều hoặc ngưng dabigatran đòi hỏi 52 trong số 162 bệnh nhân (32%). Đột quị thiếu máu và đột quị không đặc hiệu xảy ra 9 bệnh nhân (5%) trong nhóm Dabigatran và không có bệnh nhân nào trong nhóm warfarin; chảy máu nặng xảy ra ở 7 bệnh nhân (4%) trong nhóm Dabigatran và 2 bệnh nhân (2%) trong nhóm warfarin. Tất cả bệnh nhân với chảy máu nặng có chảy máu màng ngoài tim.
Kết luận
Sử dụng Dabigatran ở bệnh nhân mang van cơ học đi kèm với tăng tỷ lệ biến chứng huyết khối thuyên tắc và biến chứng chảy máu so với warfarin, không những không có lợi mà nguy cơ lại vượt quá mức.
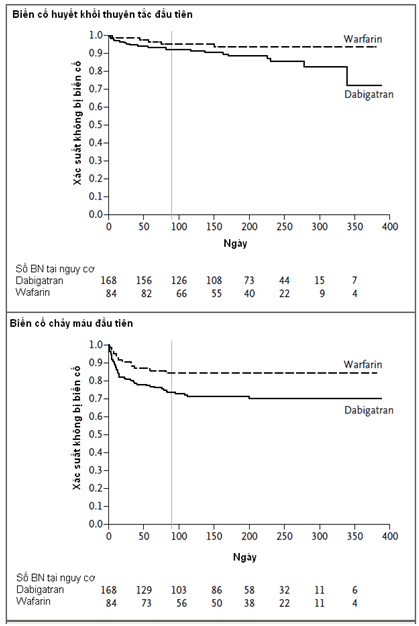
(Nguồn:N Engl J Med 369:1206, September 26, 2013)
Saxagliptin và kết cục tim mạch ở bệnh nhân đái tháo đường tip 2
Bối cảnh
Tính hiệu quả và an toàn tim mạch của nhiều thuốc chống tăng đường huyết bao gồm cả saxagliptin, một thuốc ức chế dipeptidyl peptidase 4 (DPP-4), hiện tại vẫn còn chưa rõ.
Phương pháp
Chúng tôi phân ngẫu nhiên 16492 bệnh nhân đái tháo đường tip 2 tại mức nguy cơ hoặc đã bị biến cố tim mạch hoặc nhận saxagliptin hoặc nhận giả dược và theo dõi trung bình 2.1 năm. Các nhà lâm sang được cho phép điều chỉnh các thuốc khác, bao gồm cả những thuốc chống tăng đường huyết. Kết cục tiên phát là tiêu chí gộp bao gồm tử vong tim mạch, nhồi máu cơ tim, hoặc đột quị thiếu máu.
Kết quả
Kết cục tiên phát xảy ra ở 613 bệnh nhân trong nhóm saxagliptin và trong 609 bệnh nhân trong nhóm giả dược (7.3% và 7.2%, kèm với đánh giá đường Kaplan-Meier 2 năm; HR với saxagliptin, 1.00; 95% CI 0.89-1.12; P = 0.99 cho so sánh hơn; P < 0.001 cho so sánh không kém hơn); kết quả là tương tự trong phân tích theo nhóm điều trị (on-treatment) (HR, 1.03; 95% CI, 0.91-1.17). Kết cục thứ phát chính là tiêu chí gộp tử vong tim mạch, nhồi máu cơ tim, đột quị, nhập viện vì đau thắt ngực không ổn định, tái thông mạch vành, hoặc suy tim xảy ra ở 1059 bệnh nhân trong nhóm saxagliptin và ở 1034 bệnh nhân trong nhóm giả dược (12.8% và 12.4%, kèm với đánh giá đường Kaplan-Meier 2 năm; H2, 1.00; 95% CI 0.94-1.11; P = 0.66). Nhiều bệnh nhân trong nhóm saxagliptin nhập viện vì suy tim hơn là trong nhóm giả dược (3.5% so với 2.8%; HR, 1.27; 95% CI, 1.07-1.51; P = 0.007). Tần suất viêm tụy cấp và mạn là tương tự ở cả 2 nhóm (viêm tụy cấp, 0.3% trong nhóm saxagliptin và 0.2% trong nhóm giả dược; viêm tụy mạn, < 0.1% và 0.1% lần lượt ở 2 nhóm).
Kết luận
Ức chế DPP-4 với saxagliptin không làm tăng hoặc làm giảm tần suất biến cố thiếu máu cục bộ, dù tần suất nhập viện vì suy tim tăng. Mặc dù saxagliptin cải thiện kiểm soát đường huyết, nhưng những tiếp cận khác là cần thiết để làm giảm nguy cơ tim mạch ở bệnh nhân đái tháo đường.
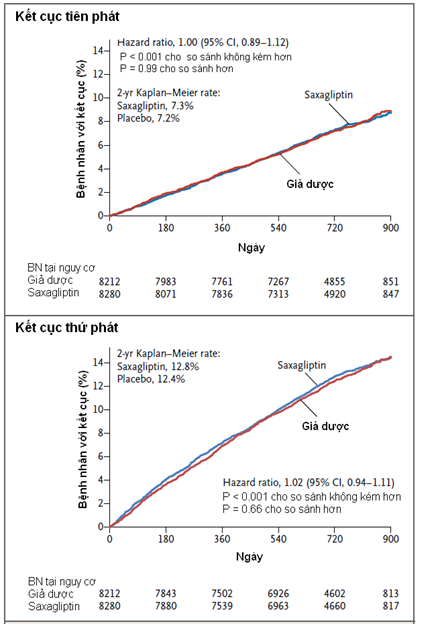
(Nguồn: N Engl J Med 369:1317, October 3, 2013)







