1. EVOLOCUMAB VÀ KẾT CỤC LÂM SÀNG Ở BỆNH NHÂN BỆNH TIM MẠCH
Bối cảnh
Evolocumab là một kháng thể đơn dòng ức chế PCSK9 (proprotein convertase subtilisin-kexin type 9) và làm giảm LDL-c khoảng 60%, tuy nhiên nó có ngăn ngừa các biến cố tim mạch hay không vẫn còn chưa rõ.
Phương pháp
Thử nghiệm lâm sàng ngẫu nhiên, mù đôi, có đối chứng với giả dược từ 27,564 bệnh nhân bị bệnh tim mạch do xơ vữa và LDL-c ≥ 70 mg / dl (1.8 mmol/lít), đang được điều trị bằng statin. Bệnh nhân được phân ngẫu nhiên vào nhóm nhận evolocumab (140 mg mỗi 2 tuần hoặc 420 mg mỗi tháng) hoặc nhận giả dược dưới dạng tiêm dưới da. Kết cục tiên phát là tiêu chí gộp của tử vong tim mạch, nhồi máu cơ tim, đột quỵ, nhập viện vì đau thắt ngực không ổn định, hoặc tái thông mạch vành. Kết cục thứ phát chính là tiêu chí gộp của tử vong tim mạch, nhồi máu cơ tim, hoặc đột quỵ Thời gian theo dõi trung vị của nghiên cứu là 2.2 năm.
Kết quả
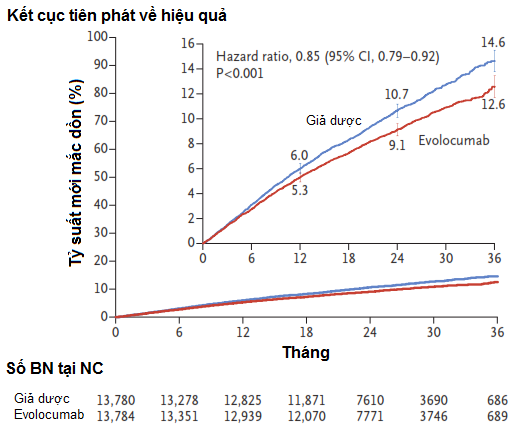
Tại thời điểm 48 tuần, phần trăm trung bình bình phương tối thiểu giảm LDL-c trong nhóm Evolocumab, so với giả dược, là 59%, từ giá trị cơ bản trung vị 92 mg/dl (2.4 mmol/lít) đến 30 mg/dl (0.78 mmol/lít) (P <0.001). So với giả dược, nhóm điều trị bằng evolocumab làm giảm đáng kể tiêu chí kết cục chính (1344 bệnh nhân [9.8%] so với 1563 bệnh nhân [11.3%], HR 0.85, 95% CI 0.79-0.92, P < 0.001) và tiêu chí kết cục thứ phát chính (816 [5.9%] so với 1013 [7.4%], HR 0.80, 95% CI, 0.73-0.88, P <0.001). Các kết quả này hằng định trên các phân nhóm chính, bao gồm phân nhóm của bệnh nhân có tứ phân vị LDL-c thấp nhất từ giá trị LDL-c nền (trung vị 74 mg/dl (1.9 mmol/lít)). Không có sự khác biệt đáng kể giữa các nhóm nghiên cứu liên quan đến tác dụng ngoại ý (bao gồm đái tháo đường mới mắc và các biến cố về nhận thức thần kinh), ngoại trừ các phản ứng tại nơi tiêm chích thường gặp hơn ở nhóm evolocumab (2.1% so với 1.6%).
Kết luận
Thử nghiệm lâm sàng ghi nhận, ức chế PCSK9 bằng evolocumab trên nền điều trị statin làm giảm LDL-c đến mức trung vị 30 mg/dl (0.78 mmol/lít) và làm giảm nguy cơ biến cố tim mạch. Những phát hiện này cho thấy rằng bệnh nhân bị tim mạch do xơ vữa có lợi từ việc hạ thấp mức LDL-c dưới các mục tiêu hiện tại.
(Nguồn: N Engl J Med 2017;376:1713-22)
2. NỒNG ĐỘ TROPONIN SIÊU NHẠY SAU MỔ LIÊN HỆ VỚI TỔN THƯƠNG CƠ TIM VÀ TỬ VONG 30 NGÀY Ở BỆNH NHÂN TRẢI QUA PHẪU THUẬT NGOÀI TIM
Tầm quan trọng
Hiện tại còn ít hiểu biết về mối liên quan giữa đo nồng độ troponin T (hsTnT) quanh phẫu thuật với tử vong 30 ngày và tổn thương cơ tim sau phẫu thuật ngoài tim (MINS).
Mục tiêu
Để xác định mối liên hệ giữa hsTnT quanh phẫu thuật với tử vong trong 30 ngày và các tiêu chuẩn chẩn đoán cho MINS (tức là tổn thương cơ tim do thiếu máu cục bộ liên hệ với tử vong trong 30 ngày).
Thiết kế, cách tiến hành và đối tượng nghiên cứu
Nghiên cứu đoàn hệ tiến cứu ở những bệnh nhân ≥ 45 tuổi đã trải qua phẫu thuật ngoài tim nội trú và có đo hsTnT sau mổ. Nghiên cứu được bắt đầu từ tháng 10 năm 2008, bệnh nhân được tuyển mộ từ 23 trung tâm ở 13 quốc gia; Quá trình theo dõi được hoàn tất vào tháng 12 năm 2013.
Tiêu chuẩn
Bệnh nhân có đo hsTnT từ 6 đến 12 giờ sau PT và mỗi ngày trong 3 ngày; 40,4% có đo hsTnT trước mổ.
Kết cục chính và đo lường
Tiếp cận Mazumdar cải tiến được sử dụng để xác định xem ngưỡng hsTnT có liên hệ với nguy cơ tử vong, có nguy cơ hiệu chỉnh (HR) ≥ 3.0 và nguy cơ tử vong trong 30 ngày ≥ 3%. Để xác định chẩn đoán cho MINS, phân tích hồi quy được xác định để xem hsTnT tăng sau phẫu thuật thêm một biểu hiện thiếu máu cục bộ (ví dụ, chứng thiếu máu cục bộ hoặc dấu hiệu trên điện tim) có liên hệ với tử vong 30 ngày.
Kết quả
Trong số 21 842 người tham gia, độ tuổi trung bình là 63,1 (SD, 10,7) năm và 49,1% là nữ. Tử vong trong vòng 30 ngày sau phẫu thuật xảy ra ở 266 bệnh nhân (1,2%, 95% CI, 1,1% -1,4%). Phân tích đa biến chỉ ra rằng so với quần thể tham khảo (nồng độ hsTnT cao nhất <5 ng / L), nồng độ hsTnT sau mổ cao nhất nằm trong các khoảng từ 20 đến dưới 65 ng / L, 65 đến dưới 1000 ng / L, và 1000 ng / L hoặc cao hơn có tỷ lệ tử vong 30 ngày là 3,0% (123/4049, 95% CI, 2,6% -3,6%), 9,1% (102/1118, 95% CI, 7,6% -11,0%) và 29,6% (16/54; 95% CI, 19,1% -42,8%), với HR điều chỉnh tương ứng là 23,63 (95% CI, 10,32-54,09), 70,34 (95% CI, 30,60-161,71) và 227,01 (95% CI, 87,35-89,92). Sự thay đổi hsTnT tuyệt đối ≥ 5 ng/L đã làm tăng nguy cơ tử vong trong 30 ngày (HR hiệu chỉnh, 4.69, KTC 95%, 3.52-6.25). Tăng hsTnT sau phẫu thuật (tức là 20 đến <65 ng/L với thay đổi tuyệt đối ≥ 5ng/L or hsTnT ≥ 65 ng/L) không có biểu hiện thiếu máu cục bộ có liên quan đến tử vong trong 30 ngày (HR điều chỉnh, 3,20; 95% CI, 2,37 -4.32). Trong số 3904 bệnh nhân (17,9%, 95% CI, 17,4% -18,4%) với MINS, 3633 (93,1%, 95% CI, 92,2% -93,8%) không có biểu hiện thiếu máu cục bộ.
Kết luận
Trong số những bệnh nhân trải qua phẫu thuật ngoài tim, hsTnT sau mổ cao nhất trong 3 ngày đầu sau phẫu thuật có liên quan đáng kể đến tử vong trong 30 ngày. Tăng hsTnT sau phẫu thuật mà không có biểu hiện thiếu máu cục bộ cũng liên quan đến tử vong trong 30 ngày
(Nguồn: J Am Coll Cardiol 2017;69:2304–13)







