Viện Tim TP.HCM
Từ đầu thập niên 60 phẫu thuật cầu nối mạch vành bắt đầu được thực hiện để điều trị bệnh cơ tim thiếu máu cục bộ do hẹp ho?c tắc động mạch vành. Cho đến nay đã có hàng triệu BN được thực hiện phẫu thuật bắc cầu mạch vành trên toàn thế giới. Hiện nay phẫu thuật bắc cầu mạch vành chủ yếu được thực hiện trên những bệnh nhân hẹp thân chung và 3 nhánh động mạch vành.
Bản thân phẫu thuật bắc cầu mạch vành cũng tương tự các phẫu thuật khác là làm tăng tình trạng đông máu của cơ thể. Hoạt hóa tiểu cầu là mắt xích quan trọng trong tình trạng tăng đông máu khi phẫu thuật, và có thể dẫn đến tắc mạch máu. Theo thống kê s? bộ về phẫu thuật cầu nối động mạch vành thì có đến 5 – 10% số BN bị nhồi máu cơ tim, hoại tử cơ tim và 1-2% số bệnh nhân bị tai biến mạch máu não trong khi phẫu thuật. Sau phẫu thuật cầu nối mạch vành thì nguy cơ tắc mạch vành và t?c cầu nối do bệnh xơ vữa động mạch vẫn còn, nên điều trị bằng thuốc chống kết dính tiểu cầu làm giảm tỷ lệ tử vong tim mạch, giảm biến cố tắc mạch và t?c cầu nối động mạch vành [1,2].
II. Thuốc chống kết dính tiểu cầu và phẫu thuật cầu nối mạch vành trên những bệnh nhân đau thắt ngực ổn định:
1. Aspirin :
Lợi ích của Aspirin làm giảm tỷ lệ tử vong, NMCT trên những bệnh nhân bị bệnh lý xơ vữa động mạch được rất nhiều nghiên cứu chứng minh. Hai thống kê s? bộ lớn về thuốc chống kết dính tiểu cầu và thuốc chống đông máu cho thấy sử dụng Aspirin trên nhóm BN nguy cơ tim mạch cao làm gảm 25%, biến cố tim mạch [1,2]. Trên những bệnh nhân b?c c?u mạch vành theo chương trình thì sử dụng Aspirin trước phẫu thuật làm giảm tỷ lệ tử vong, NMCT. Mangano nghiên cứu trên 5.436 bệnh nhân được mổ bắc cầu mạch vành theo chương trình chia làm 2 nhóm có uống Aspirine trong vòng 48 giờ trước phẫu thuật và không uống Aspirine : tác giả nhận thấy nhóm những bệnh nhân có uống Aspirin giảm tỷ lệ tử vong 68%, biến cố nhồi máu (NMCT, tắc mạch não, nhồi máu ruột) 58% và giảm tỷ lệ bị suy thận đến 60% so với nhóm bệnh nhân không uống Aspirin [3]. Sau phẫu thuật cầu nối mạch vành 48 giờ bệnh nhân mới bắt đầu uống Aspirin thì không làm giảm tỷ lệ tử vong và biến cố tim mạch. Nhóm những bệnh nhân đang điều trị với Aspirin được ngưng trước phẫu thuật có tăng nguy cơ tử vong và biến cố tim mạch [3].
Nghiên cứu của Dacey trên 8.641 bệnh nhân được phẫu thuật cầu nối mạch vành cho thấy sử dụng Aspirin trước phẫu thuật làm giảm 27% tử vong trong bệnh viện [4]. Nghiên cứu gần nhất của Bybee trên 1.636 bệnh nhân, thì nhóm bệnh nhân được uống Aspirin trước phẫu thuật giảm đến 60% nguy cơ tử vong so với nhóm không uống Aspirin trước phẫu thuật [5].
Sau phẫu thuật cầu nối mạch vành, 75% cầu nối bằng tĩnh mạch hiển còn thông thương tốt sau 10 năm, trong khi đó đến 90% cầu nối bằng động mạch vú trong thông thương tốt sau 10 năm [6]. Khi tắc cầu nối mạch vành bệnh nhân đau thắt ngực lại và có thể dẫn đến NMCT, sử dụng Aspirin làm giảm tỷ lệ cầu nối bị tắc [2, 6 -9].
2. Clopidogiel :
Các thuốc thuộc nhóm Thieopyridine có thể thay thế cho Aspirin ngừa huyết khối và biến chứng tim mạch khi bệnh nhân bắc cầu mạch vành. Nghiên cứu của Chevigne và Limet cho thấy Ticlopidine làm cầu nối tĩnh mạch hiển thông thương tốt hơn [10, 11]. Tuy nhiên Ticlopidine có thể gây ra biến chứng giảm bạch cầu hạt. Từ khi Clopidogrel được sử dụng thay thế Ticlopidine thì Clopidogrel cho thấy có tác dụng ức chế kết dính tiểu cầu không thua Tidopodine, nhưng lại an toàn, ít biến chứng chẩy máu và không làm giảm bạch cầu hạt như Ticlopidine. Nghiên cứu so sánh giữa Aspirin và Clopidogrel trên 19.185 bệnh nhân (nghiên cứu CAPRIE) cho thấy Clopidogrel làm giảm tỷ lệ tử vong, NMCT, tắc mạch não tốt hơn Aspirin [12]. Trên nhóm BN được mổ bắc cầu mạch vành thì Clopidogrel làm giảm tỷ lệ tử vong, NMCT tốt hơn so với Aspirin [12]. Clopidogiel hiện nay có thể thay thế Aspirin trên những bệnh nhân bắc cầu mạch vành.
3. Phối hợp thuốc :
Hiện nay có rất ít nghiên cứu về phối hợp Aspirin với Clopidogrel trong phẫu thuật cầu nối mạch vành. Nghiên cứu của Garbuz trên 591 bệnh nhân được phẫu thuật bắc cầu mạch vành không sử dụng máy tim phổi nhân tạo cho thấy khi sử dụng Clopidogrel phối hợp với Aspirin sau phẫu thuật làm giảm tỷ lệ tử vong, giảm biến cố tim mạch và tần xuất cơn đau thắt ngực khi được theo dõi 33 tháng [13].
II. Thuốc chống kết dính tiểu cầu phẫu thuật cầu nối mạch vành trên những bệnh nhân hội chứng vành cấp:
Bệnh nhân có hội chứng vành cấp thì sử dụng đồng thời Aspirin và Clopidogrel trong nhóm điều trị nội khoa và can thiệp mạch vành qua da đã được nhiều nghiên cứu chứng minh là có lợi và làm giảm rõ rệt tỷ lệ tử vong, tái nhồi máu cơ tim, biến cố tim mạch so với những bệnh nhân chỉ sử dụng 1 loại thuốc kháng kết dính tiểu cầu. Tuy nhiên trong nhóm bệnh nhân có hội chứng vành cấp cần mổ bắc cầu mạch vành khẩn thì vẫn chưa có những nghiên cứu lớn, ngẫu nhiên về sử dụng đồng thời hai thuốc chống kết dính tiểu cầu trước phẫu thuật liên tục cho đến sau phẫu thuật. Thường thì trên bệnh nhân hội chứng vành cấp chỉ được uống 1 loại thuốc chống kết dính tiểu cầu hoặc ngưng cả 2 thuốc Aspirin và Clopidogrel trong thời gian chờ phẫu thuật cầu nối mạch vành. Bệnh nhân trong thời gian chờ đợi đó được chích Heparin hoặc Enoxaparin. Cần cân nhắc nguy cơ hình thành huyết khối trong mạch vành khi ngưng thuốc chống kết dính tiểu cầu và nguy cơ chảy máu khi phẫu thuật nếu tiếp tục sử dụng thuốc kết dính tiểu cầu.
1. Aspirin :
Aspirin làm giảm 30 – 50% nguy cơ tử vong, 30 – 50% biến cố tim mạch trên nhóm bệnh nhân hội chứng vành cấp [14]. Nhiều nghiên cứu chứng minh Aspirin làm giảm rõ rệt các biến cố tim mạch trên nhóm bệnh nhân hội chứng vành cấp và được mổ bắc cầu mạch vành (1–5, 15).
2
. Aspirin và Clopidogrel :
Sử dụng đồng thời 2 thuốc chống kết dính tiểu cầu là Aspirin và Clopidogiel làm giảm biến cố tim mạch trên những bệnh nhân nhồi máu cơ tim không ST chênh lên và cơn đau thắt ngực không ổn định được phẫu thuật bắc cầu động mạch vành. Nghiên cứu CURE (the Clopidogrel in Unstable Angina to Prevent Recurrent Events) cho thấy khi sử dụng thêm Clopidogrel kết hợp với Aspirin làm giảm đến 20% tỷ lệ tương đối nguy cơ tử vong, nhồi máu cơ tim và tai biến mạch máu não so với nhóm bệnh nhân chỉ uống Aspirin [16]. Trong phân nhóm bệnh nhân phẫu thuật bắc cầu mạch vành thì nhóm bệnh nhân có uống Clopidogrel kết hợp với Aspirin cũng giảm tỷ lệ tử vong, nhồi máu cơ tim và tai biến mạch máu não tương tự như toàn thể tất cả các bệnh nhân trong nghiên cứu CURE ( trong bắc cầu mạch vành: nhóm chỉ uống Aspirin có biến cố tim mạch 16,21% so với 14,5% khi uống Clopidogrel kết hợp với Aspirin, RR 0,89. Toàn thể bệnh nhân trong nghiên cứu CURE: nhóm chỉ uống Aspirin có biến cố tim mạch 11,4%. so với 9,3% của nhóm uống Aspirin kết hợp với Clopidogrel, RR 0,8). Tuy nhiên sự giảm biến cố tim mạch khi kết hợp Aspirin và Clopidogrel chỉ có ý nghĩa thống kê cho những biến cố xảy ra trước khi phẫu thuật, kéo dài đến thời điểm phẫu thuật (biến cố khi uống Aspirin một mình 4,7%; biến cố khi uống Aspirin kết hợp với Clopidogrel 2,9%, RR 0,56). Sau phẫu thuật : Clopidogrel không làm giảm có ý nghĩa thống kê khi kết hợp với Aspirin. Điều này có thể giải thích là do sau phẫu thuật Clopidogrel bị ngưng đến 10 ngày và chỉ có 75% số bệnh nhân được cho uống lại Clopidogrel.
Thống kê sổ bộ CRUSADE (Can Rapid Risk Stratification of Unstable Angina Patients Suppress Adverse Outcomes with Early Implementation of the ACC/AHA Guidline) [17] trên 42.156 bệnh nhân bị hội chứng vành cấp : trong đó có 3.977 bệnh nhân (9,4%) được phẫu thuật bắc cầu mạch vành. Trong số bệnh nhân được phẫu thuật bắc cầu mạch vành thì 852 BN được cho uống Clopidogrel ngay sau nhập viện và 739 BN được phẫu thuật bắc cầu mạch vành sau khi ngưng uống Clopidogrel 5 ngày. Khác với kết qủa của nghiên cứu CURE, kết quả phân tích phân nhóm bắc cầu mạch vành của thống kê sổ bộ CRUSADE cho thấy những BN được phẫu thuật bắc cầu mạch vành trong vòng 5 ngày sau chụp mạch vành thì Clopidogrel ( trên những bệnh nhân có uống hoặc không uống Clopidogrel) không ảnh hưởng đến tỷ lệ tử vong trong bệnh viện, tỷ lệ tái nhồi máu cơ tim hoặc shock tim. Tuy nhiên cần chú ý rằng thống kê sổ bộ CRUSADE chỉ quan sát và không bắt buộc đánh giá thường qui men tim hoặc biến cố lâm sàng sau phẫu thuật mạch vành.
Trong nghiên cứu CLARITY–TIMI 28 (Clopidogrel as Adjunctive Reperfusion Therapy–Thrombolysis in Myocardial Infarction 28) trên 3.491 BN bị nhồi máu cơ tim ST chênh lên có sử dụng thuốc tiêu sợi huyết cho thấy những bệnh nhân được uống Clopidogrel kết hợp với Aspirin làm giảm tỷ lệ tử vong và tái nhồi máu cơ tim so với những BN sử dụng Aspirin một mình [18]. Trong số 3.491 BN có 136 BN (3,9%) được phẫu thuật bắc cầu mạch vành (66BN được uống Clopidogrel kết hợp với Aspirin và 70 BN chỉ uống Aspirin). Những BN được uống Clopidogrel kết hợp với Aspirin có tỷ lệ biến cố tim mạch gộp (tử vong, tái nhồi máu cơ tim) ít hơn so với những BN chỉ uống Aspirin: 10 biến cố (15,2%) ở nhóm BN uống Clopidogrel kết hợp với Aspirin so với 15 biến cố (21,4%) ở nhóm chỉ uống Aspirin ( OR 0,66; 95% . CI [0,27-1,63]; P=0,37). Tuy nhiên số BN được phẫu thuật bắt cầu động mạch vành trong nghiên cứu CLARITY 28 nhỏ nên chưa đủ thuyết phục về mặt thống kê và trong số 66 BN uống Clopidogrel thì chỉ có 8 BN sau phẫu thuật bắc cầu động mạch vành được tiếp tục uống Clopidogrel. Tương tự như trong nghiên cứu CURE, ích lợi của Clopidogrel chỉ thấy rõ ở những BN trong thời gian chờ bắc cầu động mạch vành: tỷ lệ biến cố tim mạch gộp là 9,1%, ở nhóm uống Clopidogrel so với 13,1% ở nhóm giả dược (OR 0,46, CI 0,16-1,36).
3. Thuốc ức chế thụ thể IIb IIIa :
Những nghiên cứu EPIC (Evaluation of c7E3 to Prevent Ischemic Complication), EPILOG (Evaluation in PTCA to improve Longterm Outcome with Abciximab GPIIb/IIIa Blockade), EPISTENT (Evaluation of Platelet IIb/IIIa Inhibitor for Stenting), CAPTURE (C7E3 Antiplatelet Therapy in Unstable Retractory Angina) [19-22] cho thấy thuốc ức chế thụ thể IIbIIIa làm giảm biến cố tắc mạch vành trên những bệnh nhân bị hội chứng vành cấp được nong mạch vành. Đối với những bệnh nhân không được tái thông mạch vành khi bị hội chứng vành cấp thì thống kê sổ bộ trên 31.402 bệnh nhân cho thấy thuốc ức chế thụ thể IIbIIIa làm giảm biến cố tim mạch trên những bệnh nhân nguy cơ cao [23]. Tuy nhiên trên nhóm BN được phẫu thuật bắc cầu mạch vành thì có rất ít dữ liệu về tác dụng của thuốc ức chế thụ thể IIb IIIa.
Phân tích 82 BN của 2 nghiên cứu EPILOG và EPISTENT được phãu thuật bắc cầu mạch vành, sau hội chứng vành cấp cho thấy biến cố tim mạch giảm khi BN được sử dụng Abciximab (14% trong nhóm BN được sử dụng Abciximab so với 24% giả dược, P>0,2), 2/3 trong số 82 BN đó được phẫn thuật bắc cầu động mạch vành sau khi ngưng Abciximab được 6 giờ. Trong nghiên cứu PURSUIT (Platelet Glycoprotein IIb/IIIa in Unstable Angina: Receptor Suppression Using Integrilin Therapy) [24]: 78 BN được phẫu thuật bắc cầu mạch vành sau khi ngưng Eptifibatide được 2 giờ thì tỷ lệ nhồi máu cơ tim trong khi phẫu thuật thấp hơn có ý nghĩa thống kê so với nhóm không sử dụng Eptifibatide (22% so với 46%, P<0,05) và không có sự khác biệt về thống kê của tỷ lệ tai biến mạch máu não, tử vong khi phẫu thuật (TBMMN 2,2% so với 6,3%; tử vong 6,3% so với 6,5%)
III. Chẩy máu và thuốc chống kết dính tiểu cầu trong phẫu thuật bắc cầu mạch vành:
Mối quan tâm nhất của các bác sĩ lâm sàng khi sử dụng thuốc chống kết dính tiểu cầu trên những BN bắc cầu mạch vành là chảy máu khi phẫu thuật làm tăng nguy cơ tái nhồi máu cơ tim, tử vong và tai biến mạch máu não [25-27]
1/ Aspirin:
Nhiều nghiên cứu của các tác giả Goldman, Ferraris, Sethi, Copeland,…. cho thấy Aspirin làm tăng nguy cơ chảy máu nhiều khi phẫu thuật [28-30]. Tuy nhiên nghiên cứu của Kevin A, Bybee và cộng sự tại Mayo Climic – Hoa Kỳ, trên 1.636 BN từ tháng 01/2000 đến tháng 12/2002: 1.316 BN (80,4%) được cho uống Aspirin trong vòng 5 ngày trước phẫu thuật bắc cầu mạch vành, 320 BN (19,6%) không uống Aspirin trước phẫu thuật, kết quả nghiên cứu cho thấy Aspirin sử dụng trước phẫu thuật bắc cầu mạch vành không làm tăng tỷ lệ phải mổ lại do chảy máu (3,5% so với 3,4% ở nhóm không uống Aspirin, P=0,96), Aspirin không làm tăng tỷ lệ bệnh nhân phải
truyền các sản phẩm của máu sau phẫu thuật (hiệu chỉnh OR, 1,17; 95%CI, 0,88-1,54; P=0,28), Aspirin không làm tăng tỷ lệ tai biến mạch máu não (2,7% so với 3,8%; OR, 0,72; 95%CI, 0,37-1,40, P=0,34). Trong khi đó những BN được sử dụng Aspirin trước phẫu thuật có giảm tỷ lệ tử vong trong bệnh viện sau phẫu thuật (1,7% so với 4,4% ở nhóm không uống Aspirin, hiệu chỉnh OR, 0,34; 95%CI, 0,15-0,75, P=0,007).
Trong nghiên cứu của Lawrence Decey và cộng sự trên 8.641 BN được phẫu thuật bắc cầu mạch vành từ 07/1987 đến 05/1991, tại các bệnh viện ở Main, New Hamsphire và Vermont, Hoa Kỳ. Các tác giả nhận thấy ở nhóm bệnh nhân uống Aspirin trước phẫu thuật làm giảm tỷ lệ tử vong (OR, 0,37; 95%CI [0,54-0,97], P=0,03), trong khi đó Aspirin không làm tăng tỷ lệ chảy máu: ở nhóm có uống Aspirin thì ống dẫn lưu máu sau phẫu thuật là 822ml so với 799ml ở nhóm không uống Aspirin (P=0,15), Aspirin không làm tăng tỷ lệ BN phải truyền các sản phẩm máu và phải mổ lại do chảy máu [4].
Đối với những bệnh nhân mổ bắc cầu mạch vành thì sử dụng Aspirin làm giảm rõ rệt biến cố tim mạch. Nhóm nghiên cứu của Dennis Magano thực hiện nhằm nghiên cứu lợi ích của Aspirin sau phẫu thuật bắc cầu mạch vành trên 5.065 bệnh nhân tại 70 trung tâm phẫu thuật tim trên 17 nước từ 11/1996 đến 06/2000: có 3.001 BN được uống Aspirin trong vòng 48 giờ sau phẫu thuật và 2.064 bệnh nhân không uống Aspirin, trong nhóm bệnh nhân có uống Aspirin tỷ lệ tử vong thấp hơn có ý nghĩa thống kê so với nhóm không uống Aspirin (1,3% so với 4%, P<0,001). Aspirin uống sớm trong vòng 48 giờ sau phẫu thuật làm giảm tương đối 48% tỷ lệ bệnh nhân bị nhồi máu cơ tim (2,8% so với 5,4%, P<0,001), giảm 50% tỷ lệ tương đối bị tai biến mạch máu não (1,3% so với 2,6%, P<0,001), giảm 74% tỷ lệ tương đối suy thận (0,9% so với 3,4%, P<0,001). Trong khi đó Aspirin không làm tăng tỷ lệ chảy máu, loét dạ dày, nhiễm trùng (OR, 9,63; 95%CI, 0,54-0,74) [3]
2.Aspirin và Clopidogrel:
Nghiên cứu CURE trên 12.562 bệnh nhân bị hội chứng vành cấp không ST chênh lên , trong đó có 2.072 BN (16,5%) được phẫu thuật bắc cầu mạch vành cho thấy những bệnh nhân được uống Clopidogrel kết hợp với Aspirin có tỷ lệ tử vong, tái NMCT, tai biến mạch máu não ít hơn so với những bệnh nhân chỉ uống Aspirin một mình (5,6% so với 6,7%, RR, 0,82; 95%CI, 0,58-1,16). Tuy nhiên trong nhóm bệnh nhân uống Clopidogrel kết hợp với Aspirin thì chảy máu nhiều có tỷ lệ cao hơn so với nhóm chỉ uống Aspirin một mình (9,6% so với 7,5%, RR, 1,27; 95%CI[0,96-1,69], P=0,095). Phân tích kỹ hơn về thời gian ngưng thuốc Clopidogrel trước phẫu thuật, các tác giả của nghiên cứu CURE nhận thấy rằng: ngưng thuốc Clopidogrel nhiều hơn 5 ngày và ít hơn 5 ngày trước phẫu thuật ảnh hưởng đến biến chứng chảy máu. Những bệnh nhân được ngưng Clopidogrel 5 ngày trước phẫu thuật thì không có sự khác biệt về chảy máu trong phẫu thuật so với nhóm giả dược. Trong khi đó những bệnh nhân được ngưng Clopidogrel ngay trong ngày phẫu thuật thì biến chứng chảy máu tăng gấp đôi so với giả dược.
Thống kê sổ bộ CRUSADE cho thấy trên những bệnh nhân bị hội chứng vành cấp đang uống Clopidogrel cần mổ bắc cầu mạch vành thì cần truyền máu nhiều hơn (³ 4 đơn vị máu) so với những bệnh nhân không uống Clopidogrel. Tuy nhiên khi bệnh nhân được ngưng Clopidogrel nhiều hơn 5 ngày thì tỷ lệ cần truyền máu ở hai nhóm bệnh nhân có uống Clopidogrel và không uống Clopidogrel như nhau khi phẫu thuật bắc cầu mạch vành [16].
Trong phân nhóm bệnh nhân phẫu thuật bắc cầu mạch vành của nghiên cứu CLARITI-TIMI 28: không có sự khác biệt về tỷ lệ biến chứng chảy máu nặng (định nghĩa của biến chứng chảy máu nặng theo nghiên cứu TIMI là: chảy máu với giảm ³ 5g/dl Hb, hoặc giảm ³15% Hct) giữa 2 nhóm bệnh nhân uống Clopidogrel kết hợp với Aspirin và Clopidogrel với giả dược (ARD 0,4%, P=1,00), ngay cả khi Clopidogrel được ngưng ít hơn 5 ngày trước phẫu thuật bắc cầu mạch vành [18]. Trong nhóm bệnh nhân uống Clopidogrel trước phẫu thuật, cũng không có tăng tỷ lệ bệnh nhân phải mổ lại do chảy máu nhiều. Tuy nhiên trong nhóm bệnh nhân uống Clopidogrel thì tỷ lệ bệnh nhân cần truyền máu nhiều hơn hoặc bằng 4 đơn vị cao hơn nhóm giả dược (50% so với 14%, P : 0,049).
3.Thuốc ức chế thụ thể IIb IIIa:
Những nghiên cứu EPIC, EPILOG, EPISTENT trên bệnh nhân hội chứng vành cấp cho thấy trên những bệnh nhân có sử dụng Abciximab biến chứng chảy máu nhiều, cần truyền tiểu cầu khác nhau không có ý nghĩa thống kê so với nhóm giả dược (67% so với 43%, P = 0,09) [19-22]. Trong nghiên cứu PURSUIT: 78 bệnh nhân được phẫu thuật bắc cầu mạch vành sau khi ngưng Eptifibatide 2 giờ thì không có tăng tỷ lệ bị biến chứng chảy máu nặng [24].
IV. Nguy cơ tử vong, biến cố tim mạch trên các nhóm bệnh nhân cần mổ bắc cầu mạch vành và lợi ích của thuốc chống kết dính tiểu cầu:
1.Phẫu thuật bắc cầu động mạch vành theo chương trình nguy cơ thấp :
Những bệnh nhân được phẫu thuật bắc cầu mạch vành theo chương trình có nguy cơ tử vong ít hơn là phẫu thuật khẩn. Tuy nhiên tại một số trung tâm tim mạch trên khắp thế giới, số BN phải xếp hàng chờ đến lượt bắc cầu mạch vành lâu hơn 100 ngày vẫn còn nhiều. Theo nghiên cứu của Cesena trên 574 bệnh nhân chờ bắc cầu mạch vành tại Sao Paulo – Brazil, từ tháng 01/1998 đến tháng 07/2001, cho thấy thời gian trung bình chờ bắc cầu mạch vành là 126 ngày. Trong thời gian chờ đó có 2,5% BN tử vong và 22,9% BN bị biến cố tim mạch (NMCT, đau ngực không ổn định cần nhập viện). Nghiên cứu của Ray và cộng sự trên 1854 BN chờ phẫu thuật bắc cầu mạch vành từ tháng 01/1998 đến tháng 12/1999 cho thấy có 0,7% BN tử vong khi chờ và 8,7% BN phải mổ khẩn do biến cố tim mạch [31].
2.Phẫu thuật bắc cầu động mạch vành khẩn–nguy cơ cao :
Nguy cơ bị biến cố tim mạch trên những bệnh nhân hội chứng vành cấp cần mổ bắc cầu cao hơn những bệnh nhân đau ngực ổn định phẫu thuật theo chương trình. Thời gian trung bình từ khi BN nhập viện do hội chứng vành cấp đến khi mổ bắc cầu từ 4 đến 26 ngày (nghiên cứu CURE, thống kê sổ bộ GRACE). Tỷ lệ tử vong 30 ngày từ 4 – 6% và tỷ lệ tái NMCT có thể lên đến 23 – 25% (GUSTO IIb). Thống kê sổ bộ các nghiên cứu GRACE, CRUSADE CURE cho thấy tỷ lệ tử vong và tái NMCT tương đương nhau gần 5% trên những BN bị hội chứng vành cấp cần mổ bắc cầu mạch vành. Do đó điều trị thêm Clopidogrel cùng với Aspirin và Heparin trên những bệnh nhân bị hội chứng vành cấp cần mổ bắc cầu mạch vành làm giảm tỷ lệ biến cố tim mạch gộp (
tử vong, NMCT, TBMMN) từ 4,7% xuống còn 2,9% [16]. Thuốc chống kết dính tiểu cầu đóng vai trò rất quan trọng bảo vệ bệnh nhân tránh biến cố tim mạch khi chờ mổ bắc cầu động mạch vành.
Tuy nhiên cần cân nhắc lợi ích giữa việc phối hợp Clopidogrel và Aspirin trên bệnh nhân hội chứng vành cấp cần phẫu thuật bắc cầu mạch vành với biến chứng chảy máu. Hướng dẫn của Hiệp hội Tim Mạch Hoa Kỳ và Trường môn Tim mạch Hoa Kỳ đối với bệnh nhân bị hội chứng vành cấp: Khi bệnh nhân nhập viện cần cho uống Aspirin và Clopidogrel. Tuy nhiên những bệnh nhân sau khi chụp động mạch vành và có chỉ định mổ bắc cầu động mạch vành, thì cần ngưng Clopidogrel ít nhất 5 ngày. Trên những BN thuộc nhóm nguy cơ cao, có thể sử dụng thuốc ức chế thụ thể IIbIIIa trong thời gian ngưng Clopidogrel và ngưng thuốc ức chế thụ thể IIb IIIa 2 giờ trước khi phẫu thuật cầu nối mạch vành.
3. Phẫu thuật bắc cầu động mạch vành cấp cứu – nguy cơ rất cao :
Số BN bị hội chứng vành cấp cần phẫu thuật bắc cầu mạch vành cấp cứu khi chưa ngưng Clopidogrel trên 5 ngày có nguy cơ chảy máu nhiều đến 5% và nguy cơ tử vong, tái NMCT do bản thân bệnh lý mạch vành thêm 5% nữa. Trong nghiên cứu CURE có 3,2% số BN (66BN) cần phẫu thuật bắc cầu động mạch vành cấp cứu. Sau mổ bắc cầu động mạch vành, không có dữ liệu nào cho thấy sự cần thiết phải sử dụng kết hợp Clopidogrel với Aspirin trên những BN hội chứng vành cấp.
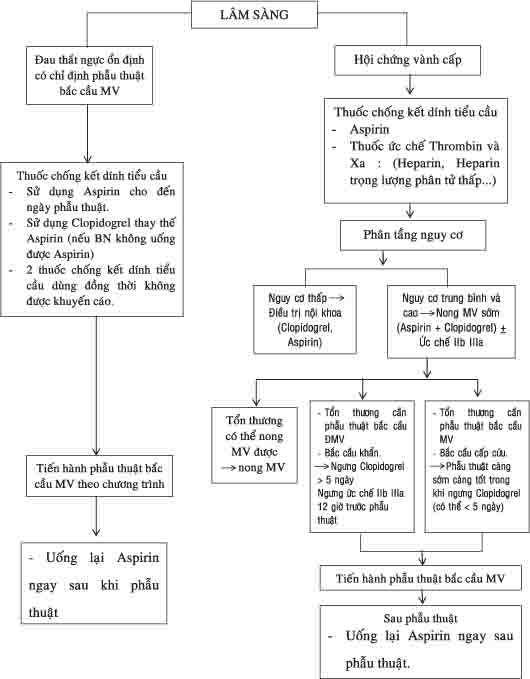
Thuốc chống kết dính tiểu cầu có ích trên những bệnh nhân phẫu thuật bắc cầu mạch vành: Aspirin và Clopidogrel làm giảm tỷ lệ tử vong, nhồi máu cơ tim, tai biến mạch máu não trong thời gian chớ bắc cầu mạch vành. Tuy nhiên để giảm biến chứng chẩy máu trong phẫu thuật, cần ngưng Clopidogrel ít nhất 5 ngày trước phẫu thuật, trong khi đó vẫn duy trì Aspirin cho đến khi phẫu thuật cầu nối mạch vành. Trên nhóm bệnh nhân hội chứng vành cấp có nguy cơ cao cần phẫu thuật bắc cầu mạch vành khẩn, có thể sử dụng thuốc ức chế thụ thể IIbIIIa trong khi ngưng Clopidogrel và ngưng thuốc ức chế thụ thể IIbIIIa 2 giờ trước phẫu thuật bắc cầu mạch vành. Sau phẫu thuật bắc cầu, có thể sử dụng 1 loại thuốc chống kết dính tiểu cầu Aspirin hoặc Clopidogrel nhằm mục đích phòng ngừa biến cố tim mạch.
Tài liệu tham khảo:
1. Collaborative meta-analysis of randomized trials of antiplatelet therapy for prevention of death, myocardial infarction, and stroke in high risk patients. BMJ 2002; 324: 71-86.
2. Antiplatelet Trialists’ Collaboration. Collaborative overview of randomized trials of antiplatelet therapy – II: Maintenance of vascular graft or arterial patency by antiplatelet therapy. BMJ 1994; 308: 159-168.
3. Mangano DT. Aspirin and mortality from coronary bypass survery. Mew Engl J Med 2002; 347: 1309-1317.
4. Dacey LJ, Munoz JJ, Johnson ER, et al. Effect of preoperative aspirin use on mortality in coronary artery bypass grafting patients. Ann Thorac Surg 2000; 70: 1986-1990.
5. Bybee KA, Powell BD, Valeti U, et al. Preoperative aspirin therapy is associated with improved postoperative outcomes in patients undergoing coronary artery bypass grafting. Circulation 2005; 112: 1286-1292.
6. Goldman S, Zadina K, Moritz T, et al. Long-term patency of saphenous vein and left intenal mammary artery grafts after coronary artery bypass survery: results from a Department of Veterans Affairs Cooperative Study. J Am Coll Cardiol 2004; 44: 2149-2156.
7. Brown BG, Cukingnan RA, Deruoen T, et al. Improved graft patency in patients treated with platelet-inhibiting therapy after coronary bypass survery. Circulation 1985; 72: 138-146.
8. Gavaghan TP, Gebski V, Baron DW. Immediate postoperative aspirin improves vein graft patency early and late after coronary artery bypass graft survery. A placebo-controlled, randomized study. Circulation 1991; 83: 1526-1533.
9. Goldman S, Copeland J, Moritz T, et al. Improvement in early saphenous vein graft patency after coronary artery bypass survery with antiplatelet therapy: results of a Veterans Administration Cooperative Study. Circulation 1988; 77: 1324-1332.
10. Chevigne M, David JL, Rigo P, Limet R. Effect of ticlopidine on saphenous vein bypass patency rates: a double-blind study. Ann Thorac Surg 1984; 37: 371-378.
11. Limet R, David JL, Magotteaux P, Larock MP, Rigo P. Prevention of aorta-coronary bypass graft occlusion. Beneficial effect of ticlopidine on early and late patency rates of venous coronary bypass grafts: a double-blind study. J Thorac Cardiovasc Surg 1987; 94: 773-783.
12. A randomized, blinded, trial of clopidogrel versus aspirin in patients at risk of ischaemic events (CAPRIE). CAPRIE Steering Committee. Lancet 1996; 348: 1329-1339.
13. Gurbuz AT, Zia AA, Vuran AC, Cui H, Aytac A. Postoperative clopidogrel improves mid-term outcome after off-pump coronary artery bypass graft survery: a prospective study. Eur J Cardiothorac Surg 2006; 29: 190-195.
14. Anderson JL, Adams CD, Antman EM, et al. ACC/AHA 2007 guidelines for the management of patients with unstable angina/non-ST-elevation myocardial infarction: a report of the American College of Cardiology/American Heart Association Task Force in Pratice Guidelines (Writing Committee to Revise the 2002 Guidelines for the Management of Patients With Unstable Angina/Non-ST-elevation Myocardial Infarction). Circulation. 2007; 116: e148-e304.
15. Eagle KA, Guyton RA, Davidoff R, et al. ACC/AHA 2004 guideline update for coronary artery bypass graft survery: a report of the American College of Cardiology/American Heart Association Task Force on Practice Guidelines (Committee to Update the 1999 Guidelines for Coronary Artery Bypass Graft Survery).Circulation. 2004; 110: e340-e438.
16. Fox KA, et al. Benefits and risks of the combination of clopidogrel and aspirin in patients undergoing surgical revascularization for non-ST-elevation acute coronary syndrome: the Clopidogrel in Unstable angina to prevent Recurrent ischemic Events (CURE) Trial. Circulation 2004; 110: 1202-1208.
17. Chung A, Wildhirt SM, Wan S, Koshal A, Radomski MW. Combined administration of nitric oxide gas and iloprost during cardiopulmonary bypass reduces platelet dysfunction: a pilot clinical study. J Thorac Cardiovasc Surg 2005; 129: 782-790.
18. McLean DS, et al. Benefits and risks of clopidogrel pretreatment before coronary artery bypass grafting in patients with ST-elevation myocardial infarction treated with fibrinolytics in CLARITY-TIMI 28. J Thromb Thrombolysis 2007; 24: 85-91.
19. EPIC Investigation. Use of a monoclonal antibody directed against the platelet glycoprotein IIb/IIIa receptor in high-risk coronary angioplasty. New Engl J Med 1994; 330: 956-961.
20. CAPTURE Investigators. Randomized placebo-controlled trial of abciximab before and during cor
onary intervention in refractory unstable angina: the CAPTURE Study. Lancet 1997; 349: 1429-1435.
21. EPILOG Investigators, Platelet glycoprotein IIb/IIIa receptor blockade and low-dose heparin during percutaneous coronary revascularization. New Engl J Med 1997; 336: 1689-1696.
22. EPISTENT Investigators (Evaluation of Platelet IIb/IIIa Inhibitor for Stenting). Randomized placebo-controlled and bolloon-angioplasty-controlled trial to assess safety of coronary stenting with use of platelet glycoprotein IIb/IIIa blockade. Lancet 1998; 352: 87-92.
23. Boersma E, Harrington RA, Moliterno Dj, White H, Theroux P, Van de Werf F, et al. Platelet glycoprotein IIb/IIIa inhibitors in acute coronary syndromes: a meta-analysis of all major randomized clinical trials. Lancet 2002; 359: 189-198.
24. Dyke CM, Bhatia D, Lorenz TJ, et al. Immediate coronary artery bypass survery after platelet inhibition with eptifibatide: result from PURSUIT. Platelet Glycoprotein IIb/IIIa in unstable Angina: Receptor Suppression Using Integrelin Therapy. Ann Thorac Surg 2000; 70: 866-871.
25. Eikelboom JW, Mehta SR, Anand SS, Xie C, Fox KAA, Yusuf S. Adverse impact of bleeding on prognosis in patients with acute coronary syndromes. Circulation 2006; 114: 774-782.
26. Moscucci M, Fox KAA, Cannon CP, et al. Predictors of major bleeding in acute coronary syndromes: the Global Registry of Acute Coronary Events (GRACE). Eur Heart J 2003; 24: 1815-1823.
27. Yang X, Alexander KP, Chen AY, Roe MT, Brindis RG, Rao SV, Gibler WB, Ohman EM, Peterson ED, CRUSADE Investigators. The implications of blood transfusions for patients with non-ST-segment elevation acute coronary syndromes: results from the CRUSADE National Quality Improvement Initiative. J Am Coll Cardiol 2005; 46: 1490-1495.
28. Goldman S, Copeland J, Moritz T, et al. Starting aspirin therapy after operation. Effect on early graft patency. Department of Veterans Affairs Cooperative Study Group. Circulation 1991; 84: 520-526.
29. Ferraris VA, Ferraris SP. 1988: Preoperative aspirin ingestion increase in operative blood loss after coronary artery bypass grafting. Updated in 1995. Ann Thorac Surg 1995; 59: 1036-1037.
30. Sethi GK, Copeland J, Goldman S, Copeland J, Moritz T, Zadina K, Henderson WG. Implications of preoperative administration of aspirin in patients undergoing coronary artery bypass grafting. Department of Veterans Affairs Cooperative Study on Antiplatelet Therapy. J Am Coll Cardiol 1990; 15: 15-20.
31. Ray AA, Buth KJ, et al. Waiting for cardiac survery: results of a risk stratified queing process. Circulation 2001; 104 (Suppl. 1): 192-198.







