Khoa nội Tim mạch, Bệnh viện Chợ Rẫy
Nhịp nhanh thất do vào lại phân nhánh là nhịp nhanh thất do vòng vào lại bao gồm 2 phân nhánh trái trước và sau và mô cơ tim nằm giữa 2 phân nhánh, với nhánh phải bị nghẽn hoàn toàn và nghẽn 2 chiều và chậm dẫn truyền trên 1 phân nhánh bị nghẽn. Đây là một dạng rối loạn nhịp nhanh hiếm gặp, xuất hiện ở các bệnh nhân với bệnh động mạch vành hoặc các bệnh lý ảnh hưởng đến hệ thống dẫn truyền, trong đó viêm cơ tim cấp là nguyên nhân thường gặp ở bệnh nhân trẻ. Qúa trình viêm làm chậm hoặc nghẽn hệ thống dẫn truyền bao gồm bộ nối nhĩ thất, nhánh phải và nhánh trái và 2 phân nhánh, tạo nền tản cho nhịp nhanh thất vào lại phân nhánh xuất hiện.
Tình huống lâm sàng : bệnh nhân nam Trịnh Hoàng T. sinh năm 1984, cư trú tại Tân Phú, Đức Hòa, Long An, chạy xe honda ôm. Số nhập viện 55260. Bệnh nhận nhập viện ngày 21-06-2011, tại khoa Nội tim mạch, bệnh viện Chợ Rẫy, vì bị choáng váng. Cách nhập viện khoảng 1 tuần, bệnh nhận cảm thấy mệt mỏi kéo dài, thỉnh thoảng bị nặng ngực. Sáng ngày nhập viện, bệnh nhân bị choáng váng, hoa mắt nên được gia đình đưa đến bệnh viện Chợ Rẫy. Tại khoa cấp cứu, bệnh nhân tĩnh, than mệt, mạch 40 nhịp/phút, huyết áp 120/70 mmHg. Điện tâm đồ tại khoa cấp cứu ( hình 1) biểu hiện nhịp xoang, tần số 100 nhịp/phút, nghẽn nhĩ thất độ III với nhịp tự thất, tần số 40 nhịp/phút.
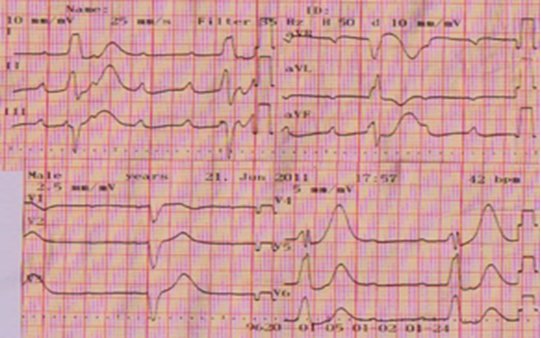
Hình 1 : Điện tâm đồ lúc nhập viện : nghẽn nhĩ thất độ III, nhịp xoang với tần số 100 nhịp/ phút, nhịp tự thất với tần số 40 nhịp/ phút
Bệnh nhân được chuyển đến khoa nội tim để đặt máy tạo nhịp tạm thời. Tại đây, điện tâm đồ được đo lại ( hình 2) với nhịp xoang, tần số 100 nhịp/phút, nghẽn nhĩ thất độ I ( khoảng PR # 220 ms), QRS có hình ảnh nghẽn nhánh phải hoàn toàn và nghẽn phân nhánh trái sau, khoảng QT dài ( QTc # 860 ms). Siêu âm tim không thấy rối loạn vận động vùng, các buồng tim không dãn, chức năng tâm thu thất trái bình thường với phân suất tống máu 68%, các van tim không tổn thương. X quang ngực thẳng không thấy tổn thương nhu mô phổi, tuần hoàn phổi bình thường. Kết quả men tim với CKMB = 34 U/l, troponine I = 0.5 ng/ml. Điện giải đồ : Na+ = 135 mEq/l, K+ = 4 mEq/l. Bệnh được chẩn đoán là nghẽn nhĩ thất thay đổi với nghẽn 2 phân nhánh nghĩ do viêm cơ tim cấp và được điều trị với Hydrocortisol 300mg/ngày.
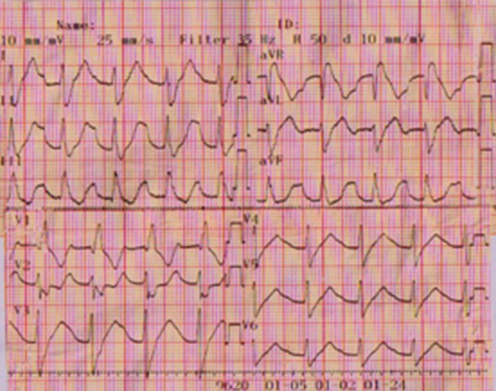
Hình 2 : Nhịp xoang, nghẽn nhĩ thất độ I, nghẽn nhánh phải và nghẽn phân nhánh trái sau, khoảng QTc= 860ms
Bốn giờ sau, bệnh nhân than mệt, vã mồi hôi và hoa mắt, huyết áp 130/60 mmHg, trên monitoring là nghẽn nhĩ thất độ III với nhịp tự thất, tần số 40 nhịp/phút. Bệnh được đặt máy tạo nhịp tạm thời 1 buồng, điện cực kích nhịp đặt ở vùng mỏm thất phải với tần số 60 nhịp/phút. Hai giờ sau đặt máy tạo nhịp tạm thời, bệnh nhân than hồi hộp, trên monitoring là nhịp nhanh với tần số 200 nhịp/phút, QRS dãn rộng. Huyết áp 110/70 mmHg. Cơn nhịp nhanh kéo dài 10 phút, tự kết thúc đột ngột, sau đó tái phát nhiều lần với cách khởi phát và tự kết thúc đột ngột; thời gian cơn nhịp nhanh thay đổi với huyết động ổn định; giữa các cơn nhịp nhanh là nhịp của máy tạo nhịp tạm thời. Điện tâm đồ được đo trong cơn nhịp nhanh ( hình 3 và hình 4) và cách khởi phát và kết thúc cơn nhịp nhanh được ghi nhận trên monitoring ( hình 5).
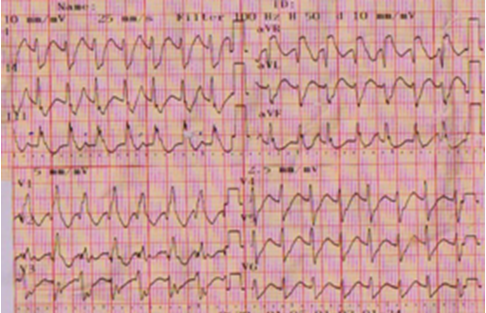
Hình 3 : Nhịp nhanh thất vào lại phân nhánh : QRS có hình dạng giống với QRS trong nhịp xoang
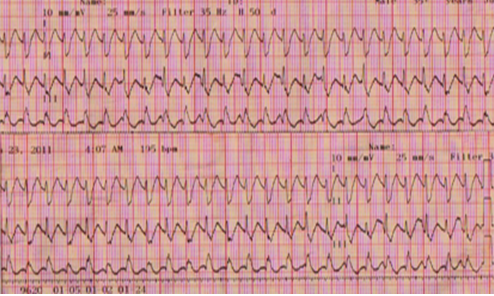
Hình 4 : Chuyển đạo I, II, III đo kéo dài trong cơn nhịp nhanh cho thất có hiện tượng phân ly nhĩ thất, tần số nhĩ # 100 nhịp/ phút, chậm hơn tần số thất # 200 nhịp/ phút, khoảng PQ thay đổi → không có sự tương quan giữa nhĩ và thất.
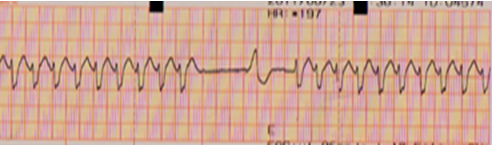
Hình 5 : Điện tâm đồ ghi trên monitoring cho thấy cơn nhịp nhanh kết thúc đột ngột, 2 sóng P tiếp sau bị nghẽn, kế tiếp là nhịp máy tạo nhịp khởi phát cơn nhịp nhanh.
Điện tâm đồ trong cơn nhịp nhanh ( hình.3) cho thấy phức bộ QRS có hình ảnh nghẽn nhánh phải hoàn toàn và nghẽn phân nhánh trái sau, giống với hình ảnh của phức bộ QRS trong nhịp xoang, gợi ý đến nhịp nhanh kịch phát trên thất. Trên hình.5, do cơn nhịp nhanh khởi phát và kết thúc đột ngột, cơ chế của cơn nhịp nhanh là do vòng vào lại. Tuy nhiên, trên hình.4 có hiện tượng phân ly nhĩ thất, tần số nhĩ # 100 nhịp/phút, tần số thất # 200 nhịp/ phút; trên hình.5, 2 sóng P tiếp sau kết thúc cơn nhịp nhanh không dẫn xuống thất cho thấy có tình trạng nghẽn nhĩ thất cao độ hoặc hoàn toàn. Các dấu chứng trên đã loại trừ nhịp nhanh nhĩ, nhịp nhanh vào lại nút nhĩ thất và nhịp nhanh vào lại nhĩ thất. Đây là một rối loạn nhịp nhanh thất do vào lại phân nhánh. Do bệnh nhân bị nghẽn nhánh phải hoàn toàn, xung động phát ra từ điện cực trong thất phải dẫn truyền ngược đến nơi xuất phát của nhánh trái (chổ chia đôi của bó His tạo ra nhánh phải và nhánh trái) và bó His qua cơ vách liên thất, sau đó, xung động được dẫn truyền xuôi xuống theo nhánh trái đến điểm chia đôi tạo ra 2 phân nhánh trái trước và trái sau. Sự dẫn truyền xuống theo phân nhánh trái sau bị nghẽn 1 chiều ( blocked antegrade conduction) do phân nhánh này bị tổn thương tạm thời hoặc vĩnh viễn, xung động được dẫn xuống theo phân nhánh trái trước và hệ thống Purkinges, hoạt hóa cơ thất trái, rồi đến cơ thất phải qua vách liên thất tạo ra hình dạng nghẽn nhánh phải và nghẽn phân nhánh trái sau của phức bộ QRS trong cơn nhịp nhanh; đồng thời xung động được dẫn truyền ngược lên qua phân nhánh trái sau đến nhánh trái và bó His. Khi xung động đến chổ chia đôi của nhánh trái, nó lại được dẫn truyền xuống theo phân nhánh trái trước đã hồi phục và hệ thống Purkinges để hoạt hóa thất lần nữa. Qúa trình hoạt hóa này lặp đi lặp lại tạo ra cơn nhịp nhanh thất. Khi sự dẫn truyền ngược trên phân nhánh trái sau bị nghẽn, cơn nhịp nhanh sẽ kết thúc.
Cơn nhịp nhanh thất không đáp ứng với Lidocaine và Amiodarone. Tuy nhiên, huyết động ổn định, bệnh nhân chỉ than hồi hộp, mệt do cơn nhịp nhanh kéo dài trong nhiều giờ và tái phát thường xuyên. Sang ngày thứ 2, sự dẫn truyền nhĩ thất cải thiện, giữa các cơn nhịp nhanh, là nhịp xoang, tần số 100 nhịp/phút với nghẽn 2 phân nhánh ( Hình.6). Nhịp nhanh thất kết thúc và không tái phát sau khi tắt máy tạo nhịp tạm thời. Như vậy, cơn nhịp nhanh thất được khởi phát bằng kích thích thất ( máy tạo nhịp tạm thời) và kết thúc khi sự dẫn truyền ngược trên phân nhánh trái sau bị nghẽn.
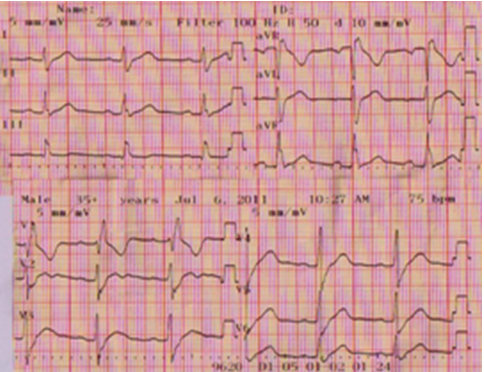
Hình 6 : Nhịp xoang , nghẽn nhánh phải và nghẽn phân nhánh trái sau
Bệnh nhân được chụp MRI tim với kết quả là giảm động vùng vách liên thất phần đáy tim, buồng thất không dãn, có tình trạng tăng bắt thuốc bất thường cơ tim thất trái thì muộn ở vùng vách liên thất phần đáy → viêm cơ tim.
Những ngày tiếp theo, bệnh nhân khỏe, không còn bị hồi hộp, chóng mặt. Cơn nhịp nhanh không tái phát. Điện tâm đồ những ngày tiếp sau cho thấy nhịp xoang, nghẽn 2 phân nhánh. Bệnh nhân được xuất viện sau 2 tuần nằm viện với chẩn đoán viêm cơ tim cấp có biến chứng nghẽn nhĩ thất thay đổi và nhịp nhanh thất do vào lại phân nhánh. Bệnh nhân tái khám sau 1 tháng với tình trạng lâm sàng ổn định, sinh hoạt bình thường, không bị hồi hộp hay choáng váng. Điện tâm đồ trong lần tái khám không có dấu hiệu rối loạn dẫn truyền với nhịp xoang, tần số 80 nhịp/phút.
Nhanh thất vào lại phân nhánh là nhịp nhanh hiếm gặp, nguyên nhân thường là bệnh lý động mạch vành, đặc biệt là nhồi máu cơ tim vùng trước với nghẽn phân nhánh trái trước hoặc nghẽn phân nhánh trái sau và các bệnh lý gây tổn thương hệ thống dẫn truyền. Ở các bệnh nhân này, nhánh phải bị nghẽn hoàn toàn và nghẽn 2 chiều và có sự chậm dẫn truyền trong phân nhánh bị nghẽn.
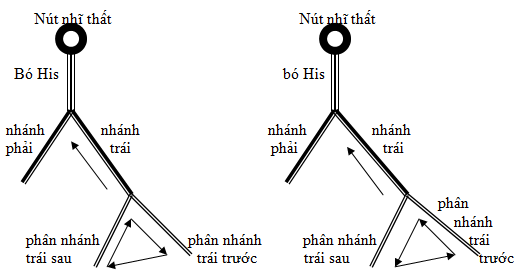
Trong nhanh thất vào lại phân nhánh, phân nhánh trái trước và phân nhánh trái sau là 2 thành phần bắt buộc của vòng vào lại, nối với nhau ở phần trên là thân chính của nhánh trái và ở phần dưới là cơ thất trái. Phức bộ QRS trong nhịp nhanh thất có dạng nghẽn nhánh phải và nghẽn phân nhánh ( nghẽn 2 phân nhánh), giống với hình ảnh của phức bộ QRS trong nhịp xoang. Trục điện tim trên mặt phẳng trán thay đổi, tùy thuộc vào hướng của xung động di chuyển trong vòng vào lại. Sự hoạt hóa xuống trên phân nhánh trái trước và hoạt hóa ngược trên phân nhánh trái sau sẽ kết hợp với trục lệch phải; sự hoạt hóa theo hướng ngược lại kết hợp với trục lệch trái.
Sơ đồ vòng vào lại của nhịp nhanh thất vào lại phân nhánh
Trong cơn nhịp nhanh, khoảng cách HV thường ngắn hơn khoảng cách HV trong nhịp xoang 40ms do điểm vào lại ở trên của vòng vào lại là điểm phân chia của nhánh trái, tương đối xa so với bó His khi được hoạt hóa ngược. Điện thế của nhánh trái được ghi nhận trước điện thế bó His và các thay đổi trong khoảng cách H-H đi trước các thay đổi tương tự trong khoảng cách V-V.
Kích thích nhĩ, ngoại tâm thu nhĩ, ngoại tâm thu thất và kích thích thất có thể khởi phát nhịp nhanh vào lại phân nhánh do hình thành sự nghẽn dẫn truyền xuống thoáng qua trong phân nhánh bị chậm dẫn truyền và xung động được dẫn truyền xuống trên phân nhánh còn lại, tạo ra phức bộ QRS có hình dạng giống với QRS trong nhịp xoang; tiếp theo, xung động được dẫn truyền ngược trên phân nhánh bị chậm dẫn truyền đã hồi phục để khởi phát vòng vào lại.
Nhịp nhanh thất vào lại phân nhánh cần được chẩn đoán phân biệt với nhịp nhanh thất trái vô căn hoặc nhịp nhanh thất trái nhạy cảm với Verapamil ( idiopathic left ventricular tachycardia or verapamil- sensitive (fascicular) ventricular tachycardia), dựa vào các đặc điểm sau :
|
Nhịp nhanh vào phân nhánh |
Nhịp nhanh nhạy cảm verapamil |
7. Vị trí cắt đốt bằng sóng cao tần là vị trí ghi nhận điện thế phân nhánh bị tổn thương |
– Tim bình thường về cấu trúc – Nhịp xoang với QRS bình thường
– Nhịp nhanh với QRS có dạng nghẽn 2 phân nhánh – Cơ chế : 1 trong 2 phân nhánh và mô Purkinge – Trong nhịp nhanh, sự hoạt hóa ngược trên phân nhánh tạo ra điện thế Purkinge PP ( Purkinge Potential) và sự hoạt hóa xuôi trên mô Purkinge bất thường tạo ra điện thế tâm trương muộn LDP ( Late Diastolic Potential) – Đáp ứng tốt với veparamil và kém với lidocaine, procainamide, amiodarone, sotalol, propranolol – Vị trí cắt đốt bằng sóng cao tần là vị trí ghi nhận điện thế PP và LDP sớm nhất |
Nếu nhịp nhanh thất vào lại phân xảy ra trong nhồi máu cơ tim vùng trước, điều trị bằng cắt đốt điện thường không hiệu quả do các kiểu nhịp nhanh thất khác cùng tồn tại và chức năng thất trái thường suy giảm; cấy máy chuyển nhịp-khử rung ICD là phương pháp tốt nhất để cải thiện sự sống còn. Nếu nhanh thất vào lại phân nhánh không do bệnh mạch vành, thường là do thoái hóa hệ thống dẫn truyền, chức năng thất trái thường bảo tồn, và điều trị nhanh thất vào lại phân nhánh có thể bằng cắt đốt điện phân nhánh bị chậm dẫn truyền
Tài liệu tham khảo
- Zalmen Blanck MD, Jasbir Spa MD, Masood Akhtar MD. Incessant interfascicular reentrant ventricular tachycardia as a result of catheter ablation of the right bundle branch : case report and review of the literature. J Cardiovasc Electrophysiol, Vol 20, 2009, p 1279-1283
- Christopher Reithmann MD, Anton Hahnefeld MD, Micheal Vebrich MD, Tomas Matis MD, Gerhard Steinbeck MD. Different forms of ventricular tachycardia involving the left anterior fascicle in nonischemic cardiomyopathy : critical sites of the reetrant circuit in low-voltage areas. J Cardiovasc Electrophysiol, Vol 20, No 8, August, p 841-849.
- Lopera G, Stevenson WG, Soejima K, et al : Identification and ablation of three types of ventricular tachycardia involving the His-Purkinge system in patients with heart disease. J Cardiovasc Electrophysiol 2002; 13: 1233
- Josephson ME. Recurrent ventrcular tachycardia. In Josephson ( ed): Clinical Cardiac Electrophysiology : Technique and Interpretation, 3rd ed. Philadelphia, Lippincott, Williams & Wilkins, 2002, pp 425-610.
- Ziad F. Issa, John M. Miller, Douglas P. Zipes. Bundle Branch Ventricular Tachycardia. Clinical Arrhythmology Electrophysiology.Saunders, 2009, pp 462-468.
- Ziad F. Issa, John M. Miller, Douglas P. Zipes. Idiopathic Ventricular Tachycardia. Clinical Arrhythmology Electrophysiology. Saunders, 2009, pp 440- 461.








