VÔI HÓA ĐỘNG MẠCH VÀNH THÚC ĐẨY RUNG NHĨ, VÀ MỨC ĐỘ RUNG NHĨ PHỤ THUỘC MỨC ĐỘ VÔI HÓA: THỬ NGHIỆM MESA
Kết quả mới từ thử nghiệm MESA (Multi-Ethnic Study of Atherosclerosis) cho thấy: Vôi hóa mạch vành làm tăng rung nhĩ và mức độ rung nhĩ phụ thuộc vào mức độ vôi hóa.
Theo trưởng nhómnghiên cứu, tiến sĩ Wesley O’Neal (Trường YWake Forest, Winston-Salem): dân số càng trẻ với mức độ vôi hóa mạch vành càng cao thì nguy cơ bị rung nhĩ cao hơn. Nói chung, điều này cho thấy rằng nguy cơ rung nhĩ không chỉ phụ thuộc vào sự hiện diện của vôi hóa mạch vành mà còn phụ thuộc vào tốc độ lão hóa của động mạch vành.
Trong một phân tích MESA trước đây, O’Nealcho thấy, vôi hóa mạch vành đơn độc làm tăng nguy cơ bị rung nhĩ và bệnh nhân trẻ tuổi có nguy cơ cao nhất. Nghiên cứu hiện tại, được công bố vào ngày 11 tháng 12 năm 2015 trên Circulation, đã mở rộng những kết quả trước đây bằng cách xem xét những thay đổi của vôi hóa mạch vành theo thời gian.
Phân tích này gồm 5.612 người tham gia từ MESA, được tuyển chọn từ 6 trung tâm tại Hoa Kỳ từ tháng 7 năm 2000 đến tháng 9 năm 2002. Tuổi trung bình từ 45 đến 84 và không có bệnh tim mạch lâm sàng vào lúc khởi đầu nghiên cứu. Vôi hóa mạch vành được đánh giá bằng CT tim với điểm Agaston hiệu chỉnh, để xem xét những thay đổi của vôi hóa mạch vành mỗi năm (£0; 1 – 100; 101 – 300 và > 300 đơn vị/năm). Rung nhĩ được xác định qua điện thoại thăm hỏi, hồ sơ bệnh án và hồ sơ bảo hiểm y tế.
Tổng cộng có 203 trường hợp rung nhĩ (3,6%), được theo dõi trung bình là 5,6 năm. Bệnh nhân với vôi hóa mạch vành tiến triển có tần suất rung nhĩ tích lũy cao hơn 3 lần so với người không có vôi hóa mạch vành tiến triển (tần suất là 10%, khoảng tin cậy 95% là 8,6 đến 11,7 so với tần suất là 3%, khoảng tin cậy 95% là 2,2 đến 3,9).
Bệnh nhân với vôi hóa mạch vành tiến triển có nguy cơ rung nhĩ tăng 55% (HR = 1,55; khoảng tin cậy 95% là 1,1 đến 2,19) sau khi hiệu chỉnh cho tuổi, giới tính, chủng tộc, trình độ văn hóa, thu nhập, tình trạng vôi hóa mạch vành cơ bản, tình trạng tiến triển của vôi hóa mạch vành, hút thuốc lá, chỉ số khối cơ thể, đái tháo đường, huyết áp tâm thu, cholesterol toàn phần, lipoprotein tỷ trọng cao, thuốc hạ áp, thuốc làm giảm lipid máu, aspirin và phì đại thất trái.
Nguy cơ của rung nhĩ tăng cùng với sự tiến triển của vôi hóa mạch vành (với ≤0/năm nhưlàtham khảo):
* Điểm vôi hóa 1-100/năm: 1,47 (khoảng tin cậy 95% là1,03-2,09).
* Điểm vôi hóa101-300/năm: 1,92 (khoảng tin cậy95 là 1,15-3,20).
* Điểm vôi hóa> 300/năm: 3,23 (khoảng tin cậy95% là1,48-7,05).
Bệnh nhân trẻ tuổi hơn vớivôi hóa mạch vành tiến triển có nguy cơ rung nhĩ cao hơn nhiều so với bệnh nhân lớn tuổi hơn với vôi hóa mạch vành tiến triển: HR = 3,53 (khoảng tin cậy 95% là1,29-9,69) cho độ tuổi dưới61 tuổi so với HR = 1,42 (khoảng tin cậy95%là0,99-2,04) cho độ tuổi từ 61 tuổi trở lên (p= 0,037).
Mối liênhệ giữa mức độ tiến triển của vôi hóamạch vành vàrung nhĩ đã được ghi nhận, gợi ý rằng mối liên hệ giữa mức độ tiến triển của vôi hóamạch vành và nguy cơ rung nhĩcó thể liên quan đến tốc độtiến triển của vôi hóa mạch vành.
Nhóm nghiên cứu kết luận:”Nghiên cứu nàyđã xác định được một dân số với các yếu tố nguy cơ tim mạch, có thể thúc đẩy rung nhĩ. Do đó, các chương trìnhphòng ngừa mục tiêu để giảm bớt gánh nặng của xơ vữa động mạch dướilâm sàng có thể sẽ làm giảm sự xuất hiện của rung nhĩ”.
Nhiều cơ chế góp phần
Nghiên cứu này không cho thấy các chương trình phòng ngừa như thế làm giảmtrực tiếp tần suất rung nhĩ. Hạn chế của nghiên cứu này là rung nhĩ được xác định qua điện thoại thăm hỏi, hồ sơ bệnh án và hồ sơ bảo hiểm y tế nên có thể bỏ sót rung nhĩ không triệu chứng hoặc rung nhĩ kịch phát.
Ngoài ra, nghiên cứu cũng không cho thấy cơ chế giải thích mối liên hệ giữa vôi hóa mạch vành và rung nhĩ. Mặc dù chưa được hiểu rõ, giả thuyết được đề cập nhiều nhất là rung nhĩ được thúc đẩy bởi nhĩ trái giãn lớn do bệnh mạch máu nhưng nghiên cứu MESA đã không hiệu chỉnh cho biến này.
Một giải thích khác là do thiếu máu cục bộ nhĩ, nhất là ở nút xoang. Ngoài ra, giả thuyết tuổi mạch máu cũng đã được đề cập, gợi ý xơ vữa mạch máu dưới lâm sàng được nhận diện bởi tăng vôi hóa mạch vành giúp tiên đoán biến cố mạch vành và rung nhĩ trong tương lai và vôi hóa mạch vành là yếu tố thúc đẩy của nhiều bệnh lý tim mạch. Viêm cũng có thể là một cơ chế bởi vì viêm mạn tính mức độ thấp gây ra xơ vữa động mạch, dẫn đến xơ hóa nhĩ.
Một đóng góp quan trọng
Nghiên cứu này đã góp phần quan trọng vào việc có nên xem xét điểm vôi hóa mạch vành như là công cụ tầm soát trên lâm sàng và những việc người thầy thuốc cần làm khi người bệnh có điểm vôi hóa mạch vành cao.
Trước khi được xem xét như là một xét nghiệm tầm soát cho bệnh nhân, điều quan trọng là phải hiểu được giá trị tiên đoán của xét nghiệm, cũng như khả năng can thiệp dựa trên kết quả xét nghiệm để phòng ngừa sự khởi phát hoặc tiến triển của bệnh. Thậm chí, nếu chúng ta có thể cải thiện dự báo rung nhĩ, chúng ta chưa có phương pháp nào điều trị hiệu quả để thay đổi tiến triển của bệnh.
Việc sử dụng điểm số vôi hóa mạch vành để dự báo nguy cơ rung nhĩ hiện vẫn chưa “sẵn sàng”, mặc dù nó có thể góp phần giúp các nghiên cứu khác đánh giá các cách để phòng ngừa rung nhĩ. Các cơ chế đằng sau sự kết hợp này cần làm rõ, nhưng thông tin mới này cung cấp thêm dữ liệu nhằm tìm ra các chiến lược giảm thiểu nguy cơcủa rung nhĩ.
(From Coronary Calcium Promotes AF in ‘Dose-Response’ Fashion: MESA http://www.medscape.com/viewarticle/856658#vp_2)
TÓM TẮT KHUYẾN CÁO NĂM 2015 CỦA ESC/ERS VỀ CHẨN ĐOÁN VÀ ĐIỀU TRỊ TĂNG ÁP PHỔI
1. CHẨN ĐOÁN
1.1.CHẨN ĐOÁN XÁC ĐỊNH
-Tăng áp phổi (Pulmonary Hypertension-PH) là tình trạng tăng áp lực ĐMP trung bình (PAPm) > 25 mmHg khi nghỉ được đánh giá bằng thông tim phải. Giới hạn trên bình thường của PAPm là 20 mmHg, nên những BN có PAPm 21-24 mmHg cần được theo dõi cẩn thận khi kèm theo những yếu tố nguy cơ có khả năng tiến triển thành PH như bệnh mô liên kết hoặc có thành viên trong gia đình được chẩn đoán tăng áp động mạch phổi di truyền (HPAP). Về mặt huyết động PH được chia thành tiền-sau mao mạch và dạng kết hợp, trong đó PH tiền mao mạch chứa cả 4 nhóm PH (ngoại trừ PH hậu quả từ bệnh tim trái). Ở đây cần phân biệt thuật ngữ tăng áp động mạch phổi (PAH) thuộc phân loại nhóm 1 trong PH với thuật ngữ tăng áp phổi (PH) là 1 bệnh lý chung bao gồm 5 nhóm bệnh lý với sinh bệnh và điều trị hoàn toàn khác nhau.
-PH được định nghĩa từ thông tim phải nên siêu âm tim qua thành ngực sẽ có giá trị để lượng định khả năng bị PH
Bảng 1: Khả năng PH trên siêu âm ở BN có triệu chứng nghi ngờ PH
|
Vận tốc đỉnh qua dòng hở 3 lá (m/s) |
Dấu hiệu PH khác trên siêu âm (xem bảng 2) |
Khả năng PH trên siêu âm |
|
≤2.8 hay không đo được |
Không |
Thấp |
|
≤2.8 hay không đo được |
Có |
Trung bình |
|
2.9-3.4 |
Không |
|
|
2.9-3.4 |
Có |
Cao |
|
>3.4 |
Không cần |
Bảng 2: Những dấu hiệu PH khác trên siêu âm cùng với đo dòng hở van 3 lá
|
A: Tâm thất |
B: Động mạch phổi |
C: TMC dưới và nhĩ P |
|
Tỷ lệ TP/TT > 1 |
Thời gian gia tốc dòng doppler buồng tống thất P < 105 ms và/hoặc khuyết giữa tâm thu |
|
|
Dấu hiệu phẳng VLT (chỉ số lêch tâm thất T > 1.1 trong thì tâm thu và/hoặc tâm trương) |
Vận tốc dòng hở van ĐMP đâu tâm trương > 2.2 m/s |
Diện tích nhĩ P (cuối tâm thu) > 18cm2 |
|
|
Đường kính thân ĐMP > 25 mm |
|
(có ≥2 tiêu chuẩn A/B/C làm thay đổi khả năng chuẩn đoán PH trên siêu âm)
Bảng 3: Khuyến cáo thông tim phải trong PH
|
Thông tim phải được khuyến cáo để xác định chẩn đoán PAH (nhóm 1) và hỗ trợ quyết định điều trị |
I |
C |
|
BNcó tăng áp phổi khi cần thông tim phải nên thực hiện ở các trung tâm chuyên giavì đó là kỹ thuật cóthể đi kèm vớibiến chứng nặng |
I |
B |
|
Thông tim phải trong PAH (nhóm 1) nên được xem xét để đánh giá hiệu quả điều trị bằng thuốc |
IIa |
C |
|
Thông tim phải được khuyến cáo ở BNtim bẩm sinh có shunt để hỗ trợ cho việc quyết đinh sửa chữasang thương |
I |
C |
|
Nếu xem xét ghép tạng ở bệnh nhân có PAH do bệnh tim trái (nhóm 2) hay do bệnh phổi gây tăng áp phổi (nhóm 3), cần thông tim phải để đánh giá trước |
I |
C |
|
Nếu đo PAWP không đáng tincậy, nên thông tim trái đánh giá áp lực cuối tâm trương thất trái |
IIa |
C |
|
Cần thông tim phải ở bệnh nhân nghi ngờ tăng áp phổi có bệnh tim trái hoặc bệnh phổi để chẩn đoán phân biệt và hỗ trợ điều trị |
IIb |
C |
|
Cần thông tim phải ở bệnh nhân tăng áp phổi do huyết khối mạn để chẩn đoán xác định và hỗ trợ điều trị (CTEPH nhóm 4) |
I |
C |
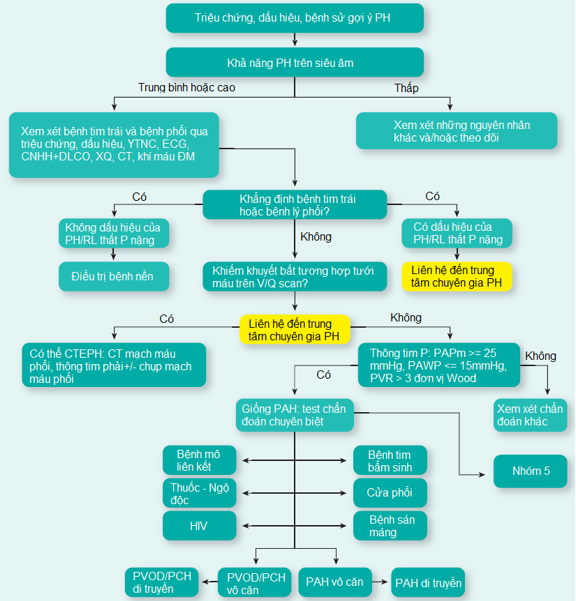
Hình 1: Lưu đồ chẩn đoán PH
1.2.CHẨN ĐOÁN LOẠI HP: Lưu đồ chẩn đoán trên phân loại ra 5 nhóm PH
I. Tăng áp động mạch phổi(PAH)
I.I Vô căn
I.2 Di truyền
I.2.1 Đột biếnBMPR2
I.2.2 Đột biến khác
I.3 Do thuốc và ngộ độc
I.4 Liên quan đến
I.4.1 Bệnh mô liên kết
I.4.2 HIV
I.4.3 Tăng áp lực cửa
I.4.4 Bệnh tim bẩm sinh
I.4.5 Bệnh sán máng
II. Tăng áp phổi do bệnh tim trái
III. Tăng áp phổi do bệnh lý phổi và/hoặc giảm oxy máu
IV. Tăng áp phổi do huyết khối thuyên tắc mạn tính
V. Tăng áp phổi do cơ chế đa yếu tố không rõ ràng
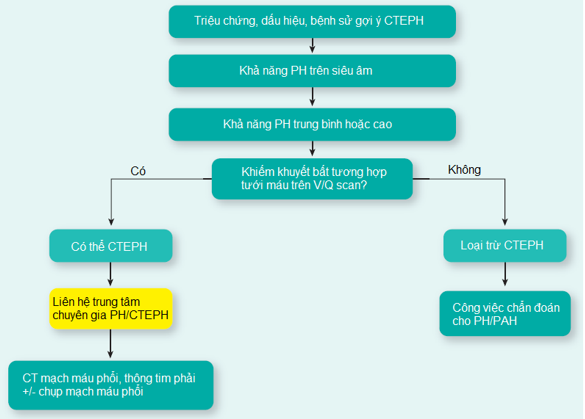
Hình 2: Lưu đồ chẩn đoán huyết khối thuyên tắc mạn tính (CTEPH)
1.3.CHẨN ĐOÁN ĐỘ NẶNG/NGUY CƠ
Bảng 4: Đánh giá nguy cơ của PAH
|
Xác địnhtiên lượng |
Nguy cơ thấp |
Nguy cơ trung bình |
Nguy cơ cao |
|
Dấu hiệu lâm sàng củasuy tim phải |
Không |
Không |
Thường xuyên |
|
Tiến triển của triệu chứng |
Không |
Chậm |
Nhanh |
|
Ngất |
Không |
Thỉnh thoảng |
Hay lặp lại |
|
Phân loại chức năng WHO |
I, II |
III |
IV |
|
Khoảng cách đi bộ 6 phút |
> 440m |
165 -440m |
< 165m |
|
NT – pro BNP |
BNP < 50 ng/l NT–pro BNP < 300ng/l |
BNP 50-300ng/l NT–pro BNP 300-1400ng/l |
BNP > 300 ng/l NT-pro BNP > 1400 ng/l |
|
Chẩn đoán hình ảnh |
Nhĩ phải < 18cm² Không TDMT |
NP 18 – 26 cm² Không hoặc TDMT ít |
NP > 26 cm² TDMT |
|
Huyết động |
RAP < 8 mmHg CI ≥ 25 l/min/m² SvO2 > 65% |
RAP 8 -14 mmHg CI 2.0 – 2.4 l/min/m² SvO2 60 – 65% |
RAP > 14 mmHg CI < 2 l/min/m² SvO2 < 60% |
Bảng 5: Phân loại huyết động PH do bệnh phổi
|
Thuật ngữ |
Huyết động (thông tim phải) |
|
COPD/xơ phổi vô căn/xơ phổi kết hợp khí phế thủng không PH |
PAPm < 25 mmHg |
|
COPD/xơ phổi vô căn/xơ phổi kết hợp khí phế thủng với PH |
PAPm ≥ 25 mmHg |
|
COPD/xơ phổi vô căn/xơ phổi kết hợp khí phế thủng với PH nặng |
PAPm ≥ 35 mmHg hoặc PAPm ≥ 25 mmHg kèm với cung lượng tim thấp (CI < 2.5l/p) không thể giải thích nguyên nhân khác |
2. ĐIỀU TRỊ
Điều trị PH thứ phát từ bệnh tim trái và bệnh phổi chủ yếu là điều chỉnh bệnh nền, không có bằng chứng của những thuốc điều trị cho PAH trên 2 nhóm này.
Mục đích của điều trị PAH là đưa BN về nhóm nguy cơ thấp (bảng 4) bao gồm 3 bước:
1. Tiếp cận ban đầu cho những đo lường chung, điều trị hỗ trợ ( kháng đông, lợi tiểu, oxy, digoxin), liên hệ với trung tâm chuyên gia và làm test dãn mạch cấp cho chỉ định dùng thuốc ức chế Ca lâu dài.
2. Điều trị ban đầu với ức chế Ca liều cao ở những BN có phản ứng mạch máu/test hoặc cho những thuốc được chấp nhận điều trị choPAH theo nguy cơ tiên lượng ở những BN không phản ứng mạch máu/test.
3. Đánh giá đáp ứng điều trị ban đầu, xem xét kết hợp thuốc hoặc ghép phổi ở những BN không đáp ứng
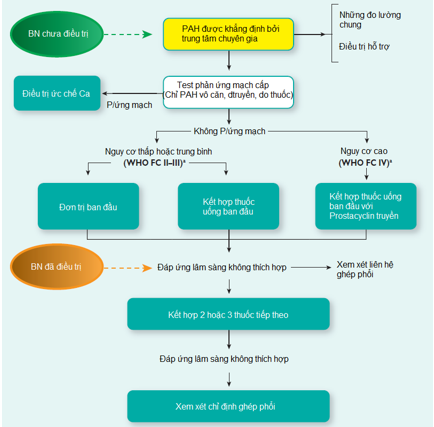
Hình 3: Điều trị dựa trên bằng chứng PAH
Bảng 6: Điều trị hỗ trợ trong PAH
|
Lợi tiêu chỉ định cho bệnh nhân PAHcó suy thất phải và thừa dịch |
I |
C |
|
Hỗ trợ oxy kéo dài cho bệnh nhân PAHcó PaO2 < 8 kPa (60 mmHg) |
I |
C |
|
Thuốc chống đông đường uống có thể xem xét cho BNbị PAH vô căn/do di truyền, và PAHdo sử dụng anorexigen |
IIb |
C |
|
Điều trị tình trạng thiếu máu và/hoặcthiếu sắt được xem xét cho bệnh nhân PAH |
IIb |
C |
|
Thuốc UCMC, chẹn thụ thể angiotensin, chẹn beta giao cảm, ivabradin không được khuyến cáo sử dụng cho bệnh nhân PAHtrừ khi có bệnh phối hợp ( THA, suy tim trái, bệnh động mạch vành) |
III |
C |
Bảng 7: Đơn trị ban đầu bằng thuốc trong PAH
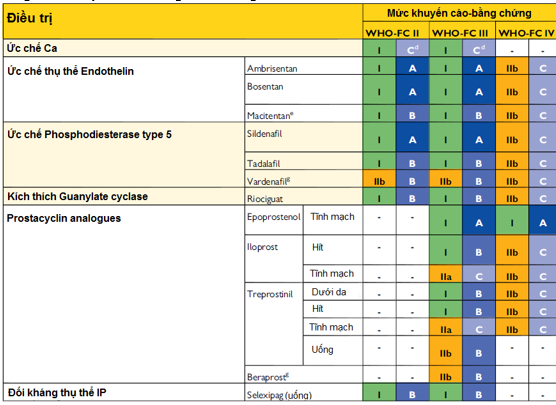
Bảng 8: Kết hợp thuốc ban đầu trong PAH
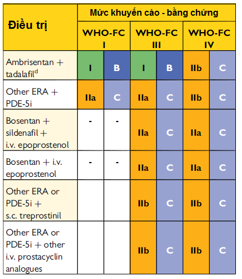
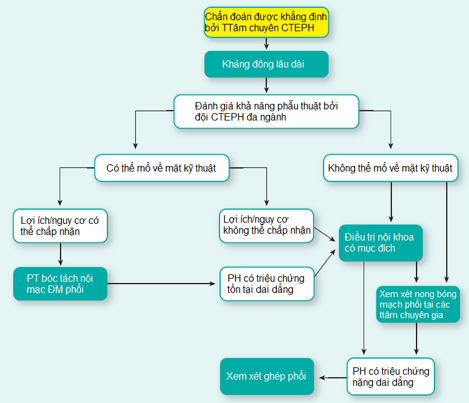
Hình 4: Lưu đồ điều trị PH do huyết khối thuyên tắc mạn tính (CTEPH)








