Michael Foley, BSc, MBBS; Christopher A. Rajkumar, BSc, MBBS; Matthew Shun-Shin, MA, BMBCh, PhD; Sashiananthan Ganesananthan, BSc; Henry Seligman, MA, MBBS; James Howard, MA, MBBChir; Alexandra N. Nowbar, BSc, MBBS; Thomas R. Keeble, BSc, MBBS, MD; John R. Davies, BSc, MBBS, PhD; Kare H. Tang, MBBS; Robert Gerber, BSc, MBBS, PhD; Peter O’Kane, MD; Andrew S. P. Sharp, MBChB, MD; Ricardo Petraco, MBBS, PhD; Iqbal S. Malik, MBBChir, MA, PhD; Sukhjinder Nijjer, BSc, MBBS, PhD; Sayan Sen, BSc, MBBS, PhD; Darrel P. Francis, MA, MBBChir, MD; Rasha Al-Lamee, MA, MBBS, PhD
Người dịch: BS. CKII. HỒ THỊ NGỌC DUYÊN
Khoa Nội Tim Mạch, Bệnh viện Chợ Rẫy
TÓM TẮT
Tổng quan: Đối với bệnh mạch vành ổn định, liệu pháp điều trị bằng thuốc với hai mục đích: giảm nguy cơ tim mạch và cải thiện triệu chứng. Trong các thử nghiệm và thực hành lâm sàng, việc sử dụng thuốc thường chưa được tối ưu hoá. Thử nghiệm ORBITA (nghiên cứu ngẫu nhiên mù đôi với việc tối ưu hóa liệu pháp nong mạch vành trên bệnh nhân đau thắt ngực ổn định) là nghiên cứu đầu tiên có đối chứng với giả dược dành cho can thiệp mạch vành qua da. Điều quan trọng trong thiết kế của thử nghiệm ORBITA là kết luận của pha tối ưu hoá điều trị thuốc, nhằm mục đích tất cả bệnh nhân được tối ưu hoá trong điều trị đúng theo các hướng dẫn. Trong nghiên cứu này, chúng tôi báo cáo lại sự thành công trong việc tối ưu hóa liệu pháp điều trị bằng thuốc.
Phương pháp và kết quả nghiên cứu: Sau khi đăng ký tham gia vào thử nghiệm ORBITA, tất cả 200 bệnh nhân được điều trị tối ưu hóa bằng thuốc uống trong vòng 6 tuần bao gồm giai đoạn khởi trị và giai đoạn điều trị tăng liều thuốc nhằm giảm nguy cơ và chống cơn đau thắt ngực. Trong thời gian trước khi phân nhóm thử nghiệm ngẫu nhiên, số trung vị các thuốc chống đau thắt ngực được ghi nhận là 3 (khoảng tứ phân vị, 2-4). Có 195 bệnh nhân (chiếm tỉ lệ 97,5%) đạt được mục tiêu với điều trị từ 2 thuốc chống đau thắt ngực trở lên; trong đó có 136 người (tỉ lệ là 68%) đã không phải ngưng bất kỳ thuốc chống đau thắt ngực nào vì tác dụng phụ, và số lượng trung bình thuốc chống đau ngực phải ngưng vì tác dụng phụ là 0 (khoảng tứ phân vị, 0-1). Amplodipin và Bisoprolol là hai thuốc được dung nạp tốt trong điều trị. Số người đã ngưng Amplodipin vì tác dụng phụ được ghi nhận là 4/175bệnhnhân (chiếm tỉ lệ 2,3%) và tương tự với Bisoprolol là 9/167 người (chiếm 5,4%). Ranolazine và Ivabradine cũng là thuốc được dung nạp tốt (số bệnh nhân phải ngưng Ranolazin vì tác dụng phụ là 1/20 và 1/18 đối với Ivabradine với tỉ lệ lần lượt là 5% và 5,6%). Có 36/172 bệnh nhân (tỉ lệ 20,9%) phải ngưng thuốc Isosorbide mononitrate và 32/141 người (22,7%) thì ngưng thuốc Nicorandil. Statins cũng là thuốc dung nạp tốt với tỉ lệ ghi nhận là 191/200 bệnh nhân (95,5%).
Kết luận: Trong thời gian 12 tuần của thử nghiệm lâm sàng ORBITA, liệu pháp dùng thuốc được tối ưu hoá thành công và dung nạp tốt, ít tác dụng phụ dẫn đến phải ngưng điều trị. Liệu pháp tối ưu hóa điều trị bằng thuốc thật sự có thể đạt được thành công trongcác thử nghiệm lâm sàng, và những thử nghiệm lâm sàng dài hạn về vấn đề này nên được tập trung nghiên cứu trong tương lai.
Những từ viết tắt:
ACME: Angioplasty Compared to Medicine
COURAGE: Clinical Outcomes Utilizing Revascularization and Aggressive Drug Evaluation
FAME 2: Fractional Flow Reserve Versus Angiography for Multivessel Evaluation 2
ISCHEMIA: International Study of Comparative Health Effectiveness With Medical and Invasive Approaches
ORBITA: Objective Randomised Blinded Investigation With Optimal Medical Therapy of Angioplasty in Stable Angina
NỘI DUNG
1. Tổng quan:
Mục đích điều trị ở những bệnh nhân có bệnh mạch vành mạn là làm giảm nguy cơ các biến cố tim mạch trong tương lai và cải thiện triệu chứng đau thắt ngực. Sự giảm nguy cơ các biến cố tim mạch là kết quả của việc làm chậm tiến triển bệnh, giảm tính bất ổn định của mảng xơ vữa và giảm sự hình thành huyết khối. Điều này đạt được bằng cách điều chỉnh lối sống, dùng liệu pháp điều trị statins liều cao và thuốc chống kết tập tiểu cầu. Những nghiên cứu lâm sàng ngẫu nhiên có đối chứng ở bệnh nhân có bệnh vành mạn ổn định cho thấy can thiệp mạch vành qua da (PCI) không mang lại lợi ích sống còn hay giảm nguy cơ nhồi máu cơ tim cấp trên những bệnh nhân đã được tối ưu hoá điều trị bằng thuốc.
| Quan điểm lâm sàng
Có gì mới? · Thử nghiệm ORBITA là thử nghiệm đầu tiên có đối chứng với giả dược trên đối tượng bệnh nhân đau thắt ngực ổn định được can thiệp mạch vành qua da, những bệnh nhân được tối ưu hoá điều trị bằng thuốc trong thời gian 6 tuần trước khi làm can thiệp mạch vành qua da hoặc thuộc nhóm đối chứng ngẫu nhiên. · Chúng tôi chứng minh rằng liệu pháp tối ưu hoá thuốc uống có thể được thực hiện và dung nạp tốt ở 97,5% bệnh nhân uống từ 2 loại thuốc chống đau thắt ngực trở lên tại thời điểm 6 tuần. Ý nghĩa lâm sàng? · Thử nghiệm cho thấy có thể tối ưu hoá điều trị thuốc uống ở bệnh nhân đau thắt ngực ổn định. Mức độ của liệu pháp cũng có thể được áp dụng vào thực hành lâm sàng. · Hiệu quả của việc tối ưu hoá điều trị các thuốc chống đau thắt ngực trên bệnh nhân can thiệp mạch vành qua da so với nhóm chứng giả dược vẫn chưa được biết; đây có thể là chủ đề cho các nghiên cứu trong tương lai. |
Trong thử nghiệm ISCHEMIA (nghiên cứu quốc tế về hệ quả sức khỏe khi so sánh giữa tiếp cận điều trị nội khoa với can thiệp xâm lấn), ngay cả trên những bệnh nhân thiếu máu cục bộ mức độ trung bình hoặc nặng, can thiệp mạch vành qua da cũng không ngăn chặn được nhồi máu cơ tim hay tử vong.
Mục tiêu điều trị thứ hai là cải thiện triệu chứng. Những khuyến cáo điều trị của quốc tế và các quốc gia đều hướng dẫn có thể sử dụng phối hợp thuốc chống đau thắt ngực ngay từ đầu nhằm làm giảm triệu chứng. Nếu tình trạng đau ngực của bệnh nhân không được kiểm soát tốt với đơn trị liệu nitrates tác dụng ngắn thì liệu pháp ưu tiên hàng đầu là sử dụng thuốcức chế beta hoặc ức chế kênh canxi. Những thuốc điều trị hàng thứ hai, thứ ba bao gồm: nitrate tác dụng kéo dài, nicorandil, ivabradine và ranolazine nên được lựa chọn dựa trên các bệnh đồng mắc, chống chỉ định, sự ưa thích của bệnh nhân và giá thành thuốc. Liệu pháp tái tưới máu nên được cân nhắc ở những bệnh nhân vẫn còn triệu chứng đau ngực mặc dù đã được điều trị với ít nhất 2 thuốc hoặc không dung nạp với thuốc.
Khởi trị và tăng dần liều điều trị thuốc có thể là một thử thách trong thực hành lâm sàng do nhiều nguyên nhân khác nhau. Việc điều trị tích cực và tăng liều ở bệnh nhân dường như mất nhiều thời gian hơn so với nhóm đã can thiệp mạch vành qua da ngay từ đầu.Và sự lo ngại của bác sĩ và bệnh nhân khi sử dụng nhiều thuốc phối hợp có thể là nguyên nhân làm cho các thuốc chống đau thắt ngực không được khởi trị và tăng liều. Các tác dụng phụ của thuốc có thể làm bệnh nhân kém tuân thủ dẫn đến việc ảnh hưởng đến hiệu quả điều trị. Liệu pháp dùng thuốc có thể không được tối ưu hoá do do sự bất tương đồng trong khi đánh giá tình trạng đau thắt ngực giữa bệnh nhân và bác sĩ lâm sàng.
Trong thử nghiệm ORBITA, những bệnh nhân có đau ngực và hẹp nặng một nhánh mạch vành được tăng liều thuốc chống đau thắt ngực trong khoảng thời gian dự kiến. Giai đoạn tối ưu hoá điều trị thuốc để đạt được mức điều trị hiệu quả chỉ theo dõi trong 6 tuần. Trong bài báo này, chúng tôi trình bày liệu pháp dùng thuốc đã được hoàn thành trong khoảng thời gian tối ưu hoá và giai đoạn theo dõi. Chúng tôi cũng ghi nhận về những thuốc dung nạp tốt, các tác dụng phụ và mục tiêu về huyết áp, lipoprotein trọng lượng thấp đã đạt được.
2. Phương pháp nghiên cứu:
Dữ liệu, phương pháp phân tích và tài liệu nghiên cứu sẽ không cung cấp cho những nhà nghiên cứu khác vì những mục đích làm lại kết quả hay sao chép quy trình. Hội đồng đạo đức nghiên cứu tại Ủy ban trung tâm London (tham chiếu số 13/LO/1340) đã phê duyệt nghiên cứu và nhận được giấy đồng thuận tham gia nghiên cứu của tất cả bệnh nhân trước khi tham gia nghiên cứu.
2.1. Thiết kế nghiên cứu:
Các phương pháp của thử nghiệm ORBITA đã được báo cáo trước đây. Tóm lại, những bệnh nhân đủ tiêu chuẩn tham gia nghiên cứu là những bệnh nhân có triệu chứng đau thắt ngực và có ≥ 1 tổn thương hẹp có ý nghĩa (mức độ hẹp ≥70%) một nhánh mạch vành. Điều trị nội khoa và những triệu chứng sẽ được ghi nhận. Những người tham gia nghiên cứu sẽ được tối ưu hoá điều trị nghiêm ngặt trong thời gian 6 tuần. Sau đó, các bệnh nhân sẽ được đánh giá về độ nặng của cơn đau thắt ngực dựa trên thang điểm Hội tim mạch Canada (CCS: Canadian Cardiovascular Society) và bộ câu hỏi Seattle Angina, mức độ gắng sức tim mạch hô hấp và siêu âm tim gắng sức bằng dobutamine. Bệnh nhân sẽ được khám và đánh giá chỉ số lipid máu bao gồm lipoprotein trọng lượng phân tử thấp. Sau đó bệnh nhân được gây mê và được phân ngẫu nhiên thành 2 nhóm can thiệp mạch vành qua da hay quy trình giả dược.
Sau giai đoạn theo dõi mù đôi trong 6 tuần, bệnh nhân được quay trở lại để đánh giá triệu chứng và thực hiện các bài kiểm tra chức năng tim mạch hô hấp, siêu âm tim gắng sức bằng dobutamine. Sau đó bệnh nhân sẽ không phải quan sát mù đôi và được tiếp tục theo dõi thường quy.
Trong quá trình theo dõi tại nhà, chỉ số mạch và huyết áp được đo bởi dụng cụ hỗ trợ bởi nhóm nghiên cứu (Omron M6 monitor; Omron; Kyoto; Japan).
2.2. Liệu pháp dùng thuốc:
Giai đoạn tối ưu hoá điều trị thuốc trong 6 tuần bao gồm: bệnh nhân được tham vấn qua điện thoại từ một đến ba lần/tuần với một chuyên gia tim mạch, được hỗ trợ theo dõi huyết áp và nhịp tim thường xuyên nhằm đưa ra phương pháp nội khoa và tăng liều tối ưu trong điều trị thuốc chống đau ngực để giảm nguy cơ và triệu chứng. Sự thay đổi thuốc được quyết định bởi một chuyên gia tim mạch và cân nhắc trên từng bệnh nhân.
Các bệnh nhân được khởi trị bằng Aspirin và một thuốc statin thì mục tiêu để đạt được liều đích là Atorvastatin 40mg. Dựa trên những hướng dẫn điều trị bệnh mạch vành mạn, liệu pháp chống đau thắt ngực tối ưu hóa bằng thuốc với mục đích dung ≥ 2 thuốc chống đau ngực sau (hoặc tương đương): Bisoprolol liều ≥5mg một lần/ngày; Amplodipin ≥5mg một lần/ngày; Isosorbide mononitrate 25mg một lần/ngày; Nicorandil 10mg 2 lần/ngày; Ivabradine 7,5mg 2 lần/ngày; Ranolazine 500mg hai lần ngày (Bảng 1). Phác đồ tăng liều thuốc ở Hình 1. Thuốc chống kết tập tiểu cầu kép được bắt đầu trước khi bắt đầu phân nhóm ngẫu nhiên.
Thử nghiệm ORBITA không được thiết kế để nhận diện sự khác biệt giữa các biến cố tim mạch. Tuy nhiên,những mục tiêu được đề ra để bảo đảm bệnh nhân được tối ưu hoá điều trị bao gồm chỉ số LDL cholesterol máu <1,8 mmol/l và huyết áp tâm thu <140 mmHg. Những mục tiêu này được đánh giá trước thử nghiệm ngẫu nhiên.
Một bảng thống kê được ghi nhận bao gồm bắt đầu dùng thuốc, những tác dụng phụ, những lý do thay đổi và ngưng thuốc. Hầu hết những bệnh nhân được chỉ định thuốc nitrate tác dụng ngắn, thuốc này được sử dụng dựa trên quyết định của bệnh nhân. Việc sử dụng thuốc nitrate tác dụng ngắn không được ghi nhận.
2.3. Phân tích thống kê:
Dữ liệu phân phối chuẩn được trình bày dưới dạng giá trị trung bình và độ lệch chuẩn. Dữ liệu phân phối không chuẩn được trình bày dưới dạng trung vị và tứ phân vị. Mối liên quan giữa biến số lượng thuốc điều trị đau thắt ngực và hiệu quả của can thiệp mạch vành kiểm soát bằng giả dược được đánh giá bằng mô hình hồi quy. Các mô hình bao gồm giá trị điểm cuối trước ngẫu nhiên, số lượng thuốc điều trị và nhóm ngẫu nhiên. Biến số lượng thuốc chống đau thắt ngực được kiểm tra tương tác với biến nhóm ngẫu nhiên. Biểu đồ Restricted cubic splines (với 3 vị trí nút thắt) được biểu diễn với 2 cột: số lượng thuốc chống đau thắt ngực và thời gian gắng sức. Mô hình bình phương tối thiểu (Least square) được sử dụng cho biến thời gian gắng sức. Mô hình tỉ lệ khả dĩ (proportional odds) được sử dụng cho phân độ đau thắt ngực theo Hội Tim Mạch Canada và tần suất đau thắt ngực theo Bảng câu hỏi Seattle Angina. Và mô hình logistic được sử dụng cho biến không bị đau thắt ngực. Các phân tích được thực hiện bằng cách sử dụng phần mềm R (phiên bản 4.0.2) với bộ mô hình hồi quy “rms” (Bảng 1)
Bảng 1: Liều đích của liệu pháp dùng thuốc trong thử nghiệm ORBITA
| Liệu pháp chống đau thắt ngực
(≥ 2 thuốc từ lúc theo dõi) |
Liều thuốc |
| Bisoprolol (hoặc tương đương) | ≥ 5mg một lần/ngày |
| Amplodipin (hoặc tương đương) | ≥ 5mg một lần/ngày |
| Isosorbid mononitrate (hoặc tương đương) | 25mg một lần/ngày |
| Nicorandil | 10mg hai lần/ngày |
| Ivabradine | 7,5mg hai lần/ngày |
| Ranolazine | 500mg hai lần/ngày |
| Liệu pháp giảm nguy cơ | Liều thuốc |
| Aspirin | 75mg một lần/ngày |
| Clopidogrel (hoặc tương đương) | 75mg một lần/ngày |
| Atorvastatin | ≥ 40mg một lần/ngày |
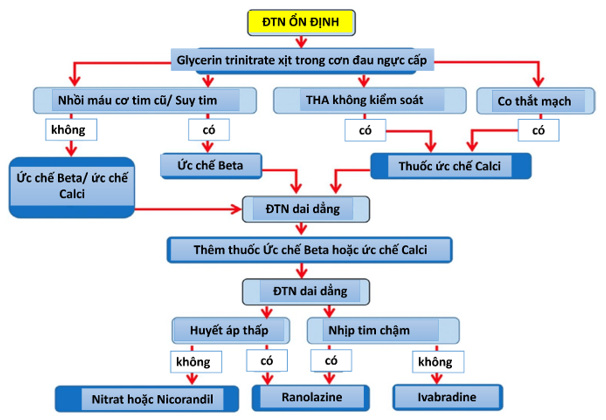
Hình 1: Quá trình quyết định điều trị được sử dụng trong thử nghiệm ORBITA.
3. Kết quả:
Việc sử dụng thuốc và dữ liệu về tác dụng phụ thì có ở tất cả 200 bệnh nhân. Có 230 người tham gia nghiên cứu, có 30 người rời nghiên cứu trong giai đoạn thử nghiệm ngẫu nhiên; trong đó 5 người kết thúc thử nghiệm do tác dụng phụ của thuốc.
3.1. Liệu pháp chống đau thắt ngực:
Số lượng thuốc chống đau ngực được bắt đầu là 4 (khoảng tứ phân vị, 3-4). Số lượng thuốc chống đau ngực được dùng trên mỗi bệnh nhân mà không ngừng thuốc vì bất kỳ lý do nào là 3 (khoảng tứ phân vị, 2-4). Có 146 bệnh nhân chiếm tỉ lệ 73% sử dụng ≥3 thuốc, 195 bệnh nhân (97,5%) đạt được mục tiệu thử nghiệm với ≥2 thuốc (Bảng 2). Số lượng thuốc dùng trung bình mỗi cuối tuần được trình bày trong (Hình 2). Phần trăm bệnh nhân dùng từ 0-5 thuốc được trình bày trong Hình S1.
Số lượng các thuốc chống đau ngực được dùng trên mỗi bệnh nhân là 0 (khoảng tứ phân vị, 0-1). Có 136 bệnh nhân (68%) đã không ngừng thuốc do tác dụng phụ, 44 bệnh nhân (22,0%) đã dừng 1 thuốc, 19 bệnh nhân(9,5%) đã dừng 2 thuốc và 1 bệnh nhân (0,5%) đã dừng 3 thuốc.
Trong thử nghiệm ORBITA đã sử dụng 14 loại thuốc chống đau ngực, ít hơn 15 bệnh nhân dùng 1 thuốc, hiệu quả sử dụng và tác dụng phụ không được ghi nhận trên từng người. Hiệu quả của thuốc và tác dụng phụ được trình bày trong Bảng 3. Hầu hết bệnh nhân có thể dung nạp với liệu pháp chống đau thắt ngực liều cao. Thuốc ức chế kênh Calci được khởi trị ở 198 bệnh nhân(99,0%) và 182 người(91,9%) vẫn sử dụng thuốc trong giai đoạn theo dõi.
Có 175 bệnh nhân (87,5%) được khởi trị Amlodipine, 133người (76,0%) đạt được liều đích và 4 người (2,3%) đã ngưng do tác dụng phụ. Thuốc ức chế beta được bắt đầu dùng trên 183 bệnh nhân (91,5%) và có 164 người (89,6%) vẫn duy trì được đến giai đoạn theo dõi. Trong đó 167 bệnh nhân sử dụng Bisoprolol, 91 bệnh nhân (54,5%) đạt được liều đích và có 9 bệnh nhân(5,4%) phải ngưng thuốcdo tác dụng phụ. Isosornid mononitrate được bắt đầu ở 172 bệnh nhân (86,0%), 127 bệnh nhân (20,9%) ngưng thuốc do tác dụng phụ; 133 bệnh nhân (77,3%) duy trì Isosorbide mononitrate đến giai đoạn theo dõi. Nicorandil được bắt đầu trên 141 bệnh nhân (70,5%), 102 bệnh nhân (72,3%) đạt được liều đích và 32 bệnh nhân (22,7%) đãngưng thuốc do tác dụng phụ; 106 bệnh nhân (75,2%) duy trì được đến giai đoạn theo dõi. Tác dụng phụ thường gặp ở Isosorbide mononitrate và Nicorandil là đau đầu. Ivabradine được bắt đầu trên 18 bệnh nhân (9,0%), trong đó 8 bệnh nhân (44,4%) đạt được liều điều trị và 1 bệnh nhân (5,6%) ngưng thuốc do tác dụng phụ. Có thêm 3 bệnh nhân được bắt đầu điều trị bằng Ivabradine trong giai đoạn theo dõi. Ranolazine được khởi đầu trên 20 bệnh nhân (10,0%),với 18 bệnh nhân (90,0%) đạt được liều đích và 1 bệnh nhân (5%) ngưng thuốc do tác dụng phụ; có 19 bệnh nhân (95%) duy trì thuốc đến giai đoạn theo dõi.
Hình 3 thể hiện phần trăm bệnh nhân được khởi trị, đạt liều đích và dùng do tác dụng phụ trên mỗi nhóm thuốc. Tại giai đoạn theo dõi, việc sử dụng thuốc cho tất cả loại thuốc thì tương tự với giai đoạn trước thử nghiệm ngẫu nhiên.
Số lượng thuốc chống đau thắtngực không liên quan tới hiệu quả của phương pháp can thiệp mạch vành trong nghiên cứu ở cả nhóm đối chứng so với nhóm can thiệp (giá trị p=0,556); (Hình 4). Tương tự, không có mối liên hệ với sự thay đổi của thời gian gắng sức (giá trị p=0,251), phân độ đau thắt ngực theo CCS (Hội Tim Mạch Canada) với trị số p=0,765 hay bảng câu hỏi Seattle Angina (P=0,333) (Hình S2-S4). Toàn bộ dữ liệu về hồi quy thống kê được ghi nhận trong phần phụ lục kèm với phân độ đau thắt ngực theo CCS và bảng câu hỏi tần suất đau ngực Seattle tại thời điểm tham gia nghiên cứu, trước thử nghiệm ngẫu nhiên và giai đoạn theo dõi (Bảng S1-S3).
Bảng 2: Tóm tắt liệu pháp chống đau ngực của thử nghiệm ORBITA
| Liệu pháp chống đau thắt ngực | Trung vị (IQR) |
| Số lượng thuốc chống đau ngực được khởi trị hay tiếp tục sử dụng tại thời điểm tham gia nghiên cứu | 4 (3-4) |
| Số lượng thuốc chống đau ngực được dùng thành công | 3 (2-4) |
| Số lượng thuốc chống đau ngực được ngưng sử dụng | 0 (0-1) |
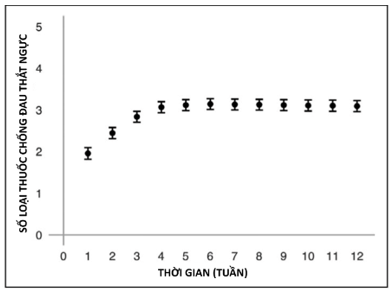
Hình 2: Số lượng thuốc chống đau thắt ngực trong nghiên cứu từ lúc tham gia nghiên cứu đến giai đoạn theo dõi. (Những điểm biểu diễn theo trung vị ở khoảng tin cậy 95%)
Bảng 3: Liệu pháp dùng thuốc trong thử nghiệm ORBITA
| Thuốc | Số bệnh nhân bắt đầu dùng thuốc (n=200) | Số bệnh nhân đạt được liều đích | Số bệnh nhân ngưng thuốc | Số bệnh nhân ngưng thuốc do tác dụng phụ | Tác dụng phụ | Số bệnh nhân duy trì dùng thuốc trong giai đoạn theo dõi |
| Amlodipine | 175 (87,5) | 133 (76,0) | 6 (3,4) | 4 (2,3) | Mệt mỏi (1), choáng váng (2), phù cổ chân (1) | 170 (97,1) |
| Tất cả các thuốc ức chế kênh calci | 198 (99,0) | 142 (71,7) | 14 (7,1) | 6 (3,0) | 182 (91,9) | |
| Bisoprolol | 167 (83,5) | 91 (54,5) | 10 (6,0) | 9 (5,4) | Choáng váng (4), Mệt mỏi (3), nhìn mờ (1), mất ngủ (1) | 157 (94,0) |
| Tất cả thuốc ức chế beta | 183 (91,5) | 98 (53,6) | 18 (9,8) | 9 (4,9) | 164 (89,6) | |
| Isosorbide mononitrate | 172 (86,0) | 127 (73,8) | 37 (21,5) | 36 (20,9) | Nhức đầu (33), choáng váng (2), mệt mỏi (1) | 133 (77,3) |
| Nicorandil | 141 (70,5) | 102 (72,3) | 33 (23,4) | 32 (22,7) | Nhức đầu (29), khô mắt(1), buồn nôn (1), khó thở (1) | 106 (75,2) |
| Ranolazine | 20 (10,0) | 18 (90,0) | 1 (5,0) | 1 (5,0) | Bầm da (1) | 19 (95,0) |
| Ivabradine | 18 (9,0) | 8 (44,4) | 1 (5,6) | 1 (5,6) | Ho và khó thở (1) | 21 116,7) |
3.2. Liệu pháp statin và thuốc kháng kết tập tiểu cầu kép:
Liệu pháp Statin được trình bày trong Bảng 4. Có 196 bệnh nhân (98%) được điều trị ít nhất một loại Statin; 4 bệnh nhân còn lại có tiền căn không dung nạp. Tại giai đoạn thử nghiệm ngẫu nhiên, có191 bệnh nhân (95,5%) đang sử dụng statin: bao gồm 174 bệnh nhân (87,0%) dùng Atorvastatin, 16 bệnh nhân (8%) dùng Rosuvastatin và 1 bệnh nhân (0,5%) dùng Simvastatin. Nghiên cứu ghi nhận có 196 bệnh nhân (98%) được sử dụng Statin và 8 người (4,1%) xuất hiện tác dụng phụ cần phải đổi thuốc hay ngưng thuốc. Trong 181 bệnh nhân bắt đầu điều trị bằng Atorvastatin, 171 bệnh nhân (94,5%) đạt được liều điều trị và 4 bệnh nhân (2,2%) đã ngưng thuốc vì tác dụng phụ. Tác dụng phụ thường gặp nhất là đau cơ (3 người chiếm tỉ lệ 1,7%)
Tất cả 200 bệnh nhân được bắt đầu điều trị với ít nhất một loại thuốc kháng kết tập tiểu cầu, 194 bệnh nhân (97,0%) được điều trị kháng kết tập tiểu cầu kép. Tác dụng phụ khi sử dụng các thuốc thì không thường gặp, chỉ có 1 bệnh nhân ngưng Aspirin do xuất huyết tiêu hoá trên và 1 người dừng Ticargrelor do khó thở. Dữ liệu về Statin và thuốc chống kết tập tiểu cầu được trình bày tại Hình S5.
Tại thời điểm thử nghiệm trước phân nhóm ngẫu nhiên, nồng độ LDL trung bình là 1,84±0,74 mmol/L, và 102 bệnh nhân (51,0%) đạt mục tiêu điều trị. Huyết áp tâm thu trung bình là 125,6±16,9 mmHg, với 159 bệnh nhân (79,5%) đạt được mục tiêu điều trị. Huyết áp và nhịp tim lúc tham gia, trước thử nghiệm ngẫu nhiên và giai đoạn theo dõi được trình bày trong Bảng S4 của bài công bố trước.
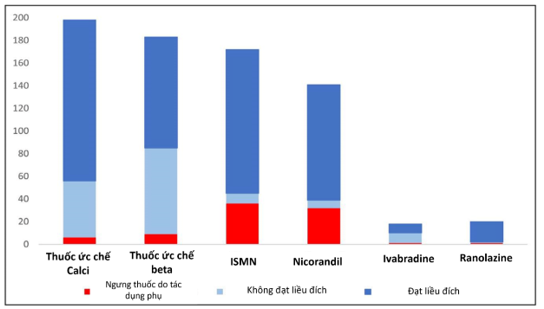
Hình 3: Thuốc chống đau thắt ngực: Số lượng bệnh nhân được điều trị trên mỗi nhóm thuốc, đạt liều đích và ngưng thuốc do tác dụng phụ
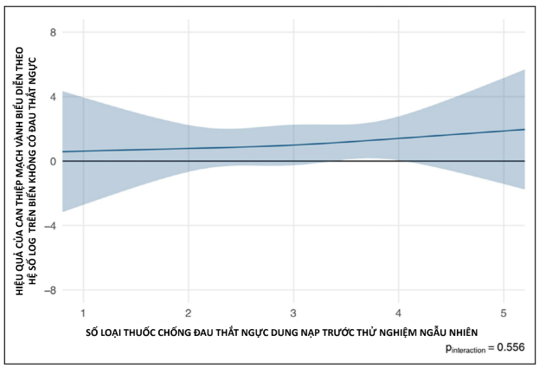
Hình 4: Thống kê hồi quy thể hiện mối tương quan giữa số lượng các thuốc chống đau ngực và hồi quy logistic khi không có triệu chứng đau ngực.
Bảng 4: Liệu pháp Statin trong thử nghiệm ORBITA
| Thuốc | Số bệnh nhân đã bắt đầu dùng thuốc
N=200 |
Số bệnh nhân đạt được liều đích | Số bệnh nhân ngưng thuốc | Số bệnh nhân ngưng thuốc vì tác dụng phụ | Tác dụng phụ | Số bệnh nhân dung thuốc giai đoạn theo dõi |
| Tất cả loại Statins | 196 (98.0) | 171(87,2) | 5 (2,6) | 4 (2,0) | Mất ngủ (1), đau dạ dày (1), đau chân (1), mệt mỏi (1) | 192 (98,0) |
| Atorvastatin | 181 (90,5) | 171 (94,5) | 7 (3,9) | 4 (2,2) | Đau cơ (3), mệt mỏi (1) | 171 (95,0) |
| Rosuvastatin | 19 (9,5) | 0 (0,0) | 3 (15,8) | 3 (15,8) | Mất ngủ (1), đau dạ dày (1), đau chân (1) | 18 (94,7) |
4. Bàn luận:
Phân tích về liệu pháp tối ưu hóa trong điều trị nội khoa của thử nghiệm ORBITA trong thời gian 12 tuần, chúng tôi thật sự có thể đạt được hiệu quả khi dùng thuốc tối ưu theo các hướng dẫn. Liệu pháp chống đau thắt ngực được khởi trị và tăng dần liều trên hầu hết bệnh nhân. Các thuốc như Amplodipin, Bisoprolol, Ranolazine và Ivabradine được dung nạp tốt trong khi Isosorbide mononitrate và Nicorandil thường đi kèm với tác dụng phụ hơn so với các thuốc khác. Statin thì dung nạp tốt và chỉ gây tác dụng phụ ở phần nhỏ bệnh nhân.
4.1. Liệu pháp chống đau thắt ngực trong những thử nghiệm của can thiệp mạch vành (PCI):
Từ kỉ nguyên nong mạch vành bằng bóng, thử nghiệm về can thiệp mạch vành đầu tiên ở bệnh nhân đau thắt ngực là nghiên cứu ACME (So sánh phương pháp nong mạch vành với điều trị nội khoa) đã sử dụng tiếp cận theo bậc thang về liệu pháp dùng thuốc trong giai đoạn kiểm soát. Liệu pháp dùng thuốc đạt được tương đối thấp tại thời điểm 6 tháng, 59% bệnh nhân dùng nitrates, 50% bệnh nhân dùng ức chế beta, 71% bệnh nhân dùng ức chế kênh calci trong giai đoạn kiểm soát và thấp hơn trong giai đoạn điều trị. Đã có nhiều thử nghiệm theo dõi trên dân số bệnh vành mạn, tuy nhiên, tầm quan trọng của việc tối ưu hoá điều trị thuốc được nhấn mạnh và tổng hợp trong thử nghiệm COURAGE (Đánh giá kết cục lâm sàng của liệu pháp tái tưới máu mạch vành và điều trị nội khoa tíchcực). Trong giai đoạn thử nghiệm ngẫu nhiên, có 67,4% bệnh nhân được điều trị thuốc nitrate, tỉ lệ dung thuốc ức chế beta và ức chế kênh calci lần lượt là 86,8% và 41,4%. Liệu pháp dùng thuốc trong nghiên cứu FAME 2 (Fractional Flow Reserve Versus Angiography for Multivessel Evaluation 2) có kết quả còn thấp hơn, trong đó có 76,7% bệnh nhân dùng ức chế beta, chỉ có 23,1% dùng ức chế kênh calci, còn thuốc nitrate không được đề cập trong nghiên cứu này. Gần đây, nghiên cứu lâm sàng ISCHEMIA so sánh giữa chiến lược điều trị nghiêm ngặt từ ban đầu hay điều trị bảo tồn ở bệnh nhân thiếu máu cục bộ từ trung bình đến nặng. Việc tối ưu hoá điều trị trong thử nghiệm này cho thấy rất phức tạp nhưng thử nghiệm đã cố gắng trong việc kiểm soát tối ưu thuốc điều trị. Kết quả cho thấy có 81% bệnh nhân được sử dụng ức chế beta và 30,2% dung ức chế calci lúc tham gia nghiên cứu và có tỉ lệ tương tự trong giai đoạn theo dõi.
Phân tích này đã chứng minh rằng bệnh nhân trong thử nghiệm ORBITA được điều trị thuốc chống đau thắt ngực ở mức độ cao hơn so với các thực hành lâm sàng hay thử nghiệm can thiệp mạch vành khác. Điều này có thể do nhiều lý do khác nhau. Thứ nhất, để đạt được liệu pháp tối ưu hoá dùng thuốc cần có thiết kế nghiên cứu với kế hoạch và quy trình nghiêm ngặt khi điều trị, đánh giá đáp ứng và những thay đổi thì cần thiết. Thứ hai, đội ngũ đánh giá cần được đào tạo tốt, bệnh nhân phải có mong muốn tiếp nhận quy trình điều trị. Tuy nhiên, điều đáng chú ý là thời gian thử nghiệm có thể tác động đến sự duy trì và tuân thủ điều trị. Mức độ can thiệp điều trị có thể dễ dàng đạt được trong thử nghiệm có thời gian theo dõi ngắn hạn, ví dụ trong thử nghiệm ORBITA. Điều này có thể được cân nhắc khi so sánh với các thử nghiệm khác và khi áp dụng trên thực hành lâm sàng.
Sự hiệu quả của phương pháp can thiệp mạch vành ngày càng cao trong các thử nghiệm lâm sàng có thể phụ thuộc vào liệu pháp điều trị nền đã được thiết lập trước đó. Đối với các mục tiêu mang tính chủ quan, ví dụ sự cải thiện triệu chứng, hiệu quả của bất kì phương pháp trị liệu nào cũng bao gồm sự kết hợp thành phần giả dược và yếu tố thể chất. Ở bệnh nhân bệnh mạch vành mạn tất cả các thử nghiệm ngẫu nhiên, mù đôi khi so sánh tái tưới máu với điều trị thuốc đều cho thấy tái tưới máu cải thiện triệu chứng đau ngực. Giả dược có thể đem lại một vài hiệu quả nhưng hiệu quả của phương pháp can thiệp mạch vành tăng lên ở các bệnh nhân trước đó được điều trị thuốc ở mức độ thấp. Hiệu quả điều trị của liệu pháp tối ưu hóa khi dung thuốc chống đau thắt ngực trong thử nghiệm ORBITA có thể làm giảm hiệu quả của phương pháp can thiệp mạch vành. Có thể vì kết quả đó, nong mạch vành qua da chỉ chứng minh tính hiệu quả giảm triệu chứng một cách tối thiểu ở nhóm kiểm soát bằng giả dược từ những bệnh nhân hết đau ngực và có những tác dụng phụ ngắn hạn và dài hạn nhỏ nhưng không đáng kể.
Hiện tượng này có thể tương đồng với dữ liệu từ các thử nghiệm triệt đốt thần kinh giao cảm thận. Trong những thử nghiệm nhãn mở thực hiện cắt bỏ dây thần kinh thận, bệnh nhân có mức độ sử dụng thuốc hạ huyết áp thấp thì tác động của phương pháp triệt đốt thần kinh giao cảm có thể thấy rõ ràng. Sau đó, thử nghiệm đầu tiên có đối chứng ở những bệnh nhân điều trị hạ áp tích cực cho thấy hiệu quả của phương pháp này rất thấp và không có ý nghĩa thống kê. Gần đây, liệu pháp triệt đốt thần kinh giao cảm thận được áp dụng ở bệnh nhân không dùng thuốc hạ áp cho thấy có tính hiệu quả cao. Do đó, những dữ liệu lâm sàng gợi ý tác động của phương pháp can thiệp có thể bị khuếch đại ở các bệnh nhân điều trị dùng thuốc hạ áp ở mức thấp, qua đó có thể làm tăng tính hiệu quả của thủ thuật trong điều trị.
Ngoài ra, nếu bệnh nhân đau thắt ngực ổn định có đáp ứng tốt với thuốc chống đau ngực, chúng tôi chắc rằng triệu chứng đau ngực liên quan đến bệnh mạch vành. Tuy nhiên, nếu đau ngực không cải thiện mặc dù đã dùng nhiều thuốc chống đau ngực, có khả năng những triệu chứng này không do tim. Do đó, các bệnh nhân có đáp ứng tốt với thuốc chống đau ngực thì có thể cải thiện triệu chứng tốt nhất khi được tái tưới máu.
Kết quả từ nghiên cứu ORBITA cho thấy không có mối liên hệ giữa số lượng thuốc chống đau ngực trước giai đoạn phân nhóm ngẫu nhiên và hiệu quả của can thiệp mạch vành trong thử nghiệm có đối chứng. Điều này có thể giải thích do tần suất tối ưu các thuốc nội khoa ở mức cao (97,5% bệnh nhân dùng ≥ 2 thuốc trong giai đoạn thử nghiệm ngẫu nhiên). Do đó, có sự khác biệt không đầy đủ về thuốc trên dân số thử nghiệm để kiểm tra đầy đủ về mối liên hệ này.
4.2. Ý nghĩa lâm sàng:
Trong thực hành lâm sàng, bệnh nhân thường không được điều trị thuốc đầy đủ trước khi can thiệp mạch vành qua da. Trong một nghiên cứu thực hiện ở nước Anh, chỉ có 32% bệnh nhân được dùng 2 thuốc chống đau ngực trước khi tiến hành can thiệp, và 9% bệnh nhân không dùng bất kỳ thuốc chống đau ngực nào. Điều này có thể vì lo ngại về khả năng dung nạp thuốc, việc dùng nhiều thuốc và các tác dụng phụ. Việc khởi trị và tăng liều các thuốc chống đau thắt ngực được cho rằng khá nghiêm ngặt và không thực tế trên thực hành lâm sàng hiện nay. Bên cạnh đó, bệnh nhân và bác sĩ có thể cân nhắc can thiệp trước vì đơn giản, dễ dàng tiếp cận và được ưu chuộng hơn. Chúng tôi chứng minh rằng trong khoảng thời gian 12 tuần thử nghiệm lâm sàng, liệu pháp tối ưu hóa điều trị nội khoa được dung nạp tốt ở hầu hết bệnh nhân và hiếm gặp các trường hợp tác dụng phụ dẫn đến việc ngưng thuốc. Đặc biệt, Amlodipine và Bisoprolol có thể được dung nạp tốt trong điều trị so với Nicorandil và Isosorbide mononitrate do thường gặp tác dụng hơn. Với kết quả của thử nghiệm ISCHEMIA, nhà lâm sàng nên tự tin kê đơn và tăng liều thuốc chống đau thắt ngực. Tuy nhiên trong thực hành lâm sàng, khi bệnh nhân không muốn dùng trên 3 loại thuốc trong thời gian dài thì bác sĩ nên cân nhắc phươngpháp can thiệp mạch vành. Thử nghiệm ORBITA-2 sẽ giải quyết câu hỏi này bằng cách nghiên cứu hiệu quả phương pháp can thiệp mạch vành ở bệnh nhân đang dùng thuốc chống đau ngực.
4.3. Hạn chế của nghiên cứu:
Trong thử nghiệm ORBITA, tương tác giữa bệnh nhân và bác sĩ nhiều hơn và lý tưởng hơn so với trong thực hành lâm sàng. Tham vấn qua điện thoại từ 2-3 lần tuần có thể giúp bệnh nhân tuân thủ điều trị hơn, điều này có thể khó đạt được trong thực tiễn. Tuy nhiên, tần suất tương tác cần thiết để hoàn thành giai đoạn tối ưu hoá dùng thuốc trong vòng 6 tuần để bảo đảm rằng thử nghiệm là khả thi và có thể chấp nhận. Trong thực hành lâm sàng, tham vấn nên được phân bổ trong thời gian dài hơn để đạt được hiệu quả tương đương.
Thử nghiệm ORBITA đã cho thấy tính khả thi của việc tăng liều trong liệu pháp nội khoa trong thực hành lâm sàng với giai đoạn theo dõi khá ngắn. Có 230 bệnh nhân tham gia nghiên cứu, 5 bệnh nhân bỏ trước giai đoạn thử nghiệm ngẫu nhiên vì tác dụng phụ của thuốc. Điều đó cho thấy 200 bệnh nhân có thể được chuẩn bị với điều trị tích cực hơn so với dân số lớn hơn. Điều trị ở mức độ cao có thể dẫn tới kém dung nạp và duy trì trong các thử nghiệm dài hạn và trên dân số lớn ngoài nghiên cứu.
Bệnh nhân và bác sĩ có thể biết được thuốc sử dụng trong thử nghiệm ORBITA. Điều này có thể ảnh hưởng đến báo cáo về tác dụng phụ. Bởi vì đây là thử nghiệm lâm sàng tại Anh quốc với dịch vụ chăm sóc y tế quốc gia, bệnh nhân không cần chi trả cho việc sử dụng thuốc. Điều này có thể không có ở tất cả hệ thống chăm sóc sức khoẻ và gây giới hạn tính khả thi khi áp dụng trong thực hành lâm sàng trên thế giới. Bên cạnh đó, Nicorandil và Ivabradine không được cấp phép là thuốc điều trị đau thắt ngực tại Mỹ.
5. Kết luận:
Thử nghiệm ORBITA cho thấy liệu pháp nội khoa tối ưu với thuốc chống đau thắt ngực, statin và thuốc chống kết tập tiểu cầu kép có thể đạt được và dung nạp tốt ở hầu hết bệnh nhân trong khoảng thời gian 12 tuần. Với quy trình khởi trị và tăng liều thuốc chống đau thắt ngực, liệu pháp tối ưu hóa điều trị nội khoa thật sự có thể đạt các hiệu quả trên lâm sàng. Những nghiên cứu trong tương lai nên được thực hiện để đánh giá hiệu quả của quy trình với thời gian theo dõi dài hạn./.







