TÓM TẮT
Các thuốc lợi tiểu thiazide (TLTT) được khuyến cáo chọn lựa đầu tiên trong điều trị tăng huyết áp (THA) và là một trong những thuốc được kê toa thường xuyên nhất trên thế giới.
Rik H.G. Olde Engberink, Wijnanda J. Frenkel, Bas van den Bogaard,
Lizzy M. Brewster, Liffert Vogt, Bert-Jan H. van den Born
Dịch: ThS.BS. Đoàn Nguyễn Minh Thiện
BV ĐHYD TP.HCM
Dựa trên cấu trúc phân tử của nó, các thuốc lợi tiểu thiazide có thể được chia thành 2 nhóm là các thuốc lợi tiểu thiazide (thiazide-type – TT) và các thuốc lợi tiểu giống thiazide (thiazide-like – TL). Các TLTT nhóm TL có thời gian bán thải kéo dài lâu hơn so với TT và chứng tỏ được tác dụng dược lý mạnh hơn, từ đó có thể tạo nên ảnh hưởng đến nguy cơ tim mạch một cách khác biệt. Trong phân tích tổng hợp này, chúng tôi so sánh các tác động của TT và TL trên các biến cố và tỉ lệ tử vong do tim mạch. Các nghiên cứu có đối chứng, phân nhóm ngẫu nhiên trên những bệnh nhân (BN) THA trong đó có sự so sánh giữa TT và TL với giả dược hoặc các thuốc điều trị THA và có thời gian theo dõi hơn 1 năm sẽ được đưa vào trong phân tích tổng hợp này. Tiêu chí chính là các biến cố tim mạch; các tiêu chí phụ bao gồm các biến cố mạch vành, suy tim, các biến cố mạch máu não và tử vong do mọi nguyên nhân. Phân tích hồi quy tổng hợp được sử dụng để xác định các yếu tố gây nhiễu và điều chỉnh theo sự giảm huyết áp đo được. Có 21 nghiên cứu với > 480.000 BN-năm đã được đưa vào trong nghiên cứu tổng hợp này. Các tiêu chí không bị ảnh hưởng bởi tuổi, giới tính và chủng tộc trong các nghiên cứu được xem xét, trong khi đó mức độ giảm huyết áp nhiều hơn đi kèm một cách có ý nghĩa thống kê với sự giảm đi nhiều hơn nữa các yếu tố nguy cơ (P < 0,001). Khi hiệu chỉnh cho những khác biệt về mức độ giảm huyết áp văn phòng giữa các nghiên cứu, TL làm giảm thêm 12% các biến cố tim mạch (P = 0,049) và 21% nguy cơ suy tim (P = 0,0023) khi so sánh với TT. Tỉ lệ bị các tác dụng phụ của thuốc cũng đã được so sánh giữa TT, TL và các thuốc điều trị THA. Kết quả từ phân tích của chúng tôi gợi ý rằng bằng chứng hiện tại tốt nhất dường như ủng hộ chọn lựa TL khi có chỉ định TLTT trong điều trị THA.
Từ khóa:Huyết áp, bệnh tim mạch, thuốc lợi tiểu, suy tim, tăng huyết áp, thiazide
DẪN NHẬP
Các thuốc lợi tiểu thiazide (TLTT) được khuyến cáo một cách rộng rãi là thuốc đầu tiên sử dụng để điều trị THA với > 48 triệu toa thuốc sử dụng hydrochlorothiazide ở Mỹ trong năm 2011. 1-3 Các nghiên cứu lâm sàng đã chứng minh rằng TLTT làm giảm tỉ lệ bệnh tật và tử vong cho những BN THA khi sử dụng đơn trị liệu hoặc kết hợp với các thuốc chẹn thụ thể bêta, thuốc ức chế men chuyển và thuốc chẹn kênh canxi. 4 Các TLTT được phân thành 2 nhóm TT và TL dựa trên cấu trúc phân tử của chúng, trong đó cho đến nay TT là nhóm được ghi toa nhiều nhất trong nhóm TLT ở Mỹ. 5,6 TT và TL khác nhau về phương diện đặc tính dược lực học và dược động học, và do vậy có thể tạo nên các tác động khác biệt có phụ thuộc hay không phụ thuộc vào huyết áp. Nhóm TL mà ví dụ như chlorthalidone có thời gian bán thải kéo dài hơn so với nhóm TT, do đó tạo nên hiệu quả hạ áp 24 giờ tốt hơn, đặc biệt là về đêm. 7 Hơn nữa, bằng chứng thực nghiệm gợi ý rằng TL có tác động mạnh hơn trên hệ thống tim mạch thông qua việc làm giảm kết tập tiểu cầu và tính thấm mạch máu. 8,9 Trên cơ sở các điểm vừa nêu trên, có thể nhận thấy, so với các thuốc TT, các thuốc TL có thể tạo nên tác động trên bệnh tim mạch một cách khác biệt hơn. Do thiếu các nghiên cứu tiền cứu so sánh giữa TT và TL, nên vẫn còn nhiều tranh cãi về sự thay thế vai trò của nhau giữa 2 nhóm thuốc này trong việc làm giảm các nguy cơ tim mạch. Các nghiên cứu tiền cứu trước đây đã tập trung trên các điểm khác biệt nhau giữa hydrochlorothiazide và chlorthalidone và cho thấy các kết quả còn xung đột nhau. 10,11 Phân tích tổng hợp của các nghiên cứu tiền cứu mà có so sánh một cách gián tiếp giữa hydrochlorothiazide và chlorthalidone đã kết luận rằng điều trị với chlorthalidone gây ra ít biến cố tim mạch hơn so với điều trị bằng hydrochlorothiazide. 12 Do các khác biệt về đặc tính dược động học và dược lực học có thể không giới hạn cho hydrochlorothiazide và cả chlorthalidone, nên chúng tôi so sánh các tác động của TT và TL trên các tiêu chí tim mạch. Để điều chỉnh cho các liều lượng thuốc không tương đương, chúng tôi gắn kết thêm tác động điều trị THA của TT và TL vào việc làm giảm nguy cơ tim mạch có được.
PHƯƠNG PHÁP
Tiêu chí chính của phân tích tổng hợp này là so sánh hiệu quả của TT và TL trên các biến cố tim mạch, mạch vành, suy tim, các biến cố mạch máu não và tỉ lệ tử vong do mọi nguyên nhân ở nhóm BN THA người lớn (huyết áp > 140/90 mmHg).
NGUỒN DỮ LIỆU NGHIÊN CỨU
Trong phân tích tổng hợp này, chúng tôi đi theo các hướng dẫn PRISMA (Preferred Reporting Items for Systematic Reviews and Meta-Analyses). Chúng tôi cũng đã tìm kiếm các nghiên cứu lâm sàng mà trong đó có sử dụng TLTT là chọn lựa đầu tiên trong điều trị THA trên các thư viện của Medline, Embase và Cochrane. Nhóm nghiên cứu điện tử được thiết lập bởi nhân viên thư viện y khoa và được tổng hợp bởi 2 tác giả (R.H.G.O.E., W.J.F.) đã được huấn luyện về các nghiên cứu tổng hợp. Ngoài ra, nguồn tài liệu tham khảo của các phân tích tổng hợp về TLTT đã được xuất bản trước đây cũng được sử dụng để tìm kiếm các nghiên cứu lâm sàng đủ điều kiện. 4,12 Bài báo được đánh giá lúc ban đầu dựa trên tiêu đề và tóm tắt. Các báo cáo ca lâm sàng, các hướng dẫn, các bài xã luận và các bài tổng quan, cũng như là các tóm tắt có sự kết hợp tiêu đề và tóm tắt mà không có những thông tin liên quan đã bị loại trừ.
CHỌN LỰA NGHIÊN CỨU
Trong bài tổng quan này, chúng tôi xét đến các nghiên cứu có đối chứng, phân nhóm ngẫu nhiên phân tích các ảnh hưởng của TT hoặc TL trên các biến cố tim mạch hoặc tử vong ở những BN ≥18 tuổi. Chúng tôi cũng xét đến các nghiên cứu có sử dụng giả dược hoặc thuốc điều trị THA trong nhóm chứng. Các nghiên cứu được xét đến nếu như BN có huyết áp tâm thu trung bình ≥140 mmHg, huyết áp tâm trương trung bình ≥90 mmHg hoặc đang sử dụng thuốc điều trị THA. Điều trị bao gồm TT hoặc TL được sử dụng trong bước điều trị đầu tiên theo phác đồ được chuẩn hóa về liều lượng hoặc có thêm thuốc điều trị huyết áp. Thời gian theo dõi tối thiểu 1 năm được cho là thích hợp để nghiên cứu tác động của các chế độ điều trị THA khác nhau trên các tiêu chí tim mạch và tử vong. Hai nhà nghiên cứu (W.J.F. và B.v.d.B) đánh giá nghiên cứu một cách độc lập nhau. Các bất đồng đã được giải quyết thông qua buổi thảo luận cuối cùng với tác giả thứ 3 (B.J.J.v.d.B.).
TRUY XUẤT DỮ LIỆU VÀ ĐÁNH GIÁ CHẤT LƯỢNG
Dữ liệu được truy cứu bằng cách sử dụng bảng truy vấn dữ liệu chuẩn. Việc truy xuất dữ liệu được thực hiện bởi 2 nhà nghiên cứu độc lập (W.J.F. và R.H.G.O.E). Chúng tôi truy xuất dữ liệu dựa trên các yếu tố nhân khẩu học chính, ví dụ như tuổi, giới tính, BMI, huyết áp nền, chủng tộc, tỉ lệ mắc bệnh tim mạch và đái tháo đường (ĐTĐ), và các đặc tính nghiên cứu ví dụ như kích cỡ mẫu, thời gian theo dõi trung bình, phân nhóm điều trị, năm xuất bản, các định nghĩa các biến cố tim mạch và các tiêu chuẩn bao gồm. Ngoài ra, chúng tôi thu thập dữ liệu dựa trên các biến đổi huyết áp và biến cố tim mạch. Do những khác biệt trong định nghĩa tiêu chí giữa các nghiên cứu, chúng tôi đã tính toán các thông số đo lường tiêu chí được xác định trước bằng cách sử dụng dữ liệu đã được báo cáo bởi các tác giả của nghiên cứu mà chúng tôi đã chọn. Trong phân tích tổng hợp này, biến cố tim mạch được xác định là một tập hợp của các biến cố mạch máu não, các biến cố mạch vành và suy tim. Các biến cố mạch máu não được xác định bao gồm có đột quỵ và cơn thoáng thiếu máu não, trong khi các biến cố mạch vành bao gồm nhồi máu cơ tim và đột tử. Chúng tôi không tính đến cơn đau thắt ngực, bệnh động mạch ngoại vi, các trường hợp có phẫu thuật bắc cầu mạch vành, tái thông mạch vành, các thủ thuật tim mạch khác và tăng huyết áp gia tốc do các khác biệt về định nghĩa và biến cố báo cáo hoặc do chúng chỉ được báo cáo trong một vài nghiên cứu. Các biến cố bất lợi được xác định đó là sự ngưng sử dụng thuốc do các tác dụng phụ hoặc các biến cố bất lợi nghiêm trọng. Trong các nghiên cứu riêng biệt, nguy cơ sai lệch được đánh giá theo phương pháp phát sinh chuỗi ngẫu nhiên, che dấu việc xếp nhóm, các cá nhân và người tham gia nghiên cứu, đánh giá tiêu chí nghiên cứu, dữ liệu tiêu chí chưa hoàn tất và thông báo chọn lọc đều được thực hiện theo phương pháp làm mù.
KẾT QUẢ
Mô tả nghiên cứu
Có tổng cộng 3.712 thông tin liên quan được tìm thấy sau khi dò tìm trên Medline, Embase và Cochrane, và 350 bài báo đã được xem xét; 21 nghiên cứu, bao gồm 25 so sánh. Có 17 nghiên cứu so sánh TT với giả dược (8 nghiên cứu, với tổng cộng thời gian theo dõi 105.053 người/năm) hoặc các thuốc điều trị THA khác (9 nghiên cứu, tổng cộng thời gian theo dõi 167.181 BN/năm), trong khi đó có 8 nghiên cứu so sánh giữa TL với giả dược (3 nghiên cứu, tổng thời gian theo dõi 30.978 BN/năm) hoặc với thuốc điều trị THA khác (5 nghiên cứu, tổng cộng 201.205 BN/năm). Giá trị bình quân gia quyền của các tuổi trung bình qua các nghiên cứu tỏ ra thấp hơn trong những nghiên cứu có nhóm thuốc TT (60 và 68 tuổi) khi so sánh với các nghiên cứu có sử dụng TL. Trong các nghiên cứu, tỉ lệ trung bình của nam trong các nghiên cứu có sử dụng TT tỏ ra cao hơn (58% và 50%). Có 12 nghiên cứu trong tổng số 21 nghiên cứu có chủng tộc chiếm 73% tất cả các đối tượng. Trên cơ sở những số liệu này, tỉ lệ nhiều người da trắng trong những nghiên cứu có sử dụng TT cao hơn (91%) so với những nghiên cứu sử dụng TL (63%). Các nghiên cứu có sử dụng TL có tỉ lệ mắc mới trung bình mỗi năm của các biến cố tim mạch thấp hơn (1,4%) khi so với những nghiên cứu sử dụng TL (3,3%). Điều trị bằng TT làm giảm huyết áp nhiều hơn là điều trị với TL khi so sánh với giả dược. Mức độ giảm huyết áp trung bình không tính đến giả dược qua tất cả các nghiên cứu sử dụng TT là 14,5/6,7 mmHg (HA tâm thu/HA tâm trương), trong khi đó, mức độ giảm trung bình của HA trong những nghiên cứu sử dụng TL là 1,0/4,6 mmHg. Hiệu quả điều trị THA của TT và TL có thể so sánh được với nhóm chứng được điều trị với các thuốc THA khác. Các nghiên cứu về TT đã cũ kỹ khi so sánh với các nghiên cứu có sử dụng TL. Thời gian theo dõi trung bình có thể so sánh được giữa các nghiên cứu có sử dụng TT (4,3 năm: SD, 0,9) và TL (4,2 năm; SD, 1,0).
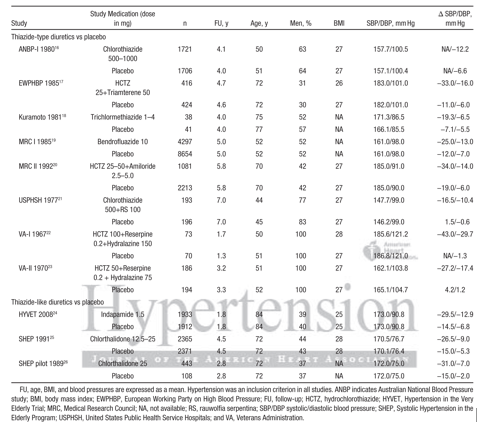
Bảng 1:Đặc điểm của các nghiên cứu được đưa ra, tổng hợp các nghiên cứu của TT và TL so với Placebo (chụp từ tài liệu gốc)
Phân tích sơ bộ
So với giả dược, TT (RR, 0,67 [0,56 – 0,81]; I2 = 37% ) và TL (RR, 0,67 [0,60–0,75]; I2=0%) làm giảm một cách có ý nghĩa thống kê nhiều biến cố tim mạch (Hình S2). Hơn nữa, TT và TL làm giảm một cách đáng kể các biến cố mạch máu não (TT: RR, 0,52 [0,38–0,69]; I2=25% và TL: RR, 0,68 [0,57–0,80]; I2=0%) và suy tim (TT: RR, 0,36 [0,16–0,84]; I2=14% and TL: RR, 0,47 [0,36–0,61]; I2=0%) khi so sánh với giả dược. Ngược lại với TT, điều trị với TL cũng làm giảm đáng kể các biến cố mạch vành (RR, 0,76 [0,61–0,96]; I2=0%) và tỉ lệ tử vong do mọi nguyên nhân (RR, 0,84 [0,74–0,96]; I2=0%).
Kế tiếp, chúng tôi so sánh TLTT với các nghiên cứu có sử dụng thuốc điều trị THA khác như là nhóm chứng. TT không chứng tỏ được lợi ích đáng kể trên bất kỳ các biến cố nào. Tuy nhiên, TL làm giảm suy tim một cách hiệu quả hơn (RR, 0,71 [0,53–0,95]; I2=91%), và chứng tỏ làm giảm nguy cơ tương tự các biến cố tim mạch (RR, 0,86 [0,72–1,04]; I2=88%), các biến cố mạch máu não (RR, 0,93 [0,86–1,01]; I2=0%), các biến cố mạch vành (RR, 1,01 [0,95–1,07]; I2=0%), và tỉ lệ tử vong do mọi nguyên nhân (RR, 1,00 [0,95–1,05]; I2=0%) khi so sánh với các nghiên cứu có sử dụng cách thuốc điều trị THA khác như là nhóm chứng. Chúng tôi không thể tiến hành các phân tích riêng biệt được phân nhóm về mặt chủng tộc do thiếu số liệu. Những phân tích độ nhạy không tạo ra bất cứ sự thay đổi nào đáng kể trong hiệu quả điều trị.
Hồi quy tổng hợp
Tuổi, giới tính, chủng tộc, thời gian theo dõi và tỉ lệ mắc mới hằng năm của các biến cố tim mạch không ảnh hưởng đáng kể đến nguy cơ của tất cả các biến cố. Sự khác biệt về huyết áp trung bình vào lúc cuối của nghiên cứu giữa nhóm điều trị và nhóm chứng ảnh hưởng đáng kể đến nguy cơ của tất cả các biến cố. Sự khác biệt huyết áp lơn hơn vào cuối quá trình nghiên cứu đi kèm với sự giảm nhiều hơn của các biến cố tim mạch (p < 0,001), các biến cố mạch vành (p = 0,025), các biến cố mạch máu não (p < 0,001), suy tim (p = 0,01), và tỉ lệ tử vong do mọi nguyên nhân (p = 0,001).
Phân tích có điều chỉnh theo huyết áp
Khi điều chỉnh cho những thay đổi theo huyết áp, TLTT không làm giảm thêm các biến cố tim mạch (RR, 1,00 [0,91–1,09]) và suy tim (RR, 0,90 [0,68–1,21]), trong khi điều trị với TL làm giảm đáng kể các biến cố tim mạch (RR, 0,88 [0,79–0,98]) và suy tim (RR, 0,71 [0,57–0,89]) độc lập với mức huyết áp. Như vậy, nguy cơ bị các biến cố tim mạch trong nhóm sử dụng TL thấp hơn 12% so với nhóm sử dụng TT (p = 0,049), còn nguy cơ suy tim thấp hơn 21% (p = 0,023). Hơn nữa, đường thẳng hồi quy của nhóm sử dụng TL có độ dốc đáng kể hơn so với bên nhóm sử dụng TT khi xét về các biến cố tim mạch (p = 0,028). TT và TL không chứng tỏ được làm giảm nguy cơ bị các biến cố mạch vành, các biến cố mạch máu não và tỉ lệ tử vong do mọi nguyên nhân độc lập với huyết áp.
Khi phân tích độ nhạy, tác dụng đáng kể có lợi của TL trên các biến cố tim mạch biến mất, trong khi đó tác dụng có lợi trong điều trị suy tim vẫn còn. Nếu như nhánh nghiên cứu đã được kết thúc sớm là doxazosin trong nghiên cứu ALLHAT đã bị loại trừ (P = 0,117) hoặc phân tích nhánh nghiên cứu chỉ gồm những người tham gia không phải da đen, được điều trị với chlorthalidone, amlodipine và lisinopril (P = 0,160), lợi ích đáng kể về các biến cố tim mạch sẽ mất đi. Tuy nhiên, so với TT, TL vẫn có lợi hơn trong việc làm giảm suy tim khi loại trừ nhóm BN có sử dụng doxazosin trong nghiên cứu ALLHAT (P = 0,012) hoặc phân tích nhánh nghiên cứu chỉ gồm những người tham gia không phải da đen, được điều trị với chlorthalidone, amlodipine và lisinopril trong nghiên cứu ALLHAT (P = 0,039). Khi chỉ xét đến các nghiên cứu mù đôi, lợi ích của TL trên suy tim vẫn còn (P = 0,012), nhưng không có lợi đối với các biến cố tim mạch (P = 0,182). Do đó, sau khi loại trừ những nghiên cứu gồm những BN với độ tuổi trung bình > 75 tuổi, lợi ích của TT trên suy tim vẫn duy trì (P = 0,018), trong khi đó không thấy còn lợi ích trên các biến cố tim mạch (P = 0,146).
Phân tích có điều chỉnh theo thuốc
Trong các nghiên cứu so sánh TLT với các thuốc chẹn kênh canxi, điều trị với TL ít gây ra các biến cố tim mạch và suy tim hơn, trong khi đó, các nghiên cứu so sánh TT với nhóm chẹn kênh canxi không chứng minh được khác biệt có ý nghĩa thống kê về hiệu quả điều trị. Các kết quả tương tự cũng đã được tìm thấy khi chỉ phân tích các thuốc nhóm dihydropyridine hoặc khi phân tích giới hạn đến suy tim nằm viện. Khi so sánh với cá thuốc ức chế men chuyển, điều trị với TT đi kèm với nguy cơ bị các biến cố tim mạch cao hơn, trong khi TL chứng tỏ làm giảm nguy cơ các biến cố tim mạch tương tự.
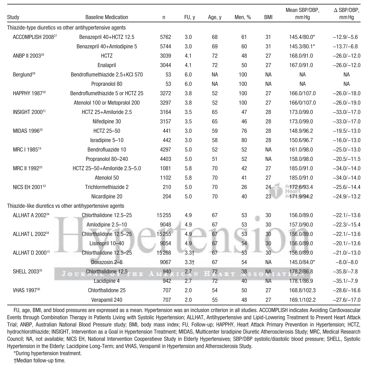
Bảng 2:Đặc điểm của các nghiên cứu được đưa ra, tổng hợp các nghiên cứu của TT và TL so với các điều trị khác (chụp từ tài liệu gốc)
Các tác dụng không mong muốn
Có 17 nghiên cứu có báo cáo số liệu về các tác dụng không mong muốn. Khi so sánh TL với giả dược, 2 nghiên cứu đã báo các tác dụng không mong muốn. Tuy nhiên, trong nghiên cứu HYVET, 99% các tác dụng không mong muốn được cho là không có liên quan đến thuốc sử dụng trong nghiên cứu. Do chỉ có duy nhất 1 nghiên cứu so sánh các tác dụng không mong muốn của TL và giả dược, chúng tôi không thể ước lượng nguy cơ của các tác dụng không mong muốn khi so sánh TL và giả dược. Khi so sánh với các thuốc điều trị THA khác, TT (RR, 0,92 [0,74 – 1,15]) và TL (RR, 0,84 [0,68–1,03]) đã chứng tỏ gây ra một tỉ lệ tương tự các tác dụng không mong muốn khi mà đã đạt được các mức giảm huyết áp mục tiêu.
BÀN LUẬN
Phân tích tổng hợp này gợi ý rằng TL làm giảm nhiều hơn các nguy cơ tim mạch và suy tim khi so sánh với TT. Khi các mức huyết áp mục tiêu tương đương đạt được, điều trị với TL làm giảm 12% nguy cơ tim mạch và 21% nguy cơ suy tim so với điều trị bằng TT.
Do thiếu các nghiên cứu ngẫu nhiên có so sánh trực tiếp TT và TL, chúng tôi gộp các kết quả nghiên cứu so sánh TLTT với giả dược hoặc các thuốc điều trị THA khác trên tổng số 480.000 bệnh nhân-năm theo dõi. Do các BN không được phân bố ngẫu nhiên vào điều trị TT hay TL, các quần thể nghiên cứu khác nhau về các đặc tính cơ bản. Tuy nhiên, phân tích hồi quy tổng hợp chứng minh có những khác biệt về tuổi, giới tính, chủng tộc và tỉ lệ mắc mới hằng năm của các biến cố tim mạch giữa các nghiên cứu đã không ảnh hưởng một cách khác biệt đến các tiêu chí tim mạch.
Các kết quả của chúng tôi phù hợp với phân tích tổng hợp trước đây về việc làm giảm nhiều hơn các biến cố tim mạch trong nhóm sử dụng chlorthalidone khi so với hydrochlorothiazide bằng cách sử dụng mạng phân tích hồi quy tổng hợp. 12 Do việc so sánh giữa chlorthalidone và hydrochlorothiazide trong cả 2 phân tích đều là gián tiếp, sư khác biệt trong các định nghĩa tiêu chí giữa các nghiên cứu có thể dẫn đến những khác biệt về các biến cố được báo cáo.12 Để đảm bảo sự tương thích của các nghiên cứu trong phân tích tổng hợp này, chúng tôi chỉ xét đến các biến cố tim mạch chính. Các thủ thuật can thiệp và các tiêu chí tim mạch phụ ví dụ như đau ngực do tim, bệnh động mạch ngoại vi hoặc THA gia tốc đã được loại trừ do có những khác biệt về mặt định nghĩa và biến cố được báo cáo.
Mặc dù các nhóm sử dụng giả dược là đồng bộ giữa các nghiên cứu, các thuốc THA khác nhau bao gồm thuốc chẹn thụ thể Beta, thuốc chẹn kênh canxi, thuốc ức chế men chuyển và thuốc chẹn thụ thể alpha đã được sử dụng như là các thuốc so sánh chủ động. Kết quả so sánh giữa giả dược và TT hoặc TL cho thấy tính không đồng bộ thấp (I2 < 50%), trong khi đó một vài so sánh giữa TT hoặc TL và nhóm cá thuốc điều trị THA khác đã cho thấy tính không đồng bộ đáng kể. Trong số các nghiên cứu sử dụng các thuốc điều trị THA khác như là nhóm chứng, các nhóm thuốc điều trị THA được phân bố một cách không đồng bộ giữa các so sánh với TT và TL. Ví dụ như nhóm thuốc chẹn thụ thể Beta đã được sử dụng gấp 4 lần như nhóm chứng trong những nghiên cứu có TT, trong khi đó không có sự so sánh nào giữa TL và nhóm thuốc chẹn thụ thể Beta. Tính không đồng nhất đáng kể trong phân tích có điều chỉnh theo thuốc mất đi, gợi ý rằng các nhóm thuốc điều trị THA khác nhau trong các so sánh này là nguyên nhân chính của tính không đồng nhất. So với các thuốc chẹn kênh canxi, TL làm giảm nhiều hơn các biến cố tim mạch và suy tim, trong khi đó TT có hiệu quả có thể so sánh được. Do các thuốc chẹn thụ thể kênh canxi nhóm dihydropyridine được cho là làm phù ngoại biên, khả năng gây biến cố dương tính giả với suy tim, suy tim phải nhập viện đã được phân tích tách biệt nhau. Mặc dù có những tiêu chuẩn chặt chẽ hơn, TL vẫn ưu thế trong việc làm giảm nguy cơ suy tim. So với các thuốc ức chế men chuyển, TT ít hiệu quả trong việc làm giảm các biến cố tim mạch, trong khi đó hiệu quả có thể so sánh được đối với TL.
Hiệu quả có lợi của TL trên các biến cố tim mạch và suy tim, độc lập với mức giảm HA văn phòng đạt được, có thể được giải thích tốt nhất bởi thời gian bán thải trừ kéo dài hơn của TL tạo nên hiệu quả hạ HA 24 giờ tốt hơn. Ví dụ như chế độ điều trị với 12,5 và 25mg hydrochlorothiazide đã cho thấy làm giảm HA 24 giờ ít hơn là các thuốc ức chế men chuyển, chẹn thụ thể angiotensin, thuốc chẹn thụ thể Beta và các thuốc chẹn kênh canxi, trong khi đó mức giảm HA văn phòng có thể so sánh được. Khi so sánh trực tiếp, hydrochlorothiazide có hiệu quả ngang bằng chlorthalidone trong việc làm giảm huyết áp văn phòng, nhưng ít hiệu quả trong việc làm giảm huyết áp 24 giờ, nhất là về đêm. 7 Do các số đo huyết áp trong các nghiên cứu lớn thường dựa trên số đo huyết áp văn phòng, nên hiệu quả làm giảm huyết áp 24 giờ của hydrochlorothiazide có thể bị bỏ qua nếu như chỉ đơn thuần dựa trên con số huyết áp văn phòng. Thời gian bán thải kéo dài hơn của TL có thể tạo nện sự cải thiện lợi niệu thải natri, giúp giải thích ưu thế của TL trong việc làm giảm suy tim. Ngoài ra, tác dụng đa hướng của TL có thể góp phần giúp làm giảm nhiều hơn nguy cơ bị các biến cố tim mạch và suy tim. 8,9
Do thời gian bán hủy kéo dài của TL, có thể tiên đoán được là các tác dụng không mong muốn sẽ tăng lên, đặc biệt là tần số xuất hiện các tác dụng phụ có liên quan đến các rối loạn cân bằng natri và kali. Trong phân tích tổng hợp này, chúng tôi đã theo dõi tỉ lệ mắc mới tương đương nhau của các tác dụng phụ đối với TL và TT trong quá trình làm giảm được huyết áp văn phòng có thể so sánh được. Điều này trái ngược với nghiên cứu hồi cứu trước đó đã chứng minh rằng chlorthalidone gây ra tỉ lệ mắc mới các rối loạn điện giải nhiều hơn khi so với hydrochlorothiazide. 11 Do liều khởi đầu trung bình của chlorthalidone (27,3mg) lớn hơn liều của hydrochlorothiazide (18,3mg), nên có thể xem như tỉ lệ mắc mới các tác dụng phụ nhiều hơn có liên quan đến sự khác biệt trong liều lượng sử dụng thuốc. 11 Điều này được ủng hộ bởi phân tích tổng hợp các nghiên cứu đối chứng ngẫu nhiên có liên quan đến chlorthalidone và hydrochlorothiazide đã cho kết luận rằng mức độ giảm kali máu khi sử dụng chlorthalidone theo liều lượng khuyến cáo hiện tại là tương đương với khi sử dụng hydrochorothiazide. 39 Ngoài ra, nghiên cứu bệnh-chứng ở những BN bị giảm natri máu đã cho thấy khi sử dụng hydrochlorothiazide và chlorthalidone ở liều tương đương nhau, nguy cơ làm giảm natri máu là tương đương nhau. 40
Hạn chế trong việc giải thích các kết quả của phân tích tổng hợp này là thiếu các nghiên cứu ngẫu nhiên so sánh trực tiếp hiệu quả của TL và TT trên các biến cố tim mạch. Sự so sánh của TL và TT do vậy sẽ không mang tính ngẫu nhiên và dẫn đến sai lệch. Tuy vậy, phân tích hồi quy tổng hợp không xác nhận có sự ảnh hưởng đáng kể nào của sự không đồng bộ về nhân chủng học giữa các nghiên cứu. Cuối cùng, trong phân tích độ nhạy, tác dụng có lợi của TL trên các biến cố tim mạch vẫn không có ý nghĩa thống kê. Tuy nhiên, vấn đề này cũng có thể là do sức mạnh bị giảm đi đáng kể sau khi loại trừ phần lớn số lượng BN. Tác động có lợi của TL trên suy tim vẫn có ý nghĩa trong tất cả các phân tích độ nhạy.
QUAN ĐIỂM
Hiện nay, TL được sử dụng khá ít hơn so với TT trong điều trị THA.6 Phân tích tổng hợp này cho thấy rằng hàng triệu người đang điều trị bằng TT có thể không đạt được chế độ điều trị tối ưu. Các nghiên cứu đối chứng ngẫu nhiên trong tương lai nên so sánh TT và TL để xác định hiệu quả của thuốc trên tiêu chí tim mạch. Ngoài ra, các nghiên cứu này nên xác định xem có hay không khả năng khác biệt trong việc cải thiện kiểm soát huyết áp 24 giờ và lợi tiểu natri, hoặc các tác động thêm vào của TL trên quá trình kết tập tiểu cầu làm nổi bật các điểm khác biệt của thuốc trong việc làm giảm các nguy cơ tim mạch. Mặc dù trong quá trình chờ đợi có thêm các bằng chứng hơn nữa, số liệu hiện có dường như là ủng hộ sử dụng TL là thuốc chọn lựa trong nhóm TLTT khi chỉ định cho BN THA, nhất là những BN có nguy cơ suy tim.
TÀI LIỆU THAM KHẢO
1. IMS Institute for Healthcare Informatics. The use of medications in the
United States: review 2011. http://www.environmentalhealthnews.org/
ehs/news/2013/pdf-links/IHII_Medicines_in_U.S_Report_2011-1.pdf.
Accessed July 22, 2014.
2. Mancia G, Fagard R, Narkiewicz K, et al; Task Force Members. 2013
ESH/ESC Guidelines for the management of arterial hypertension:
the Task Force for the management of arterial hypertension of the
European Society of Hypertension (ESH) and of the European Society
of Cardiology (ESC). J Hypertens. 2013;31:1281–1357. doi: 10.1097/01.
hjh.0000431740.32696.cc.
3. James PA, Oparil S, Carter BL, et al. 2014 evidence-based guideline for
the management of high blood pressure in adults: report from the panel
members appointed to the Eighth Joint National Committee (JNC 8).
JAMA. 2014;311:507–520. doi: 10.1001/jama.2013.284427.
4. Law MR, Morris JK, Wald NJ. Use of blood pressure lowering drugs
in the prevention of cardiovascular disease: meta-analysis of 147 randomised
trials in the context of expectations from prospective epidemiological
studies. BMJ. 2009;338:b1665.
5. Carter BL, Ernst ME, Cohen JD. Hydrochlorothiazide versus chlorthalidone:
evidence supporting their interchangeability. Hypertension.
2004;43:4–9. doi: 10.1161/01.HYP.0000103632.19915.0E.
6. Ernst ME, Lund BC. Renewed interest in chlorthalidone: evidence
from the Veterans Health Administration. Use of Diuretics in
Patients with Hypertension. J Clin Hypertens. 2010;12:927–934. doi:
10.1111/j.1751-7176.2010.00373.x.
7. Ernst ME, Carter BL, Goerdt CJ, Steffensmeier JJ, Phillips BB,
Zimmerman MB, Bergus GR. Comparative antihypertensive effects
of hydrochlorothiazide and chlorthalidone on ambulatory and office
blood pressure. Hypertension. 2006;47:352–358. doi: 10.1161/01.
HYP.0000203309.07140.d3.
8. Woodman R, Brown C, Lockette W. Chlorthalidone decreases
platelet aggregation and vascular permeability and promotes
angiogenesis. Hypertension. 2010;56:463–470. doi: 10.1161/
HYPERTENSIONAHA.110.154476.
9. Rendu F, Bachelot C, Molle D, Caen J, Guez D. Indapamide inhibits
human platelet aggregation in vitro: comparison with hydrochlorothiazide.
J Cardiovasc Pharmacol. 1993;22(suppl 6):S57–S63.
10. Dorsch MP, Gillespie BW, Erickson SR, Bleske BE, Weder AB.
Chlorthalidone reduces cardiovascular events compared with hydrochlorothiazide:
a retrospective cohort analysis. Hypertension. 2011;57:689–
694. doi: 10.1161/HYPERTENSIONAHA.110.161505.
11. Dhalla IA, Gomes T, Yao Z, Nagge J, Persaud N, Hellings C,
Mamdani MM, Juurlink DN. Chlorthalidone versus hydrochlorothiazide
for the treatment of hypertension in older adults: a population-
based cohort study. Ann Intern Med. 2013;158:447–455. doi:
10.7326/0003-4819-158-6-201303190-00004.
12. Roush GC, Holford TR, Guddati AK. Chlorthalidone compared with
hydrochlorothiazide in reducing cardiovascular events: systematic review
and network meta-analyses. Hypertension. 2012;59:1110–1117. doi:
10.1161/HYPERTENSIONAHA.112.191106.
13. Higgins JP, Green S. Cochrane Handbook for Systematic Reviews of
Interventions. Chichester: Wiley; 2008.
14. Higgins JP, Thompson SG, Deeks JJ, Altman DG. Measuring inconsistency
in meta-analyses. BMJ. 2003;327:557–560. doi: 10.1136/
bmj.327.7414.557.
15. The ALLHAT Officers and Coordinators for the ALLHAT Collaborative
Research Group. Major cardiovascular events in hypertensive patients
randomized to doxazosin vs chlorthalidone: The antihypertensive and
lipid-lowering treatment to prevent heart attack trial (ALLHAT). JAMA.
2000;283:1967–1975.
16. The Australian therapeutic trial in mild hypertension: Report by the
Management Committee. Lancet. 1980;1:1261–1267. doi: 10.1016/
S0140-6736(80)91730-4.
17. Amery A, Brixko P, Clement D et al. Mortality and morbidity results from
the European Working Party on High Blood Pressure in the Elderly trial.
Lancet. 1985;1:1349–1354.
18. Kuramoto K, Matsushita S, Kuwajima I, Murakami M. Prospective
study on the treatment of mild hypertension in the aged. Jpn Heart J.
1981;22:75–85.
19. MRC trial of treatment of mild hypertension: principal results. Medical
Research Council Working Party. BMJ. 1985;291:97–104.
20. Medical Research Council trial of treatment of hypertension in older
adults: principal results. MRC Working Party. BMJ. 1992;304:405–412.
21. Smith WM. Treatment of mild hypertension: results of a ten-year intervention
trial. Circ Res. 1977;40:I98–105.
22. Effects of treatment on morbidity in hypertension: results in patients with
diastolic blood pressures averaging 115 through 129 mm Hg. JAMA.
1967;202:1028–1034. doi: 10.1001/jama.1967.03130240070013.
23. Effects morbidity of treatment on in hypertension: II. Results in patients
with diastolic blood pressure averaging 90 through 114 mm Hg. JAMA.
1970;213:1143–1152. doi: 10.1001/jama.1970.03170330025003.
24. Beckett NS, Peters R, Fletcher AE, et al; HYVET Study Group. Treatment
of hypertension in patients 80 years of age or older. N Engl J Med.
2008;358:1887–1898. doi: 10.1056/NEJMoa0801369.
25. Prevention of stroke by antihypertensive drug treatment in older persons
with isolated systolic hypertension: final results of the Systolic
Hypertension in the Elderly Program (SHEP). JAMA. 1991;265:3255–
3264. doi: 10.1001/jama.1991.03460240051027.
26. Perry HM Jr, Smith WM, McDonald RH, Black D, Cutler JA, Furberg CD,
Greenlick MR, Kuller LH, Schnaper HW, Schoenberger JA. Morbidity
and mortality in the Systolic Hypertension in the Elderly Program (SHEP)
pilot study. Stroke. 1989;20:4–13.
27. Jamerson K, Weber MA, Bakris GL, Dahlöf B, Pitt B, Shi V, Hester A,
Gupte J, Gatlin M, Velazquez EJ; ACCOMPLISH Trial Investigators.
Benazepril plus amlodipine or hydrochlorothiazide for hypertension in
high-risk patients. N Engl J Med. 2008;359:2417–2428. doi: 10.1056/
NEJMoa0806182.
28. Wing LM, Reid CM, Ryan P, Beilin LJ, Brown MA, Jennings GL,
Johnston CI, McNeil JJ, Macdonald GJ, Marley JE, Morgan TO, West MJ;
Second Australian National Blood Pressure Study Group. A comparison
of outcomes with angiotensin-converting–enzyme inhibitors and diuretics
for hypertension in the elderly. N Engl J Med. 2003;348:583–592. doi:
10.1056/NEJMoa021716.
29. Berglund G, Andersson O. Beta-blockers or diuretics in hypertension? A
six year follow-up of blood pressure and metabolic side effects. Lancet.
1981;1:744–747.
30. Wilhelmsen L, Berglund G, Elmfeldt D, Fitzsimons T, Holzgreve H,
Hosie J, Hörnkvist PE, Pennert K, Tuomilehto J, Wedel H. Beta-blockers
versus diuretics in hypertensive men: main results from the HAPPHY
trial. J Hypertens. 1987;5:561–572.
31. Brown MJ, Palmer CR, Castaigne A, de Leeuw PW, Mancia G, Rosenthal
T, Ruilope LM. Morbidity and mortality in patients randomised to double-
blind treatment with a long-acting calcium-channel blocker or diuretic
in the International Nifedipine GITS study: Intervention as a Goal in
Hypertension Treatment (INSIGHT). Lancet. 2000;356:366–372. doi:
10.1016/S0140-6736(00)02527-7.
32. Borhani NO, Mercuri M, Borhani PA, Buckalew VM, Canossa-Terris
M, Carr AA, Kappagoda T, Rocco MV, Schnaper HW, Sowers JR,
Bond MG. Final outcome results of the Multicenter Isradipine Diuretic
Atherosclerosis Study (MIDAS). A randomized controlled trial. JAMA.
1996;276:785–791.
33. Kuwajima I, Kuramoto K, Ogihara T, Iimura O, Abe K, Saruta T, Ishii M,
Hiwada K, Fujishima M, Fukiyama K; National Intervention Cooperative
Study in Elderly Hypertensives (NICS-EH) Study Group. Tolerability and
safety of a calcium channel blocker in comparison with a diuretic in the
treatment of elderly patients with hypertension: secondary analysis of the
NICS-EH. Hypertens Res. 2001;24:475–480.
34. The ALLHAT Officers and Coordinators for the ALLHAT Collaborative
Research Group. Major outcomes in high-risk hypertensive patients randomized
to angiotensin-converting enzyme inhibitor or calcium channel
blocker vs diuretic: The antihypertensive and lipid-lowering treatment to
prevent heart attack trial (ALLHAT). JAMA. 2002;288:2981–2997.
35. Malacco E, Mancia G, Rappelli A, Menotti A, Zuccaro MS, Coppini
A; Shell Investigators. Treatment of isolated systolic hypertension: the
SHELL study results. Blood Press. 2003;12:160–167.
36. Rosei EA, Dal Palù C, Leonetti G, Magnani B, Pessina A, Zanchetti A.
Clinical results of the Verapamil inHypertension and Atherosclerosis
Study. VHAS Investigators. J Hypertens. 1997;15:1337–1344.
37. Messerli FH, Makani H, Benjo A, Romero J, Alviar C, Bangalore S.
Antihypertensive efficacy of hydrochlorothiazide as evaluated by ambulatory
blood pressure monitoring: a meta-analysis of randomized trials. J
Am Coll Cardiol. 2011;57:590–600. doi: 10.1016/j.jacc.2010.07.053.
38. Finkielman JD, Schwartz GL, Chapman AB, Boerwinkle E, Turner
ST. Lack of agreement between office and ambulatory blood pressure
responses to hydrochlorothiazide. Am J Hypertens. 2005;18:398–402.
doi: 10.1016/j.amjhyper.2004.10.021.
39. Ernst ME, Carter BL, Zheng S, Grimm RH Jr. Meta-analysis of doseresponse
characteristics of hydrochlorothiazide and chlorthalidone:
effects on systolic blood pressure and potassium. Am J Hypertens.
2010;23:440–446. doi: 10.1038/ajh.2010.1.
40. van Blijderveen JC, Straus SM, Rodenburg EM, Zietse R, Stricker BH,
Sturkenboom MC, Verhamme KM. Risk of hyponatremia with diuretics:
chlorthalidone versus hydrochlorothiazide. Am J Med. 2014;127:763–
771. doi: 10.1016/j.amjmed.2014.04.014.







