I. ĐẶT VẤN ĐỀ
Rung nhĩ là rối loạn nhịp tim dai dẳng và thường gặp nhất, việc điều trị kháng đông thích hợp có hiệu quả cao trong ngăn ngừa đột quỵ liên quan đến rung nhĩ.
BS Nguyễn Thanh Hiền
BS Thượng Thanh Phương
Thành công từ thử nghiệm lâm sàng (TNLS) pha 3 RELY đã đưa Dabigatran,1 thuốc ức chế trực tiếp thrombin dạng uống, vào trong thực hành lâm sàng với nhiều ưu điểm vượt trội về ngăn ngừa đột quỵ, giảm biến chứng đáng sợ khi dùng chống đông là xuất huyết não, chấm dứt ngôi vị “độc tôn” của kháng vitamin K (VKA). Sau khi được FDA, cục quản lý thực phẩm và thuốc của Mỹ, phê duyệt cho chỉ định phòng ngừa đột quỵ và thuyên tắc mạch hệ thống ở bệnh nhân (BN) rung nhĩ không do bệnh van tim bên cạnh chỉ định khác là ngừa thuyên tắc huyết khối tĩnh mạch sâu sau phẫu thuật thay khớp gối và khớp háng toàn phần vào 10/2010, tính đến thời điểm 8/2012, dabigatran đã được kê 3.7 triệu toa trên 725 ngàn BN tại Mỹ[4]. Hiện tại, dabigatran là thuốc kháng đông mới đường uống có bề dày trải nghiệm trong thế giới thực dài nhất với thời gian đưa ra thị trường hơn 5 năm, được công nhận ở hơn 100 quốc gia và có hơn 2 triệu BN-năm cho tất cả các chỉ định được đăng ký trên toàn thế giới. Thời gian gần đây, trong thị trường xuất hiện những thông tin liên quan đến tính an toàn của thuốc như các vấn đề về xuất huyết (XH), nhồi máu cơ tim (NMCT) gây quan ngại về cả 2 phía y giới lẫn BN. Và mới đây, vào cuối năm 2013trên tạp chí Lancet, tác giả Christian T Ruff cùng Eugene Braunwald và các cộng sự đã đăng tải 1 phân tích gộp lớn nhất đầu tiên tổng hợp cả 4 TNLS pha 3 về các thuốc kháng đông mới đường uống (NOAC) RE-LY, ROCKET-AF, ARISTOTLE VÀ ENGAGE AF-TIMI 48 với 71683 BN tham gia nghiên cứu để dựng lên một bức tranh “toàn cảnh” về hiệu quả và an toàn của các thuốc này[1]. Xuất phát từ những vấn đề trên, bài viết này xin được tổng quan các y văn hiện có nhằm phân tích 2 vấn đề quan trọng về tính an toàn của dabigatran là nguy cơ xuyết huyết và NMCT trên 4 cơ sở:
1.Thử nghiệm lâm sàng pha 3 và phân tích gộp
2.Phân tích phân nhóm trên BN Châu Á
3.Nghiên cứu hậu tiếp thị trong thế giới thực
4.Các quan sát về cảnh báo dược
II. GIẢI QUYẾT VẤN ĐỀ
1. NGUY CƠ XUẤT HUYẾT:
1.Thử nghiệm lâm sàng pha 3 và phân tích gộp
Thử nghiệm lâm sàng RELY được thiết kế nhằm so sánh không kém hơn 2 liều 110mg và 150 mg của dabigatranvới warfarin cho phòng ngừa đột quỵ ở BN rung nhĩ không do bệnh van tim. Các nhà nghiên cứu đã phân bố ngẫu nhiên 18113 BN rung nhĩ với ít nhất 1 yếu tố nguy cơ (YTNC) cho đột quỵ vào 1 trong 3 nhóm: dabigatran 110mg X 2 lần/ngày, dabigatran 150 mg X 2 lần hoặc warfarin điều chỉnh liều (INR = 2-3) với thời gian theo dõi trung vị 2 năm[2]. Kết cục chính về an toàn là XH nặng và kết cục tiên phát về hiệu quả là đột quỵ hoặc thuyên tắc hệ thống. XH nặng được định nghĩa là XH gây giảm Hb≥ 2 g/dl, cần truyền ≥ 2 đơn vị máu hoặcXH có triệu chứng ở những vùng hoặc cơ quan quan trọng. XH nặng được chia thành XH trong sọ (trong nhu mô hoặc dưới màng cứng) và ngoài sọ (XH dạ dày ruột hoặc không phải dạ dày ruột).XH đe dọa tính mạng là 1 phân lớp của XH nặng bao gồm XH trong sọ có triệu chứng hoặc tử vong, XH đi kèm với Hb giảm ≥ 5 g/dl, hoặc đòi hỏi phải truyền ≥ 4 đơn vị máu hoặc dùng vận mạch, hoặc XH đòi hỏi phải phẫu thuật.
Kết quả nghiên cứu về tỷ lệ XHghi nhận (hình 1):
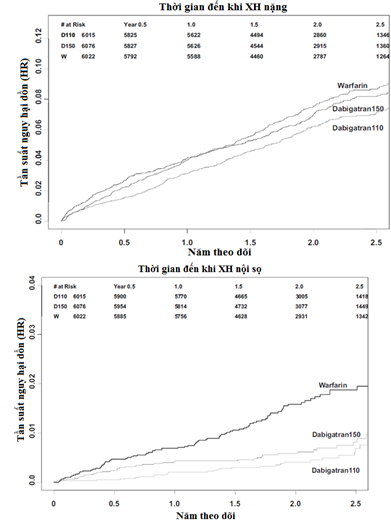
Hình 1: Đường cong Kaplan-Meier ở 3 nhóm điều trị cho các kết cục về xuất huyết[3]
Hình trên cho thấy, khi so với warfarin,
Liều dabigatran 110mg có:
· XH nặng là thấp hơn (2.87% so với 3.57%, P = 0.002)
· XH đe dọa tính mạng là thấp hơn (1.24% so với 1.85%, P< 0.001)
· XH nội sọ là thấp hơn (0.23% so với 0.76%, P < 0.001)
· XH ngoài sọ ngang bằng (2.66% so với 2.84%, P = 0.42).
Liều dabigatran 150mg có:
· XH nặng ngang bằng (3.31% so với 3.57%, P = 0.32)
· XH nội sọ thấp hơn (0.32% so với 0.76%, P < 0.001)
· XH ngoài sọ ngang bằng (3.02% so với 2.84%, P = 0.36)
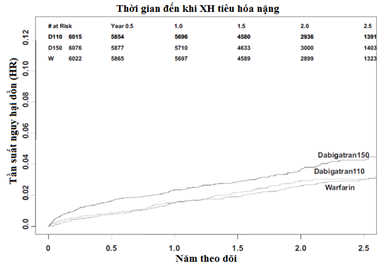
· XH tiêu hóa là cao hơn (1.85% so với 1.25%, P < 0.001)
Và khi so sánh đối đầu với liều 110mg, liều dabigatran 150mg có: nguy cơ XH nặng cao hơn (3.31% so với 2.87%, P = 0.04), chủ yếu là do XH tiêu hóa (1.85% so với 1.36%, P = 0.002). Khi dùng dữ liệu nghiên cứu RELY để phân tích sâu hơn tác giả John W Eikelboom và cộng sự ghi nhận thêm rằng ở những người < 75 tuổi, liều dabigatran 150mg vẫn có tỷ lệ XH nặng thấp hơn warfarin, còn ở những người ≥ 75 tuổi, tỷ lệ này mới cao hơn tại liều 150mg nhưng lại là ngang bằng với warfarin tại liều 110mg[3]. Như vậy từ nghiên cứu RELY, có 3 hiện tượng chúng ta cần làm rõ: tại sao dabigatran lại có tỷ lệ XH nội sọ thấp hơn warfarin? Tỷ lệ XH nặng thấp hơn ở người < 75 tuổi và tại sao tỷ lệ này cao với liều 150mg trên dân số ≥ 75 tuổi? (liều 110mg bằng với warfarin trên dân số ≥ 75 tuổi)? Ở liều 150mg, tại sao dabigatran có tỷ lệ XH tiêu hóa cao hơn? Và bài học được rút ra cho mỗi hiện tượng trên là gì?
Trước hết làvề XH nội sọ: như chúng ta đã biết, yếu tố mô (tissue factor-TF) là 1 thụ thể xuyên màng cho yếu tố VIIa (yếu tố VII hoạt hóa). Nóđược hiện diện ở mật độ cao trong não nhằm tăng cường vai trò cầm máu bảo vệ trong trường hợp có tổn thương. Phức hợp TF-VIIa được hình thành khi VIIa gắn kết vào TF và khởi phát quá trình đông máu.Warfarin làm giảm các yếu tố đông máu phụ thuộc vitamin K (II, VII, IX, X) nên làm giảm VIIa và phức hợp TF-VIIa, còn dabigatran và các thuốc kháng đông mới đường uống (NOAC) nói chung chỉ ức chế 1 khâu trên dòng thác đông máu nên không liên quan gì đến cơ chế TF-VIIa ưu trội ở não. Vì thế các NOAC đã góp phần hạn chế được biến chứng nguy hiểm này. Đây chính là điều liên quan đến bản chất của thuốc, nên bài học rút ra là ưu tiên nên dùng NOAC khi BN có điều kiện kinh tế vì khi dùng warfarin chúng ta phải chấp nhận tỷ lệ XH não cao hơn này.
Tăng tỷ lệ XH với liều 150mg trên dân số ≥ 75 tuổi: có thể lý giải là do sự bài tiết của dabigatran chủ yếu qua thận (80%) nên việc cho liều cao cố định (150mg) không theo dõi ở người lớn tuổi, người đã có sẵn suy giảm chức năng thận,có thể gây tích tụ thuốc. Ngược lại warfarin không bài tiết qua thận và phải theo dõi chỉnh liều dựa vào xét nghiệm đông máu nên phần nào hạn chế được biến chứng này. Bài học rút ra ở đây là gì?Có phải chúng ta không nên dùng dabigatran trên dân số ≥ 75 tuổi? Như thế là chúng ta đành chấp nhận nguy cơ XH nội sọ cao hơn với warfarin chăng? Câu trả lời là chúng ta vẫn nên dùng dabigatrankhi BN có điều kiện, nhưng không phải với liều 150mg mà cần giảm liều 110mg vì khi đó tỷ lệ XH nặng vẫn ngang bằng với warfarin nhưng ta vẫn bảo vệ được BN từ biến chứng XH não.
Tỷ lệ XH tiêu hóa cao hơn warfarin với liều 150mg: dabigatran có độ sinh khả dụng đường uống thấp, và nó có thể được chuyển hóa bởi men esterase thành dạng thuốc có hoạt tính trong ống tiêu hóa. Tác động cục bộ trên niêm mạc đường tiêu hóa, chủ yếu đường tiêu hóa dưới phải kể đến khi mà tần suất bệnh lý đường tiêu hóa tăng theo tuổi, đặc biệt khi dùng liều cao. Tuy nhiên tại liều thấp 110mg, dabigatran có tỷ lệ XH tiêu hóa không khác biệt khi so với warfarin. Bài học rút ra ở đây là chúng ta nên thận trọng và dùng liều thấp dabigatran 110mg ở BN có vấn đề bệnh lý ống tiêu hóa.
Như vậy việc xem lại nghiên cứu RELY đã cho chúng ta cái nhìn rõ nét hơn làbên cạnh lợi ích rất lớn giảm nguy cơ đột quỵ (liều 150mg), dabigatran còn làm giảm sự lo lắng của các thầy thuốc và BN khi phải dùng kháng đông VKA trước đây là đã giảm được nguy cơ XH nặng, trong đó đáng sợ nhất là XH nội sọ. Còn lại vấn đề chỉ định dùng, đặc biệt trên những quẩn thể chuyên biệt, nhất thiết chúng ta phải tôn trọng các khuyến cáo về chỉ định cũng như liều dùng của thuốc. Nhìn rộng ra cho toàn bộ NOAC, để thấy thêm toàn cảnh về hiệu quả và tính an toàn thật sự của nhóm thuốc này so với “ông vua kháng đông trong quá khứ” warfarin. Một phân tích gộp lớn nhất lần đầu tiên cả 4 TNLS pha 3 về các thuốc kháng đông mới đường uống (NOAC) RE-LY, ROCKET-AF, ARISTOTLE VÀ ENGAGE AF-TIMI 48với 71683 BN của Christian T Ruff, Eugene Braunwald và các cộng sự thực hiện vào cuối năn 2013, một lần nữa khẳng định tính ưu việt của nhóm thuốc mới này (hình 2)
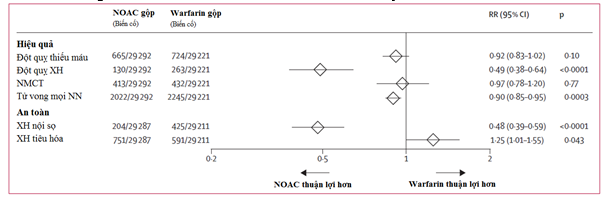
Hình 2: Hiệu quả và an toàn của NOAC so với warfarin qua phân tích gộp 4 TNLS[1]
2.Phân tích phân nhóm trên BN Châu Á[7]
Như trên đã nêu, các TNLS pha 3 và cả trên phân tích gộp 4 TNLS, NOAC đã được chứng minh khá thuyết phục về giảm tỷ lệ XH nặng, đặc biệt XH não. Nhưng các nghiên cứu dịch tễ trước đây cho thấy tần suất XH não ở dân số Châu Á, trong đó có Việt Nam, đặc biệt trên những BN dùng kháng đông, cao hơn so với dân số không phải Châu Á. Câu hỏi được đặt ra là liệu tác dụng tích cực giảm XH này còn đúng cho dân số Châu Á? Nhóm nghiên cứu RELY, đứng đầu là Masatsugu đã thực hiện lại phân tích TNLS này để so sánh tính an toàn trên 2 dân số Châu Á và không phải Châu Á nhằm trả lời câu hỏi trên. Kết quả ghi nhận tỷ lệ XH não ở nhóm dùng warfarin trong dân số Châu Á cao hơn trong dân số không phải Châu Á và dabigatran ở cả 2 liều 110mg và 150mg đều có tỷ lệ XH não thấp hơn hẳn so với warfarin. Nhưng điều thú vị ở đây là tỷ lệ XH nặng cao hơn warfarin tại liều 150mg được quan sát trên dân số nghiên cứu chung, thì tỷ lệ này thấp hơn có ý nghĩa trên dân số Châu Á, trong đó phải kể đến là làm giảm cả tỷ lệ XH tiêu hóa: 1.15%/năm ở nhóm dabigatran 110mg, 0.96%/năm ở nhóm dabigatran 150mg và 1.41%/năm ở nhóm warfarin (hình 3).
Hình 3: Tần suất nguy hại dồn về chảy máu nặng trên dân số Châu Á[7]
Điều này rõ ràng cho thấy, những quan ngại về tỷ lệ cao của XH nặng, đặc biệt XH não khi dùng NOAC cũng như những thận trọng về liều (do vóc dáng và cân nặng thấp hơn) trên dân số Châu Á là chưa phù hợp.
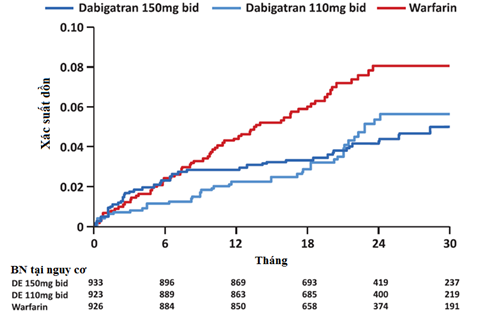
3.Nghiên cứu hậu tiếp thị trong thế giới thực
Câu hỏi mà các nhà lâm sàng thường đặt ra sau các TNLS pha 3 là liệu những kết quả trong môi trường nghiên cứu mà ở đó BN được chọn lọc cẩn thận, quản lý và theo dõi chặt chẽ còn đúng cho thực tế đời thường “thế giới thực”. Đã có 2 nghiên cứu trả lời câu hỏi này. Nghiên cứu RELY-ABLE của Connolly và cộng sự, được thiết kế để cung cấp những thông tin thêm vào về tính an toàn lâu dài của dabigatran trên 1 đoàn hệ lớn ở những BN tiếp tục cùng liều đã dùng trong nghiên cứu RELY trong suốt thời gian điều trị thêm vào là 2.3 năm (tổng thời gian cho cả 2 nghiên cứu RELY và RELY-ABLE là 4.3 năm). Kết quả ghi nhận tần suất XH nặng ở cả 2 liều dabigatran 150mg và 110 mg lần lượt là 3.32%/năm và 2.87%/năm trong nghiên cứu RELY và là 3.74%/năm với 2.99%/năm trong nghiên cứu RELY-ABLE. Tần suất đột quỵ xuất huyết và nhồi máu cơ tim vẫn rất thấp trong RELY-ABLE, < 0.14%/năm và < 0.71%/năm, các con số này tương tự tần suất được quan sát thấy trong nghiên cứu RELY[8]. Điều này tái khẳng định kết quả RELY vẫn hằng định khi được ghi nhận qua theo dõi điều trị lâu dài (hình 4)

Hình 4: Nguy cơ chảy máu nặng của dabigatran trong nghiên cứu RELY-ABLE[8]
Tiếp theolà nghiên cứu đoàn hệ tiến cứu của tác giả Larsen và cộng sự ghi nhận từ sổ bộ thống kê bệnh tật ở Đan Mạch trên toàn quốc[6]. Nghiên cứu gồm 4978 BN được điều trị với dabigatran ghép cặp theotỷ lệ 1:2 với 8936 BN được điều trị với warfarin. Mô hình hồi quy Cox được dùng để so sánh tính an toàn và hiệu quả ở 2 nhóm. Kết quả ghi nhận, trên đoàn hệ được theo dõi trong thực hành lâm sàng hằng ngày, tần suất đột quỵ/thuyên tắc hệ thống và XH nặng của dabigatran ở cả 2 liềulà tương tự khi so với warfarin. Tử vong, XH nội sọ, thuyên tắc phổi và NMCT ở nhóm dùng dabigatran thấp hơn so với nhóm warfarin. Không ghi nhận các biến cố vượt trội về XH cũng như NMCT ở nhóm dùng dabigatran khi so sánh ghép cặp với warfarin ngay cả trong phân nhóm được theo dõi ≥ 1 năm (hình 5)

Hình 5: Những đo lường kết cục chính trong nghiên cứu thế giới thực[6]
Các nghiên cứu quan sát trên rất có giá trị, một lần nữa khẳng định sự hằng định về kết quả của dabigatran từ trong điều kiện của nghiên cứu ra đến thực tế lâm sàng hằng ngày. Nó đã xua tan những nghi ngờ liệu dabigatran có giống phần lớn các thuốc được nghiên cứu là sự cách biệt từ kết nghiên cứu ra thực tế đời thường điển hình như warfarin.
4.Các quan sát về cảnh báo dược[4]
Ngày 2/11/2012, cục quản lý thuốc và thực phẩm của Mỹ – FDA đã đánh giá thông tin mới về nguy cơ XH nặng khi sử dụng dabigatran và warfarin. Từ sau khi chấp thuận cho lưu hành dabigatran, FDA đã nhận được 1 số lượng lớn các báo cáo hậu tiếp thị về vấn đề XH ở những người sử dụng dabigatran. FDA đã khảo sát tần suất thực sự của XH tiêu hóa (xảy ra trong dạ dày và ruột) và XH nội sọ (loại XH trong não) cho những người mới sử dụng dabigatran so với những người mới sử dụng warfarin. Kết quả của đánh giá Mini-Sentinel (Mini-Sentinel là dự án hoa tiêu, dẫn đường của Sentinel Initiative, và Sentinel Initiative là một hệ thống giám sát chủ động được tài trợ bởi FDA sử dụng những dữ liệu điện tử về sức khỏe tồn tại trước đây từ nhiều nguồn, nhằm đánh giá tính an toàn của các thuốc và các sản phẩm y khoa khác đã được phê duyệt) chỉ ra rằng tần suất XH đi kèm với việc mới sử dụng dabigatran không cao hơn tần suất XH khi mới sử dụng warfarin. Theo đánh giá dữ liệu Mini-Sentinel, tần suất mới mắc kết hợp (gồm những biến cố XH nội sọ và XH tiêu hóa/100000 ngày tại nguy cơ) ở những người mới sử dụng warfarin cao gấp 1.8-2.6 lần những người mới sử dụng dabigatran, và tần suất mới mắc biến cố XH nội sọ/100000 ngày tại nguy cơ ở nhóm warfarin cao gấp 2.1-3.0 lần so với nhóm dabigatran. Kết quả này là khằng định với những quan sát từ TNLS lớn- RELY, nghiên cứu được sử dụng để phê duyệt lưu hành cho dabigatran. Và FDA đã quyết định không thay đổi khuyến cáo của mình đối với dabigatran. Theo FDA, dabigatranđã cung cấp những lợi ích quan trọng về sức khỏe khi trực tiếp sử dụng nó. Các thầy thuốc kê toa dabigatran nên theo sát liều khuyến cáo trên nhãn thuốc, đặc biệt khi BN có suy giảm chức năng thận để làm giảm nguy cơ XH. BN rung nhĩ đang dùng dabigatran không nên ngừng thuốc mà không thông báo trước với BS của họ. Ngừng dùng dabigatran có thể tăng nguy cơ đột quỵ và đột quỵ có thể gây tử vong hoặc thương tật vĩnh viễn.
II.2. NGUY CƠ NMCT:
1.Thử nghiệm lâm sàng pha 3 và phân tích gộp
Trong nghiên cứu RELY, tần suất NMCT được ghi nhận là 0.72%/năm ở nhóm dabigatran 110mg, 0.74%/năm ở nhóm dabigatran 150mg và 0.53% ở nhóm warfarin (khác biệt có ý nghĩa giữa liều 150 với warfarin, P = 0.048)[2]. Số lượng NMCT (cả lâm sàng và yên lặng) là tương đối thấp (khi so với đột quỵ) và vì thế TNLS sẽ có độ mạnh (Power) thấp để phát hiện sự khác biệt trong kết cục này.Và điều này dẫn đến kết quả có thể quá mức hoặc bị che lấp bởi sự ngẫu nhiên. Năm 2012, Hohnloser cùng cộng sự là nhóm các tác giả trong nghiên cứu RELY, thực hiện lại phân tích dữ liệu nghiên cứu để trả lời thực hư cho hiện tượng này[5]. Các tác giả này ghi nhận là trong nghiên cứu RELY đã không đề cập đến NMCT yên lặng, được định nghĩa là sự xuất hiện sóng Q mới có ý nghĩa (≥ 40 ms trên 2 đạo trình liên tiếp) ở BN không triệu chứng. Sau khi rà soát dữ liệu trong tiến trình giám sát của FDA, 1 phân tích về NMCT yên lặng được thực hiện bởi đánh giá tất cả các bản báo cáo ECG thường quy trong đó sóng Q có ý nghĩa mới xuất hiện được dò tìm. Tất cả ECG gốc của những BN này được quan sát bởi 2 người độc lập vớicách phán xét mù. Dữ liệu nghiên cứu RELY đã được phân tích lại theo yêu cầu của FDA và 4 trường hợp NMCT lâm sàng không báo cáo trước đây cùng với 28 trường hợp NMCT yên lặng mới phát hiện được đưa vào phân tích lại. Kết quả ghi nhận, tần suất NMCT ở BN dùng dabigatran có cao hơn so BN dùng warfarin, tuy nhiên sự khác biệt không có ý nghĩa thống kê: 0.82%/năm /dabigatran 110 mg, 0,81%/năm /dabigatran 150 mg và 0,64%/năm / warfarin (P = 0,09 khi so sánh giữa dabigatran 110 mg với warfarin và P = 0,12 khi so sánh giữa dabigatran 150 mg với warfarin) (hình 6).
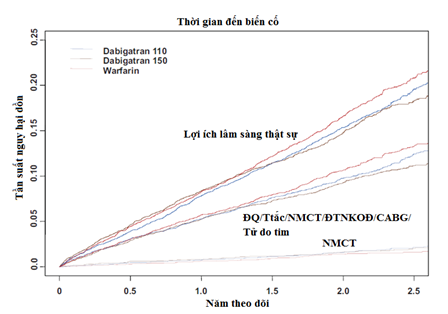
Hình 6: Thời gian đến các loại biến cố lâm sàng trong nghiên cứu RELY[5]
Điều thú vị là các tác giả này còn phân tích biến cố gộp cho cả XH nặng và thiếu máu cục bộ để thấy rõ toàn bộ lợi ích khi sử dụng thuốcvà áp dụng điều này trên cả 2 phân nhóm BN có hay không có NMCT hoặc BMV trước đây (vì BN có tiền sử BMV đã là nguy cơ cao cho biến cố MV tái phát và cho XH). Kết quả phân tích cho thấy: nếu xét chung cho những biến cố chuyên biệt hay “lợi ích lâm sàng thật sự” – net clinical benefit (bao gồm cả đột quỵ, thuyên tắc hệ thống, thuyên tắc phổi, NMCT, tử vong do mọi nguyên nhân hoặc XH nặng) dabigatran liều 150mg có lợi hơn so với warfarin (giảm biến cố này có ý nghĩa thống kê HR 0.9, 95%CI 0.82-0.99). Và hiệu quả tương đối này của dabigatranlà hằng định trên những BN có hay không có BMV trước đây (hình 6).
Phân tích gộp từ 4 TNLS pha 3, như trình bày ở phần trước, cũng cho thấy cả 4 thuốc NOAC không khác biệt về nguy cơ NMCT so với warfarin (RR 0.97, 95% CI 0.78-1.20)[1].
2.Phân tích phân nhóm trên BN Châu Á
Nghiên cứu phân tích lại dữ liệu RELY để tìm hiểu thêm kết cục về tính hiệu quả và an toàn của dabigatran trên phân nhóm BN Châu Á của Hori và cộng sự 2013 như trình bày ở trên cũng đã gộp những trường hợp NMCT yên lặng trong phân tích. Kết quả ghi nhận: phân nhóm BN Châu Á ở cả 2 liều dabigatran, so với warfarin, nguy cơ NMCT không tăng mà lại có khuynh hướng giảm nhưng sự khác biệt là không ý nghĩa (HR 0.88, 95%CI 0.36-2.17/liều dabigatran 110mg; HR 0.87, 95%CI 0.35-2.13/liều dabigatran 150mg)[7].
3.Nghiên cứu hậu tiếp thị trong thế giới thực
Tỷ lệ NMCT hàng năm được ghi nhận trong nghiên cứu RELY-ABLE ở 2 đoàn hệ dabigatran 110mg là 0.69%/năm và dabigatran 150mg là 0.72%/năm. Tỷ lệ này khuynh hướng thấp hơn trong nghiên cứu RELY là 0.82%/năm và 0.81%/năm[8]. Điều này càng cho thấy dabigatran không làm tăng NMCT hơn warfarin ngay cả dùng chúng kéo dài sau nghiên cứu.Nghiên cứu của Larsen và cộng sự nhằm đánh giá tính hiệu quả và an toàn của dabigatran trong thế giới thực càng cho kết quả hết sức thú vị là so với warfarin, nguy cơ NMCT của dabigatran không phải ngang bằng mà là thấp hơn rất có ý nghĩa thống kê (HR 0.3, 95%CI 0.18-0.49/liều 110mg; HR 0.4 95%CI 0.21-0.70/liều 150mg) (hình 6)[6]. Những bằng chứng trên càng cho thấy rõ: những quan ngại về tăng nguy cơ NMCT khi dùng dabigatran là không có cơ sở.
4.Các quan sát về cảnh báo dược
Cho đến thời điểm hiện tại, ngoại trừ vấn đề XH liên quan đến tính an toàn của thuốc như bàn bạc ở trên, FDA chưa có những thông cáo gì về vấn đề nguy cơ tăng NMCT của dabigatran. Và cuối năm 2012, FDA thông cáo là không thay đổi gì về khuyến cáo lưu hành thuốc dabigatran so với những khuyến cáo trong phê duyệt ban đầu. Vì vậy, phía BN lẫn thầy thuốc cần vững tâm sử dụng thuốc này đúng chỉ định, theo sát liều và những chú ý theo các khuyến cáo hiện hành.
III. KẾT LUẬN
Một thuốc từ khi bắt đầu nghiên cứu đến khi đứng vững lâu dài trong thực tế lâm sàng là 1 chặng đường rất dài, đòi hỏi có nhiều bằng chứng khoa học đáng tin cậy. Các dữ kiện hiện có qua các phân tích về TNLS pha 3, phân tích gộp, trên dân số Châu Á, hậu tiếp thị trong thế giới thực và các thông cáo về cảnh giác dược của thuốc dabigatran cho phép khẳng định về tính an toàn của thuốc này. Nó không làm tăng nguy cơ XH hoặc NMCT so với warfarin. Điều quan trọng chúng ta thấy rõ ở đây là lợi ích đã thuộc về người bệnh. Bên cạnh nhiều thuận lợi về theo dõi, tương tác thuốc,…dabigatran đã cho thấy làm giảm được tần suất đột quỵ (liều 150mg) và hạn chế được biến chứng đáng sợ nhất khi dùng kháng đông là XH não. Vấn đề còn lại là thầy thuốc chúng ta cần chỉ định đúng đối tượng, liều dùng theo khuyến cáo và theo dõi thích hợp sẽ mang lại hiệu quả tối ưu và an toàn cho người bệnh. Có thể nói, cùng với NOAC khác, dabigatran đã đánh dấu một bước tiến vượt bậc trong lĩnh vực điều trị chống huyết khối.
TÀI LIỆU THAM KHẢO
1. Christian T Ruff, Eugene Braunwald, et al. (2013), “Comparison of the efficacy and safety of new oral anticoagulants with warfarin in patients with atrial fibrillation: a meta-analysis of randomised trials”, Lancet, December 4, 1-8.
2. Connolly SJ, Ezekowitz MD, et al. (2009), “Dabigatran versus warfarin in patients with atrial fibrillation”, N Engl J Med, 361, 1139-1151.
3. Eikelboom JW, Wallentin L, et al. (2011), “Risk of bleeding with 2 doses of dabigatran compared with warfarin in older and younger patients with atrial fi brillation: an analysis of the randomized evaluation of long-term anticoagulant therapy (RE-LY) trial.”, Circulation, 123, 2363-2372.
4. FDA (2012), “Drug Safety Communication: Update on the risk for serious bleeding events with the anticoagulant Pradaxa (dabigatran)”,
5. Hohnloser SH, Oldgren J, et al. (2012), “Myocardial ischemic events in patients with atrial fibrillation treated with dabigatran or warfarin in the RE-LY (Randomized Evaluation of Long-Term Anticoagulation Therapy) trial”, Circulation, 125, 669-676.
6. Larsen TB, Rasmussen LH, et al. (2013), “Efficacy and safety of dabigatran etexilate and warfarin in “real world” patients with atrial fibrillation. A prospective nationwide cohort study.”, J Am Coll Cardiol, 61, 2264-2273.
7. Masatsugu Hori, Stuart J. Connolly, et al. (2013), “Dabigatran Versus Warfarin: Effects on Ischemic and Hemorrhagic Strokes and Bleeding in Asians and Non-Asians With Atrial Fibrillation”, Stroke, 44, 1891-1896.
8. Stuart J. Connolly, Lars Wallentin, et al. (2013), “The Long-Term Multicenter Observational Study of Dabigatran Treatment in Patients With Atrial Fibrillation (RELY-ABLE) Study”, Circulation, 128, 237-243.







