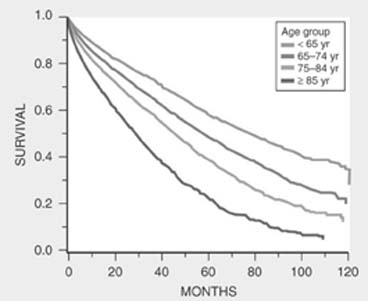
 Suy tim là một bệnh chính ở người cao tuổi, chiếm ít nhất 20% số bệnh nhân nhập viện ở người trên 65 tuổi. Khoảng 85% tử vong vì suy tim xảy ra ở bệnh nhân trên 65 tuổi (1). Tần suất suy tim gia tăng theo tuổi. Nghiên cứu Framingham cho thấy tần
Suy tim là một bệnh chính ở người cao tuổi, chiếm ít nhất 20% số bệnh nhân nhập viện ở người trên 65 tuổi. Khoảng 85% tử vong vì suy tim xảy ra ở bệnh nhân trên 65 tuổi (1). Tần suất suy tim gia tăng theo tuổi. Nghiên cứu Framingham cho thấy tần
Bệnh viện Tim Tâm Đức, Viện Tim TP.HCM,
Đại học Y khoa Phạm Ngọc Thạch

Tần suất cao suy tim ở người cao tuổi, tuy nhiên một nghiên cứu dựa trên cộng đồng cho thấy gần 50% bệnh nhân cao tuổi suy tim nhẹ hoặc nặng vừa bị bỏ sót chẩn đoán. Nguyên nhân có thể là (4):
– Các triệu chứng như mệt, giảm khả năng gắng sức có thể nghĩ là do tuổi cao.
– Bệnh nhân tự động giảm vận động để tránh triệu chứng cơ năng.
– Giảm trí nhớ ở người cao tuổi sẽ dẫn đến khai thác bệnh sử khó khăn
– Các triệu chứng thực thể cũng thường không rõ ràng như người trẻ.
Phù ngoại vi có thể xảy ra ở tuổi cao do trương lực tĩnh mạch giảm, ít vận động. Rất khó phân biệt ran ở phổi do suy tim hay do viêm phổi. Phim ngực có thể thấy sung huyết phổi; tuy nhiên ở bệnh nhân suy tim với PXTM bảo tồn, bóng tim thường không lớn.
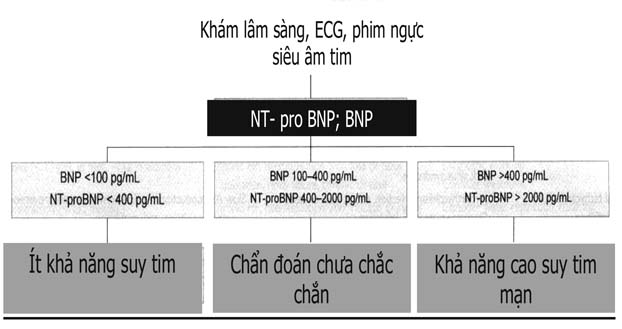
Hai phương tiện hiệu quả giúp chẩn đoán suy tim ở người cao tuổi là siêu âm tim và nồng độ chất chỉ điểm sinh học (NT- ProBNP, BNP). Siêu âm tim giúp phát hiện bệnh van tim, rối loạn chức năng tim, rối loạn vận động vùng khu trú, áp lực động mạch phổi… Các dữ kiện này giúp xác định nguyên nhân suy tim, lượng định mức độ nặng, phân biệt suy tim tâm thu với suy tim có PXTM bảo tồn.
Các chất chỉ điểm sinh học (biomarkers) giúp phân biệt khó thở do suy tim hay do bệnh khác (TD: bệnh phổi), giúp lượng định tiên lượng bệnh. Cần chú ý ngưỡng chẩn đoán với NT- ProBNP cần gấp 4 lần ở người > 75 tuổi so với người < 75 tuổi. Với BNP, ngưỡng chẩn đoán cần gấp 2 lần ở bệnh nhân có độ lọc cầu thận ước lượng < 60 ml/ph/1,73m2 diện tích cơ thể.
Một số điểm mới trong hiểu biết về cơ chế và mô hình suy tim. Từ khởi đầu bằng mô hình tim thận, đến mô hình huyết động, mô hình thần kinh hormone và hiện nay là mô hình cơ sinh học (bảng 2). Sự hiểu biết sâu hơn về cơ chế suy tim này đã dẫn đến tiến bộ trong điều trị: không chỉ dùng các thuốc tăng co cơ tim, giảm ứ dịch, giảm tiền tải hậu tải và chẹn bêta, còn dùng các biện pháp cơ học tạo đồng bộ tâm thất, giảm dãn thất (phẫu thuật Dor, sửa van tim… (hình 2)
Có thể chia điều trị suy tim ra 4 mức độ tùy theo các giai đoạn A, B, C, D của suy tim:
– Điều trị các bệnh nhân có nguy cơ cao dẫn đến suy tim (GĐ A). Td: THA, ĐTĐ, rối loạn lipid máu.
– Điều trị các bệnh nhân có bất thường thực thể hoặc tái cấu trúc tim, nhưng chưa có triệu chứng cơ năng suy tim (GĐ B)
– Điều trị các bệnh nhân trước kia hay hiện có triệu chứng cơ năng suy tim (GĐ C)
– Điều trị suy tim kháng trị (giai đoạn cuối của suy tim – GĐ D)
| Cơ chế suy tim: tiến triển theo thời gian: · Mô hình tim thận (cardiorenal model): suy tim do ứ nước và muối · Mô hình huyết động (hemodynamic model): suy tim do suy bơm và co mạch ngoại vi · Mô hình thần kinh hormone (neurohormonal model): tăng hoạt thần kinh và nội tiết/ suy tim (cuối 80s và đầu 90s)
· Hiện nay: mô hình cơ sinh học (biomechanical model): suy tim do biến đổi phân tử, tái cấu trúc |
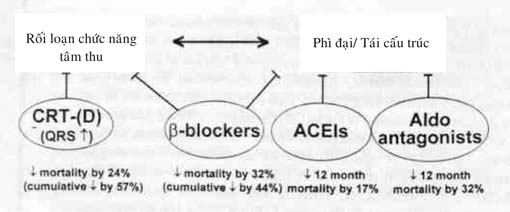
TL: Mann DL, Bristow MR. Mechanisms and model s in Heart Failure. Circulation 2005; 111: 2837 – 2849
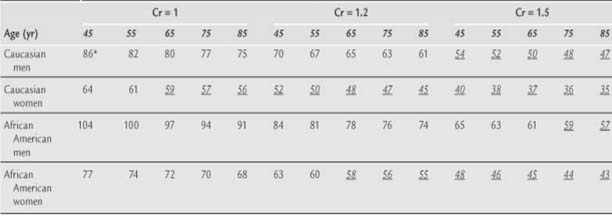
ận ước lượng theo tuổi, giới tính và chủng tộc (TL5)
– Bệnh THA
– Rối loạn lipid máu
– Đái tháo đường
– Loạn nhịp nhanh
– Bệnh tuyến giáp: cường giáp hoặc suy giáp
– Nghiện thuốc, nghiện rượu, nghiện ma túy
THA tâm thu hay tâm trương đều dẫn đến suy tim (15) (16). Kiểm soát tốt huyết áp sẽ giảm 50% nguy cơ suy tim (17). Mục tiêu huyết áp cần đạt là < 140 mmHg và < 90 mmHg. Đối với bệnh nhân có thêm ĐTĐ hoặc suy thận mạn, mục tiêu của huyết áp tâm thu là < 130 mmHg và huyết áp tâm trương < 80 mmHg (18). Lựa chọn thuốc thay đổi theo bệnh nội khoa kèm theo. Cần chú ý là thường cần ³ 2 loại thuốc hạ áp để đạt mục tiêu điều trị. Các thuốc như ức chế calci hoặc chẹn chọn lọc alpha 1, nếu sử dụng đơn độc ít có hiệu quả phòng suy tim hơn lợi tiểu và ức chế men chuyển (19).
Béo phì và đề kháng insulin là 2 yếu tố nguy cơ quan trọng của suy tim (20). Bệnh nhân ĐTĐ bị tăng nguy cơ suy tim dù không tổn thương thực thể tim (21). Điều trị lâu dài bệnh nhân ĐTĐ bằng ức chế men chuyển hay chẹn thụ thể angiotensin II ngăn ngừa được biến chứng thận, nhồi máu cơ tim và suy tim (22, 23).
Các chỉ định loại I (phải làm) và loại IIa (nên làm) của điều trị GĐ A của suy tim bao gồm:
Chỉ định loại I:
– Các bệnh nhân có nguy cơ cao suy tim (THA, rối loạn lipid máu, đái tháo đường) cần được điều trị theo đúng các mục tiêu của khuyến cáo liên quan.
– Bệnh nhân có nguy cơ cao suy tim, cần được khuyên tránh các chất làm tăng suy tim. Td: thuốc lá, uống rượu quá mức, ma túy.
– Nhịp thất cần được kiểm soát hoặc phục hồi nhịp xoang trên bệnh nhân có nhịp nhanh trên thất.
– Điều trị bệnh lý tuyến giáp theo đúng các khuyến cáo.
– Thầy thuốc cần chỉ định cận lâm sàng không xâm nhập (td: đo PXTM bằng siêu âm tim) trên người bệnh có tiền sử gia đình bị bệnh cơ tim hoặc trên người sử dụng dược chất độc cho tim.
Chỉ định loại IIa:
– Ức chế men chuyển (UCMC) có thể hữu ích phòng ngừa suy tim trên bệnh nhân có tiền sử bệnh do xơ vữa động mạch hoặc đái tháo đường hoặc THA có kèm yếu tố nguy cơ tim mạch.
– Chẹn thụ thể angiotensin II có thể có hiệu quả tương tự UCMC, mặc dù mức chứng cớ kém hơn.
Các biện pháp điều trị suy tim giai đoạn A ở người cao tuổi không khác người trẻ. Tuy nhiên phải chỉnh liều thuốc dựa vào độ lọc cầu thận ước lượng (công thức Cockcroft- Gault). Cần chú ý, ở cùng mức creatinine máu, độ lọc cầu thận ước lượng sẽ giảm theo tuổi (Bảng 3).
3. Điều trị giai đoạn B suy tim ở người cao tuổi
Tổn thương thực thể tim có thể là bệnh van tim, bệnh ĐMV, phân xuất tống máu giảm < 45% chưa rõ nguyên nhân (bệnh cơ tim dãn nở vô căn), dầy thất trái do THA. Các biện pháp điều trị bệnh nhân giai đoạn này được tóm tắt trong bảng 4.
| – Tất cả các biện pháp áp dụng trong GĐ A – Chẹn bêta và ức chế men chuyển: mọi bệnh nhân sau NMCT bất kể PXTM – Chẹn bêta và ức chế men chuyển hoặc chẹn thụ thể angiotensin II: mọi bệnh nhân có PXTM giảm
– Tái lưu thông ĐMV |
| – Tất cả các biện pháp của giai đoạn A và B – Lợi tiểu và hạn chế muối: khi có dấu ứ dịch (loại I) – Chẹn bêta (bisoprolol, carvedilol, metoprolol succinate): mọi trường hợp ngoại trừ chống chỉ định (loại I) – UCMC, chẹn thụ thể angiotensin II đơn độc hoặc phối hợp (loại I)
– Digitalis (loại IIa) |
Chỉ định loại I
– Tất cả các biện pháp của giai đoạn A cần được áp dụng cho bệnh nhân có tổn thương thực thể tim dù chưa triệu chứng cơ năng.
– Chẹn bêta và UCMC: mọi bệnh nhân sau NMCT bất kể PXTM hay triệu chứng cơ năng của suy tim.
– Chẹn bêta và UCMC: mọi bệnh nhân giảm PXTM dù không có tiền sử NMCT và không suy tim.
– Chẹn thụ thể angiotensin II: mọi bệnh nhân sau NMCT có PXTM giảm, dù không suy tim, các bệnh nhân này không dung nạp được UCMC.
– Tái lưu thông động mạch vành (ĐMV): chỉ định theo đúng khuyến cáo dù không triệu chứng suy tim.
– Sửa van hay thay van: theo đúng chỉ định dù không triệu chứng suy tim.
Chỉ định IIa
– UCMC hoặc chẹn thụ thể angiotensin II: có thể có lợi ở bệnh nhân THA kèm dầy thất trái và không triệu chứng cơ n
ăng suy tim.
– Chẹn thụ thể angiotensin II: có thể có lợi ở bệnh nhân PXTM thấp và không triệu chứng suy tim, khi các bệnh nhân này không dung nạp được UCMC.
– Đặt máy chuyển nhịp phá rung trên bệnh nhân BCT/TMCB có ít nhất 40 ngày sau NMCT cấp, PXTM £ 30%, NYHA I dưới điều trị nội tối đa và có hy vọng sống trên 1 năm.
Chỉ định IIb
– Đặt ICD cho bệnh nhân BCT không TMCB có PXTM £ 30%, có NYHA 1 dưới điều trị nội tối đa và có hy vọng sống > 1 năm
Chỉ định loại III
– Không sử dụng digoxin cho bệnh nhân có PXTM thấp, nhịp xoang mà không có triệu chứng suy tim.
– Ức chế calci, loại giảm co cơ tim, có thể có hại ở bệnh nhân sau NMCT có PXTM thấp và không triệu chứng suy tim
4. Điều trị giai đoạn C suy tim ở người cao tuổi
Bảng 5 nêu lên các biện pháp điều trị bệnh nhân suy tim nặng (GĐ C). Các biện pháp này cần được sử dụng đúng chỉ định và phối hợp cẩn thận để tránh làm nặng suy tim hoặc bệnh nhân bỏ điều trị vì tác dụng phụ.
Chỉ định loại III
– Không nên phối hợp thường qui UCMC, chẹn thụ thể angiotensin II với thuốc đối kháng aldosterone.
– Không nên dùng thường qui ức chế calci
– Truyền lâu dài thuốc tăng co cơ tim có thể có hại, ngoại trừ khi bệnh nhân bị suy tim giai đoạn cuối.
– Điều trị bằng hormone có thể có hại, ngoại trừ trường hợp dùng hormone thay thế.
4.1. Lợi tiểu:
Phối hợp với sự tiết giảm muối và nước, lợi tiểu là thuốc điều trị bước đầu cơ bản trong suy tim. Khi dùng liều cao không nên giảm quá 0.5-1 kg cân nặng / 1 ngày. Cần chú ý tránh giảm khối lượng tuần hoàn nhiều,hạ kali và natri máu bằng cách theo dõi điện giải đồ, urê và creatinine máu.
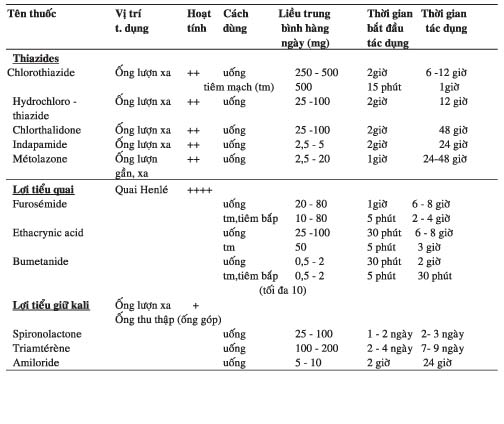
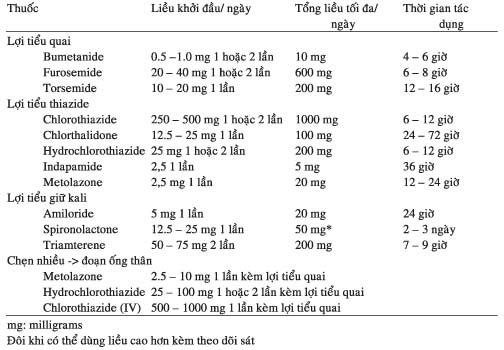
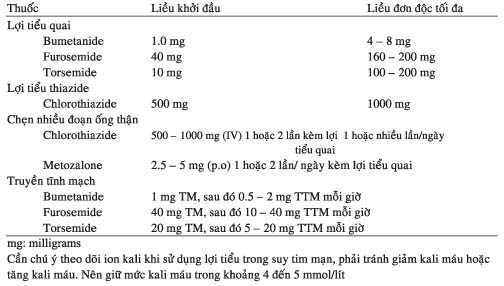
Ba nhóm lợi tiểu chính thường dùng : nhóm thiazide, lợi tiểu quai (quai Henlé) và lợi tiểu giữ kali. Một số tác dụng phụ của lợi tiểu nhóm thiazide : tăng calci máu, tăng uric acid máu, nổi ban, viêm tụy, viêm mạch máu và gia tăng lipoprotein tỷ trọng thấp (LDL: low density lipoprotein ). Lợi tiểu quai như furosemide, bumetanide thuộc nhóm sulfamide, do đó cần tránh dùng cho bệnh nhân đã dị ứng với sulfamide. Ở một số bệnh nhân đã suy tim nặng khi dùng liều uống cao có thể cũng không có tác dụng do hấp thu kém nên đổi qua thuốc tiêm (xem bảng 6).
Lợi tiểu giữ kali khi dùng đơn độc có tác dụng yếu cần phối hợp với thiazide hoặc lợi tiểu quai. Khi thiếu kali thường thiếu thêm magnésium dễ gây loạn nhịp tim. Cần chú ý bồi hoàn kali và magnésium khi dùng lợi tiểu thiazide hoặc lợi tiểu quai hoặc dùng phối hợp với lợi tiểu giữ kali như spironolactone, triamtérène, amiloride.
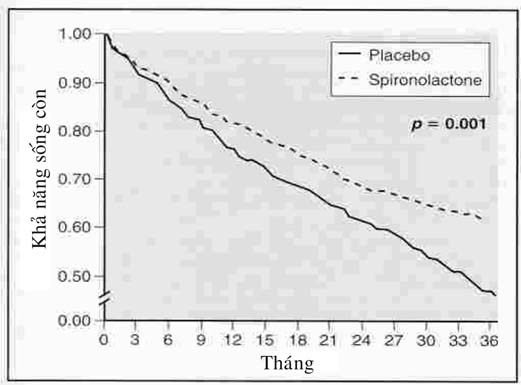
Nghiên cứu RÂLES thực hiện trên 1663 bệnh nhân suy tim có PXTM £ 40%. Bệnh nhân được chia 2 nhóm, có điều trị bằng Spironolactone 12,5 ; 25 ; 50 hoặc 75 mg/ngày so với nhóm placebo. Cả hai nhóm đều có điều trị cơ bản là UCMC, lợi tiểu quai và Digoxin. Kết quả cho thấy nhóm có spironolactone liều 25 mg cải thiện tử vong có ý nghĩa thống kê ở bệnh nhân suy tim nặng sau 24 tháng theo dõi (26)
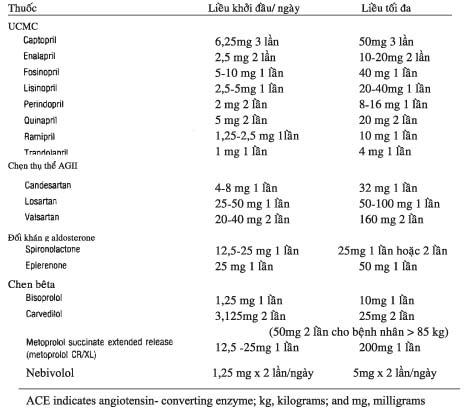
Ức chế hệ thống renin – angiotensin – aldosterone có thể tác động ở nhiều tầng: tầng men chuyển angiotensin I thành angiotensin II, tầng thụ thể angiotensin và tầng thụ thể aldosterone. Chẹn thụ thể angiotensin 1 của angiotensin II, thường gọi tắt là chẹn thụ thể angiotensin II (ARB: angiotensin receptor blocker) tác động trên cả tầng thụ thể angiotensin và thụ thể aldosterone. Các thuốc đối kháng aldosterone (spironolactone, eplerenone) tác động đơn thuần trên tầng thụ thể aldosterone. Các thuốc tác dụng trên hệ thống renin – angiotensin – aldosterone được trình bày trong bảng 9.
Thuốc đối kháng hệ rennin- angiotensin- aldosterone là thuốc cơ bản hàng đầu trong điều trị suy tim, có thể dùng cả khi bệnh nhân chưa có triệu chứng cơ năng.