BS. NGUYỄN THANH HIỀN
BS. TRẦN DUY BÁCH
Mở đầu
Dịch tễ suy tim hiện nay là một thách thức sức khỏe toàn cầu lớn, ảnh hưởng tới khoảng 64,3 triệu người trên toàn thế giới. Suy tim (HF) đặc biệt phổ biến ở nhóm dân số già và đang tiếp tục gia tăng về tỷ lệ mắc, tạo nên gánh nặng ngày càng lớn đối với hệ thống y tế. Tại Hoa Kỳ, suy tim là nguyên nhân hàng đầu gây nhập viện ở người trưởng thành ≥65 tuổi, với chi phí hằng năm vượt quá 30 tỷ đô la (1). Tình trạng nhập viện thường xuyên do suy tim dẫn đến sử dụng nguồn lực y tế rất lớn và làm gia tăng các kết cục bất lợi cho bệnh nhân, bao gồm suy giảm đáng kể chất lượng cuộc sống (2). Đáng tiếc thay, mặc dù đã đạt được những tiến bộ đáng kể trong điều trị nội khoa, thiết bị hỗ trợ, và phẫu thuật, tỷ lệ tử vong liên quan đến suy tim vẫn đang gia tăng (3)
Quản lý suy tim từ trước đến nay luôn nhấn mạnh mục tiêu hồi phục cơ tim thông qua cải thiện phân suất tống máu, nhằm cải thiện kết cục và giảm gánh nặng sử dụng dịch vụ y tế. Tuy nhiên, những hàm ý truyền thống của mục tiêu mang tính kỳ vọng này còn hạn chế. Một định nghĩa rộng hơn về ‘hồi phục’ xem xét bản chất hệ thống của sinh lý bệnh và quản lý suy tim. Ở mức độ cơ tim, hồi phục nghĩa là khôi phục các thông số cấu trúc, chức năng và huyết động về giá trị nằm trong giới hạn kỳ vọng hoặc “bình thường”. Ở mức độ bệnh nhân, hồi phục nghĩa là khôi phục chức năng của toàn bộ cơ thể (hồi phục toàn thân), giảm nhẹ triệu chứng và tối ưu hóa khả năng gắng sức. Mặc dù hồi phục cơ tim và hồi phục toàn thân thường có liên quan, nhưng điều này không phải lúc nào cũng cần thiết — cả hai có thể cải thiện đồng thời theo cơ chế cộng hưởng, hoặc cải thiện độc lập với nhau (4,5).
Nếu định nghĩa rộng hơn về hồi phục này được xem là mục tiêu chính của toàn bộ quá trình nghiên cứu và cung cấp chăm sóc suy tim, thì tính ứng dụng của nó sẽ trải dài trên cả bối cảnh cấp tính lẫn mạn tính. Trong bối cảnh cấp tính, các hệ thống chăm sóc tích hợp được thiết kế để nhanh chóng cung cấp những điều trị cứu sống, chẳng hạn như hỗ trợ huyết động tạm thời và hỗ trợ tuần hoàn cơ học (MCS) trong sốc tim. Ở những trường hợp suy tim tiến triển với đợt mất bù cấp trên nền mạn tính, hỗ trợ cơ học dài hạn và ghép tim sẽ được xem xét. Trong bối cảnh mạn tính, tối ưu hóa liệu pháp điều trị theo hướng dẫn (GDMT), duy trì tình trạng ngoại trú không triệu chứng và tránh nhập viện có thể đạt được thông qua các hệ thống theo dõi từ xa, các cơ chế khuyến khích từ bảo hiểm và sự phối hợp chăm sóc đa chuyên khoa nhằm bảo đảm quản lý toàn diện và can thiệp kịp thời.
Mục đích của bài tổng quan này là nhấn mạnh tầm quan trọng của việc thúc đẩy quá trình hồi phục theo nghĩa rộng hơn trên toàn phổ suy tim, từ bối cảnh cấp tính đến mạn tính (Hình 1). Điều này bao gồm lời kêu gọi xác định lại thuật ngữ truyền thống ‘chuyên gia suy tim’, vốn chưa phản ánh đầy đủ cam kết của chuyên ngành trong việc khôi phục cả chức năng tim và sức khỏe toàn diện của người bệnh. Trái ngược với hàm ý rằng suy tim là một tình trạng giai đoạn cuối không thể đảo ngược, thuật ngữ được đề xuất ‘chuyên gia phục hồi cơ tim’ (Myocardial Recovery Specialists) có thể phản ánh chính xác hơn sứ mệnh này, đồng thời giúp tối ưu hóa chăm sóc đa chuyên khoa và truyền tải thông điệp tích cực hơn cho bệnh nhân, nhân viên y tế và học viên. Điều này phù hợp với xu hướng gần đây trong lĩnh vực khi đổi tên ‘Heart Failure Teams’ thành ‘Heart Success Teams’một bước tiến đáng ghi nhận trong việc tái định nghĩa câu chuyện. Mặc dù thuật ngữ ‘suy tim’ đã có lịch sử lâu đời, nhưng cần một sự thay đổi để phản ánh hiểu biết đang tiến triển rằng đây không phải lúc nào cũng là điểm kết không thể đảo ngược, mà là một tình trạng động có tiềm năng thuyên giảm, hồi phục, cải thiện chất lượng sống và tăng khả năng sống còn (6,7)
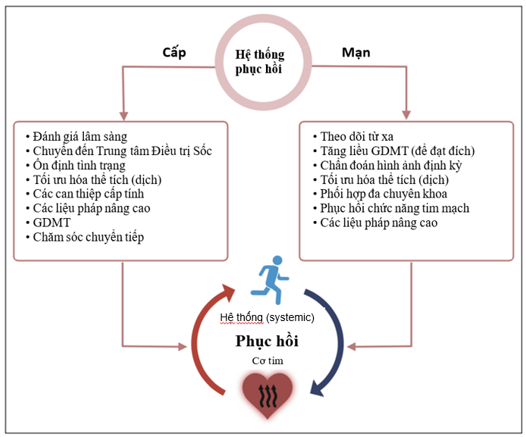
Hình 1. Vai trò của các hệ thống chăm sóc trong việc phục hồi cơ tim và phục hồi toàn thân ở bối cảnh cấp tính và mạn tính (6)
PHẦN 1:
HỆ THỐNG CHĂM SÓC ĐỂ PHỤC HỒI CƠ TIM TRONG SỐC TIM CẤP
I. TẦM QUAN TRỌNG CỦA CHĂM SÓC CHUẨN VÀ CÁC PHƯƠNG PHÁP TIẾP CẬN THEO NHÓM
Trong các trường hợp sốc tim, mục đích cho phép phục hồi cơ tim sau tác nhân gây ra dẫn đến tổn thương lâm sàng là ưu tiên hàng đầu trong quá trình quản lý. Điều này đòi hỏi các giao thức được phân định rõ ràng để xác định, xác định bệnh lý cơ bản và can thiệp kịp thời cho phù hợp. Chăm sóc chuẩn do các nhóm trong các hệ thống tích hợp (Nhóm sốc hoặc Nhóm phục hồi HF cấp) cung cấp đã được chứng minh là cải thiện kết quả lâm sàng trong các trường hợp sốc tim cấp. Các nhóm này bao gồm các chuyên gia về chăm sóc tích cực tim mạch, tim mạch can thiệp, HF tiến triển và phẫu thuật tim lồng ngực. Các Nhóm sốc đóng vai trò quan trọng trong việc phân loại bệnh nhân và khởi xướng các chiến lược quản lý ngay lập tức. Ví dụ, họ hướng dẫn việc chuyển bệnh nhân từ các cơ sở ít chuyên khoa hơn đến các trung tâm được trang bị các cơ sở thông tim để tái thông mạch khẩn cấp, các đơn vị chăm sóc tích cực tim mạch (CICU), MCS và khả năng oxy hóa màng ngoài cơ thể. Cách tiếp cận chăm sóc hợp tác đa ngành này rất quan trọng để thiết lập nền tảng cung cấp dịch vụ chăm sóc tập trung vào phục hồi (8,9).
II. NHẬN DIỆN, CAN THIỆP VÀ CÁC LIỆU PHÁP TIÊN TIẾN ĐỂ PHỤC HỒI CƠ TIM CẤP
Nhận diện kịp thời và đánh giá sốc tim là những bước quyết định trong hành trình hướng tới hồi phục cơ tim. Việc nhận diện sốc tim đòi hỏi sự tích hợp giữa bệnh sử, dữ liệu xét nghiệm khách quan và các dấu hiệu lâm sàng tinh tế (đặc biệt tập trung vào biểu hiện giảm tưới máu). Trong toàn phổ suy tim cấp, việc phân tầng được hỗ trợ bởi thang phân loại SHOCK của Hiệp hội Can thiệp Tim mạch (SCAI), phân chia mức độ biểu hiện của bệnh nhân thành các giai đoạn dựa trên tiêu chí lâm sàng và biomarker. Các giai đoạn này trải rộng từ ‘nguy cơ’ (Giai đoạn A) – có yếu tố nguy cơ sốc tim nhưng chưa có biểu hiện giảm tưới máu – đến sốc kháng trị với giảm tưới máu cơ quan nghiêm trọng (Giai đoạn E). Phân tầng này định hướng chiến lược điều trị, tiên lượng, và quyết định mức độ theo dõi (ví dụ: CICU, theo dõi huyết động xâm lấn), loại hình hỗ trợ (inotrope, hỗ trợ tuần hoàn cơ học – MCS) cũng như xem xét các liệu pháp nâng cao khác. Quan trọng hơn cả, quá trình này đòi hỏi đánh giá lại liên tục để điều chỉnh chiến lược điều trị và theo dõi dựa trên đáp ứng ban đầu (9,10).
* Khi phát hiện suy giảm chức năng cơ tim và lâm sàng, các chuyên gia suy tim và nhóm điều trị sốc tim phải nhanh chóng xác định nguyên nhân nền, yếu tố then chốt để triển khai can thiệp kịp thời và hiệu quả nhằm đạt được hồi phục. Căn nguyên cụ thể sẽ quyết định chiến lược điều trị—ví dụ, tiếp cận điều trị sốc do bệnh cơ tim không thiếu máu khác biệt đáng kể với sốc do nhồi máu cơ tim cấp (AMI-shock). Các nhóm này đóng vai trò trọng yếu trong ổn định cấp và ưu tiên mục tiêu hồi phục cơ tim ngay từ đầu, thông qua đánh giá toàn diện lợi ích – nguy cơ của từng biện pháp điều trị. Một lợi ích lớn của mô hình phối hợp này là nâng cao chất lượng quy trình điều trị; đặc biệt trong AMI-shock, việc rút ngắn ‘door-to-unload time’ được công nhận ngày càng rõ ràng giúp hạn chế tổn thương cơ tim (11)
* Ở những bệnh nhân đã được ổn định sau giai đoạn mất bù, việc khởi trị GDMT thường ít được chú trọng; tuy nhiên, khởi trị GDMT ở những bệnh nhân sẽ xuất viện là yếu tố then chốt cho tiên lượng dài hạn. Mặc dù các hướng dẫn hiện nay nhấn mạnh việc khởi trị và tăng liều GDMT trong thời gian nằm viện ở bệnh nhân suy tim cấp – bao gồm bằng chứng mạnh từ thử nghiệm STRONG-HF – việc tối ưu hóa vẫn còn chưa đạt mức lý tưởng. Dù có vẻ trái ngược, chính các nhóm điều trị sốc tim vốn tập trung xử trí giai đoạn cấp lại đóng vai trò thiết yếu trong tối ưu sớm GDMT cho các bệnh nhân được lựa chọn. Cách tiếp cận này rất quan trọng để phục hồi cơ tim và cải thiện chất lượng sống (12-15)
* Một thành tố cốt lõi định hình toàn bộ quản lý hồi phục cơ tim cấp là chăm sóc lấy bệnh nhân làm trung tâm, được định nghĩa như triết lý đưa niềm tin và giá trị của bệnh nhân vào tất cả các quyết định điều trị. Các quyết định về kế hoạch chăm sóc và kỳ vọng hồi phục phải tính đến trạng thái nền của bệnh nhân. Ví dụ, một phụ nữ 48 tuổi trước đó khỏe mạnh và hoạt động tốt khi nhập viện vì sốc trong bối cảnh NMCT cấp sẽ có kỳ vọng hồi phục cơ tim và chức năng khác so với một nam bệnh nhân 75 tuổi mắc bệnh cơ tim không thiếu máu từ lâu, triệu chứng NYHA III nền, nhập viện do giảm cung lượng nhưng không tụt huyết áp (SCAI B). Nhóm đa chuyên khoa thảo luận với bệnh nhân và gia đình để định hướng cận lâm sàng và lựa chọn can thiệp, đồng thời thừa nhận rằng mỗi bệnh nhân có ưu tiên và mục tiêu sống khác nhau. Các nhóm chăm sóc nâng đỡ tim mạch – hay thường gọi một cách ít dễ chấp nhận hơn là ‘chăm sóc giảm nhẹ’ – giữ vai trò quan trọng trong các cuộc trao đổi này (16,17).
Mô hình hồi phục chức năng rộng này không chỉ áp dụng cho các giai đoạn sốc tim SCAI C, D và E truyền thống mà còn mở rộng sang bối cảnh suy tim mất bù cấp (SCAI A và B), nhấn mạnh tính liên tục của các biểu hiện lâm sàng. Những bệnh nhân nhập viện hoặc khám cấp cứu vì sung huyết thường bị ngừng GDMT trong thời gian nằm viện, mặc dù bằng chứng ngày càng nhiều cho thấy việc ngừng các thuốc này trong giai đoạn nội trú có thể làm tăng tỷ lệ tử vong trong bệnh viện. Hướng dẫn năm 2022 của Hội Tim mạch Hoa Kỳ (AHA), Trường môn Tim mạch Hoa Kỳ (ACC) và Hội Suy tim Hoa Kỳ (HFSA) phản ánh điều này bằng cách nhấn mạnh việc duy trì GDMT trong thời gian nằm viện, miễn là không có dấu hiệu giảm tưới máu (15, 18)
III. HẠN CHẾ TRONG TIẾN BỘ VỀ HỒI PHỤC CƠ TIM
Mặc dù đã có nhiều tiến bộ trong xử trí tình trạng mất bù huyết động cấp, những thách thức liên quan đến sự chuyển đổi mang tính triết lý hướng đến hồi phục cơ tim cũng cần được đề cập. Sự thiếu vắng các liệu pháp hiệu quả để cứu vãn chức năng cơ tim và toàn thân trong bối cảnh sốc tim nặng và suy đa cơ quan, cùng với tỷ lệ tử vong liên tục cao, có thể khiến các chuyên gia suy tim ngần ngại theo đuổi tích cực các chiến lược hồi phục. Do đó, các bác sĩ lâm sàng ít có xu hướng kỳ vọng vào khả năng hồi phục. Thêm vào đó, hệ thống y tế hiện nay có nhiều ưu đãi thúc đẩy việc xem LVAD và ghép tim như những lựa chọn điều trị phù hợp trong các tình huống này. Mặc dù đây là những chiến lược điều trị quan trọng, dựa trên bằng chứng và có khả năng cứu sống, cải thiện chất lượng sống và tiên lượng ở đúng nhóm bệnh nhân, các con đường hướng đến hồi phục cơ tim lại không nhận được những ưu đãi tương tự.
Để thật sự thúc đẩy hồi phục cơ tim, cần tiếp tục nghiên cứu các liệu pháp và can thiệp mới (ví dụ như chiến lược “door-to-unload” đã đề cập), đồng thời chuyển trọng tâm sang việc khôi phục chức năng nội tại của tim thay vì chỉ dựa vào các giải pháp thiết bị mang tính “điểm đến cuối cùng”.²³ Việc giải quyết những rào cản mang tính hệ thống – vốn làm giảm ưu tiên dành cho các chiến lược hồi phục cơ tim – cũng quan trọng không kém nhằm đảm bảo bệnh nhân nhận được chăm sóc toàn diện và phù hợp (19,20)
PHẦN 2:
CÁC HỆ THỐNG PHỤC HỒI CƠ TIM TRONG QUÁ TRÌNH CHUYỂN ĐẾN VÀ TRONG CÁC BỐI CẢNH NGOẠI TRÚ
I. ĐIỀU TRỊ NỘI KHOA THEO HƯỚNG DẪN
Hồi phục cơ tim trong suy tim với phân suất tống máu giảm (HFrEF) thường được thể hiện qua sự giảm kích thước buồng tim (tái cấu trúc ngược – reverse remodeling) và cải thiện phân suất tống máu. Bên cạnh điều trị nguyên nhân gây bệnh (bệnh động mạch vành, rối loạn nội tiết, độc tố, v.v.), các mục tiêu này đạt được nhờ tăng liều và tối ưu hóa liệu pháp điều trị nền tảng theo hướng dẫn (GDMT), trong đó nhiều mô hình chăm sóc khác nhau đã được đánh giá. Tuy nhiên, lợi ích của GDMT vượt xa sự cải thiện phân suất tống máu, bao gồm cải thiện sống còn, giảm nhập viện và cải thiện khả năng gắng sức. Do đó, đối với bệnh nhân trên toàn phổ phân suất tống máu, khái niệm ‘hồi phục’ có lẽ được định nghĩa chính xác hơn bằng việc phục hồi chức năng toàn thân, cho phép họ quay trở lại các hoạt động từng thực hiện trước khi được chẩn đoán suy tim (hồi phục chức năng).
Nhóm thuốc ức chế đồng vận chuyển natri–glucose 2 (SGLT2i) là một ví dụ điển hình, có hiệu quả trên toàn phổ phân suất tống máu cũng như trong cả bối cảnh cấp và mạn. Gao và cộng sự (2) đã thực hiện một phân tích gộp cho thấy khoảng cách đi bộ trung bình tăng 13 mét sau điều trị bằng SGLT2i. Con số này có vẻ không quá lớn, nhưng đối với một người trước đó bị giới hạn trong nhà, khả năng đi bộ sang cửa hàng tạp hóa đối diện đường có thể là cải thiện rất đáng kể.
Nhìn chung, cộng đồng khoa học cần nâng cao nhận thức của công chúng về sự không tương xứng giữa phân suất tống máu và khả năng gắng sức, nhấn mạnh rằng khả năng gắng sức mang ý nghĩa quan trọng hơn đối với sống còn. Để làm được điều này, cần thu thập nhất quán các chỉ số đánh giá khả năng gắng sức và chất lượng sống trong các thử nghiệm lâm sàng. Chỉ khi đó, mục tiêu hướng tới hồi phục trong suy tim mới có thể tiến triển theo cách thực sự lấy bệnh nhân làm trung tâm (21,22).
II. HỆ THỐNG HỒI PHỤC VÀ CHĂM SÓC TRONG GIAI ĐOẠN CHUYỂN TIẾP (VÀ TRONG CHĂM SÓC MẠN TÍNH)
Trong giai đoạn chuyển tiếp sang chăm sóc ngoại trú sau khi xuất viện hoặc sau một lần khám cấp cứu, bệnh nhân suy tim bước vào một thời kỳ đặc biệt dễ tổn thương: khoảng 25% tái nhập viện trong vòng 30 ngày và 50% tái nhập viện trong vòng 6 tháng – một thực tế đã khiến Trung tâm Dịch vụ Medicare & Medicaid áp dụng các chế tài đối với các trường hợp tái nhập viện liên quan đến suy tim. Để giải quyết vấn đề này, nhiều mô hình và bộ công cụ chăm sóc chuyển tiếp đã được phát triển nhằm giảm tỷ lệ tái nhập viện trong 30 ngày, dù kết quả còn không đồng nhất. Các can thiệp hiệu quả nhất là các chương trình cải thiện chất lượng nhằm tăng tỷ lệ kê đơn GDMT khi xuất viện và bảo đảm lịch tái khám trong vòng 1 tuần, nhấn mạnh tầm quan trọng của theo dõi trực tiếp thường xuyên và tăng liều GDMT nhanh trong thời gian nằm viện (23-25).
Trong một tổng quan lớn, Tang và cộng sự đã mô tả các hệ thống tối ưu hóa GDMT sau một đợt suy tim cấp, bao gồm phòng khám suy tim đa chuyên khoa – có mức tăng khiêm tốn trong khởi trị GDMT nhưng vượt trội trong việc tăng liều nhờ áp dụng các thuật toán chuẩn hóa. Trong khi khám từ xa không làm tăng rõ rệt tỷ lệ kê đơn GDMT, một số nghiên cứu nhỏ ứng dụng thiết bị không dây truyền dữ liệu nhịp tim, huyết áp, cân nặng hằng ngày đã cho thấy tăng sử dụng GDMT và tối ưu hóa liều (3).
Các biện pháp kiểm tra chất lượng (audits), đào tạo bác sĩ, và cảnh báo dựa trên hồ sơ bệnh án điện tử (EHR) cũng được nghiên cứu. Kết quả từ các đánh giá ngoại trú không thống nhất: một số nghiên cứu cải thiện kê đơn theo từng nhóm thuốc, nhưng không nhất quán toàn diện. Ví dụ, nghiên cứu PACT đánh giá mô hình chuyển tiếp chăm sóc lấy bệnh nhân làm trung tâm đối với các kết cục tổng hợp và cho thấy mô hình này không vượt trội so với chăm sóc tiêu chuẩn. Ngược lại, nghiên cứu THRIVE cho thấy theo dõi sớm bằng điện thoại có thể tăng tỷ lệ tái khám trong 7 ngày, với kết cục 30 ngày tương đương tái khám trực tiếp. Tương tự, cảnh báo EHR được thiết kế có mục tiêu giúp tăng tỷ lệ kê đơn GDMT. Ngược lại, các chương trình đào tạo bác sĩ nói chung không đem lại thay đổi đáng kể. Tổng thể, một chiến lược kết hợp giữa phòng khám suy tim đa chuyên khoa, telehealth, theo dõi từ xa, audits, cảnh báo EHR và tăng cường sự tham gia của bệnh nhân có thể mang lại hiệu quả cao nhất cho việc kê đơn và tối ưu hóa GDMT (3,26-28).
Với một định nghĩa toàn diện hơn về ‘hồi phục’ làm mục tiêu bao trùm, quá trình chuyển tiếp chăm sóc có thể trở nên nhẹ nhàng hơn cho cả bệnh nhân và đội ngũ y tế. Việc khởi trị GDMT trong thời gian nằm viện để thúc đẩy hồi phục cơ tim có thể giúp giai đoạn chuyển tiếp tập trung nhiều hơn vào giao tiếp đa chuyên khoa và sự tham gia của bệnh nhân – những yếu tố then chốt để tối ưu hóa GDMT. Đẩy mạnh những thành phần này có thể tạo điều kiện tăng cường các chương trình phục hồi chức năng, vốn được chứng minh cải thiện kết cục dựa trên bệnh nhân và khả năng gắng sức (29-31).
Trong chăm sóc ngoại trú, các công nghệ telehealth và theo dõi từ xa cung cấp cho các bác sĩ tim mạch dữ liệu lâm sàng giá trị, cho phép điều chỉnh điều trị kịp thời và lý tưởng là ngăn ngừa tái nhập viện. Một phân tích gộp gần đây cho thấy telemonitoring tại nhà có thể giảm tử vong do mọi nguyên nhân và giảm nhập viện do suy tim. Các thiết bị cấy ghép như hệ thống đo áp lực động mạch phổi, cùng với thiết bị đeo theo dõi loạn nhịp, giúp quản lý suy tim chủ động thông qua giám sát các chỉ số sinh lý và kích hoạt các can thiệp qua hệ thống cảnh báo tích hợp (32-34).
III. CHƯƠNG TRÌNH QUẢN LÝ BỆNH SUY TIM
Các chương trình quản lý bệnh suy tim nhấn mạnh tích hợp chăm sóc toàn diện thông qua sự tham gia của các nhóm đa chuyên khoa, bao gồm bác sĩ tim mạch, bác sĩ nội khoa, điều dưỡng suy tim, nhân viên y tế hạng trung, nhà tâm lý, nhân viên xã hội, chuyên viên phục hồi chức năng, dược sĩ, chuyên gia dinh dưỡng và quản lý ca bệnh (Hình 2). Bằng chứng phong phú cho thấy vai trò thiết yếu của từng thành viên. Ví dụ, tích hợp điều dưỡng suy tim để theo dõi sát bệnh nhân sau xuất viện có thể cải thiện kết cục báo cáo bởi bệnh nhân và giảm tái nhập viện. Ngoài ra, dữ liệu khác cho thấy tập luyện tim mạch đều đặn cải thiện khả năng chức năng và chất lượng cuộc sống. Đồng thời, mô hình đa chuyên khoa có thể giảm tỷ lệ nhập viện vì suy tim, nhấn mạnh vai trò quan trọng của các đội chăm sóc này trong việc thúc đẩy hồi phục cơ tim (35,36).
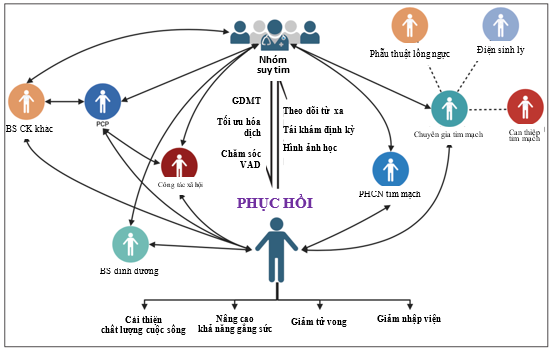 Hình 2. Chương trình quản lý bệnh suy tim (được ký hiệu là HF team) với sự phối hợp trong và giữa các chuyên khoa nhằm mục đích phục hồi.
Hình 2. Chương trình quản lý bệnh suy tim (được ký hiệu là HF team) với sự phối hợp trong và giữa các chuyên khoa nhằm mục đích phục hồi.
GDMT: Điều trị nội khoa theo hướng dẫn (Guideline-directed medical therapy). PCP: Bác sĩ chăm sóc ban đầu (Primary care physician). VAD: Thiết bị hỗ trợ tâm thất (Ventricular assist device).
IV. TRAO QUYỀN CHO BỆNH NHÂN TRONG QUẢN LÝ SUY TIM
Trao quyền cho bệnh nhân đóng vai trò then chốt trong quá trình hồi phục suy tim. Các chương trình tự chăm sóc dựa trên trao quyền đã được chứng minh giúp tăng cường đáng kể khả năng tự quản lý bệnh của bệnh nhân, từ đó cải thiện kết cục sức khỏe và giảm sử dụng dịch vụ y tế.(41) Trong thời đại hiện nay, ngay cả các chương trình trao quyền từ xa (tele-empowerment) cũng cho thấy hiệu quả trong việc cải thiện hành vi tự chăm sóc và giảm sự bất định liên quan đến bệnh tật, cuối cùng giúp giảm số lần nhập viện (37).
Việc tích hợp các mô hình trao quyền dựa trên gia đình (family-centered empowerment models) có thể nâng cao hơn nữa khả năng hồi phục và cải thiện kết cục bằng cách cải thiện sức khỏe tâm lý, chất lượng cuộc sống, và giảm mức độ lo âu và stress ở bệnh nhân tim mạch. Do đó, các sáng kiến trao quyền cho bệnh nhân không chỉ thúc đẩy hồi phục thể chất mà còn giúp tăng khả năng phục hồi tâm lý và cải thiện chất lượng cuộc sống. Bằng cách thúc đẩy cảm giác đồng hành trong quản lý bệnh và xây dựng sự tự tin trong việc tự quản lý sức khỏe, các chiến lược trao quyền có thể dẫn đến hồi phục cơ tim và hồi phục toàn thân thường xuyên hơn (38).
V. HỒI PHỤC ÁP DỤNG CHO BỆNH NHÂN SUY TIM GIAI ĐOẠN TIẾN TRIỂN
Giai đoạn D của suy tim (Stage D HF) thường được dùng để mô tả những bệnh nhân kháng trị với các liệu pháp chuẩn và có triệu chứng nặng, hạn chế nghiêm trọng chất lượng cuộc sống. Ở những bệnh nhân được phân loại là suy tim tiến triển, nơi khả năng hồi phục nội tại (cả về cơ tim lẫn chức năng) là rất thấp, chúng tôi cho rằng các khái niệm về ‘hồi phục’ vẫn có thể áp dụng — đặc biệt khi xem xét trong bối cảnh rộng hơn.
Cụ thể, tại giai đoạn này, các liệu pháp nâng cao bao gồm thiết bị hỗ trợ thất trái (LVAD) và/hoặc ghép tim. Các liệu pháp này nhằm mục đích đưa bệnh nhân từ trạng thái chịu đựng khó thở dù gắng sức tối thiểu hoặc ngay cả khi nghỉ ngơi, trở về mức có thể thực hiện lại các hoạt động hàng ngày, làm việc, thậm chí tham gia thể thao và các hoạt động giải trí (đặc biệt trong trường hợp ghép tim).
Trong những trường hợp này, hồi phục cơ tim theo nghĩa phục hồi hoàn toàn chức năng tim hoặc huyết động có thể không đạt được; tuy nhiên, các liệu pháp hỗ trợ hoặc thay thế tim cho phép hồi phục chức năng và hồi phục toàn thân — những yếu tố có ý nghĩa sống còn và cải thiện chất lượng cuộc sống (6).
VI. THIẾT BỊ HỖ TRỢ THẤT TRÁI (LVAD) NHƯ CẦU NỐI ĐẾN HỒI PHỤC
Một nhóm nhỏ nhưng có ý nghĩa lâm sàng của bệnh nhân dùng LVAD (1–5%) đạt được mức hồi phục cơ tim đủ để tháo bỏ thiết bị. Những bệnh nhân này thường trẻ tuổi hơn, có nguyên nhân suy tim không do thiếu máu cục bộ (đặc biệt là viêm cơ tim) và thời gian mắc bệnh ngắn hơn. Tuy có tiềm năng này, các phác đồ cai máy chuẩn hóa được áp dụng không đồng nhất, có thể do tỷ lệ hồi phục trong quá khứ quá thấp (39,40).
Liệu pháp LVAD như một công cụ ‘cầu nối đến hồi phục’ được củng cố bởi bằng chứng cho thấy những bệnh nhân được tháo LVAD có thể đạt mức chức năng gần tương đương người khỏe mạnh. Mặc dù các thang điểm tiên lượng, như INTERMACS Cardiac Recovery Score, có thể giúp nhận diện bệnh nhân có khả năng hồi phục cao hơn trước khi cấy thiết bị, một số cơ sở đã xây dựng các phác đồ hồi phục chuẩn hóa, bao gồm tối ưu GDMT, chương trình phục hồi chức năng và đánh giá huyết động định kỳ. Trong các mô hình này, cách tiếp cận với mọi bệnh nhân — bất kể nguyên nhân, tuổi tác hay hoàn cảnh — đều hướng đến hồi phục cơ tim và hồi phục chức năng (41,42).
Một cách tiếp cận chủ động, tập trung vào hồi phục ngay từ thời điểm cấy LVAD cho mỗi bệnh nhân có thể mang lại kết quả tốt hơn trong quá trình điều trị, bất kể việc tháo bỏ LVAD có thực hiện được hay không. Chiến lược này được củng cố bởi phân tích từ cơ sở dữ liệu INTERMACS cho thấy khi LVAD được cấy với mục đích rõ ràng là ‘cầu nối đến hồi phục’, tỷ lệ hồi phục tăng lên 11% so với 1% ở quần thể LVAD nói chung. Bằng chứng này cũng được hỗ trợ thêm bởi thử nghiệm RESTAGE-HF (Remission from Stage D Heart Failure), cho thấy trong một môi trường kiểm soát, hỗ trợ LVAD kết hợp điều trị nội khoa chuẩn giúp tăng tỷ lệ tháo LVAD nhiều hơn so với chỉ điều trị bằng LVAD đơn thuần.
Mặc dù một nhóm nhỏ bệnh nhân suy tim giai đoạn cuối có thể đạt hồi phục cơ tim với hỗ trợ tuần hoàn cơ học tạm thời hoặc dài hạn, phần lớn bệnh nhân sẽ không đạt được điều này. Do vậy, trọng tâm chính chuyển sang tối ưu hóa hồi phục toàn thân của bệnh nhân thông qua khả năng gắng sức và hồi phục chức năng các cơ quan, thay vì chỉ nhắm đến hồi phục cơ tim và tháo bỏ LVAD (43,44).
Hiện nay, Hệ thống LVAD hỗ trợ dài hạn (durable LVAD technology) — dù vẫn tiềm ẩn biến chứng — đã tiến bộ đáng kể và cho phép bệnh nhân có cuộc sống năng động và trọn vẹn hơn. Điều này có thể tạo nên sự khác biệt giữa việc chỉ đi vài bước so với việc đi được cả một dặm, hoặc cuối cùng có thể thực hiện các sinh hoạt thường nhật vốn trước đây không làm được (45).
VII. TÁI ĐỊNH NGHĨA LĨNH VỰC: CÁC HỆ QUẢ VÀ LỢI ÍCH ĐỐI VỚI QUẢN LÝ TIM MẠCH
Thuật ngữ ‘suy tim’ mang một gánh nặng tâm lý đáng kể đối với bệnh nhân, có thể làm trầm trọng thêm tình trạng trầm cảm và lo âu vốn thường đi kèm với bệnh lý này. Nghiên cứu về cách đặt tên bệnh lý trong y học cho thấy rằng các thuật ngữ mang tính tiêu cực có thể ảnh hưởng bất lợi đến tinh thần và kết cục điều trị của bệnh nhân. Từ ‘suy’ hay ‘thất bại’ (‘failure’) có thể gợi lên cảm giác tuyệt vọng và không thể đảo ngược (46,47).
Trong lĩnh vực này, suy tim đã có những bước tiến đáng kể trong việc tái định danh, bao gồm việc chuyển trọng tâm từ thuật ngữ ‘failure’ (suy/ thất bại) sang ‘function’ (chức năng) và đổi tên các nhóm điều trị suy tim thành ‘Heart Success Teams’ (đội thành công về tim mạch) (7). Tuy nhiên, các tác giả đề xuất đánh giá lại hệ thống thuật ngữ sao cho phù hợp với chủ đích đã nêu — đó là khôi phục chức năng và thúc đẩy hồi phục vượt ra ngoài phạm vi cơ tim
Cùng với sự chuyển đổi mô hình tiếp cận, các tác giả chủ trương thay đổi danh xưng từ ‘chuyên gia suy tim’ thành ‘chuyên gia hồi phục cơ tim (và từ đó là hồi phục chức năng)’. Thuật ngữ này nhấn mạnh tiềm năng cải thiện, phù hợp với các chiến lược điều trị tim mạch dựa trên bằng chứng vốn tập trung vào mục tiêu khôi phục chức năng theo nghĩa rộng. Ngoài ra, nó phản ánh bản chất động và tiến triển của điều trị, thay vì củng cố nhận thức rằng suy tim là tình trạng tĩnh và giai đoạn cuối không thể thay đổi (Hình 3).
Việc thực hiện thay đổi này dường như cấp thiết hơn bao giờ hết, bởi mặc dù đã có những tiến bộ khoa học đột phá trong vòng 10 năm qua, tỷ lệ tử vong do suy tim lại gia tăng từ năm 2012 đến 2021 — với tốc độ cao hơn so với hơn 25 năm trước, xóa sạch hoàn toàn những cải thiện từ 1999 đến 2012 (48).
Quan điểm mới này mở rộng vượt ra khỏi giới hạn của rối loạn chức năng tim đơn thuần, cho phép hiểu sâu hơn về sự tương tác giữa tim và các hệ cơ quan khác. Khi áp dụng danh xưng ‘chuyên gia hồi phục cơ tim’ trong bối cảnh toàn thân, sự thấu hiểu và tham gia của bệnh nhân có thể được cải thiện, từ đó thúc đẩy phát triển các chiến lược điều trị toàn diện và lấy bệnh nhân làm trung tâm hơn cho những người đang sống chung với suy tim.
Những hệ quả rộng hơn của sự thay đổi thuật ngữ này có thể bao gồm: tăng sự quan tâm của các bác sĩ nội trú và nghiên cứu sinh đối với lĩnh vực này, cải thiện phối hợp đa chuyên khoa, và tăng tỷ lệ chuyển tuyến sớm cho điều trị (46).
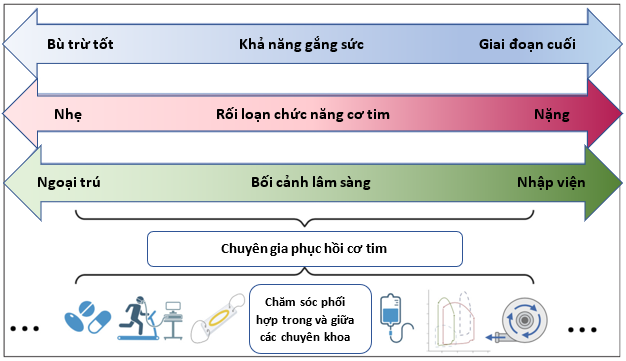
Hình 3: Phạm vi hoạt động của ‘Chuyên gia Phục hồi cơ tim’ trải rộng trên các mức độ khả năng gắng sức của bệnh nhân, mức độ nghiêm trọng của rối loạn chức năng cơ tim và bối cảnh lâm sàng, cũng như các liệu pháp cá thể hóa và sự phối hợp chăm sóc
TÓM TẮT/KẾT LUẬN
Bài tổng quan này đề xuất một sự chuyển đổi mô hình trong định nghĩa về ‘hồi phục’ ở bệnh nhân suy tim, mở rộng phạm vi vượt ra ngoài việc phục hồi cấu trúc và động học cơ tim bình thường để bao trùm toàn bộ hệ thống con người, được phản ánh qua sự cải thiện khả năng gắng sức và các kết cục lâm sàng của bệnh nhân. Việc tái định danh chuyên ngành từ ‘suy tim’ sang ‘hồi phục cơ tim’ (trong bối cảnh toàn thân) phản ánh chính xác hơn sự đa dạng về biểu hiện và bệnh lý nằm dưới “mái nhà suy tim”, đồng thời mang tiềm năng thúc đẩy quy trình chăm sóc thống nhất hơn trong nhiều bối cảnh lâm sàng, tăng cường sự phối hợp giữa các chuyên khoa và lĩnh vực khác nhau, nâng cao sự tham gia và trao quyền cho bệnh nhân trong các mô hình chăm sóc phối hợp, cũng như khơi dậy sự quan tâm mới của các bác sĩ nội trú và học viên đối với lĩnh vực suy tim.
ĐIỂM CHÍNH
- Sự chuyển đổi hướng tới cách hiểu rộng hơn về hồi phục trong suy tim nhấn mạnh cách tiếp cận toàn diện, bao gồm không chỉ tối ưu hóa cơ tim mà còn hồi phục toàn thân và hồi phục chức năng.
- Một mục tiêu hồi phục mang tính toàn diện hơn có thể giúp tối ưu hóa hệ thống chăm sóc cho bệnh nhân suy tim, xuyên suốt từ bối cảnh cấp tính đến mạn tính.
- Cần có các hệ thống triển khai để đảm bảo áp dụng và tăng liều liệu pháp điều trị theo hướng dẫn (GDMT) nhằm cải thiện hồi phục cơ tim và toàn thân trong mọi bối cảnh điều trị.
- Thuật ngữ “chuyên gia hồi phục cơ tim (myocardial recovery specialists)” phản ánh chính xác hơn bản chất năng động của lĩnh vực này, vượt ra khỏi khái niệm hạn hẹp của thuật ngữ “suy tim”.
TÀI LIỆU THAM KHẢO
- Heidenreich PA, Fonarow GC, Opsha Y, et al. Economic Issues in Heart Failure in the United States. J Card Fail. 2022 Mar;28(3): 453-466.
2. Agarwal MA, Fonarow GC, Ziaeian B. National Trends in Heart Failure Hospitalizations and Readmissions From 2010 to 2017. JAMA Cardiol. 2021 Aug 1;6(8): 952-956.
3. Tang AB, Brownell NK, Roberts JS, et al. Interventions for Optimization of Guideline-Directed Medical Therapy: A Systematic Review. JAMA Cardiol. 2024 Apr 1;9(4): 397-404.
4. Zamora E, González B, Lupón J, et al. Quality of life in patients with heart failure and improved ejection fraction: one-year changes and prognosis. ESC Heart Fail. 2022. Dec;9(6): 3804-3813.
5. Wohlfahrt P, Nativi-Nicolau J, Zhang M, et al. Quality of Life in Patients With Heart Failure With Recovered Ejection Fraction. JAMA Cardiol. 2021 Aug 1;6(8): 957-962. - Kapoor A, et al. Myocardial Recovery in the Systemic Context: A Philosophic Shift for the Heart Failure Subspecialty to Optimize Patient Care. Methodist DeBakey Cardiovasc J. 2024;20(4): 98-108.
7. Atlantic Health System [Internet]. Morristown, NJ: Atlantic Health System; c2024. Heart Failure; 2024 [cited 2024 Aug 6]. Available from: https://ahs.atlantichealth.org/conditions-treatments/heart-care/treatment-services/heart-failure.html
8. Tehrani BN, Truesdell AG, Psotka MA, et al. A Standardized and Comprehensive Approach to the Management of Cardiogenic Shock. JACC Heart Fail. 2020 Nov; 8(11): 879-891.
9. Sinha.SS et al. 2025 Concise Clinical Guidance: An ACC Expert Consensus Statement on the Evaluation and Management of Cardiogenic Shock. J Am Coll Cardiol. 2025; 85(16): 1618–1641 - Kamran.H, Tang WHW. Medical management of acute heart failure. Fac Rev. 2021 Dec 6; 10:82. doi:10.12703/r/10-82
11. Kapur NK, Alkhouli MA, DeMartini TJ, et al. Unloading the Left Ventricle Before Reperfusion in Patients With Anterior ST-Segment-Elevation Myocardial Infarction. Circulation. 2019 Jan 15;139(3): 337-346.
12. Mebazaa A, Davison B, Chioncel O, et al. Safety, tolerability and efficacy of up-titration of guideline-directed medical therapies for acute heart failure (STRONG-HF): a multinational, open-label, andomised, trial. Lancet. 2022 Dec 3;400(10367):1938-1952. - Bhagat AA, et al. Initiation, Continuation, Switching, and Withdrawal of Heart Failure Medical Therapies During Hospitalization. JACC Heart Fail. 2019 Jan;7(1):1-12. doi: 10.1016/j.jchf.2018.06.011
14. Cox ZL, et al. In-hospital Initiation and Up-titration of Guideline-directed Medical Therapies for Heart Failure with Reduced Ejection Fraction. Card Fail Rev. 2022 Jun 24;8: e21. doi:10.15420/cfr.2022.08
15. Heidenreich PA, Bozkurt B, Aguilar D, et al. 2022 AHA/ACC/HFSA Guideline for the Management of Heart Failure: A Report of the American College of Cardiology/American Heart Association Joint Committee on Clinical Practice Guidelines. J Am Coll Cardiol. 2022 May 3;79(17): e263-e421. - Anker SD, Agewall S, Borggrefe M, et al. The importance of patient-reported outcomes: a call for their comprehensive integration in cardiovascular clinical trials. Eur Heart J. 2014 Aug 7;35(30): 2001-2009.
17. Lala A, et al: Supporting the Rebranding of “Palliative care” to “Supportive Cardiology” for Patients Living with Heart Failure. J Card Fail. 2023 Nov;29(11):1475-1476.
18. Prins KW, et al. Effects of Beta-Blocker Withdrawal in Acute Decompensated Heart Failure: A Systematic Review and Meta-Analysis. JACC Heart Fail. 2015 Aug; 3(8): 647-653.
19. Vahdatpour C, Collins D, Goldberg S. Cardiogenic Shock. J Am Heart Assoc. 2019 Apr 16;8(8): e011991. doi:10.1161/JAHA.119.011991
20. Kanwar MK, Selzman CH, Ton VK, et al. Clinical myocardial recovery in advanced heart failure with long term left ventricular assist device support. J Heart Lung Transplant. 2022 Oct;41(10): 1324-1334.
21. Januzzi JL, Omar AMS, Liu Y, et al. Association Between Sacubitril/Valsartan Initiation and Mitral Regurgitation Severity in Heart Failure With Reduced Ejection Fraction: The PROVE-HF Study. Circulation. 2022 Nov 22;146(21):1638-1640.
22. Gao M, Bhatia K, Kapoor A, et al. SGLT2 Inhibitors, Functional Capacity, and Quality of Life in Patients With Heart Failure: A Systematic Review and Meta-Analysis. JAMA Netw Open. 2024 Apr 1;7(4): e245135. doi:10.1001/jamanetworkopen.2024.5135
23. Marti CN, et al. Timing and duration of interventions in clinical trials for patients with hospitalized heart failure. Circ Heart Fail. 2013 Sep 1;6(5): 1095-1101. - Gheorghiade M, Shah AN, Vaduganathan M, et al. Recognizing hospitalized heart failure as an entity and developing new therapies to improve outcomes: academics’, clinicians’, industry’s, regulators’, and payers’ perspectives. Heart Fail Clin. 2013 Jul; 9(3): 285-290.
25. Driscoll A, Meagher S, Kennedy R, et al. What is the impact of systems of care for heart failure on patients diagnosed with heart failure: a systematic review. BMC Cardiovasc Disord. 2016 Oct 11; 16(1):195.
26. Van Spall HGC, Lee SF, Xie F, et al. Effect of Patient Centered Transitional Care Services on Clinical Outcomes in Patients Hospitalized for Heart Failure: The PACT-HF Randomized Clinical Trial. JAMA. 2019 Feb 26;321(8): 753-761.
27. Lee KK, et al. The Heart Failure Readmission Intervention by Variable Early Follow-up (THRIVE) Study: A Pragmatic Randomized Trial. Circ Cardiovasc Qual Outcomes. 2020 Oct;13(10): e006553. doi:10.1161/CIRCOUTCOMES.120.006553
28. Ghazi L, Yamamoto Y, Riello RJ, et al. Electronic Alerts to Improve Heart Failure Therapy in Outpatient Practice: A Cluster Randomized Trial. J Am Coll Cardiol. 2022 Jun 7;79(22):2203-2213.
29. Brahmbhatt DH, Cowie MR. Remote Management of Heart Failure: An Overview of Telemonitoring Technologies. Card Fail Rev. 2019 May 24;5(2): 86-92.
30. O’Connor CM, Whellan DJ, Lee KL, et al. Efficacy and safety of exercise training in patients with chronic heart failure: HF-ACTION randomized controlled trial. JAMA. 2009 Apr 8;301(14):1439-1450.
31. Kitzman DW, Whellan DJ, Duncan P, et al. Physical Rehabilitation for Older Patients Hospitalized for Heart Failure. N Engl J Med. 2021 Jul 15;385(3): 203-216. - Scholte NTB, Gürgöze MT, Aydin D, et al. Telemonitoring for heart failure: a meta-analysis. Eur Heart J. 2023 Aug 14;44(31): 2911-2926.
33. Hindricks G, Taborsky M, Glikson M, et al. Implant-based multiparameter telemonitoring of patients with heart failure (IN-TIME): a randomised controlled trial. Lancet. 2014 Aug 16;384(9943): 583-590.
34. Gardner RS, Thakur P, Hammill EF, et al. Multiparameter diagnostic sensor measurements during clinically stable periods and worsening heart failure in ambulatory patients. ESC Heart Fail. 2021 Apr; 8(2):1571-1581.
35. Strömberg A, et al. Nurse-led heart failure clinics improve survival and self-care behaviour in patients with heart failure: results from a prospective, randomised trial. Eur Heart J. 2003 Jun;24(11): 1014-1023.
36. McAlister FA, et al. Multidisciplinary strategies for the management of heart failure patients at high risk for admission: a systematic review of randomized trials. J Am Coll Cardiol. 2004 Aug 18;44(4): 810-819.
37. Yu DSF, et al. Effectiveness and Cost-effectiveness of an Empowerment Based Self-care Education Program on Health Outcomes Among Patients With Heart Failure: A Randomized Clinical Trial. JAMA Netw Open. 2022 Apr 1;5(4): e225982. doi:10.1001/jamanetworkopen.2022.5982
38. Raei M, Ghasemi M, Hushmandi K, et al. Effectiveness of Family-Centered Empowerment Model on Psychological Improvement of Patients With Myocardial Infarction: A Bayesian Multivariate Approach. Front Public Health. 2022 Jul 11; 10:878259. doi:10.3389/fpubh.2022.878259
39. Antonides CFJ, et al. Outcomes of patients after successful left ventricular assist device explantation: a EUROMACS study. ESC Heart Fail. 2020 Jun;7(3):1085-1094.
40. Topkara VK, et al. Myocardial Recovery in Patients Receiving Contemporary Left Ventricular Assist Devices. Circ Heart Fail. 2016 Jul;9(7). doi:10.1161/CIRCHEARTFAILURE.116.003157
41. Jakovljevic DG, Yacoub MH, Schueler S, et al. Left Ventricular Assist Device as a Bridge to Recovery for Patients With Advanced Heart Failure. J Am Coll Cardiol. 2017 69 (15): 1924-1933.
42. Shah P, Psotka M, Taleb I, et al. Framework to Classify Reverse Cardiac Remodeling With Mechanical Circulatory Support: The Utah-Inova Stages. Circ Heart Fail. 2021 May;14(5): e007991. doi:10.1161/CIRCHEARTFAILURE.120.007991
43. Wever-Pinzon O, et al. Cardiac Recovery During Long-Term Left Ventricular Assist Device Support. J Am Coll Cardiol. 2016 Oct 4;68(14): 1540-1553.
44. Birks EJ, Drakos SG, Patel SR, et al. Prospective Multicenter Study of Myocardial Recovery Using Left Ventricular Assist Devices (RESTAGE-HF [Remission from Stage D Heart Failure]): Medium-Term and Primary End Point Results. Circulation. 2020 Nov 24; 142(21): 2016-2028.
45. Schmidt T, Bjarnason-Wehrens B, Bartsch P, et al. Exercise Capacity and Functional Performance in Heart Failure Patients Supported by a Left Ventricular Assist Device at Discharge From Inpatient Rehabilitation. Artif Organs. 2018 Jan ;42(1):22-30.
46. Lala A, Mentz RJ. Contemplation from Our Hearts: A Call to Shift From Failure to Function. J Card Fail. 2021 Apr;27(4):385. doi: 10.1016/j.cardfail.2021.03.002
47. Sims R, et al. Consequences of health condition labelling: protocol for a systematic scoping review. BMJ Open. 2020 Oct 26; 10 (10): e037392. doi:10.1136/bmjopen-2020-037392
48. Sayed A, Abramov D, Fonarow GC, et al. Reversals in the Decline of Heart Failure Mortality in the US, 1999 to 2021. JAMA Cardiol. 2024 Jun 1;9(6): 585-589







