Sergiy M. Koval1, lryna O. Snihurska2, Tetyana G. Starchenko2, Marina Yu. Penkova2, Olga V. Mysnychenko2, Kostyantin O. Yushko2, Olga M. Lytvynova3, Olena Vysotska4, Alexander E. Berezin5
1Department of Arterial Hypertension and Prevention of Its Complications, Government Institution “L. T. Malaya Therapy National Institute of the National Academy of Medical Science of Ukraine”, 2A Lyubovi Maloi av., Kharkiv, UA-61039, Ukraine
2Department of Hypertension and Prevention of Its Complications, Government Institution “L. T. Malaya Therapy National Institute of the National Academy of Medical Science of Ukraine”, 2A Lyubovi Maloi av., Kharkiv, UA-61039, Ukraine
3Department of Laboratory Diagnostics, National University of Pharmacy, Puskinska str., 53, Kharkiv, UA-61002, Ukraine
Người dịch: BS. CKII. NGUYỄN QUANG DŨNG
Khoa Tim mạch can thiệp – Bệnh viện Nguyễn Tri Phương
TÓM TẮT
Tổng quan: Tăng huyết áp (AH) hiện tại vẫn là yếu tố nguy cơ tim mạch (CV) phổ biến nhất trên toàn thế giới. Đối tượng và phương pháp nghiên cứu: 75 bệnh nhân tăng huyết áp từ trung bình đến nặng có kèm béo phì vùng bụng ở độ tuổi từ 48 đến 66 (45 là nam giới và 30 là nữ giới) được chọn hoàn toàn từ dân số trong nghiên cứu thuần tập (n = 375) theo tiêu chuẩn nhận vào và loại trừ. Các bệnh nhân đã được chia thành hai phân nhóm dựa vào phương pháp trị liệu hạ áp. Phân nhóm bệnh nhân đầu tiên (n = 36) được cho sử dụng trị liệu phối hợp các liều lượng thay đổi của các thuốc hạ áp đường uống: perindopril (4-8mg/ngày), indapamide (1,25-2,5mg/ngày) và amlodopine (5-10mg/ngày). Phân nhóm bệnh nhân thứ hai (n = 39) được cho sử dụng viên kết hợp bộ ba liều cố định các thuốc hạ áp nói trên ở các khoảng liều khác nhau (4mg/1,25mg/5mg; 4mg/1,25mg/10mg; 8mg/2,5mg/5mg; 8mg/2,5mg/10mg) theo cách tương tự. Kiểm tra tình trạng lâm sàng, trị số huyết áp lưu động và huyết áp đo tại phòng khám được thực hiện tại thời điểm 3 và 6 tháng sau khi khởi trị như trong thiết kế nghiên cứu.
Kết quả nghiên cứu: Tần suất đạt được HA mục tiêu sau điều trị của phân nhóm sử dụng viên phối hợp bộ ba liều cố định cao hơn có ý nghĩa so với nhóm dùng phối hợp liều thay đổi (ở thời điểm 3 tháng: 80% so với 58%, p <0,05 và ở thời điểm 6 tháng: 85% so với 53%, p <0,05 tương ứng). Việc tuân thủ điều trị ở phân nhóm sử dụng viên kết hợp bộ ba liều cố định cũng cao hơn so với với nhóm dùng phối hợp liều thay đổi (ở thời điểm 3 tháng: 82% so với 64%, p <0,05 và ở thời điểm 6 tháng: 87% so với 61%, p <0,05 tương ứng). Kết quả cũng cho thấy rằng liều thấp của perindopril /indapamide /amlodopine (4mg /1,25mg /10mg và 8mg /2,5mg /5mg) được sử dụng thường xuyên trong phân nhóm sử dụng viên kết hợp bộ ba liều cố định hơn so với nhóm sử dụng phối hợp liều thay đổi (lần lượt là 15% so với 0%, P <0,05 và 33% so với 19%, p <0,05). Đồng thời, liều lượng tối đa của các thuốc này (8mg/2,5mg/10mg) cần để đạt được mức HA mục tiêu ở nhóm bệnh nhân dùng viên kết hợp liều cố định chiếm tỷ lệ thấp hơn đáng kể so với bệnh nhân dùng phối hợp liều thay đổi (52% so với 81%, p <0,05 tương ứng). Ngoài ra, viên kết hợp bộ ba liều cố định đã được chứng minh là giúp kiểm soát HA tốt hơn dựa trên việc theo dõi chỉ số huyết áp lưu động so với dùng phối hợp các liều thay đổi.
Kết luận: Tần suất đạt được HA mục tiêu sau điều trị nơi các bệnh nhân tăng huyết áp không kiểm soát có kèm béo bụng ở nhóm sử dụng viên kết hợp bộ ba liều cố định cao hơn so với nhóm sử dụng phối hợp ba thuốc riêng lẻ với liều thay đổi.
Từ khóa: béo phì vùng bụng, liệu pháp điều trị tăng huyết áp, tăng huyết áp, thuốc điều trị tăng huyết áp viên kết hợp liều cố định, thuốc điều trị tăng huyết áp phối hợp liều thay đổi.
GIỚI THIỆU
Tăng huyết áp (AH) là yếu tố nguy cơ tim mạch phổ biến trên toàn thế giới. Tần suất lưu hành của tăng huyết áp ở các nước Châu Âu dao động từ 20% đến 50% dân số trưởng thành. Tăng huyết áp thường liên quan đến nhiều bệnh lý chuyển hóa khác nhau bao gồm béo phì vùng bụng (AO). Trên thực tế, ít nhất 60% bệnh nhân béo bụng được ghi nhận có tăng huyết áp từ nhẹ đến trung bình và 15-20% trong số họ bị tăng huyết áp nặng khó kiểm soát. Hơn nữa, rối loạn chức năng nội mô, rối loạn lipid máu, đề kháng insulin (IR), tăng acid uric huyết thanh (SUA) (HUE), viêm vi mạch, đi kèm với cả tăng huyết áp và béo bụng có thể thúc đẩy quá trình xơ vữa động mạch và tăng đông máu, làm tăng nguy cơ xảy ra các biến cố tim mạch. Trong bối cảnh này, kiểm soát chặt chẽ huyết áp tâm thu và huyết áp tâm trương ở mức mục tiêu (thường <140/90 mm Hg) được coi là một công cụ hữu ích để cải thiện sống còn và ngăn ngừa các biến cố đe dọa tính mạng. Không may thay, các liệu pháp điều trị tăng huyết áp kết hợp bộ đôi và bộ ba không tương quan với việc đạt được mức HA mục tiêu trong nhiều trường hợp ở các bệnh nhân có béo phì vùng bụng. Các nghiên cứu trước đây đã chỉ ra rằng hơn một nửa số bệnh nhân cần liệu pháp kép để đạt được kiểm soát hoàn toàn HA, trong khi 20-30% bệnh nhân cần phối hợp ba thuốc và thậm chí hơn nữa. Một điều hiển nhiên là một thuốc có nhiều tác dụng phụ và tính nung nạp thấp có tương quan lớn với việc kém tuân thủ điều trị tăng huyết áp và là nguyên nhân chính gây bỏ trị. Kê đơn sớm viên phối hợp bộ ba liều cố định có thể cải thiện sự tuân trị của bệnh nhân và do đó làm giảm nguy cơ tim mạch. Sự kết hợp bộ ba liều cố định của thuốc ức chế men chuyển angiotensin (ACE) perindopril (P), thuốc lợi tiểu giống thiazide (TLD) indapamide (Ind), và thuốc chẹn kênh canxi dihydropyridine tác dụng kéo dài (CCB) amlodipine (Aml) được chứng minh là có triển vọng nhất giúp đạt được hiệu quả cao và tính an toàn vượt trội khi so sánh với cùng một liều nhưng phối hợp thay đổi. Nghiên cứu nhằm mục đích đánh giá tính hiệu quả của viên kết hợp bộ ba liều cố định so với phối hợp liều thay đổi của P + Ind + Ami ở bệnh nhân béo phì có tăng huyết áp từ vừa đến nặng.
PHƯƠNG PHÁP NGHIÊN CỨU
Nghiên cứu thu nhận 75 bệnh nhân tăng huyết áp từ trung bình đến nặng có béo bụng tuổi từ 48 đến 66 (45 nam và 30 nữ) được chọn hoàn toàn từ dân số trong nghiên cứu thuần tập (n = 375) theo tiêu chí chọn mẫu và loại trừ (Hình 1). Tiêu chí đưa vào nghiên cứu là các bệnh nhân tăng huyết áp không kiểm soát được (mức HA tâm thu và / hoặc tâm trương >140/90 mmHg mặc dù trước đó đã được điều trị bằng 2 thuốc hạ áp phối hợp trước khi nhận vào nghiên cứu), tuổi >18 và đồng ý tham gia vào nghiên cứu. Tiêu chí loại trừ bao gồm các bệnh nhân có hội chứng mạch vành cấp, nhồi máu cơ tim cấp, suy tim, đái tháo đường týp 2, cơn đau thắt ngực, suy thận mạn tính nặng, các bệnh viêm mãn tính và cấp tính, suy gan nặng, bệnh phổi tắc nghẽn mạn tính, hen phế quản, mang thai, bệnh lý ác tính và không đồng ý tham gia nghiên cứu.
THIẾT KẾ NGHIÊN CỨU
Đây là một nghiên cứu nhãn mở, ngẫu nhiên, nhóm song song và có đối chứng. Sau khi thăm khám ban đầu, các bệnh nhân được phân thành 2 nhóm tùy thuộc vào phương pháp điều trị tăng huyết áp. Nhóm 1 (n = 36) được cho sử dụng viên phối hợp liều thay đổi các thuốc hạ áp bao gồm: thuốc ức chế men chuyển P (4-8 mg mỗi ngày bằng đường uống), Lợi tiểu Ind (1,25-2,5mg mỗi ngày bằng đường uống) và thuốc chẹn canxi Aml (5-10 mg uống mỗi ngày), không nhịn ăn vào buổi sáng. Nhóm 2 (n = 39) được điều trị với viên kết hợp bộ ba liều cố định các thuốc hạ áp đã đề cập ở trên với các mức liều (4mg /1,25mg / 5mg; 4mg /1,25mg /10mg; 8mg /2,5mg /5mg; 8mg /2,5mg /10mg) theo cách tương tự. Khám lâm sàng, đo HA tại phòng khám được thực hiện tại ba thời điểm: lúc nhận vào, 3 và 6 tháng của nghiên cứu. Đo HA lưu động được thực hiện ở hai thời điểm lúc nhận vào và 6 tháng sau khi nghiên cứu được tiến hành. Mục tiêu điều trị là mức HA tâm thu và tâm trương <140/90 mm Hg. Tất cả bệnh nhân đã nhận được các lời khuyên về thay đổi lối sống và được điều trị thêm với atorvastatin 20mg mỗi ngày bởi vì có nguy cơ tim mạch ở mức cao đến rất cao.
Tuyên bố đạo đức
Nghiên cứu đã được sự chấp thuận của Ủy ban Đạo đức địa phương (Viện Govemment “L.T. Malaya Therapy National Institute of the National Academy of Medical Science of Ukraine,” ngày phê duyệt là 18.01.2018). Tất cả các bệnh nhân đều tự nguyện tham gia nghiên cứu.
Xác định có tăng huyết áp
Tăng huyết áp được chẩn đoán nếu huyết áp tâm thu (HATT)> 140 mmHg, và/hoặc huyết áp tâm trương (HATTr)> 90 mmHg, theo hướng dẫn Châu Âu về chẩn đoán và điều trị tăng huyết áp (2018) hoặc tiền sử tăng huyết áp được ghi nhận và / hoặc đang sử dụng thuốc điều trị tăng huyết áp.
Xác định các yếu tố nguy cơ tim mạch và bệnh đồng mắc
Xác định có rối loạn lipid máu
Rối loạn lipid máu được chẩn đoán nếu cholesterol toàn phần (TC) trên mức 5,2mmol/L và/hoặc cholesterol lipoproteid tỉ trọng thấp (LDL) trên 3.0mmol/L và / hoặc triglycerid (G) trên 1,7 mmol/L theo hướng dẫn của Hiệp hội Tim mạch Châu Âu về rối loạn lipid máu (2016) hoặc đang sử dụng thuốc làm giảm lipid máu.
Xác định có béo bụng
Béo bụng được định nghĩa là chỉ số khối cơ thể (BMI) ≥ 30 Kg/m2, vòng bụng ≥ 90cm ở nam hoặc ≥ 80cm ở nữ. ·
Xác định hội chứng chuyển hóa
Hội chứng chuyển hóa được chẩn đoán dựa theo tiêu chuẩn của chương trình Giáo dục Quốc gia về Cholesterol hướng dẫn điều trị cho người lớn lần III của Hoa Kỳ (National Cholesterol Education Program Adult Treatment Panel III criteria).
Xác định tăng acid ucric máu
Tăng acid uric máu được chẩn đoán khi nồng độ uric trong máu cao hơn 360 μmol/L.
Xác định tiền sử gia đình có bệnh mạch vành
Tiền sử gia đình có bệnh mạch vành được xác định nếu có quan hệ trực hệ thế hệ 1 với bệnh nhân ở mọi lứa tuổi và được chẩn đoán mắc bệnh mạch vành bằng cách sử dụng bảng câu hỏi.
Có hút thuốc lá
Được coi là hút thuốc lá thuốc nếu có hút một điếu thuốc mỗi ngày trong ba tháng
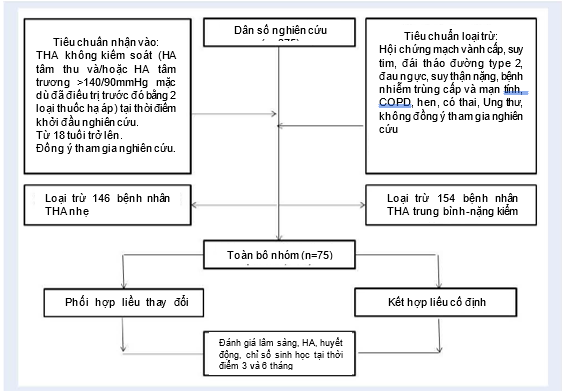
Hình 1: Tiêu chuẩn chẩn đoán/loại trừ của nghiên cứu
Các phép đo nhân trắc học
Các phép đo nhân trắc học (cân nặng, chiều cao, chỉ số khối cơ thể (BMI), vòng eo và tỷ lệ giữa eo/hông) được thực hiện theo quy trình tiêu chuẩn. Chiều cao và cân nặng được đo bởi các nhân viên y tế chuyên nghiệp. BMI được tính bằng cân nặng (kg) chia cho chiều cao bình phương (m2). Chu vi vòng eo được đo ở đường giữa bờ dưới xương sườn và mào chậu, những người tham gia ở tư thế đứng không mang bên ngoài những vật nặng, túi rỗng và thở ra nhẹ nhàng. Chu vi mông được ghi lại là chu vi lớn nhất trên mông.
Tuân thủ điều trị
Sự tuân thủ điều trị được xác định bằng tỷ lệ bệnh nhân rời khỏi nhóm điều trị do một số lý do bao gồm khả năng dung nạp thấp, tuân thủ thấp hoặc mất dấu trong quá trình theo dõi.
Đo huyết áp
HA tại phòng khám được đo bằng phương pháp thường quy sử dụng máy đo huyết áp (Microlife BP1-10 AG, Hungary).
Ghi ECG
Điện tâm đồ 12 chuyển đạo tiêu chuẩn đã được thực hiện theo phương pháp thường quy với máy ghi điện tim ba cần FX-326U (Fukuda, Nhật Bản).
Theo dõi huyết áp lưu động (ABMP)
ABPM được thực hiện theo quy trình hiện hành với máy AVRM-02/0 (Meditech, Hungary). Các thông số truyền thống, chẳng hạn như HA tâm thu trung bình 24 giờ – SBP(24), HA tâm trương trung bình 24 giờ – DBP(24), HA tâm thu trung bình ban ngày – SBP(D), HA tâm trương trung bình ban ngày – DBP(D), HA tâm thu trung bình ban đêm– SBP(N), HA tâm trương trung bình ban đêm – DBP(N), Biến thiên HA tâm thu 24 giờ -TISBP(24), biến thiên HA tâm trương 24 giờ -TIDBP(24), độ giảm HA tâm thu vào ban đêm – DNSBPR, độ giảm HA tâm trương vào ban đêm -DNDBPR; biến thiên HA tâm thu trung bình 24 giờ- SBPV(24) và biến thiên HA tâm trương trung bình 24 giờ -DBPV(24) được tính toán và phân tích.
Siêu âm tim
Siêu âm tim được thực hiện ở kiểu M và B với đầu dò 2,5 MHz sử dụng phức hợp siêu âm chẩn đoán y khoa SSD 280 LS (Aloka, Nhật Bản). Khối lượng cơ tim thất trái (LVMM) và chỉ số khối cơ thất trái (LVMMI) được tính bằng công thức của Hiệp hội Siêu âm tim Hoa Kỳ. Phì đại thất trái (LVH) đã được chẩn đoán khi LVMMI tăng hơn 50 g/m2 ở nam và 47 g/m2 đối với nữ.
Siêu âm mạch máu B-mode
Siêu âm động mạch cảnh chung (CCA) B-mode được thực hiện bằng máy siêu âm LOGIQ-5 sản xuất tại Nhật Bản với đầu dò thẳng (Linear array) tần số 7,5 MHz. Độ dày lớp nội trung mạc (IMT) được đo lường theo phương pháp thường quy. Giá trị IMT động mạch cảnh ≤0,9mm được coi là bình thường. IMT bất thường khi giá trị của nó lớn hơn 0,9mm, mảng xơ vữa được xác định khi giá trị IMT là > 1,5mm hoặc khi động mạch cảnh bị dày khu trú 0,5 mm hoặc khi IMTdày hơn 50% các phân đoạn xung quanh.
Tính độ lọc cầu thận (GFR)
GFR được tính theo công thức CKD-EPI
Mẫu máu
Mẫu máu được thu thập ngay lúc khởi đầu và tại thời điểm 6 tháng sau khi bước vào nghiên cứu. Mẫu máu được ly tâm, huyết thanh được phân lập trong vòng 30 phút thu nhận mẫu và sau đó được làm lạnh ở -70 oC và bảo quản trong ống nhựa cho đến khi chuyển đến phòng xét nghiệm miễn dịch – sinh hóa và phân tử-di truyền của học viện y khoa quốc gia Ukraine ( L.T. Malaya Therapy National lnstitute of the National Academy Of Medical Science of Ukraine).
Các xét nghiệm sinh hóa
Nồng độ glucose huyết tương, urê huyết thanh, creatinin và axit uric được xác định bằng phương pháp enzym sử dụng máy phân tích Humareazer 2000 (HUMAN GmbH, của Đức). Cholesterol toàn phần (TC), lipoprotein tỷ trọng thấp (LDL), lipoprotein tỷ trọng cao (HDL) và triglycerid (TG) được đo bằng phương pháp trực tiếp trên máy phân tích Humareazer 2106 (HUMAN GmbH, của Đức).
Hemoglobin A1c (HbA1c) được xác định bằng phương pháp sắc ký lỏng áp lực cao (high-pressure liquid chromatography).
Mức insulin lúc đói được đo bằng phương pháp xét nghiệm miễn dịch sandwich kháng thể kép (double-antibody sandwich immunoassay) sử dụng bộ dụng cụ xét nghiệm do DRG (Đức) sản xuất.
Mức đề kháng Insulin (IR) được đánh giá bằng chỉ số HOMA-IR theo mô hình đánh giá cân bằng nội môi ( Homeostasis Model Assessment – HOMA) bằng cách sử dụng các công thức sau:
HOMA-IR (mmol/L x μU /mL) = đường huyết lúc đói (mmol/L) x insulin lúc đói (μU/mL)/22,5.
IR được định nghĩa là khi chỉ số HOMA-IR trên 75% bách phân vị của mức dung nạp glucose bình thường, bằng 2,45 mmol/L x μU/mL.
Phân tích thống kê
Các kết quả được phân tích bằng hệ thống phần mềm SPSS dành cho Windows, phiên bản 22 (SPSS Inc, Chicago, IL, Hoa Kỳ). Số liệu được trình bày bằng giá trị trung bình (M) và độ lệch chuẩn (± SD) hoặc khoảng tin cậy 95% (CI). Để so sánh các thông số chính trong các nhóm bệnh nhân, two-tailed Student t-test hoặc Mann-Whitney U-test đã được sử dụng. Để so sánh các biến phân loại giữa các nhóm thuần tập, kiểm định chi bình phương (χ2) và Fisher được thực hiện. So sánh bộ 3 các biến với nhau và với giá trị nền được phân tích bằng cách sử dụng phương pháp post-hoc ANOVA với Duncan test. Giá trị xác suất p<0,05 được coi là có ý nghĩa.
KẾT QUẢ
Đặc điểm chung của toàn bộ dân số nghiên cứu và của hai nhóm điều trị được trình bày trong Bảng 1. Trong các nhóm bệnh nhân nghiên cứu: tăng HA trung bình (tăng HA giai đoạn 2) gồm 37 (49%), tăng HA nặng (giai đoạn 3) – gồm 38 (51%), tăng HA giai đoạn 1 có kèm béo bụng gồm 50 (67%) và giai đoạn 2 có kèm béo bụng gồm 25 (33%) bệnh nhân. Tiền sử gia đình bị tăng huyết áp được phát hiện ở 43 bệnh nhân (78%). Các rối loạn chuyển hóa ghi nhận được gồm: 67 (89%) bệnh nhân rối loạn lipid máu; 26 (35%) bệnh nhân tăng đường huyết lúc đói (FHG), 53 (71%) bệnh nhân đề kháng insulin (ROMA-IR ≥ 2,77) và 20 (27%) bệnh nhân có tăng acid uric máu.
Tổn thương cơ quan đích không triệu chứng do tăng HA ở các bệnh nhân trong nghiên cứu được phát hiện qua thăm khám gồm: tăng áp lực mạch (pulse blood pressure – PBP), ghi nhận 29 (39%) bệnh nhân có PBP ≥ 60 mm Hg; 57 (76%) bệnh nhân có dày thất trái; 40 (53%) bệnh nhân có dày lớp nội-trung mạc (IMT> 0,9mm) và/hoặc mảng xơ vữa động mạch cảnh và 13 (170%) bệnh nhân có mức lọc cầu thận (GFR) trong khoảng 45-59 ml/phút/1,73m2 (bệnh thận mạn tính giai đoạn IIIa).
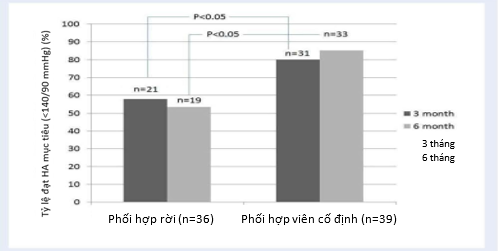
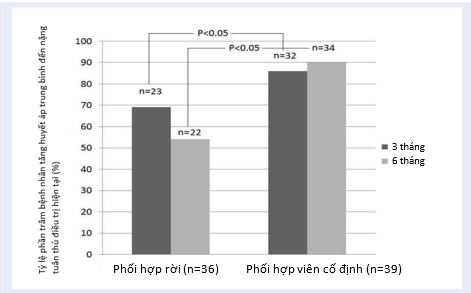
Hình 2 mô tả tần suất của các mức HA mục tiêu trong tất cả các nhóm bệnh nhân. Tại thời điểm 3 tháng và 6 tháng sau khởi trị theo nghiên cứu, có sự khác biệt đáng kể số lượng bệnh nhân trong các nhóm đạt được mức HA mục tiêu. Thật vậy, tần suât bệnh nhân sử dụng dạng phối hợp liều thay đổi đạt mục tiêu HA thấp hơn có ý nghĩa so với nhóm bệnh nhân sử dụng viên kết hợp bộ ba liều cố định. Tuy nhiên, có 53% và 85% bệnh tăng huyết áp từ trung bình đến nặng được điều trị lần lượt bằng dạng phối hợp liều thay đổi và viên kết hợp bộ ba liều cố định đạt được HA <140/90 mmHg sau 6 tháng điều trị. Ngoài ra, tỷ lệ tuân trị sau 3 tháng và 6 tháng ở nhóm dùng viên kết hợp bộ ba liều cố định cũng cao hơn có ý nghĩa (82% và 87%, tương ứng) so với nhóm dùng dạng kết hợp liều thay đổi (lần lượt là 64% và 61%) (Hình 3).
Kết quả nghiên cứu cũng cho thấy rằng trong phân nhóm bệnh nhân được điều trị bằng dạng phối hợp liều thay đổi, sự tuân thủ điều trị ở thời điểm 6 tháng có xu hướng giảm so với thời điểm 3 tháng. Trong khi đó ở nhóm bệnh nhân sử dụng viên kết hợp liều cố định, việc tuân thủ điều trị lại có xu hướng tăng lên khi tiếp tục điều trị từ 3 đến 6 tháng (tăng từ 82% đến 87% tương ứng).
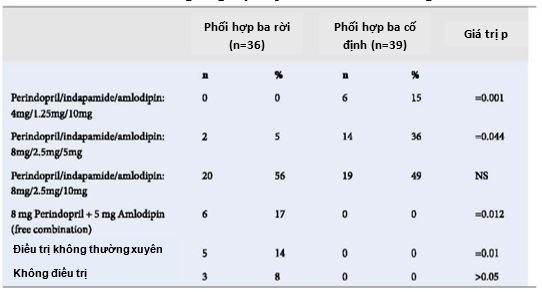
Đối với cả 2 nhóm, tăng liều từng bước một các hoạt chất trong tổ hợp liều cố định và liều thay đổi đã được xác định (Bảng 2). Kết quả nghiên cứu chỉ ra rằng dạng viên kết hợp bộ cố định liều thấp (4mg/1,25mg /10mg và 8mg/2,5mg/5mg) được sử dụng thường xuyên hơn để đạt được huyết áp mục tiêu. Hơn nữa, 39% bệnh nhân – những người đã được chuyển sang dạng phối hợp thay đổi thì không tuân thủ điều trị, các bệnh nhân này hoặc chỉ dùng 2 loại thuốc mỗi ngày (perindopril 8mg và amlodipine 5mg), hoặc dùng thuốc không thường xuyên hoặc hoàn toàn không uống thuốc. Ở các cá nhân kiểm soát HA hiệu quả trong nhóm 1 và 2, cần liều tối đa các thuốc điều trị tăng huyết áp (perindopril/ indapamide/ amlodipin: 8mg/ 2,5mg/ 10mg) tương ứng là 81% và 52% (p <0,05) (Bảng 3). Ngược lại, ở nhóm bệnh nhân sử dụng dạng viên kết hợp liều cố định thì thường chỉ cần liều thấp hoặc trung bình để đạt được HA mục tiêu. Kết quả nghiên cứu cũng đặc biệt chỉ ra rằng 15% bệnh nhân tăng huyết áp có béo bụng được điều trị bằng viên kết hợp liều cố định đạt được mức HA mục tiêu sau 6 tháng với liều tối thiểu của các hoạt chất (perindopril/ indapamide/ amlodipin: 4mg/ 1.25mg/ 10mg). Đồng thời, với liều lượng tương tự được sử dụng bằng các viên liều thay đổi thì không đạt được mục tiêu kiểm soát huyết áp.
Theo dõi HA lưu động
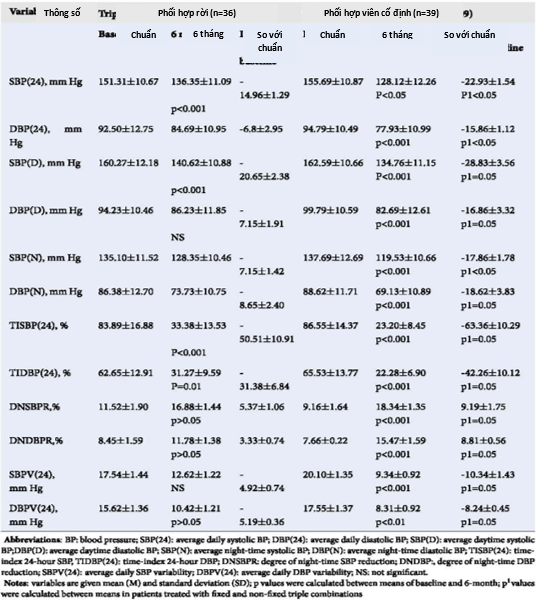
Theo dõi HA lưu động trong 6 tháng điều trị cho thấy rằng ở cả hai nhóm nghiên cứu đều giảm đáng kể SBP(24), SBP(D), TISBP(24) và TIDBP(24) (Bảng 4). Tuy nhiên, viên kết hợp bộ ba liều cố định đã được chứng minh là tốt hơn nhiều. Ngoài ra, bệnh nhân sử dụng viên kết hợp bộ ba liều cố định cho thấy giảm đáng kể HA tâm trương trung bình hàng ngày, HA tâm trương trung bình ban ngày, HA tâm thu trung bình ban đêm và HA tâm trương trung bình ban đêm.
Nhóm nghiên cứu cũng cho thấy mức độ giảm đáng kể huyết áp tâm thu vào ban đêm (DNSBPR) và mức độ giảm HA tâm trương vào ban đêm (DNDBPR). Sự thay đổi HA tâm thu trung bình hàng ngày (SBPV(24) ) và sự thay đổi HA tâm trương trung bình hàng ngày ( DBPV (24) ) cũng giảm có ý nghĩa (Bảng 4).
Hơn nữa, HA tâm thu trung bình hàng ngày (SBP (24)), tâm trương trung bình hàng ngày (HATTr (24)) và HA tâm thu trung bình vào ban đêm (HATT (N)) giảm có ý nghĩa trong nhóm dùng dạng viên kết hợp bộ 3 liều cố định so với nhóm sử dụng dạng liều thay đổi.
Nghiên cứu cũng chỉ ra rằng không có thay đổi đáng kể về nồng độ acid uric và creatinin huyết thanh, GFR ước tính, ROMA-IR, mức đường huyết lúc đói và chỉ số BMI trong cả hai nhóm. Hơn nữa, chúng tôi không tìm thấy thay đổi có ý nghĩa về chỉ số khối LV và IMT động mạch cảnh trong cả 2 nhóm.
BÀN LUẬN
Trong nghiên cứu của chúng tôi, không có bệnh nhân nào dùng viên kết hợp bộ ba liều cố định các thuốc hạ áp trước khi đưa vào nghiên cứu.
Đa số bệnh nhân (80%) đã được dùng phối hợp hai nhóm thuốc hạ áp trước khi đưa vào nghiên cứu bao gồm: 47% bệnh nhân được điều trị bằng phối hợp một thuốc ức chế ACE hoặc ARB và một thuốc lợi tiểu thiazide hoặc thiazide-like, 24% bệnh nhân được điều trị với một thuốc ức chế ACE hoặc ARB và dihydropyridine CCB tác dụng kéo dài, và 9% số bệnh nhân được điều trị phối hợp giữa beta-blocker và thuốc lợi tiểu giống thiazide.
Có 20% bệnh nhân sử dụng phối hợp ba loại thuốc hạ áp trước khi đưa vào nghiên cứu trong đó bao gồm nhóm ức chế ACE hoặc ARB và một CCB dihydropyridine tác dụng kéo dài. Tuy nhiên, có 60% bệnh nhân không được điều trị thường xuyên và không được tối ưu liều thuốc hàng ngày.
Bảng 1: Đặc điểm chung của nhóm nghiên cứu
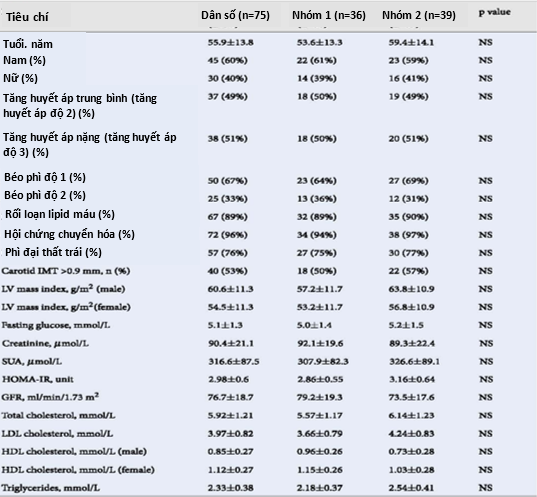
NS: not significant (không đáng kể)
Viết tắt: NS (không đáng kể)
Ghi chú: giá trị p được tính giữa 2 nhóm điều trị phối hợp rời và phối hợp trong viên cố định
Biểu đồ 2: Tỷ lệ đạt HA mục tiêu trong 2 nhóm nghiên cứu. Có sự khác biệt có ý nghĩa thống kê giữa số bệnh nhân đạt được HA mục tiêu sau 3 tháng và 6 tháng (p<0.05). Đạt được HA mục tiêu ở 53% và 85% số bệnh nhân THA từ trung bình đến nặng lần lượt ở hai nhóm được điều trị với dạng kết hợp thay đổi và viên kết hợp bộ ba liều cố định
Bảng 2: Số bệnh nhân trong hai nhóm nghiên cứu được điều trị với các dạng kết hợp thuốc chống tăng huyết áp khác nhau sau 6 tháng
Biểu đồ 3: Tỷ lệ phần trăm bệnh nhân tuân thủ điều trị sau khi đưa vào nghiên cứu sau 3 tháng và 6 tháng. Nhóm bệnh nhân được điều trị bằng viên kết hợp bộ ba liều cố định có sử tuân thủ điều trị cao hơn có ý nghĩa. (p<0.05)
Cả hai phân nhóm bệnh nhân được chuyển sang dạng phối hợp liều thay đổi và viên kết hợp bộ ba liều cố định không khác nhau đáng kể bởi loại liệu pháp điều trị đã được sử dụng trước khi đưa vào nghiên cứu.
Do đó, chuyển các bệnh nhân không kiểm soát được HA có kèm béo bụng sang sử dụng viên kết hợp bộ ba liều cố định và dạng phối hợp liều thay đổi các thành phần thuốc hạ áp gồm perindopril, indapamide và amlodipine đã làm tăng đáng kể hiệu quả điều trị. Tuy nhiên, việc sử dụng viên kết hợp liều lượng cố định các tác nhân này làm tăng đáng kể hiệu quả hơn so với việc sử dụng dạng kết hợp liều thay đổi.
Một trong những lý do chính để đạt được thành công cao hơn và hiệu quả ổn định hơn của viên kết hợp liều cố định so với dạng kết hợp liều thay đổi là sự tuân thủ điều trị tốt hơn ở những bệnh nhân được điều trị bằng viên kết hợp liều cố định.
Các dữ liệu của nghiên cứu đã ghi nhận rằng viên kết hợp liều cố định của perindopril, indapamide và amlodipine có hiệu quả giúp kiểm soát tốt hơn chỉ số HA hàng ngày một cách có ý nghĩa so với dạng phối hợp liều thay đổi. Điều này cũng có nghĩa rằng viên kết hợp liều cố định các thuốc điều trị tăng huyết áp hữu ích hơn trong việc kiểm soát không chỉ HA trung bình 24 giờ và HA trung bình ban ngày mà còn cả trị số HA trung bình ban đêm.
Nghiên cứu còn cho thấy một kết quả quan trọng khác là việc sử dụng các hoạt chất perindopril, indapamide và amlodipine cả trong nhóm viên kết hợp liều cố định và nhóm phối hợp liều thay đổi đều không ảnh hưởng đến các thông số chuyển hóa trên các bệnh nhân tăng huyết áp có béo bụng. Nghiên cứu cũng cho thấy rằng cả viên kết hợp bộ ba liều cố định và dạng phối hợp liều thay đổi đều không làm giảm hiệu quả của liệu pháp hạ lipid máu với liều atorvastatin cường độ trung bình và góp phần đáng kể giúp giảm tình trạng rối loạn lipid máu xảy ra ở bệnh nhân tăng huyết áp có béo bụng. Hơn nữa, việc sử dụng trị liệu hạ áp bằng viên kết hợp bộ ba liều cố định ở các bệnh nhân này giúp làm giảm trị số BMI đáng kể hơn.
Cả hai liệu pháp kết hợp đều giúp làm giảm sự tiến triển của các bệnh lý tim mạch và thận, ngăn sự phì đại khối cơ thất trái, giảm sự xơ cứng và tái cấu trúc thành mạch (yếu tố làm tăng áp lực mạch, dày lớp nội trung mạc và/hoặc xuất hiện mảng xơ vữa ở động mạch cảnh) và làm chậm sự suy giảm GFR.
Một trong những kết quả đáng quan tâm nhất của nghiên cứu là viên kết hợp liều thấp cố định bộ ba hoạt chất perindopril, indapamide và amlodipine giúp thành công hơn trong việc kiểm soát huyết áp đạt mức mục tiêu trên các bệnh nhân tăng huyết áp không kiểm soát có kèm béo bụng.
Kết quà nghiên cứu cũng cho thấy rằng liều tối đa của perindopril, indapamide và amlodipine cần để đạt được mức HA mục tiêu chiếm một tỷ lệ thấp hơn đáng kể ở nhóm bệnh nhân sử dụng viên kết hợp liều cố định so với những bệnh nhân sử dụng dạng phối hợp thay đổi.
Nhìn chung, cần lưu ý rằng trên những bệnh nhân không kiểm soát được huyết áp và béo bụng, việc kết hợp ba nhóm thuốc hạ áp, chẳng hạn như chất ức chế ACE, một TLD và một CCB nhóm dihydropyridine tác dụng kéo dài trong một viên góp phần tăng đáng kể hiệu quả kiểm soát huyết áp so với phối hợp riêng lẻ các thuốc này với liều thay đổi.
Nghiên cứu còn cho một kết quả quan trọng khác là có sự tuân thủ tốt hơn ở nhóm bệnh nhân tăng huyết áp có béo bụng khi sử dụng viên kết hợp liều cố định của perindopril, indapamide và amlodipine so với nhóm dùng phối hợp riêng lẻ các viên với liều thay đổi của các hoạt chất này.
Theo quan niệm hiện đại, sự tuân thủ điều trị là một trong những yếu tố quan trọng nhất quyết định khả năng đạt được sự kiểm soát tối ưu bệnh tăng huyết áp.
Như vậy, nghiên cứu này đã cho thấy tính khả thi và tính khách quan của việc sử dụng viên kết hợp liều cố định ba thành phần perindopril, indapamide và amlodipine trên bệnh nhân tăng huyết áp có béo bụng. Điều này được xác nhận bởi kết quả của một số nghiên cứu đã được công bố, tiến hành ở các nhóm bệnh nhân tăng huyết áp khác nhau và quan trọng nhất là trên các bệnh nhân tăng huyết áp không được kiểm soát đầy đủ.
Bảng 3: Tỉ lệ phần trăm bệnh nhân kiểm soát HA hiệu quả sau 6 tháng khởi trị các dạng kết hợp thuốc chống tăng huyết áp khác nhau

Ghi chú: Giá trị p được tính dựa trên 2 nhóm điều trị với phối hợp rời và phối hợp trong viên cố định
Những giới hạn của nghiên cứu
Hạn chế chính trong nghiên cứu của chúng tôi là số lượng bệnh nhân nhỏ. Vì vậy đã không thể thực hiện các phân tích dưới nhóm khác của nhóm sử dụng viên kết hợp bộ ba liều cố định perindopril, indapamide và amlodipine so với nhóm sử dụng dạng phối hợp riêng lẻ liều thay đổi (ví dụ: giới tính, tuổi tác, tăng huyết áp và mức độ nghiêm trọng béo phì). Một hạn chế tiềm ẩn khác là việc theo dõi trị số huyết áp lưu động chỉ được thực hiện sau 6 tháng điều trị. Mặc dù còn những hạn chế này nhưng những kết quả của nghiên cứu cho thấy hiệu quả điều trị tăng huyết áp cao hơn và hoàn thiện hơn dựa trên chỉ số huyết áp hàng ngày khi sử dụng viên kết hợp bộ ba cố định perindopril, indapamidevà amlodipine so với nhóm dùng dạng liều thay đổi.
Kết luận: Chúng tôi nhận thấy rằng hiệu quả của việc sử dụng viên kết hợp cố định perindopril, indapamide và amlodipine cao hơn một cách có ý nghĩa so với việc dùng phối hợp riêng lẻ liều thay đổi các hoạt chất này ở những bệnh nhân không kiểm soát được tăng huyết áp bị ảnh hưởng bởi béo phì vùng bụng. Sử dụng một viên kết hợp cố định perindopril, indapamide và amlodipine ở bệnh nhân tăng huyết áp không kiểm soát được có béo bụng cho phép tăng đáng kể sự tuân thủ điều trị lên 26% so với việc sử dụng dạng phối hợp thay đổi. Bệnh nhân tăng huyết áp khó kiểm soát có béo bụng được điều trị bằng viên kết hợp cố định của perindopril, indapamide và amlodipinecho thấy khả năng kiểm soát HA hàng ngày hiệu quả hơn so với bệnh nhân điều trị bằng phối hợp riêng lẻ các liều thuốc thay đổi.
Nghiên cứu cho thấy viên kết hợp liều thấp của perindopril, indapamide, và amlodipine giúp đạt được HA mục tiêu trên những bệnh nhân tăng huyết áp có béo bụng tốt hơn so với những bệnh nhân sử dụng phối hợp thay đổi. Để đạt được mục tiêu huyết áp, các bệnh nhân sử dụng viên kết hợp liều cố định cần liều tối đa các hoạt chất điều trị hạ áp thấp hơn có ý nghĩa so với với nhóm sử dụng phối hợp riêng lẻ liều thay đổi./.
Bảng 4: Kết quả ABPM trên các bệnh nhân THA có béo bụng điều trị viên kết hợp bộ ba cố định và dạng phối hợp thay đổi các thuốc hạ áp
Các chữ viết tắt
ABPM: Ambulatory Blood Pressure Monitoring (theo dõi chỉ số huyết áp cấp cứu)
ACE: angiotensin-converting enzyme (enzym chuyển đổi angiotensin)
AH: arterial hypertension (tăng huyết áp động mạch)
Aml: amlodipine
AO: abdominal obesity (béo phì)
BMI: body mass index (chỉ số khối cơ thể)
BP: blood pressure (huyết áp)
CAD: coronary artery disease (bệnh mạch vành)
CCB: calcium channel blocker (chẹn kênh canxi)
CI: confidence interval (độ tin cậy)
CV: cardiovascular (mạch vành)
DBP: diastolic blood pressure (huyết áp tâm trương)
DBP(N): average night-tl.me diastolic blood pressure (huyết áp tâm trương trung bình đêm)
DBPV(24): average daily diastolic blood pressure variability (biến thiên huyết áp tâm trương 24h)
DNDBPR: degree of night-time diastolic blood pressure reduction (mức độ giảm huyết áp tâm trương vào ban đêm)
DNSBPR: degree of night-time Systolic blood pressure reduction (mức độ giảm huyết áp tâm thu vào ban đêm)
GFR: glomerular filtration rate (độ lọc cầu thận)
HDL: high density lipoprotein cholesterol (cholesterol tốt)
HOMA-IR: homeostasis model assessment for insulin resistance (mô hình đánh giá cân bằng nội mô đối với kháng insulin)
HUE: hyperuricemia (chứng tăng acid uric máu)
IMT: carotid intima-media segment thickness (độ dày đoạn nội mô động mạch cảnh)
Ind: indapamide
IR: insulin resistance (đề kháng insulin)
LDL: low density lipoprotein cholesterol (cholesterol có hại)
LVH: left ventricular hypertrophy (phì đại thất trái)
LVMMI: left ventricular myocardial mass index (chỉ số khối cơ tim thất trái)
MetS: metabolic syndrome (hội chứng chuyển hóa)
P: perindopril
SBP: systolic blood pressure (huyết áp tâm thu)
SBP(N): average night-time Systolic blood pressure (huyết áp tâm thu trung bình đêm)
SBPV(24): average daily Systolic blood pressure variability (biến thiên huyết áp tâm trương 24h)
SUA: serum uric acid (acid uric trong huyết thanh)
TC: total cholesterol (cholesterol toàn phần)
TG: triglycerides
TIDBP(24): time-index24-hour diastolic blood pressure (theo dõi HA tâm trương 24h)
TISBP(24): Ume-index 24-hour Systolic blood pressure (theo dõi HA tâm thu 24h)
TLD: thiazide-like diuretic (lợi tiểu thiazid-like)







