Mở đầu
Đầu năm 2014 chúng tôi đã đăng bài trên tạp chí về “Tái cực sớm”. Đến nay một số quan niệm về tái cực sớm đã được mở rộng hơn, một số vấn đề về tính di truyền… đã có những phát hiện hé mở.
TS Phạm Hữu Văn
Trong thực hành lâm sàng ở Việt Nam chưa thấy có những thông báo lâm sàng hoặc nghiên cứu về “Tái cực sớm” được đăng tải trên các tạp chí chuyên ngành, ngoại trừ hội chứng Brugad. Trong 3 tháng đầu năm 2015 chúng tôi đã gặp 2 trường hợp được cho đã có rối loạn nhịp thất nguy hiểm ở bệnh nhân có “Hội chứng tái cực sớm” (early repolarization: ER). Từ những ca lâm sàng, chúng tôi muốn cung cấp những thông tin trên thực hành lâm sàng của chúng ta và những vấn đề khái quát cần được quan tâm.
Giới thiệu trường hợp lâm sàng
Bệnh nhân thứ nhất:
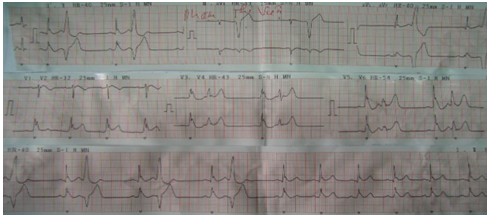
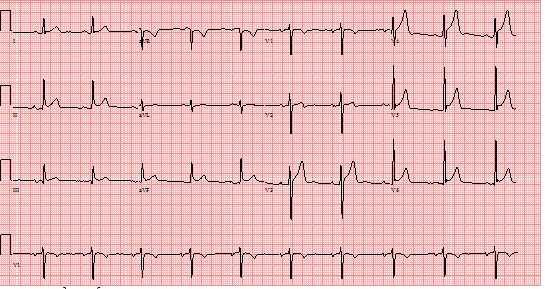
Bệnh nhân Phạm Thị V (PTV). sinh năm 1957. Tiền sử bản thân và gia đình không có gì đặc biệt. Sáng sớm ngày 15 tháng 1 năm 2015 người nhà thấy bệnh nhân còn nằm trên giường lơ mơ nên đưa đến bệnh viện quận 8 thành phố Hồ Chí Minh cấp cứu. Tại đây được chẩn đoán theo dõi đột quỵ não giờ thứ 6 và chuyển cấp cứu đến BV Nhân Dân 115 lúc 8 h 30 phút cùng ngày. Tại khoa cấp cứu bệnh viện Nhân Dân 115 bệnh nhân trong tình trạng lơ mơ không có dấu hiệu thần kinh khu trú. Nhịp tim 70c/p, Huyết áp 130/90 mmHg, nhiệt độ 37oC, nhịp thở 20c/p. Khi đang theo dõi xuất hiện 2 lần gồng cứng toàn thân, trên monitoring phát hiện rung thất, cả hai lần đều được khử rung thành công với sốc điện 200J bằng máy sốc hai pha. Có một cơn nhịp nhanh thất tự ra. ECG ngay sau cơn đã kịp ghi như hình dưới đây. Các kết quả xét nghiệm máu: pH: 7.22, PCO2: 67 mmHg, PO2: 43 mmHg, TCO2: 28.5 mmol/L, HCO3 mmol/L:, #SO2: 67.5%, Ure: 32,3 mg/dL, Creatinine: 0.93 mg/dL. Na: 138 mEq/L, K: 3.5 mEq/L, Cl: 102 mEq/L. Troponin : 0.143 ng/ml. Tại cấp cứu được chẩn đoán hội chứng mạch vành cấp ST chênh lên và tiến hành chụp mạch vành và can thiệp khẩn cấp: kết quả hệ mạch vành bình thường. Các kết quả siêu âm tim, XQ tim phổi đều trong giới hạn bình thường.
Hinh 1.Điện tâm đồ 12 chuyển đạo BN PTV mới nhập cấp cứu. ECG cho thấy điểm J và ST chênh lên ở I, II, III, aVF và từ V2 đến V6. Các nhắt bóp thất sớm tiến sát chân sóng T.
Hình 2.Cơn nhịp nhanh thất đa hình khi theo dõi tại cấp cứu.
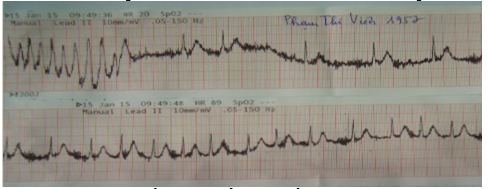
Hình 3.Điên tâm đồ 12 chuyển đạo tiếp theo của BN PTV, khi các sóng đã trở về bình thường. Không còn hình ảnh tái cực sớm.
Bệnh được chuyển khoa Nhịp Tim học. Tại đây xác định chẩn đoàn Hội chứng tái cực sớm có biến chứng rung thất được cứu sống có chỉ định cấy ICD để dự phòng thứ phát..
Bệnh nhân thứ hai:
Nguyễn Thị Thanh T (NTTT), sinh năm 1990. Tiền sử bản thân và gia đình không ghi nhận có gì đặc biệt. Được cấp cứu vào bệnh viện huyện Nhà Bè thành phố Hồ Chí Minh lúc 4h30 phút trong tính trạng bất tỉnh, mạch và huyết áp không đo được. Trên monitor có rung thất, đã được sốc điện 200 J thành công. Được đặt nội khí quản bóp bóp, ghi lại điện tim và chuyển bệnh viện Nhân Dân 115 lúc 12h30 phút cùng ngày 11 tháng 3 năm 2015 trong tình trạng hôn mê. Tại khoa cấp cứu bệnh nhân được chuyển khoa Hồi sức Chống độc trong tình trạng hôn mê, da niêm mạc tím tái, mạch và huyết áp không đo được, đồng tử 2 mm, phản xạ ánh sang (-). Được hồi sức tích cực: thở máy qua nội khí quản, đặt hai đường truyền dopamine và noraderenalin, nhịp tim trên monitor 130c/p. Huyết áp chưa đo được. SpO2 : 90%. pH:7.17, PCO2: 30.9 mmHg, PO2: 460 mmHg, HCO3–: 11,3 mmol/L. Urể: 28.7mg/dL, Creatine: 1.29 mg/dL, Na: 140 mmol/L, K: 4.5 mmol/L, Cl: 98 mmol/L. AST: 234 U/L, ALT: 111 U/L, TnI: 10.066 ng/ml, BNP: 26.6pg/ml. cortisol: 31.1 ng/ml. Tiếp tục điều chỉnh vận mạch, thở máy, Natri Bicarbonat.. nhịp tim 90c/p, Huyết áp 110/80 mmHg. SpO2: 100%. Kết quả CTscaner não, thận và siêu âm tim tại giường không thấy bất thường. sau đó huyết áp giảm dần, nhịp tim rời rạc, gia đình xin về lúc 17h cùng ngày.
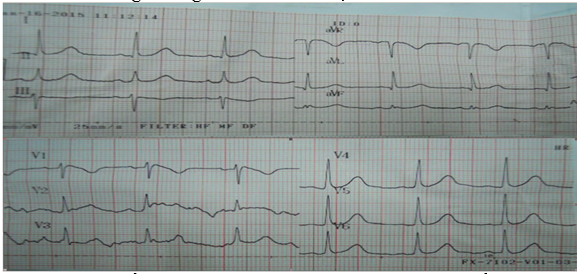
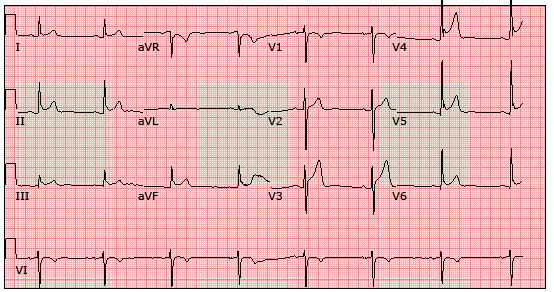
Hình 4.12 chuyển đạo ECG của BN NTTT sau khi sốc điện khử rung thất tại bệnh viện Nhà Bè. ECG cho thấy nhịp xoang, điểm J và ST chênh lên ở I, II, III, aVF, aVL và từ V3 đến V6.

Hình 5.Các chuyển đạo đơn cực chi của BN NTTT được phong to cho thấy điểm J và ST chênh lên rõ ở aVL và aVF.
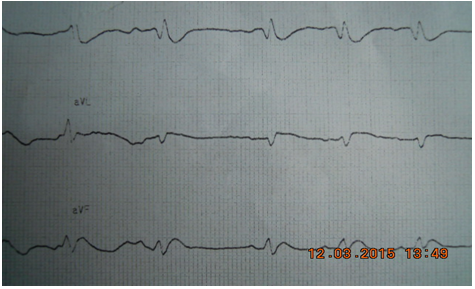
Hình 6.Các chuyển đạo trước tim của BN NTTT nhìn cận cảnh thấy rõ điểm J và ST chênh lên từ V2 đến V6.
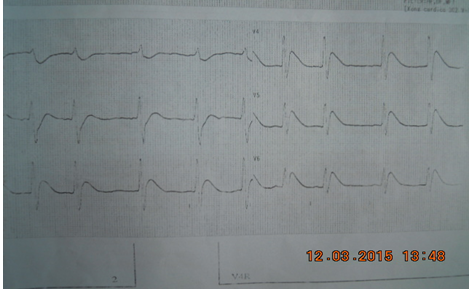
Hình 7.12 chuyển đạo ECG của BN NTTT tại bv Nhân Dân 115, không còn thấy điểm J và ST chênh lên rõ
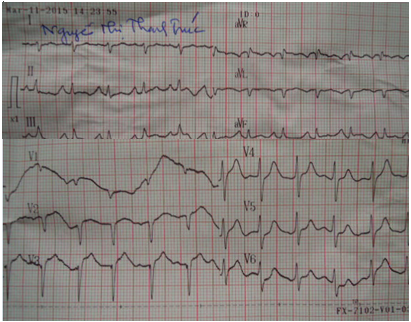
Hình 8.12 chuyển đạo ECG BN NTTT cho thấy không còn nhịp xoang và QRS bắt đầu giãn rộng.
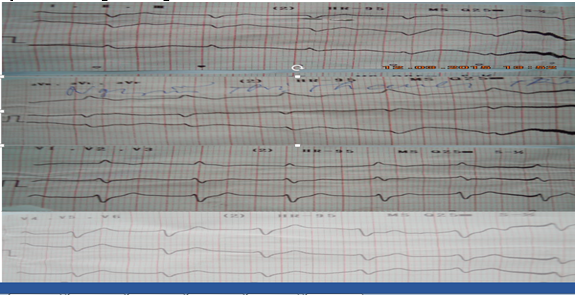
Hình 9.ECG của BN NTTT cho thấy nhịp xoang chậm và nhịp thất rời rạc và dẫn đến vô tâm thu.
Thuật ngữ tái cực sớm, còn được gọi là “sóng J” (J-waves) hoặc “điểm J chênh lên”(J-point elevation), từ lâu đã được sử dụng để mô tả một biến thể QRS-T trên điện tâm đồ (ECG) [1]. Hầu hết các tài liệu định nghĩa ER như đang có mặt trên điện tâm đồ khi có điểm J chênh lên ≥ 0.1 mV ở hai chuyển đạo liên tiếp với hoặc là một hình thái líu díu hoặc chẽ đôi (slurred or notched morphology). Trong lịch sử, ER đã được coi là một dấu hiệu của sức khỏe tốt do hình thái này phổ biến hơn ở các vận động viên, người trẻ và ở nhịp tim chậm hơn [2,3]. Tuy nhiên, nhiều báo cáo gần đây đã cho thấy một mối liên hệ giữa ER và tăng nguy cơ tử vong do loạn nhịp tim và rung thất tự phát (idiopathic VF) [4-11]. Hai ca lâm sàng trên là những trường hợp được cho là hậu quả của tái cực sớm, có thể nói là những trường hợp đầu tiên có chứng minh bằng tư liệu.
Trong khi một số mức độ gia tăng nguy cơ đột tử do tim đã được báo cáo ở những người có ER, tỷ lệ tương đối cao của mẫu ER trong dân số chung (5-13%) so với tỷ lệ VF tự phát (khoảng 10 trường hợp trên 100.000 dân số) có nghĩa là mẫu ER sẽ gần như luôn luôn là một ECG ngẫu nhiên trong việc tìm kiếm không có ý nghĩa lâm sàng. Tuy nhiên, rối loạn loạn nhịp tiên phát chẳng hạn như VF tự phát do ER đến nay nhiều khả năng khi kết hợp với ngất hay đột tử do tim được cứu sống trong trường hợp không có nguyên nhân khác. Trong hai trường hợp trên ngoài dấu hiệu tái cực sớm trên ECG, không tim kiếm được nguyên nhân bệnh lý thực thế tim mạch nào khác.
ĐỊNH NGHĨA– Định nghĩa của quá trình tái cực sớm trên điện tâm đồ (ECG) được dựa trên những nhận định ECG được xác định ró (bảng 1):
● Sự lệch hướng dương tính được xác định hình dạng rõ hoặc chẽ đôi (notch) ngay lập tức sau một phức hợp QRS dương vào lúc khởi đầu của đoạn ST.
● Sự hiện diện líu díu (slurring) ở phần cuối của phức hợp QRS (khi sóng J hoặc từ sóng J chênh lên hay chênh lên của điểm J có thể được ẩn trong phần cuối của phức hợp QRS, gây ra líu díu của phần cuối phức hợp QRS) (hinh10) .
Hình 10.Tái cực sớm ở 12 chuyển đạo ECG
Hầu hết các tài liệu định nghĩa ER như đang có mặt trên điện tâm đồ khi có điểm J chênh lên ≥ 0.1 mV ở hai chuyển đạo liên tiếp với hoặc hình thái líu díu hoặc chẽ đôi.
Phân loại điện tâm đồ
Dựa trên các số liệu kèm nguy cơ loạn nhịp tim với phân bố không gian của ER, một hệ thống phân loại đã được đề xuất :
● Type 1 gắn liền với ER ở các chuyển đạo bên trước tim (lateral precordial leads). Hình thức này thường gặp ở những vận động viên nam khỏe mạnh và được cho phần lớn là lành tính.
● Type 2 liên kết với ER ở các chuyển đạo dưới hay bên dưới và được kết hợp với một mức độ nguy cơ vừa phải.
● Type 3 liên kết với ER trên toàn bộ ở các chuyển đạo dưới, bên và trước tim phải và dường như có liên quan với nguy cơ tương đối cao nhất, mặc dù nguy cơ tuyệt đối của đột tử vẫn còn nhỏ. Ở hai trường hợp trên có thể xếp vào type 3.
● Type 4, hoặc hội chứng Brugada, được ghi nhận bằng chênh lên của sóng J/điểm J ở các chuyền đạo trước tim phải. Đây là một thể tái cực sớm người ta mới xếp vào đây.
Trong khi hệ thống phân loại này có vẻ đơn giản hóa việc phân loại của các mô hình điện tâm đồ, đã bị chỉ trích do chất nền sinh lý bệnh nói chúng được cho là gây tranh cãi qua tất cả 4 type.
ER ẩn dấu – Các mẫu ER không phải luôn luôn được xác định trên ECG thông thường do tính chất không liên tục của ER. Như một ví dụ, trong số 542 người có ER cơ bản đã được thực hiện do ECG nhắc lại sau 5 năm, ER (≥0.1 mV) không quan sát thấy ở khoảng 20%. Không đánh giá có hệ thống được thực hiện để báo cáo tỷ lệ ER ẩn giấu trong dân số nói chung, cũng như tầm quan trọng lâm sàng, nếu có, của ER giấu vẫn chưa rõ ràng. Trong hai trường hợp lâm sàng trên, qua các lần làm ECG theo dõi cũng cho thấy có lúc có ER lúc không. Sau sự cố rung thất ECG đều biểu hiện rõ tái cực sớm. ECG tiếp theo không còn thấy tái cực sớm nữa.
Mẫu ER đối lại với hội chứng ER
Như đã nói ở trên, ER là một phát hiện điện tâm đồ. Hai thuật ngữ, được phân biệt bằng có hay không có loạn nhịp tim có triệu chứng, đã được sử dụng để mô tả bệnh nhân phát hiện ECG:
● Các mẫu ER mô tả các bệnh nhân có ECG thích hợp trong trường hợp không có triệu chứng loạn nhịp tim.
● Hội chứng ER áp dụng cho các bệnh nhân có cả ECG thích hợp và loạn nhịp tim có triệu chứng.
Người có một trong hai mẫu ER hoặc hội chứng ER có thể có kết quả giống hệt nhau trên ECG bề mặt. Tuy nhiên, sự hiện diện đơn thuần của mẫu ER trên ECG không nên dẫn đến một sự phân loại của hội chứng ER trong trường hợp không có triệu chứng hoặc VF được chứng minh bằng tư liệu.
Hiếm khi, ER có thể liên quan với các rối loạn loạn nhịp rung thất vô căn tiên phát (VF) khi không có bệnh tim thực thể. Với sự phổ biến của mẫu ER trong dân số nói chung và tỷ lệ rất thấp của VF vô căn, chẩn đoán VF vô căn do ER ác tính (malignant ER) là một chẩn đoán loại trừ. Trong ca lâm sàng trên đều là hội chứng tái cực sớm vì bắt được nhịp nhanh thất và rung thất và không xác định được bệnh tim thực thể nào.
Tính phổ biến của tái cực sớm và tỷ lệ rung thất vô căn
Tính phổ biến– Một số nghiên cứu dân số ước tính sự phổ biến của ER từ 5 đến 13% số người.
● Trong một nghiên cứu 10.864 đối tượng tuổi trung niên ở Phần Lan (52% nam giới, tuổi trung bình là 44 ± 8 năm), tỷ lệ ER là 5,8% (3,5% ở các chuyển đạo dưới và 2,4% ở các chuyển đạo bên và ở cả hai 0,1%).
● Trong một dân số dựa trên trường hợp nghiên cứu đoàn hệ các cá nhân người gốc trung tâm châu Âu (central-European descent) (n = 6213, tầm tuổi khoảng 35 đến 74 năm), tỷ lệ ER là 13,1% (4,4% ở chuyển đạo trước bên và 7,6% ở chuyển đạo dưới, 1% ở cả hai).
● Trong nghiên cứu Cardia (Phát triển rủi ro động mạch vành ở người lớn trẻ tuổi), 5069 người tham gia (tuổi trung bình 25, 45% nam, 52% da đen), 941 người (18,6%) có ER trên ECG cơ bản. Sau 20 năm, có 50% không còn được theo dõi; tuy nhiên, chỉ có 119 trong số 2505 người (4,8%) của những người tham gia còn lại vẫn có bằng chứng của ER.
Mẫu tái cực sớm thừa kế
Các mẫu ER có thể rời rạc (sporadic) hoặc được thừa kế, mặc dù người thân thế hệ đầu tiên của người có mẫu ER có biểu hiện cao hơn gấp 2 đến 3 lần cũng có mẫu ER trên ECG. Trong khi phần lớn các ER có khả năng rời rạc, ER gia đình dường như được di truyền ở kiểu nhiễm sắc thể trội thường.
● Trong một nghiên cứu đánh giá những người tham gia trong nghiên cứu Framingham Heart (n = 3995) và Health 2000 Survey (n = 5489), anh chị em ruột của cá nhân có mẫu ER đã tăng độ chênh không tương ứng của các mẫu ER trên ECG của họ (tỷ số chênh của họ [OR] 2.22, 95% CI 1,01-4,85), cho thấy di truyền của mẫu ER trong dân số nói chung.
● Trong một nghiên cứu 505 gia đình, cá nhân có ít nhất một cha mẹ đã có mẫu ER có nguy cơ 2,5 lần cho mẫu ER. Sự chuyển giao gia đình xuất hiện thường xuyên hơn khi người mẹ bị ảnh hưởng (3,8 lần so với 1,8 lần). Hệ số di truyền cũng cao hơn khi ER ở các chuyển đạo dưới hoặc có một hình thái chẽ đôi.
● Trong một nghiên cứu bốn gia đình bị ảnh hưởng do hội chứng ER có sự kết hợp 22 ca đột tử tim, mẫu ER đã có mặt ở 36% các thành viên trong gia đình (61 trong số 171), với chuyển giao trong một mẫu phù hợp với di truyền nhiễm sắc thể trội. Chúng tôi có chưa có điều kiện kiểm tra các người thân của các trường hợp lâm sàng trên.
Nguy cơ loạn nhịp tim– Nhận thức ER là một phát hiện lành tính không có ý nghĩa lâm sàng thay đổi như trường hợp báo cáo, nghiên cứu bệnh chứng, và các nghiên cứu dân số thành lập một liên kết giữa sự có mặt của ER và tăng nguy cơ tử vong và loạn nhịp tim trong rung thất vô căn riêng biệt (VF).
● Nghiên cứu dân số lớn đã cho thấy sự có mặt của ER ở các chuyển đạo dưới trên ECG bề mặt được liên kết với một nguy cơ cao tử vong do nguyên nhân tim mạch cũng như tử suất do tất cả các nguyên nhân.
● Trong một nghiên cứu bệnh chứng so với 206 đối tượng VF tự phát với 412 người khỏe mạnh, ER là phổ biến hơn ở những người có VF tự phát (31 so với 5%) và ER lớn hơn độ lớn ở phạm vi các đối tượng trường hợp so với nhóm đối chứng ( điểm J chênh lên, 2.0 so với 1.2 mm). Bệnh nhân có VF tự phát người có ER cũng có nhiều khả năng xẩy ra ngất hoặc ngừng tim khi ngủ hơn là những người không có ER. Trong một theo dõi trung bình 61 ± 50 tháng, giám sát ICD cho thấy một tỷ lệ cao hơn trong các trường hợp VF tái phát ởcác đối tượng cóER hơn ở những người không có (tỷ lệ nguy cơ, 2.1; khoảng tin cậy 95%, 1,2-3,5).
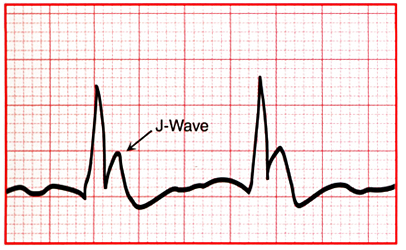
Mặc dù ER là khá phổ biến trong dân số nói chung, VF tự phát là hiếm. Trong một báo cáo, trong đó ước tính tỷ lệ VF vô căn, nguy cơ ước tính của phát triển VF tự phát trong cá nhân trẻ hơn 45 tuổi là 3 trong 100.000. Nguy cơ tăng đến 11 trong 100.000 khi J sóng (hình 11) đã có mặt. Mặc dù ER tăng nguy cơ tương đối của đột tử do tim (SCD), nguy cơ tuyệt đối là rất thấp. Trong một phân tích gộp, nguy cơ tương đối của tử vong do loạn nhịp tim ở những người có mẫu ER là 1,70 (95% CI 1,19-2,42), và các nguy cơ tuyệt đối ước tính cho tử vong loạn nhịp tim là 70 trên 100.000 người-năm [26]. Vì vậy việc xác định ngẫu nhiên của ER không nên được hiểu như là một marker có nguy cơ cao tử vong do loạn nhịp tim với tỷ lệ chênh tương đối thấp của SCD dựa trên cơ sở ER đơn thuần.
Hình 11.Sóng J (J-wave) tái cực sớm trên điện tâm đồ được phóng to.
Các vận động viên với tái cực sớm– Cho dù các vận động viên có một tỷ lệ tăng của ER và tăng nguy cơ tử vong là loạn nhịp tim gây tranh cãi.
● Tỷ lệ điểm J tăng cao trong 121 vận động viên trẻ đã được báo cáo ở mức 22%, một tỷ lệ nhiễm cao hơn so với trong dân số chung. Tuy nhiên, một tỷ lệ ER lên đến 44% cũng đã được báo cáo trong các vận động.
Các báo cáo tỷ lệ cao hơn của ER trong các vận động viên có thể liên quan đến sự cân bằng sinh lý trong trương lực tự trị đối giao cảm và quy định của nó về hoạt động điện. Trong vận động viên, một sự tương quan giữa độ cao điểm J và độ dày vách liên thất đã được báo cáo và có thể đề nghị một vai trò cơ chế của phì đại do tập luyện làm cơ sở cho J điểm cao.
● Một nghiên cứu trường hợp có đối chứng đã báo cáo ER là cao bốn lần phổ biến ở những vận động viên có tiền sử bị ngừng tim (n = 21) so với các vận động viên khỏe mạnh (n = 365). Tuy nhiên, trong nghiên cứu này, tỷ lệ ER trong nhóm kiểm soát của các vận động viên là thấp hơn đáng kể (7,9 phần trăm) so với các nghiên cứu khác. Sự hiện diện của ER tăng xác suất tử vong loạn nhịp từ khoảng 2/ triệu đến 3,5 / triệu trong số này của các vận động viên thi đấu.
● Trong một nghiên cứu thuần tập 704 vận động viên ưu tú ở Ý không có bệnh tim mạch rõ ràng, mẫu tái cực sớm có mặt ở 102 người (14%). Trong một theo dõi trung bình sáu năm, không ai trong số các vận động viên có tái cực sớm phát triển loạn nhịp thất hoặc đột tử tim.
● Trong các vận động viên trẻ, khỏe mạnh ở Phần Lan (n = 62) và Hoa Kỳ (n = 503), đoạn ST tăng dần là hình thức phổ biến của ER, nhưng đã không liên kết với tăng nguy cơ loạn nhịp tim. Trong số các vận động viên ER, tất cả (96%) người Phần Lan ngoại trừ 1 và 85% các vận động viên Mỹ đã có một ST biến đổi tăng dần sau ER.
Đáng chú ý, các kết hợp của ER với nguy cơ loạn nhịp tim thường là lúc nghỉ ngơi hoặc trong lúc ngủ và không phải trong quá trình hoạt động thể lực khi điểm J chênh lên được giảm đi đáng kể hoặc bị loại bỏ.
Tiên lượng của mẫu ER– Một số đặc điểm ECG có thể phân biệt các mẫu ER lành tính từ mẫu được liên kết với nguy cơ loạn nhịp tim cao hơn. Ngoài ra, mẫu ER có thể được sửa đổi bằng các biến đổi sinh lý với các ảnh hưởng tiếp theo về tiên lượng. Cùng tồn tại của ER với các bệnh lý tim mạch khác cũng ảnh hưởng khả năng tiên lượng / nguy cơ loạn nhịp tim. Báo cáo cho biết ER nên được xem như là một biến tiên lượng bổ trợ trong sự hiện diện của các bệnh lý tim mạch khác (ví dụ, ER có thể từng bước làm xấu đi tiên lượng của các trạng thái phổ biến hơn khác như bệnh cơ tim thiếu máu cục bộ).
Sự có mặt của mẫu ER thường được kết hợp với hậu quả bất lợi trong nhiều nghiên cứu đoàn hệ và bệnh chứng, mặc dù một số nghiên cứu cho thấy không có tác động tổng thể về tỷ lệ tử vong sau khi điều chỉnh cho các bệnh đi kèm bao gồm các yếu tố nguy cơ mạch vành. Trong một phân tích gộp năm 2013 gồm 9 nghiên cứu liên quan đến 141.095 đối tượng với một tập thể 3,6 triệu người mỗi năm được theo dõi, người có mẫu ER có một nguy cơ lớn hơn đáng kể về tử vong do loạn nhịp tim (nguy cơ tương đối 1,70, 95% CI 1,19-2,42) so với những người không có mô hình ER, sự khác biệt không có ý nghĩa giữa nguy cơ của mọi nguyên nhân hoặc tử vong tim mạch.
Trong khi mẫu ER liên kết với nguy cơ tương đối tăng các biến cố có hại, các tác động tiên lượng được mô tả trong phần này nên được xem xét trong bối cảnh tổng thể nguy cơ rất thấp của SCD ở những người có phát hiện ECG không có triệu chứng. Vì vậy, ngay cả với một sự gia tăng gấp đôi nguy cơ tương đối của SCD, nguy cơ tuyệt đối vẫn rất thấp. Ngoài ra, mặc dù các dữ liệu được thảo luận trong phần này, không có chiến lược phân tầng nguy cơ hiện tại cho các bệnh nhân không có triệu chứng với mẫu ER trong dân số nói chung và trong các gia đình có mẫu ER sẽ cho phép xác định các cá nhân có nguy cơ cao hơn với các mẫu ER có thể được lựa chọn cho điều trị.
Các biến tiên lượng– Các biến được cho rằng ảnh hưởng đến tiên lượng đã điều tra gồm:
● Phân bố và biên độ của ER
● Hình thái học của các đoạn ST
● Giới tính
● Bệnh sử gia đình
● Sự liú ríu (slurring) so với chẽ đôi (notching)
● Chủng tộc
● Kết hợp với các bệnh lý tim mạch khác.
Phân bố và biên độ của quá trình tái cực sớm– Các chuyển đạo dưới của ER, ngoài ra biên độ của điểm J cao hơn, đã được mô tả như là các biến liên quan với tăng nguy cơ loạn nhịp tim ở cả người dân nói chung và ở bệnh nhân VF vô căn.
● Điểm J chênh lên hơn 0,1 mV ở các chuyển đạo dưới trong một nghiên cứu lớn đoàn hệ Phần Lan gồm 10.864 người có liên kết yếu với nguy cơ cao tử vong do nguyên nhân tim mạch (nguy cơ điều chỉnh tương đối [RR] 1,28, 95% CI 1,04-1,59). Trong khi quan sát chỉ ở 0,3% tập hợp, điểm J có độ cao lớn hơn 0,2 mV ở các chuyển đạo dưới (hình 12) được kết hợp với một tỷ lệ lớn hơn ba lần nguy cơ tử vong do nguyên nhân tim mạch (RR điều chỉnh 2,98, 95% CI 1,85-4,92). Kết quả tương tự đã được báo cáo trong một loạt 40 bệnh nhân VF tự phát, ở người có J-điểm cao hơn gần hai lần trên đường ranh hơn chiều cao nhìn thấy ở nhóm chứng không có VF.
● Trong một nghiên cứu đoàn hệ trên cơ sở nhóm dân số 6213 người (1945 người có ECG) được theo dõi trung bình là 19 năm, ER được liên kết với tỷ lệ tử vong tim cao hơn (tỷ số nguy cơ 1.96, 95% CI 1,05-3,68). EG ở các chuyển đạo dưới tiếp tục tăng tỷ lệ tử vong do tim (tỷ số nguy cơ 3.15, 95% CI 1,58-6,28.
● Sự cùng tồn tại của ER ở các chuyển đạo trước tim như là một yếu tố dự báo hậu quả xấu ở các bệnh nhân có ER ở các chuyển đạo dưới.
Hình 12.Tái cực sớm chênh lên 3 mm ở các chuyển đạo dưới và bên
Hình thái của đoạn ST– Các hình thái của các phân đoạn ST cũng có thể xác định các nguy cơ liên quan với ER, với một đoạn ST đi ngang hoặc đi xuống sau ER chỉ ra một nguy cơ cao hơn trong cả dân số nói chung và ở bệnh nhân VF vô căn. Tuy nhiên, bất chấp sự gia tăng nguy cơ loạn nhịp tim kết hợp với mẫu ER đi ngang / xuống, sự phổ biến của mẫu này trong nhóm đối chứng (khoảng 3%) so với tỷ lệ cực thấp của VF vô căn ám chỉ biến này đơn thuần không có độ chính xác đối chứng có ý nghĩa.
Giới tính– Nam giới với ER ở các chuyển đạo dưới có thể có nguy cơ tử vong tim mạch cao hơn so với những người không có ER hoặc phụ nữ có hoặc không có ER.
Tiền sử gia đình– Tư liệu đối ngược nhau liên quan đến ý nghĩa tiên lượng của bệnh sử gia đình đột tử do tim (SCD) ở người mắc ER, như vậy không có khuyến cáo rõ ràng về việc đánh giá rủi ro hoặc điều trị có thể được thực hiện. Thêm những nghiên cứu cần thiết để xác định những đóng góp rủi ro của bệnh sử gia đình của SCD để tiên lượng bệnh nhân với ER.
Líu ríu (Slurring) so với chẽ đôi (notching)– Mặc dù cả hai líu ríu và chẽ đôi trong ER được quan sát và có thể tồn tại trong cùng một bệnh nhân, giá trị tiên lượng của một so với các cái khác đã không được xác định rõ ràng (hình 10,11,12).
Chủng tộc– Mặc dù ER là phổ biến hơn ở người Mỹ gốc Phi, không có nguy cơ rõ ràng liên quan đến chủng tộc và người Mỹ gốc Phi là không có sự thể hiện chuyên biệt trong đoàn hệ VF tự phát. Tuy nhiên tự bản thân mẫu ER, không xuất hiện để được liên quan thường xuyên hơn với tổ tiên người Mỹ gốc Phi.
ER thay đổi nguy cơ của bệnh lý tim mạch nền– Trong bối cảnh của bệnh tim cấu trúc và các rối loạn điện học tiên phát, mẫu ER có thể là sự biến đổi nguy cơ loạn nhịp tiềm ẩn kết hợp với các trạng thái tim mạch không đồng nhất, ngoài ra sự kết hợp hiếm hơn với các VF tự phát (tức là , trong trường hợp không có bệnh lý tim mạch khác). Như ví dụ:
● Bệnh nhân có ECG phát hiện mẫu ER, nguy cơ gia tăng của VF trong trường hợp nhồi máu cơ tim / thiếu máu cục bộ. Sự rút ngắn của điện thế hoạt động thượng tâm mạc xuất hiện trong quá trình thiếu máu cơ tim cấp tính, với sự sụt giảm trong điện thế hoạt động đóng góp sự chênh lên của đoạn ST.
● Các mẫu ER ở các chuyển đạo dưới được chứng minh kết hợp với nguy cơ tăng lên của loạn nhịp thất nguy hiểm ở các bệnh nhân có bệnh mạch vành mạn tính, sau khi điều chỉnh phân suất tống máu thất trái, đặc biệt là ở các chuyển đạo dưới.
● Các mẫu ER ở các chuyển đạo dưới có liên quan với tăng nguy cơ đột tử tim ở bệnh nhân suy tim sung huyết.
● Một tỷ lệ cao mẫu ER ở bệnh nhân có hội chứng QT ngắn đã được báo cáo. Trong các mẫu đa biến, ER được gắn liền với các biến cố loạn nhịp trong đoàn hệ hội chứng QT ngắn (SQTS).
● Có sự suy luận hội chứng SQTS và ER là hội chứng chồng chéo vì nhiều bệnh nhân với hội chứng ER có một khoảng thời gian QT tương đối ngắn.
● Các mẫu ER cũng đã được chứng minh là phổ biến ở những bệnh nhân có bệnh cơ tim thất phải gây loạn nhịp (31%), mặc dù phân tích hồi cứu này xác định không có mối tương quan giữa ER và các phát hiện lâm sàng liên quan đến ngừng tim, ngất xỉu, hoặc với các biến cố loạn nhịp tim.
● Một tỷ lệ cao ER ở những bệnh nhân bệnh cơ tim không đông đặc (noncompaction) đã được báo cáo, đặc biệt là ở những người có biểu hiện rối loạn nhịp thất ác tính.
● ER cũng có thể thay đổi tiến triển lâm sàng trong hội chứng QT dài (LQTS), với ER ≥2 mm được cho như là một yếu tố dự báo độc lập về tình trạng triệu chứng liên quan đến LQTS, cùng với giới tính nữ và QTc> 500 msec. Điều này gắn với các quan sát trước đó là một biến đổi nguy cơ chung và hội chứng rối loạn nhịp tiên phát hiếm gặp.
Vì vậy, mẫu ER là một chỉ dấu tiềm tàng cho tử suất rối loạn nhịp tăng lên đối với nền tái cực dễ bị tổn thương (vulnerable) khi kết hợp trên một số điều kiện lâm sàng không đồng nhất (ví dụ, hội chứng QT ngắn, hội chứng QT dài, hoặc bệnh tim thiếu máu cục bộ) trong dân số nói chung, ngoài ra hiếm khi là một rối loạn loạn nhịp tiên phát.
CƠ SỞ DI TRUYỀN VÀ THỪA KẾ ER – Cơ sở di truyền của hội chứng ER tiếp tục được làm sáng tỏ, với những bằng chứng hạn chế ở hai trường hợp báo cáo hay nghiên cứu sơ bộ cho thấy, thiếu phân định rõ các cơ sở di truyền của ER. Các đột biến gen liên quan đến báo cáo có liên quan đến gen KCNJ8 (chịu trách nhiệm kênh ka li nhạy cảm ATP – dòng IKATP), CACNA1C, CACNB2, gen CACNA2D1 (chịu trách nhiệm cho các kênh canxi L-type tim – dòng ICa.L) và gene SCN5A (chịu trách nhiệm cho các kênh natri – dòng INa).
Lợi ích của đột biến chức năng– Phù hợp với các báo cáo về sự hoạt động của IKATP có thể tạo ra một mẫu ER trên ECG bề mặt, một số nhà nghiên cứu đã phát hiện đột biến missense, S422L trong KCNJ8 hiếm, được liên kết với ER và VF tự phát.
● Báo cáo đầu tiên về phiên bản này là một trường hợp phụ nữ 14 tuổi đã trải qua nhiều đợt VF tự phát tái phát không đáp ứng với beta-blockers, nhiều loại thuốc chống loạn nhịp tim và verapamil. Tái phát của VF đã được liên kết với sự gia tăng đáng kể của ER.
● Trong một nghiên cứu trên 87 bệnh nhân bị hội chứng Brugada và 14 bệnh nhân với hội chứng ER, một trường hợp hội chứng Brugada và một trường hợp hội chứng ER đã đột biến missense S422L được tổ chức đồng nhất. Các nhà điều tra đã chứng minh IKATP tăng lên đáng kể trong phiên bản S422L so với các kênh Kir 6.1 tự nhiên.
● Một nghiên cứu 204 bệnh nhân và các thành viên gia đình có hội chứng Brugada hoặc hội chứng ER cũng chứng minh một lợi ích tương tự như chức năng của các kênh Kir6.1 (được xác định trong ba người có hội chứng Brugada và một người hội chứng ER ở các người khảo sat).
KCNJ8-S422L được bảo tồn cao giữa các loài và đã vắng mặt trong các alen tham chiếu trong ba nghiên cứu. Lợi ích này có biến thể dường như là bệnh lý trong ER và VF tự phát.
Mất đột biến chức năng– Mất đột biến chức năng của gen kênh natri vào trong tim và gen kênh canxi L-type cũng có liên quan ở những bệnh nhân với ER (CACNA1C, CACNB2, và gen CACNA2D1). Hai nghiên cứu nhỏ (ba và bốn bệnh nhân có ER, tương ứng) đã báo cáo những đột biến trong các dư lượng bảo tồn cao được kết hợp với ER, cho thấy mối liên kết của các gen này với ER.
Cơ sở di truyền phức tạp tiếp tục được khám phá. Nêu bật những phức tạp, một nghiên cứu chỉ ra đột biến G c.4297> C missense ở gen SCN5A gây ra “mất-chức năng” của kênh natri đối với hội chứng ER trong một trường hợp duy nhất. Việc giảm mật độ INa là do một số giảm của các kênh natri gây ra bằng quá trình chuyển dịch bất thường. Tuy nhiên, đa hình T5457C đồng nhất trên alen cùng một phần khôi phục mật độ INa của các kênh đột biến do điều hòa tăng của mức độ mRNA.
Một nghiên cứu độ rộng genome đã không thể xác định chắc chắn các biến thể gene dự báo ER, có lẽ do độ mạch thống kê không đủ và kiểu hình không đồng nhất. Tuy nhiên điều này cho thấy các cơ chế di truyền có thể là đa yếu tố và một gen tái cực sớm hoặc gia đình của các gen là một kết quả không chắc cần chứng minh tiếp.
CƠ CHẾ CỦA ER VÀ RUNG THẤT TỰ PHÁT– ER chứng tỏ về mặt cơ chế tương tự với hội chứng Brugada (BrS) và hội chứng QT ngắn (SQTS). Mặc dù cơ chế chính xác cho ER vẫn chưa rõ và các cơ chế chính xác cho rung thất vô căn liên quan đến ER cũng không biết. Về cơ bản, các cơ chế có ngụ ý phản ánh tất cả sự mất cân bằng trong các dòng kênh ion chịu trách nhiệm phần cuối của quá trình khử cực và phần đầu của quá trình tái cực.
Có nhiều tranh cãi về việc liệu các mẫu ER đại diện cho quá trình tái cực hay khử cực.
● Trong một nghiên cứu trên 206 người có VF tự phát và mẫu ER, chỉ có một số ít trường hợp (11%) có điện thế trễ, với một tỷ lệ tương tự với nhóm chứng những người không có mẫu ER (13%), cho thấy ER không phải là một hiện tượng khử cực.
● Tuy nhiên, trong một nghiên cứu nhỏ 22 bệnh nhân dường như VF vô căn được theo dõi bằng cách sử dụng một hệ thống tín hiệu trung bình để ghi dấu khử cực, đánh dấu sự tái phân cực và điều biến tự trị, tỷ lệ có điện thế trễ ở những người có VF là cao hơn đáng kể ở những người có mẫu ER (86% so với 27% ở những người không có mẫu ER). Ngược lại, đánh dấu sự tái cực không khác biệt giữa hai nhóm. Các nhà điều tra kết luận ER có thể được liên kết chặt chẽ hơn với các bất thường về sự khử cực và điều biến tự trị hơn với sự tái cực.
Các nỗ lực đang được tiến hành để làm sáng tỏ rõ hơn cơ chế của ER và để xác định xem nó về cơ bản có liên quan đến quá trình khử cực hoặc tái cực.
BIỂU HIỆN LÂM SÀNG VÀ CHẨN ĐOÁN
Mẫu ER– Với tỷ lệ tương đối cao của mẫu ER trong dân số chung (5-13%) so với tỷ lệ VF tự phát (khoảng 10 trường hợp trên 100.000 dân), mẫu ER gần như luôn luôn là một ngẫu nhiên lành tính phát hiện trên ECG. Không có dấu hiệu hoặc triệu chứng cụ thể quy cho mẫu ER, được xác định thông qua việc sử dụng tiêu chuẩn ECG. Trong trường hợp không có ngất hoặc ngừng tim đột ngột, không có thử nghiệm bổ sung là cần thiết ở những người có mẫu ER.
Yêu cầu bệnh nhân để thực hiện các nghiệm pháp Valsalva có thể làm sáng tỏ hoặc nhấn mạnh các mẫu ER. Trong khi thực hiện các nghiệm pháp này đã được chứng minh để hỗ trợ trong việc xác định các mẫu ER trong ER gia đình có nguy cơ cao, báo cáo điều này chưa được xác nhận và ứng dụng của nó đối với các quần thể rộng lớn người không có triệu chứng chưa được đánh giá.
Hội chứng ER– Trong khi bệnh nhân bị hội chứng ER có thể hiếm khi thể hiện với ngất, điều này dường như là không bình thường, và ngất đã không được thể hiện phổ biến hơn ở những bệnh nhân có mẫu ER. Những bệnh nhân có biểu hiện với ngất có khả năng hiển thị các đặc tính có nguy cơ cao của ER và có thể có một tiền triệu phế vị. Tuy nhiên, hầu hết những người có mẫu ER được xác định trên ECG trải qua các cơn ngất đơn độc, đặc biệt là ngất xuất hiện không tìm được nguồn gốc, sẽ không được chẩn đoán mắc hội chứng ER nếu không chứng minh bằng tư liệu bổ sung cho thấy rung thất.
Việc chẩn đoán hội chứng ER thường được xem xét ở nạn nhân của đột tử do tim (SCD) với ECG bằng chứng rung tâm thất (VF) và tim dường như cấu trúc bình thường sau khám xét rộng rãi (bảng 1). Một đánh giá có hệ thống về các nạn nhân đột tử do tim mà không có bằng chứng của nhồi máu hoặc rối loạn chức năng thất trái được báo cáo để chẩn đoán bệnh nhân trong đa số các trường hợp. Đánh giá có hệ thống gồm:
● Theo dõi tim
● Điện tim tín hiệu trung bình
● Test gắng sức
● Siêu âm tim
● Chụp cộng hưởng từ tim
● Đánh giá về động mạch vành, thường với chụp động mạch xâm lấn
● Adrenaline tĩnh mạch và thử nghiệm chẹn kênh natri
● Xét nghiệm gen mục tiêu cũng nên được xem xét khi một kiểu hình được đề xuất bằng các đánh giá trên (ví dụ, hội chứng QT dài, hội chứng Brugada, nhịp nhanh thất đa hình do tăng tiết cathecolamine. “Chẩn đoán hội chứng QT dài bẩm sinh” và “nhịp nhanh thất đa hình do tăng tiết catecholamine và các nhịp nhanh thất đa hình khác với một khoảng thời gian bình thường QT “và” hội chứng Brugada “, phần” tiêu chuẩn chẩn đoán ‘)
Ở những bệnh nhân đánh giá cho thấy không có bệnh lý tim, VF tự phát và hội chứng ER cần được xem xét. Việc xem xét kỹ tất cả ECG có sẵn cho bằng chứng của ER được bảo đảm, đặc biệt là khoảng thời gian có ngưng tim. Trong cả hai trường hợp lâm sàng trên, biểu hiện tái cực sớm ghi nhận trên ECG ngay sau biến cố xẩy ra, sau đó ECG hoàn toàn trở về bình thường. Khi điện tâm đồ đã trở về bình thường thì nguy cơ biến cố cũng đã không xuất hiện. ECG thường thấy biến đổi và ở các lần không thấy ER, xem xét kỹ lưỡng như vậy là rất quan trọng. Bão điện ở bệnh nhân VF tự phát do hội chứng ER được kết hợp cao với sóng J gia tăng trước khi xẩy ra VF.
Hội chứng ER gây VF có thể được chẩn đoán khi:
● Nguyên nhân gây bệnh khác đã được loại trừ một cách hệ thống
● Khi điểm J chênh lên được tăng cường ngay trước VF
Hội chứng ER gây ra VF có thể khi:
● Nguyên nhân gây bệnh khác đã được loại trừ một cách hệ thống
● Mẫu ER tồn tại hoặc tăng trương lực đối giao cảm kích thích ER
● Ngừng tim xảy ra lúc nghỉ ngơi hoặc trong khi ngủ.
Ở hai trường hợp lâm sàng ở đây một trường hợp xẩy ra lúc ngủ, gia đình thấy không dây lại lơ mơ, cho nên đưa đi cấp cứu, Do đó bệnh viện quận 8 mới chẩn đoán theo dõi đột quỵ não. Như vậy khởi đâu của biến cố nhiều khả năng VT đã xuất hiện kéo dài gây rối loạn huyết động, làm bệnh nhân hôn mê. Khi đến bệnh viện Nhân Dân 115 mới bắt được VF. Còn trường hợp thứ 2 bắt gặp VF ngay từ đầu tại bệnh viện Nhà Bè.
Những bệnh nhân này cũng có thể biểu hiện một mẫu ER có nguy cơ cao (điểm J chênh lên > 2 mm trong các chuyển đạo dưới hoặc bên dưới hoặc trên toàn bộ và / hoặc ngang hoặc xuống dốc của đoạn ST.
Các mẫu ER là không phải luôn luôn được xác định trên ECG thông thường do tính chất không liên tục của ER. Nhịp tim chậm phụ thuộc hoặc gia tăng phụ thuộc phế vị của ER đã được thông báo. Tuy nhiên, không có test kích thích rối loạn nhịp, chẳng hạn như sử dụng dược lý có tác dụng trương lực đối giao cảm, hiện đang có sẵn và xác nhận trong hoàn cảnh này. Mặc dù các tiện ích chưa được nghiên cứu một cách hệ thống, test bàn nghiêng có thể hỗ trợ để thiết lập nếu kích thích phế vị được kết hợp với VF / ngất và / hoặc nếu đặc tính ER có nguy cơ cao bị thúc đẩy. Tuy nhiên, độ chính xác chẩn đoán của phương pháp này là không rõ và ngất cường phế vị là phổ biến hơn so với VF do hội chứng ER.
Chẩn đoán phân biệt
ER so với hội chứng Brugada– Một số người có hội chứng Brugada cũng có ER (khoảng 12%) như các biến thể của gen mã hóa kênh calci loại L, kênh kali ATP-nhạy cảm và các kênh natri đã được liên kết với cả hai điều kiện. Ngoài ra, một số đặc điểm ECG của ER giống đặc tính ECG của Brugada, bao gồm sóng J, khoảng ngưng tim và nhịp tim chậm gia tặng phụ thuộc, bản chất động học trong những biểu hiện ECG, nhịp nhanh thất đa hình / VF được tạo ra do ngoại tâm thu có khoảng ghép ngắn và ức chế các đặc điểm ECG và rối loạn nhịp bằng isoproterenol và quinidine.
Tuy nhiên, đặc tính ECG Brugada được kích thích bằng các thuốc chẹn kênh natri không quan sát thấy trong ER. Trong thực tế, các thuốc chẹn kênh natri trong hầu hết các bệnh nhân ER làm giảm điểm J, trong khi điểm J được tăng cường bằng các thuốc chẹn kênh natri trong đạo trình trước tim bên phải ở bệnh nhân có ECG Brugada. Chúng tôi thực hiện test Flecainide ở các bệnh nhân nghi ngờ hội chứng Brugada có ECG ghi được bình thường hoặc chỉ có dạng ECG Brugada type 2 hoặc 3. Nếu bệnh nhân có ECG đúng dạng Brugada đã bị thúc đẩy chuyển từ ECG dạng type 2 hoặc 3 sang type 1 ở 35/35 (100%) bệnh nhân nghiên cứu trong thời gian thử test. Hơn nữa, ECG tín hiệu trung bình dương tính và bất thường cấu trúc trong đường ra thất phải không được quan sát thấy thường xuyên và không được báo cáo ở các bệnh nhân ER, theo thứ tự.
ER so với viêm màng ngoài tim cấp tính– Khi được nhìn thấy trong ER, có điểm J chênh lên với kết quả đoạn ST chênh lên ở bệnh nhân viêm màng ngoài tim cấp tính. Biểu hiện triệu chứng là khác nhau rõ rệt trong hai điều kiện. Không giống như ER, hầu hết bệnh nhân bị viêm màng ngoài tim cấp có ST cao một cách rườm ra trong hầu hết hoặc tất cả các chuyển đạo chi và đạo trình trước tim. Ngoài ra, bệnh nhân bị viêm màng ngoài tim cấp tính thường có độ chênh của các đoạn PR, điều này không có trong ER.
ER so với tổn thương cơ tim cấp tính– Trong khi bệnh nhân có tổn thương cơ tim cấp tính có ST chênh cao do nhồi máu cơ tim (STEMI) ban đầu có thể có điểm J chênh lên với lõm đoạn ST, đoạn ST thường trở nên rõ rệt và lồi (làm tròn lên) nhiều hơn nếu như nhồi máu cơ tim vẫn đang tiếp diễn. Tuy nhiên, các yếu tố phân biệt chính giữa ER và tổn thương cơ tim cấp tính là sự hiện diện của các triệu chứng lâm sàng như đau ngực hoặc khó thở. Sự phân biệt giữa các kết quả ECG của ER và MI cấp tính cần tham khảo thêm ECG trong nhồi máu cơ tim.
Bảng 1. Chẩn đoán và điều chỉnh các bệnh nhân có hội chứng loạn nhịp di truyền tiên phát theo khuyến cáo của HRS/EHRA/APHRS Expert Consensus Statement on the Diagnosis and Management of Patients with Inherited Primary Arrhythmia Syndromes. Heart Rhythm 2013.
|
Tuyên bố đồng thuận chuyên gia về chẩn đoán |
|
1. Hội chứng ER được chẩn đoán khi có điểm J chênh lên ≥1 mm ở ≥2 chuyển đạo dưới liên tiếp và / hoặc các chuyển đạo bên trên ECG 12 chuyển đạo ở một bệnh nhân được cứ sống do VF / VT đa hình không giải thích được do các nguyên nhân khác |
|
2. Hội chứng ER có thể được chẩn đoán ở người SCD khi khám nghiệm tử thiết âm tính và hồ sơ y tế chứng minh có ddiemr J ≥1 mm ở ≥2 chuyển đạo dưới liên tiếp và / hoặc các chuyển đạo bên của ECG 12 chuyển đạo chuẩn. |
|
3.Mẫu ER có thể được chẩn đoán khi có điểm J chênh lên ≥1 mm ở ≥2 chuyển đạo dưới và / hoặc chuyển đạo bên liên tiếp trên ECG 12 chuyển đạo chuẩn. |
|
Tuyên bố đồng thuận của chuyên gia về can thiệp điều trị |
|
CLASS I |
|
1.Cấy ICD được khuyến cáo ở những bệnh nhân với chẩn đoán hội chứng ER sống sót sau ngừng tim. |
|
CLASS IIa |
|
2. Isoproterenol truyền tĩnh mạch có thể hữu ích trong việc ngăn cản bão điện ở các bệnh nhân với chẩn đoán hội chứng ER. |
|
3. Quinidine bổ xung với bệnh nhân đã cấy ICD là hữu ích để ngăn chặn VF thứ phát ở các bệnh nhân đã được chẩn đoán hội chứng ER. |
|
CLASS IIb |
|
4. Cấy ICD có thể được xem xét ở các thành viên của bệnh nhân có hội chứng ER gia đình có triệu chứng với bệnh sử ngất với có biểu hiện đoạn ST chênh lên >1 mm ở ≥2 chuyển đạo dưới hoặc bênh. |
|
5. Cấy ICD có thể được xem xét ở các cá thể không có triệu chứng chứng minh có mẫu ECG ER nguy cơ cao (biên độ sóng J cao, đi ngang /đoạn ST đi xuống) có sự hiện diện bệnh sử gia đình mạnh mẽ của đột tử trẻ tuổi không giải thích được có hoặc không có đột biến bệnh lý. |
|
CLASS III |
|
6. Cấy ICD không khuyến cáo ở các bệnh nhân ECG có mẫu ER đơn thuần không triệu chứng. |
ĐIỀU TRỊ
Điều trị mẫu ER – Như đã thảo luận ở trên, mẫu ER gần như luôn luôn là một ECG ngẫu nhiên phát hiện lành tính, không có dấu hiệu hoặc triệu chứng cụ thể quy cho nó. Ngoài ra, không có chiến lược phân tầng nguy cơ hiện tại cho bệnh nhân không có triệu chứng với mô hình ER trong dân số nói chung và trong các gia đình có mẫu ER sẽ cho phép xác định các cá nhân có nguy cơ cao hơn với các mẫu ER người có thể là ứng cử viên cho điều trị.
Như vậy, đối với bệnh nhân phát hiện ngẫu nhiên của mô hình ER trên ECG của họ, người ta khuyên nên theo dõi, không cần điều trị (bảng 1).
Điều trị hội chứng ER với vô căn VF– Trong số những người sống sót sau SCD do VF tự phát, tỷ lệ báo cáo về VF tái phát trong khoảng giữa 22% và 37% trong khoảng từ 2 đến 4 năm. Do những bệnh nhân không có bệnh tim cấu trúc, họ có một tiên lượng tốt cho sự tồn tại lâu dài nếu VF được xử lý (thuật toán 1). Kết quả, những bệnh nhân được điều trị tốt nhất bằng cấy máy khử rung tim (ICD). Một bệnh nhân của chúng tôi được cứu sống có chỉ định ICD và đã xin cho bệnh nhân một bộ hoàn chỉnh, nhưng mặc dù đã giải thích tính tái phát và nguy cơ nguy hiểm, nhưng bệnh nhân và gia đình bệnh nhân thấy khỏe vẫn không chấp nhận biện pháp điều trị.
Thuật toán 1.Thuật toán định hướng cho điều chỉnh loạn nhịp thất kết hợp với rối loạn di truyền.
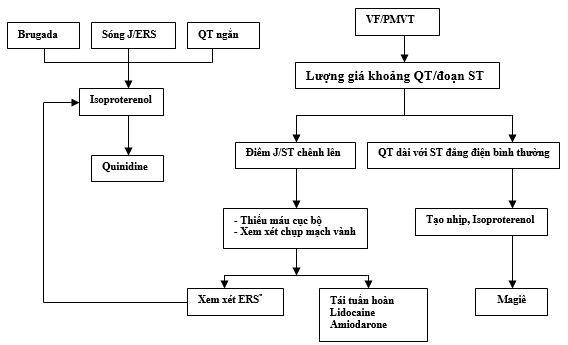
VF: Rung thất; PMVT: Nhanh thất đa hình
Điều trị cấp cứu hội chứng ER với bão VF(bão điện) – Đối với những bệnh nhân có hội chứng ER và liên tục cần khử rung VF thường xuyên, Người ta đề nghị isoproterenol tĩnh mạch (bảng 1). Trong một nghiên cứu đa trung tâm quan sát 122 bệnh nhân (90 nam, tuổi trung bình 37 ± 12 tuổi) với ER ở các chuyển đạo dưới bên và > 3 cơn VF vô căn (bao gồm cả những người có cơn bão điện), isoproterenol đã có hiệu quả cho ức chế cấp tính VF, ngay lập tức chấm dứt các cơn bão điện ở 77 bệnh nhân.
Trong một mô hình chó thực nghiệm của ER, quinidine, cilostazol, và milrinone, được sử dụng cho mỗi trường hợp, đã được chứng minh để ngăn chặn loạn nhịp thất do hạ thân nhiệt gây ra. Có dữ liệu trên người không đủ để nhận xét về công dụng trị liệu có thể có của các loại thuốc này để điều trị rối loạn nhịp thất cấp tính.
Điều trị lâu dài hội chứng ER– Điều trị kéo dài hội chứng ER bao gồm cấy máy khử rung tim (ICD) để điều trị nhanh chóng bất kỳ VF tái phát (bảng 1). Bệnh nhân với các cơn VF thường xuyên dẫn đến ICD đánh sốc có thể yêu cầu điều trị ức chế với một loại thuốc chống loạn nhịp và hiếm khi phải triệt phá (EPs) các ngoại tâm thu thất khởi phát.
● Đối với những bệnh nhân bị hội chứng ER có SCD được cứu sống do VF trước đó, người ta khuyến cáo nên cấy ICD để phòng ngừa thứ phát của SCD. Điều trị ICD có hiệu quả cao trong việc chấm dứt loạn nhịp thất ở gần như tất cả các trường hợp. Lợi ích tiềm năng của ICD ở những bệnh nhân có VF tự phát đã được minh họa trong một báo cáo 28 người sống sót do VF với tối thiểu hoặc không có bất thường tim cấu trúc, trong đó có 36 lần ICD đánh sốc ở 16 bệnh nhân nhưng không có tử vong tim mạch trong theo dõi trung bình 30 tháng.
● Điều trị bằng thuốc chống loạn nhịp là một lựa chọn điều trị cho bệnh nhân VF tái phát sau cấy ICD. Đối với những bệnh nhân có hội chứng ER và VF tái phát, người ta đề nghị sử dụng quinidine, một loại thuốc chống loạn nhịp nhóm IA, cho liệu pháp ức chế kéo dài. Nhóm thuốc chống loạn nhịp IA đã được chứng minh ngăn chặn tái tạo loạn nhịp thất đa hình cả trong nghiên cứu điện sinh lý (EP) và trong theo dõi dài hạn bệnh nhân VF vô căn. Có 23 bệnh nhân VF tự phát và loạn nhịp tim được thúc đẩy bằng nghiên cứu EP đã được điều trị với các thuốc chống loạn nhịp nhóm IA có hiệu quả trong quá trình nghiên cứu EP (thường quinidine); trong một theo dõi trung bình 9,1 năm, không có bệnh nhân tử vong hoặc bị rối loạn nhịp thất dai dẳng.
● Đối với những bệnh nhân có hội chứng ER và VF tự phát trước đó nhưng không có rối loạn nhịp tim tái phát được chứng minh bằng tư liện, người ta không đề nghị điều trị ức chế bằng thuốc chống loạn nhịp kéo dài khi tần suất tái phát VF do hội chứng ER là rất khác nhau và không dễ dự đoán.
● Trong một mô hình dược lý thực nghiệm, các chất ức chế cilostazol hoặc milrinone phosphodiesterase III đã được chứng minh làm giảm biểu hiện ER và ngăn chặn giai đoạn 2 vào lại do hạ thân nhiệt gây ra và VT / VF. Quinidin cũng đã chứng minh tác dụng tương tự như trong mô hình này.
Kết luận
● Đột tử do VF ở bệnh có ER đặc biệt type 3 đã được xác định ở Việt Nam tại bệnh viện Nhân Dân 115. Chẩn đoán khó dễ nhầm nếu chúng ta không nghĩ đến.
●Tái cực sớm (ER) được xác định khi hoặc sự chênh lên dương tính rõ ràng hoặc chẽ đôi ngay lập tức sau phức bộ QRS dương vào lúc bắt đầu của đoạn ST, hay sự hiện diện của líu ríu ở phần cuối của QRS (kể từ khi sóng J hoặc điểm J chênh lên có thể được ẩn trong phần cuối của phức bộ QRS, dẫn đến líu ríu của phần cuối của phức bộ QRS). Hầu hết các tài liệu định nghĩa ER như đang có mặt trên điện tâm đồ (ECG) có điểm J chênh lên ≥0.1 mV ở hai chuyển đạo liên tiếp hoặc hình thái líu ríu hoặc chẽ đôi.
● ER là một phát hiện điện tâm đồ. Hai thuật ngữ, phân biệt bằng sự hiện diện hay vắng mặt của rối loạn nhịp tim có triệu chứng, đã được sử dụng để mô tả bệnh nhân phát hiện ECG này:
• Các mẫu ER mô tả các bệnh nhân có ECG phù hợp trong trường hợp không có triệu chứng loạn nhịp tim.
• Hội chứng ER áp dụng cho các bệnh nhân có cả ECG phù hợp và loạn nhịp có triệu chứng.
Người có một trong hai mẫu ER hoặc hội chứng ER có thể có kết quả giống hệt nhau trên ECG bề mặt. Tuy nhiên, sự hiện diện đơn thuần của mô hình ER trên ECG không nên dẫn đến một sự phân loại của hội chứng ER trong trường hợp không có triệu chứng hoặc rung thất được chứng minh bằng tư liệu (VF).
● Một số nghiên cứu dân số ước tính sự phổ biến của ER từ 5% đến 13% số người. Nhận thức ER là một phát hiện lành tính không có ý nghĩa lâm sàng đã thay đổi, với nhiều nghiên cứu cho thấy một hai đến ba lần tăng nguy cơ tử vong ở những người có ER so với những người không có ER. Trong khi ER sẽ làm gia tăng nguy cơ đột tử do tim (SCD), nguy cơ tuyệt đối của SCD vẫn cực thấp ở những người khỏe mạnh. Vì vậy việc xác định ngẫu nhiên của ER không nên được hiểu như là một chỉ dấu cho nguy cơ cao tử vong do loạn nhịp tim với tỷ lệ SCD tương đối thấp trên cơ sở ER đơn độc.
● Cơ sở di truyền của ER tiếp tục được làm sáng tỏ, với những bằng chứng hạn chế ở hai trường hợp báo cáo hay nghiên cứu sơ bộ cho thấy, thiếu phân định rõ các cơ sở di truyền của ER. Cả hai có lợi ích đột biến chức năng và mất đột biến chức năng trong các kênh ion khác nhau đã được báo cáo ở những người có ER.
● Cơ chế chính xác cho ER vẫn còn chưa biết, cũng như các cơ chế chính xác cho ER liên quan VF tự phát cũng không biết. Tuy nhiên, về cơ bản, các cơ chế có ý nghĩa của ER và VF vô căn tất cả phản ánh một sự mất cân bằng trong các dòng kênh ion chịu trách nhiệm cho phần cuối của quá trình khử cực và phần đầu của quá trình tái cực.
● Với tỷ lệ tương đối cao trong dân số nói chung so với tỷ lệ VF tự phát, mẫu ER hầu như luôn luôn là một phát hiện điện tâm đồ bất thường. Việc chẩn đoán hội chứng ER, tuy nhiên, cần phải được xem xét ở các nạn nhân đột tử do tim (SCD) với ECG có bằng chứng của ER có VF và tim dường như cấu trúc bình thường sau các xét nghiệm kỹ lưỡng rộng rãi.
● Đối với bệnh nhân phát hiện ngẫu nhiên của mô hình ER trên ECG người ta khuyên nên theo dõi mà không cần điều trị (cấp độ 1A).
● Đối với bệnh nhân ER và đang diễn ra VF cấp tính (bão VF) đòi hỏi phải thường xuyên khử rung tim, người ta đề nghị isoproterenol tĩnh mạch (cấp độ 2C).
● Đối với những bệnh nhân có hội chứng ER có SCD do VF được cứu sống trước đó, người ta khuyên cáo nên cấy ICD để phòng ngừa SCD thứ phát như trường hợp bệnh nhân của chúng tôi được thông báo (mức độ 1A).
● Đối với những bệnh nhân có hội chứng ER và tái phát VF, người ta đề nghị sử dụng quinidine, một loại thuốc chống loạn nhịp nhóm IA, cho liệu pháp ức chế kéo dài (mức độ 2C).
● Bệnh nhân có hội chứng ER đã được cấy ICD nhưng không có rối loạn nhịp tim tái phát được chứng minh bằng tư liệu không cần điều trị thuốc chống loạn nhịp kéo dài. Điều này được dựa trên các tác dụng phụ tiềm tàng từ các thuốc chống loạn nhịp cũng như tần số biến đổi của VF tái phát của hội chứng ER.
Tài liệu tham khảo
1. Rautaharju PM, Surawicz B, Gettes LS, et al. AHA/ACCF/HRS recommendations for the standardization and interpretation of the electrocardiogram: part IV: the ST segment, T and U waves, and the QT interval: a scientific statement from the American Heart Association Electrocardiography and Arrhythmias Committee, Council on Clinical Cardiology; the American College of Cardiology Foundation; and the Heart Rhythm Society: endorsed by the International Society for Computerized Electrocardiology. Circulation 2009; 119:e241.
2. WASSERBURGER RH, ALT WJ. The normal RS-T segment elevation variant. Am J Cardiol 1961; 8:184.
3. Klatsky AL, Oehm R, Cooper RA, et al. The early repolarization normal variant electrocardiogram: correlates and consequences. Am J Med 2003; 115:171.
4. Haïssaguerre M, Derval N, Sacher F, et al. Sudden cardiac arrest associated with early repolarization. N Engl J Med 2008; 358:2016.
Tikkanen JT, Anttonen O, Junttila MJ, et al. Long-term outcome associated with early repolarization on electrocardiography. N Engl J Med 2009; 361:2529.
5. Rosso R, Kogan E, Belhassen B, et al. J-point elevation in survivors of primary ventricular fibrillation and matched control subjects: incidence and clinical significance. J Am Coll Cardiol 2008; 52:1231.
6. Sinner MF, Reinhard W, Müller M, et al. Association of early repolarization pattern on ECG with risk of cardiac and all-cause mortality: a population-based prospective cohort study (MONICA/KORA). PLoS Med 2010; 7:e1000314.
7. Haruta D, Matsuo K, Tsuneto A, et al. Incidence and prognostic value of early repolarization pattern in the 12-lead electrocardiogram. Circulation 2011; 123:2931.
8. Olson KA, Viera AJ, Soliman EZ, et al. Long-term prognosis associated with J-point elevation in a large middle-aged biracial cohort: the ARIC study. Eur Heart J 2011; 32:3098.
9. Abe A, Ikeda T, Tsukada T, et al. Circadian variation of late potentials in idiopathic ventricular fibrillation associated with J waves: insights into alternative pathophysiology and risk stratification. Heart Rhythm 2010; 7:675.
10. Nam GB, Ko KH, Kim J, et al. Mode of onset of ventricular fibrillation in patients with early repolarization pattern vs. Brugada syndrome. Eur Heart J 2010; 31:330.
11. Antzelevitch C, Yan GX. J wave syndromes. Heart Rhythm 2010; 7:549.
12. Antzelevitch C, Yan GX, Viskin S. Rationale for the use of the terms J-wave syndromes and early repolarization. J Am Coll Cardiol 2011; 57:1587.
Surawicz B, Macfarlane PW. Inappropriate and confusing electrocardiographic terms: J-wave syndromes and early repolarization. J Am Coll Cardiol 2011; 57:1584.
13. Wilde AA. “J-wave syndromes” bring the ATP-sensitive potassium channel back in the spotlight. Heart Rhythm 2012; 9:556.
14. Derval N, Simpson CS, Birnie DH, et al. Prevalence and characteristics of early repolarization in the CASPER registry: cardiac arrest survivors with preserved ejection fraction registry. J Am Coll Cardiol 2011; 58:722.
15. Walsh JA 3rd, Ilkhanoff L, Soliman EZ, et al. Natural history of the early repolarization pattern in a biracial cohort: CARDIA (Coronary Artery Risk Development in Young Adults) Study. J Am Coll Cardiol 2013; 61:863.
16. Noseworthy PA, Tikkanen JT, Porthan K, et al. The early repolarization pattern in the general population: clinical correlates and heritability. J Am Coll Cardiol 2011; 57:2284.
17. Reinhard W, Kaess BM, Debiec R, et al. Heritability of early repolarization: a population-based study. Circ Cardiovasc Genet 2011; 4:134.
18. Gourraud JB, Le Scouarnec S, Sacher F, et al. Identification of large families in early repolarization syndrome. J Am Coll Cardiol 2013; 61:164.
Sugao M, Fujiki A, Nishida K, et al. Repolarization dynamics in patients with idiopathic ventricular fibrillation: pharmacological therapy with bepridil and disopyramide. J Cardiovasc Pharmacol 2005; 45:545.
19. Kalla H, Yan GX, Marinchak R. Ventricular fibrillation in a patient with prominent J (Osborn) waves and ST segment elevation in the inferior electrocardiographic leads: a Brugada syndrome variant? J Cardiovasc Electrophysiol 2000; 11:95.
20. Aizawa Y, Tamura M, Chinushi M, et al. Idiopathic ventricular fibrillation and bradycardia-dependent intraventricular block. Am Heart J 1993; 126:1473.
21. Rosso R, Glikson E, Belhassen B, et al. Distinguishing “benign” from “malignant early repolarization”: the value of the ST-segment morphology. Heart Rhythm 2012; 9:225.
22. Wu SH, Lin XX, Cheng YJ, et al. Early repolarization pattern and risk for arrhythmia death: a meta-analysis. J Am Coll Cardiol 2013; 61:645.
Hanne-Paparo N, Drory Y, Schoenfeld Y, et al. Common ECG changes in athletes. Cardiology 1976; 61:267.
23. Cappato R, Furlanello F, Giovinazzo V, et al. J wave, QRS slurring, and ST elevation in athletes with cardiac arrest in the absence of heart disease: marker of risk or innocent bystander? Circ Arrhythm Electrophysiol 2010; 3:305.
24. Tikkanen JT, Junttila MJ, Anttonen O, et al. Early repolarization: electrocardiographic phenotypes associated with favorable long-term outcome. Circulation 2011; 123:2666.
25. Barbosa EC, Bomfim Ade S, Benchimol-Barbosa PR, Ginefra P. Ionic mechanisms and vectorial model of early repolarization pattern in the surface electrocardiogram of the athlete. Ann Noninvasive Electrocardiol 2008; 13:301.
26. Biasco L, Cristoforetti Y, Castagno D, et al. Clinical, electrocardiographic, echocardiographic characteristics and long-term follow-up of elite soccer players with J-point elevation. Circ Arrhythm Electrophysiol 2013; 6:1178.
27. Quattrini FM, Pelliccia A, Assorgi R, et al. Benign clinical significance of J-wave pattern (early repolarization) in highly trained athletes. Heart Rhythm 2014; 11:1974.
38. Rollin A, Maury P, Bongard V, et al. Prevalence, prognosis, and identification of the malignant form of early repolarization pattern in a population-based study. Am J Cardiol 2012; 110:1302.
29. Ilkhanoff L, Soliman EZ, Prineas RJ, et al. Clinical characteristics and outcomes associated with the natural history of early repolarization in a young, biracial cohort followed to middle age: the Coronary Artery Risk Development in Young Adults (CARDIA) study. Circ Arrhythm Electrophysiol 2014; 7:392.
30. Aizawa Y, Sato A, Watanabe H, et al. Dynamicity of the J-wave in idiopathic ventricular fibrillation with a special reference to pause-dependent augmentation of the J-wave. J Am Coll Cardiol 2012; 59:1948.
31. Kamakura T, Kawata H, Nakajima I, et al. Significance of non-type 1 anterior early repolarization in patients with inferolateral early repolarization syndrome. J Am Coll Cardiol 2013; 62:1610.
32. Nunn LM, Bhar-Amato J, Lowe MD, et al. Prevalence of J-point elevation in sudden arrhythmic death syndrome families. J Am Coll Cardiol 2011; 58:286.
33. Merchant FM, Noseworthy PA, Weiner RB, et al. Ability of terminal QRS notching to distinguish benign from malignant electrocardiographic forms of early repolarization. Am J Cardiol 2009; 104:1402.
34. Perez MV, Uberoi A, Jain NA, et al. The prognostic value of early repolarization with ST-segment elevation in African Americans. Heart Rhythm 2012; 9:558.
35. Rosso R, Adler A, Halkin A, Viskin S. Risk of sudden death among young individuals with J waves and early repolarization: putting the evidence into perspective. Heart Rhythm 2011; 8:923.
38. Patel RB, Ilkhanoff L, Ng J, et al. Clinical characteristics and prevalence of early repolarization associated with ventricular arrhythmias following acute ST-elevation myocardial infarction. Am J Cardiol 2012; 110:615.
36. Patel RB, Ng J, Reddy V, et al. Early repolarization associated with ventricular arrhythmias in patients with chronic coronary artery disease. Circ Arrhythm Electrophysiol 2010; 3:489.
37. Furukawa Y, Yamada T, Morita T, et al. Early repolarization pattern associated with sudden cardiac death: long-term follow-up in patients with chronic heart failure. J Cardiovasc Electrophysiol 2013; 24:632.
38. Watanabe H, Makiyama T, Koyama T, et al. High prevalence of early repolarization in short QT syndrome. Heart Rhythm 2010; 7:647.
39. Panicker GK, Manohar D, Karnad DR, et al. Early repolarization and short QT interval in healthy subjects. Heart Rhythm 2012; 9:1265.
40. Peters S, Selbig D. Early repolarization phenomenon in arrhythmogenic right ventricular dysplasia-cardiomyopathy and sudden cardiac arrest due to ventricular fibrillation. Europace 2008; 10:1447.
41. Caliskan K, Ujvari B, Bauernfeind T, et al. The prevalence of early repolarization in patients with noncompaction cardiomyopathy presenting with malignant ventricular arrhythmias. J Cardiovasc Electrophysiol 2012; 23:938.
42. Laksman ZW, Gula LJ, Saklani P, et al. Early repolarization is associated with symptoms in patients with type 1 and type 2 long QT syndrome. Heart Rhythm 2014; 11:1632.
42. Haïssaguerre M, Chatel S, Sacher F, et al. Ventricular fibrillation with prominent early repolarization associated with a rare variant of KCNJ8/KATP channel. J Cardiovasc Electrophysiol 2009; 20:93.
43. Watanabe H, Nogami A, Ohkubo K, et al. Electrocardiographic characteristics and SCN5A mutations in idiopathic ventricular fibrillation associated with early repolarization. Circ Arrhythm Electrophysiol 2011; 4:874.
44. Medeiros-Domingo A, Tan BH, Crotti L, et al. Gain-of-function mutation S422L in the KCNJ8-encoded cardiac K(ATP) channel Kir6.1 as a pathogenic substrate for J-wave syndromes. Heart Rhythm 2010; 7:1466.
45. Barajas-Martínez H, Hu D, Ferrer T, et al. Molecular genetic and functional association of Brugada and early repolarization syndromes with S422L missense mutation in KCNJ8. Heart Rhythm 2012; 9:548.
46. Burashnikov E, Pfeiffer R, Barajas-Martinez H, et al. Mutations in the cardiac L-type calcium channel associated with inherited J-wave syndromes and sudden cardiac death. Heart Rhythm 2010; 7:1872.
47. Li N, Wang R, Hou C, et al. A heterozygous missense SCN5A mutation associated with early repolarization syndrome. Int J Mol Med 2013; 32:661.
48. Sinner MF, Porthan K, Noseworthy PA, et al. A meta-analysis of genome-wide association studies of the electrocardiographic early repolarization pattern. Heart Rhythm 2012; 9:1627.
49. Maury P, Sacher F, Rollin A, et al. Ventricular fibrillation in loop recorder memories in a patient with early repolarization syndrome. Europace 2012; 14:148.
50. Krahn AD, Healey JS, Chauhan V, et al. Systematic assessment of patients with unexplained cardiac arrest: Cardiac Arrest Survivors With Preserved Ejection Fraction Registry (CASPER). Circulation 2009; 120:278.
51 Aizawa Y, Chinushi M, Hasegawa K, et al. Electrical storm in idiopathic ventricular fibrillation is associated with early repolarization. J Am Coll Cardiol 2013; 62:1015.
52. Mizumaki K, Nishida K, Iwamoto J, et al. Vagal activity modulates spontaneous augmentation of J-wave elevation in patients with idiopathic ventricular fibrillation. Heart Rhythm 2012; 9:249.
53. Letsas KP, Sacher F, Probst V, et al. Prevalence of early repolarization pattern in inferolateral leads in patients with Brugada syndrome. Heart Rhythm 2008; 5:1685.
54. Sarkozy A, Chierchia GB, Paparella G, et al. Inferior and lateral electrocardiographic repolarization abnormalities in Brugada syndrome. Circ Arrhythm Electrophysiol 2009; 2:154.
55. Antzelevitch C, Pollevick GD, Cordeiro JM, et al. Loss-of-function mutations in the cardiac calcium channel underlie a new clinical entity characterized by ST-segment elevation, short QT intervals, and sudden cardiac death. Circulation 2007; 115:442.
56. Hong K, Berruezo-Sanchez A, Poungvarin N, et al. Phenotypic characterization of a large European family with Brugada syndrome displaying a sudden unexpected death syndrome mutation in SCN5A:. J Cardiovasc Electrophysiol 2004; 15:64.
57. Roten L, Derval N, Sacher F, et al. Heterogeneous response of J-wave syndromes to beta-adrenergic stimulation. Heart Rhythm 2012; 9:1970.
58. Kawata H, Noda T, Yamada Y, et al. Effect of sodium-channel blockade on early repolarization in inferior/lateral leads in patients with idiopathic ventricular fibrillation and Brugada syndrome. Heart Rhythm 2012; 9:77.
59. Nam GB, Kim YH, Antzelevitch C. Augmentation of J waves and electrical storms in patients with early repolarization. N Engl J Med 2008; 358:2078.
60. Roten L, Derval N, Sacher F, et al. Ajmaline attenuates electrocardiogram characteristics of inferolateral early repolarization. Heart Rhythm 2012; 9:232.
61. Nademanee K, Veerakul G, Chandanamattha P, et al. Prevention of ventricular fibrillation episodes in Brugada syndrome by catheter ablation over the anterior right ventricular outflow tract epicardium. Circulation 2011; 123:1270.
62. Viskin S, Belhassen B. Idiopathic ventricular fibrillation. Am Heart J 1990; 120:661.
63. Wever EF, Hauer RN, Oomen A, et al. Unfavorable outcome in patients with primary electrical disease who survived an episode of ventricular fibrillation. Circulation 1993; 88:1021.
64. Marcus FI. Idiopathic ventricular fibrillation. J Cardiovasc Electrophysiol 1997; 8:1075.
65. Survivors of out-of-hospital cardiac arrest with apparently normal heart. Need for definition and standardized clinical evaluation. Consensus Statement of the Joint Steering Committees of the Unexplained Cardiac Arrest Registry of Europe and of the Idiopathic Ventricular Fibrillation Registry of the United States. Circulation 1997; 95:265.
66. Haïssaguerre M, Sacher F, Nogami A, et al. Characteristics of recurrent ventricular fibrillation associated with inferolateral early repolarization role of drug therapy. J Am Coll Cardiol 2009; 53:612.
67. Gurabi Z, Koncz I, Patocskai B, et al. Cellular mechanism underlying hypothermia-induced ventricular tachycardia/ventricular fibrillation in the setting of early repolarization and the protective effect of quinidine, cilostazol, and milrinone. Circ Arrhythm Electrophysiol 2014; 7:134.







