Chẩn đoán NMCT có thể căn cứ vào triệu chứng lâm sàng, các thay đổi trên ĐTĐ, tăng giá trị của các chất chỉ điểm sinh học do hoại tử cơ tim, và bằng chẩn đoán hình ảnh, hoặc có thể xác định bằng giải phẫu bệnh. NMCT là nguyên nhân chính gây tử vong hoặc tàn phế trên thế giới. NMCT có thể là biểu hiện đầu tiên của bệnh mạch vành mãn (BMV) hoặc nó thể xảy ra nhiều lần trước đó.
European Heart Journal
doi:10.1093/eurheartj/ehs184
Người dịch: BS. Nguyễn Thái Bình – BS. Nguyễn Kim Chung
Hiệu đính: GS.TS.BS. Phạm Nguyễn Vinh
Kristian Thygesen, Joseph S. Alpert, Allan S. Jaffe, Maarten L. Simoons, Bernard R. Chaitman and Harvey D.White: theWriting Group on behalf of the Joint ESC/ACCF/AHA/WHF Task Force for the Universal Definition of Myocardial Infarction
Authors/Task Force Members Chairpersons: Kristian Thygesen(Denmark)*, Joseph S. Alpert, (USA)*, Harvey D.White, (New Zealand)*, Biomarker Subcommittee: Allan S. Jaffe (USA), Hugo A. Katus (Germany), Fred S. Apple (USA), Bertil Lindahl (Sweden), David A. Morrow (USA), ECG Subcommittee: Bernard R. Chaitman (USA), Peter M. Clemmensen (Denmark), Per Johanson (Sweden), Hanoch Hod (Israel), Imaging Subcommittee: Richard Underwood (UK), Jeroen J. Bax (The Netherlands), Robert O. Bonow (USA), Fausto Pinto (Portugal), Raymond J.Gibbons (USA),Classification Subcommittee:KeithA. Fox (UK),DanAtar (Norway), L. Kristin Newby (USA), Marcello Galvani (Italy), ChristianW. Hamm (Germany), Intervention Subcommittee: Barry F. Uretsky (USA), Ph. Gabriel Steg (France),WilliamWijns (Belgium), Jean-Pierre Bassand (France), PhillippeMenasche (France), Jan Ravkilde (Denmark), Trials & Registries Subcommittee: E. Magnus Ohman (USA), Elliott M. Antman (USA), Lars C.Wallentin (Sweden), PaulW. Armstrong (Canada), Maarten L. Simoons (The Netherlands), Heart Failure Subcommittee: James L. Januzzi (USA), Markku S. Nieminen (Finland), Mihai Gheorghiade (USA), Gerasimos Filippatos (Greece), Epidemiology Subcommittee: Russell V. Luepker (USA), Stephen P. Fortmann (USA), Wayne D. Rosamond (USA), Dan Levy (USA), DavidWood (UK), Global Perspective Subcommittee: Sidney C. Smith (USA), Dayi Hu (China), Jose ´ -Luis Lopez-Sendon (Spain), Rose Marie Robertson (USA), DouglasWeaver (USA), Michal Tendera (Poland), Alfred A. Bove (USA), Alexander N. Parkhomenko (Ukraine), Elena J. Vasilieva (Russia), Shanti Mendis (Switzerland).
ESC Committee for Practice Guidelines (CPG): Jeroen J. Bax, (CPG Chairperson) (Netherlands), Helmut Baumgartner (Germany), Claudio Ceconi (Italy), Veronica Dean (France), Christi Deaton (UK), Robert Fagard (Belgium), Christian Funck-Brentano (France), David Hasdai (Israel), Arno Hoes (Netherlands), Paulus Kirchhof (Germany/UK), Juhani Knuuti (Finland), Philippe Kolh (Belgium), Theresa McDonagh (UK), Cyril Moulin (France), Bogdan A. Popescu (Romania), Z ˇ eljko Reiner (Croatia), Udo Sechtem (Germany), Per Anton Sirnes (Norway), Michal Tendera (Poland), Adam Torbicki (Poland), Alec Vahanian (France), StephanWindecker (Switzerland).
Document Reviewers: Joao Morais, (CPG Review Co-ordinator) (Portugal), Carlos Aguiar (Portugal), Wael Almahmeed (United Arab Emirates), David O. Arnar (Iceland), Fabio Barili (Italy), Kenneth D. Bloch (USA), Ann F. Bolger (USA), Hans Erik Bøtker (Denmark), Biykem Bozkurt (USA), Raffaele Bugiardini (Italy), Christopher Cannon (USA), James de Lemos (USA), Franz R. Eberli (Switzerland), Edgardo Escobar (Chile), Mark Hlatky (USA), Stefan James (Sweden), Karl B. Kern (USA), David J. Moliterno (USA), Christian Mueller (Switzerland), Aleksandar N. Neskovic (Serbia), Burkert Mathias Pieske (Austria), Steven P. Schulman (USA), Robert F. Storey (UK),KathrynA.Taubert (Switzerland), PascalVranckx (Belgium),Daniel R.Wagner (Luxembourg)
The disclosure forms of the authors and reviewers are available on the ESC website www.escardio.org/guidelines
|
Định nghĩa nhồi máu cơ tim |
|
Các tiêu chuẩn của nhồi máu cơ tim cấp |
|
Cụm từ nhồi máu cơ tim cấp (NMCT) nên được sử dụng khi có chứng cứ về hoại tử cơ tim trong tình huống lâm sàng phù hợp với thiếu máu cục bộ cơ tim cơ tim (TMCBCT) cấp. Khi có bất kỳ một trong những tiêu chuẩn sau đây sẽ xác định chẩn đoán NMCT. · Xác định có tăng và hay giảm giá trị chất chỉ điểm sinh học [khuyến khích nên sử dụng men troponin của tim (cTn – cardiac troponin) với ít nhất có một giá trị đạt mức 99% bách phân vị của giới hạn trên dựa theo tham chiếu], và kèm theo ít nhất một trong các tiêu chuẩn sau: o Triệu chứng cơ năng của TMCBCT. o Biến đổi ST-T rõ mới xuất hiện (hoặc xem như mới), hoặc blốc nhánh trái mới phát hiện. o Xuất hiện của sóng Q bệnh lý trên ĐTĐ. o Bằng chứng về sự mới mất hình ảnh cơ tim còn sống hoặc mới rối loạn vận động vùng. o Xác định có huyết khối trong mạch vành bằng chụp mạch vành hoặc mổ tử thi. · Đột tử với các triệu chứng nghi ngờ TMCBCT và có dấu thiếu máu cục bộ cơ tim mới trên ĐTĐ hoặc blốc nhánh trái mới, nhưng tử vong xảy ra trước khi lấy được mẫu chất chỉ điểm sinh học, hoặc trước khi giá trị chất chỉ điểm sinh học tăng. · NMCT do can thiệp mạch vành qua da (PCI) được định nghĩa đồng thuận khi có tăng giá trị của cTn (>5 lần 99% bách phân vị của giới hạn trên) ở các bệnh nhân có giá trị nền bình thường (≤ 99% bách phân vị của giới hạn trên) hoặc có sự tăng giá trị của cTn >20% nếu giá trị nền đã tăng và ổn định hoặc đang giảm. Ngoài ra, cần phải có một trong những điều kiện sau (i) triệu chứng nghi ngờ TMCBCT hoặc (ii) dấu thiếu máu cục bộ cơ tim mới trên ĐTĐ hoặc (iii) kết quả chụp mạch vành phù hợp với tai biến của thủ thuật hoặc (iv) bằng chứng hình ảnh học cho thấy mới mất hình ảnh cơ tim sống còn hoặc rối loạn vận động vùng mới xuất hiện. · NMCT do huyết khối trong stent khi được xác định bằng chụp mạch vành hoặc mổ tử thi trong bệnh cảnh TMCBCT kèm theo tăng hoặc giảm chất chỉ điểm sinh học với ít nhất một giá trị đạt trên mức 99% bách phân vị của giới hạn trên. · NMCT do mổ bắc cầu mạch vành được định nghĩa đồng thuận bằng sự tăng giá trị của cTn (>10 lần 99% bách phân vị của giới hạn trên) ở các bệnh nhân có mức giá trị nền bình thường (≤ 99% bách phân vị của giới hạn trên. Ngoài ra, cần phải có một trong những điều kiện sau (i) sóng Q bệnh lý hoặc blốcnhánh trái mới xuất hiện, hoặc (ii) bằng chứng chụp mạch vành cho thấy có tắc nghẽn của cầu nối hoặc tắc mới của mạch vành, hoặc (iii) bằng chứng hình ảnh học cho thấy mới mất hình ảnh cơ tim sống còn hoặc mới có rối loạn vận động vùng. |
|
Tiêu chuẩn cho chẩn đoán NMCT cũ. |
|
NMCT cũ được chẩn đoán khi có một trong các tiêu chuẩn sau: · Sóng Q bệnh lý có hoặc không kèm triệu chứng TMCBCT và cần loại trừ các nguyên nhân có sóng Q không do TMCBCT. · Bằng chứng hình ảnh học về một vùng cơ tim không còn sống (mỏng hơn và không co bóp), cần loại trừ các nguyên nhân khác gây tổn thương cơ tim không do thiếu máu cục bộ cơ tim. · Giải phẫu bệnh cho thấy đã có NMCT trước đó. |
Giới thiệu
Chẩn đoán NMCT có thể căn cứ vào triệu chứng lâm sàng, các thay đổi trên ĐTĐ, tăng giá trị của các chất chỉ điểm sinh học do hoại tử cơ tim, và bằng chẩn đoán hình ảnh, hoặc có thể xác định bằng giải phẫu bệnh. NMCT là nguyên nhân chính gây tử vong hoặc tàn phế trên thế giới. NMCT có thể là biểu hiện đầu tiên của bệnh mạch vành mãn (BMV) hoặc nó thể xảy ra nhiều lần trước đó. Tần suất NMCT có thể là dữ liệu quan trọng trong việc đánh giá gánh nặng BMV trong dân số, đặc biệt khi các dữ liệu thu thập được chuẩn hóa với mục đích phân biệt các trường hợp mới mắc hoặc tái diễn. Theo quan điểm dịch tễ học, tần suất của NMCT trong một cộng đồng dân số có thể dùng để đại diện tỷ lệ mắc BMV trong cộng đồng dân cư đó. Cụm từ “nhồi máu cơ tim” có thể có ảnh hưởng quan trọng cả về tâm lý và pháp lý đối với cá nhân và cho cộng đồng. Nó cho thấy đây là một trong những vấn đề sức khỏe cần quan tâm hàng đầu trên cả thế giới và nó là một tiêu chí đánh giá các thử nghiệm lâm sàng, các nghiên cứu quan sát và trong các chương trình kiểm soát chất lượng. Các cuộc nghiên cứu và các chương trình trên đòi hỏi phải có một định nghĩa về NMCT chính xác và thích hợp.
Trong quá khứ, có tồn tại một đồng thuận chung là dùng các triệu chứng lâm sàng để chẩn đoán NMCT. Trong các cuộc nghiên cứu về tần suất bệnh tật, Tổ chức Y Tế Thế Giới (WHO) định nghĩa NMCT theo các triệu chứng lâm sàng, bất thường trên ĐTĐ và men tim. Tuy nhiên, sự phát triển của các chất chỉ điểm sinh học của tim có độ nhạy và chuyên biệt cao hơn bao giờ hết và các kỹ thuật chẩn đoán hình ảnh cũng có độ nhạy cao cho phép chúng ta có thể phát hiện ra các tổn thương hoặc hoại tử cơ tim có diện tích rất nhỏ. Thêm nữa, việc chăm sóc và điều trị bệnh nhân bị NMCT cũng có những bước tiến lớn, kết quả là làm giảm tổn thương và hoại tử cơ tim, ngay cả khi tình huống lâm sàng tương tự như trước. Hơn nữa, cũng cần phải phân biệt có thể có các nguyên nhân khác nhau gây ra NMCT, như “nguyên phát” hoặc “có liên quan tới thủ thuật”. Do đó, các bác sĩ, các nhà cung cấp dịch vụ chăm sóc sức khỏe và bệnh nhân đòi hỏi một định nghĩa cập nhật mới về NMCT.
Năm 2000, Nhóm Nghiên Cứu Toàn Cầu lần thứ nhất về NMCT (the First Global MI Task Force) đã đưa ra định nghĩa mới về NMCT, trong đó nhấn mạnh khi có bất kỳ hiện tượng hoại tử trong khi đang có TMCBCT nên được gọi là NMCT.1 Các nguyên tắc trên được Nhóm Nghiên Cứu Toàn Cầu về NMCT lần thứ hai làm rõ hơn, điều này dẫn tới sự ra đời Tài Liệu Đồng Thuận Định Nghĩa Quốc Tế về NMCT năm 2007, nội dung nhấn mạnh ở những điều kiện đặc biệt khác nhau có thể gây ra NMCT .2 Văn bản này đã được Hiệp Hội Tim Mạch Châu Âu (ESC), Tổ Chức Các Trường Tim Mạch Hoa Kỳ (ACCF), Hội Tim Mạch Hoa Kỳ (AHA), và Liên đoàn Tim Mạch thế giới (WHF) ủng hộ, cộng đồng y tế chấp nhận và được WHO thông qua.3 Tuy nhiên, sự ra đời các xét nghiệm phát hiện dấu hiệu hoại tử cơ tim có độ nhạy cao hơn bắt buộc chúng ta phải xem xét lại vấn đề chẩn đoán NMCT thận trọng hơn, đặc biệt khi có hoại tử cơ tim trên bệnh nhân có bệnh rất nặng, sau thủ thuật can thiệp động mạch vành qua da hoặc sau phẫu thuật tim. Nhóm Nghiên Cứu Toàn Cầu lần thứ ba về NMCTtiếp tục liên kết với ESC/ACCF/AHA/WHF để hợpnhất kiến thứcvà các dữ liệu mới vào trong tài liệu này. Ngày nay, người ta thấy rằng chỉ một lượng rất nhỏ tổn thương hoặc hoại tử cơ tim cũng có thể phát hiện được bằng chất chỉ điểm sinh học và hoặc chẩn đoán hình ảnh.
Đặc điểm giải phẫu bệnh của thiếu máu cục bộ cơ tim và NMCT.
NMCT được định nghĩa là sự chết tế bào cơ tim do TMCBCT kéo dài. Sau khi TMCBCT xảy ra, các tế bào cơ tim không bị chết ngay lập tức mà cần phải có khoảng thời gian biến đổi nhất định khoảng 20 phút, hoặc ít hơn trên các mẫu bệnh phẩm động vật4. Phải mất vài giờ hình ảnh hoại tử cơ tim mới có thể xác định được bằng giải phẫu đại thể hay vi thể. Hoại tử hoàn toàn các tế bào cơ tim đòi hỏi ít nhất từ 2 – 4 giờ, hoặc lâuhơn, nó còn phụ thuộc vào sự có mặt của tuần hoàn bàng hệ tới vùng TMCBCT, tắc động mạch vành kéo dài hay gián đoạn, sự nhạy cảm của tế bào cơ tim với TMBCT, tình trạng bệnh trước đó, và nhu cầu về Oxy và dinh dưỡng của từng cá nhân2. Toàn bộ quá trình hồi phục vùng nhồi máu thường cần ít nhất từ 5 tới 6 tuần. Tái tưới máu có thể làm thay đổi hình ảnh đại thể và vi thể.
Phát hiện tổn thương cơ tim có hoại tử bằng chất chỉ điểm sinh học.
Tổn thương cơ tim được phát hiện khi có tăng nồng độ các chất chỉ điểm sinh học nhạy và đặc hiệu, ví dụ cTn hoặc CK-MB tăng .7 Troponin I và T của tim là thành phần của bộ máy co thắt trong tế bào cơ tim và hầu như chỉ chuyên biệt cho tim. Mặc dù sự tăng của các chất chỉ điểm sinh học trong máu phản ánh quá trình tổn thương dẫn tới hoại tử tế bào cơ tim nhưng chúng không cho thấy được cơ chế của quá trình này. Vài giả thuyết đã được đề nghị về việc phóng thích các protein cấu trúc từ tế bào cơ tim, bao gồm sự thay thế tế bào bình thường, chết theo chương trình, tế bào phóng thích các sản phẩm thoái giáng của troponin, sự tăng tính thấm màng tế bào, sự hình thành và phóng thích chỗ phồng của màng tế bào, và hoại tử tế bào. Bất kể cơ chế bệnh sinh nào, hoại tử tế bào cơ tim do TMCBCT được định nghĩa là NMCT.
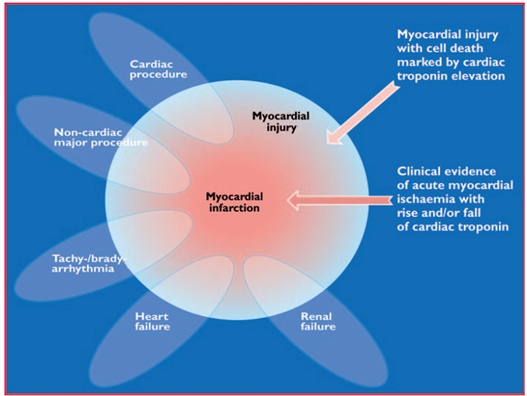
Hình 1: Hình trên cho thấy vài tình huống lâm sàng khác nhau như suy thận, suy tim, nhịp nhanh hay nhịp chậm, các thủ thuật có hoặc không liên quan tới tim có kèm tổn thương cơ tim kèm chết tế bào đánh dấu bằng việc tăng men troponin tim. Tuy nhiên, các tình huống trên cũng có thể đi kèm với NMCT trong trường hợp có bằng chứng lâm sàng của TMCBCT cấp kèm với tăng hay giảm của men tim troponin.
Hơn nữa, bằng chứng mô học về tổn thương cơ tim đi kèm với hoại tử cũng có thể được phát hiện trong những tình huống lâm sàng có liên quan tới cơ chế chủ yếu tổn thương cơ tim không do thiếu máu cục bộ cơ tim. Một lượng nhỏ cơ tim bị tổn thương kèm hoại tử cũng có thể được phát hiện trong trường hợp suy tim, suy thận, viêm cơ tim, loạn nhịp tim, thuyên tắc phổi hoặc những thủ thuật qua da hoặc phẫu thuật động mạch vành. Chúng ta không nên gọi các trường hợp trên là NMCT hoặc một biến chứng của thủ thuật, mà nên xem như là tổn thương cơ tim, như được minh họa ở Hình 1. Điều này cho thấy rằng các tình huống lâm sàng rất phức tạp đôi khi khó khăn để xác định những trường hợp nào nằm trong các hình bầu dục như ở Hình 1.
Trong trường hợp này, điều quan trọng là phân biệt giữa các nguyên nhân gây tăng cTn cấp (đòi hỏi có sự tăng và hoặc giảm của trị số cTn) khác với các trường hợp tăng mãn tính (các trị số có khuynh hướng không thay đổi rõ rệt). Một danh sách các trường hợp lâm sàng liên quan đến tăng nồng độ cTn như vậy được liệt kê ở Bảng 1. Một khi có nhiều yếu tố góp phần gây tổn thương cơ tim nên được mô tả đầy đủ trong hồ sơ bệnh nhân. Chất chỉ điểm sinh học được ưu tiên – toàn bộ hoặc một loại chuyên biệt cho NMCT là cTn (I hoặc T), chúng có vừa có độ đặc hiệu cao cho mô cơ tim vừa có độ nhạy cao về mặt lâm sàng. Ghi nhận được sự tăng và hoặc giảm của trị số là rất quan trọng trong việc chẩn đoán NMCT cấp. Nồng độ cTn tăng được xác định khi trị số tăng trên 99% bách phân vị của giới hạn trên. Giá trị cụ thể của 99% bách phân vị dùng để làm tham chiếu cho chẩn đoán NMCT phải được xác định cụ thể cho từng mẫu thử riêng biệt, với quy trình kiểm soát chất lượng thích hợp cho từng phòng thí nghiệm. Các nhà sản xuất đã xác định giá trị của 99% bách phân vị của giới hạn trên, chúng bao gồm nhiều mẫu thử có độ nhạy cao đang được phát triển, có thể tìm thấy trong bản tham chiếu kèm theo của văn bản này hay trong những ấn phẩm gần đây.10,11,12
Kết quả nên được tính bằng các con số có đơn vị là nanogram trên lít (ng/L) hoặc picogram trên mililít (pg/mL). Tiêu chuẩn đánh giá sự tăng trị số của cTn tùy thuộc vào mẫu thử nhưng cũng có thể được xác định bằng tham số của từng mẫu thử riêng biệt, bao gồm cả các mẫu thử có độ nhạy cao. Độ chính xác tối ưu của từng mẫu thử, được định nghĩa như hệ số sai số ở mức 99% bách phân vị của giới hạn trên, nên lấy ở mức ≤10%. Độ chính xác cao hơn (sai số ≤10%) cho phép làm ra các mẫu thử nhạy hơn, như vậy việc xác định giá trị mẫu thử có thay đổi sẽ dễ dàng hơn. Sử dụng các mẫu thử không có độ chính xác tối ưu (sai số >10%) việc xác định hiệu giá mạnh trở nên khó khăn hơn nhưng không tạo ra kết quả dương tính giả. Không nên dùng các mẫu thử có sai số >10% ở mức 99% bách phân vị của giới hạn trên. Cũng cần phải ghi nhận rằng các vấn đề kỹ thuật trước và trong khi phân tích mẫu máu cũng gây ra tăng và giảm của trị số cTn.
Mẫu máu dùng để thử cTn nên được lấy ở lần thăm khám đầu tiên và lập lại sau 3 – 6 giờ. Cũng cần thử các mẫu tiếp theo nữa nếu có xuất hiện các cơn thiếu máu cục bộ cơ tim khác, hoặc trong trường hợp thời gian lấy mẫu máu đầu tiên không rõ. Để chẩn đoán xác định NMCT, cần phải có sự tăng và hoặc giảm của các trị số trong đó đòi hỏi ít nhất có một trị số cao hơn nồng độ giới hạn, đi kèm với khả năng cao xảy ra NMCT trước khi test. Việc chứng minh hiệu giá tăng hoặc giảm là cần thiết để phân biệt giữa tăng nồng độ cTn cấp hoặc mãn trong các trường hợp có kèm bệnh lý về cấu trúc của tim.10,11,15-19 Chẳng hạn như các bệnh nhân suy thận hoặc suy tim cũng có thể có cTn tăng cao mãn tính đáng kể. Sự tăng này có thể rất cao như các bệnh nhân bị NMCT, nhưng chúng không thay đổi rõ ràng. Tuy nhiên, hiệu giá tăng hay giảm không là yêu cầu bắt buộc để chẩn đoán NMCT trên các bệnh nhân có yếu tố nguy cơ cao; ví như các giá trị gần đỉnh của đường cong thời gian-nồng độ hoặc ở phân khúc giảm chậm, lúc đó xác định có hiệu giá là cả một vấn đề. Các trị số cũng có thể giữ nguyên ở mức cao trong 2 tuần hay hơn sau một đợt khởi phát hoại tử cơ tim.
Các mẫu thử troponin có độ nhạy cao có giá trị thay đổi theo giới tính.Trong trường hợp có trị số cTn cao (>99% bách phân vị của giới hạn trên), có hoặc không kèm theo động học về hiệu giá hoặc không có bằng chứng thiếu máu cục bộ cơ tim cơ tim trên lâm sàng, ta nên tìm ngay các nguyên nhân khác gây tổn thương cơ tim, như viêm cơ tim, bóc tách động mạch chủ, thuyên tắc phổi hoặc suy tim. Suy thận và các tình trạng bệnh lý mãn tính không liên quan tới TMCBCT khác có thể liên quan với tăng nồng độ cTn được liệt kê ở Bảng 1.10, 11 Nếu không có mẫu thử cTn, thay thế tốt nhất là CK-MB. Tương tự như tropinin, tăng CK-MB được định nghĩa khi có một trị số trên 99% bách phân vị của giới hạn trên, giá trị này cũng được xem như là mức giới hạn quyết định chẩn đoán NMCT. Các giá trị chuyên biệt theo giới tính cũng nên được sử dụng
Biểu hiện lâm sàng của thiếu máu cục bộ cơ tim và NMCT.
Khởi phát của TMCBCT là bước đầu tiên trong tiến trình dẫn tới NMCT và đưa đến sự mất cân bằng giữa cung và cầu của Oxy. TMCBCT có thể xác định trên lâm sàng bằng cách hỏi bệnh sử hoặc dùng ĐTĐ. Nghi ngờ TMCBCT bao gồm sự kết hợp khác nhau của triệu chứng khó chịu ở ngực, chi trên, hàm dưới hoặc thượng vị (khi gắng sức hoặc khi nghỉ) hoặc những triệu chứng tương đương đau ngực như khó thở hoặc mệt.
|
Bảng 1: Tăng trị số men troponin tim do tổn thương cơ tim |
|
Tổn thương do thiếu máu cục bộ cơ tim cơ tim nguyên phát |
|
Vỡ mảng xơ vữa Tạo thành huyết khối trong lòng mạch vành |
|
Tổn thương do mất cân bằng cung/cầu của thiếu máu cục bộ cơ tim cơ tim |
|
Loạn nhịp nhanh/ nhịp chậm Bóc tách động mạch chủ hoặc bệnh van động mạch chủ nặng Bệnh cơ tim phì đại Sốc tim, giảm thể tích hoặc sốc nhiễm trùng Suy hô hấp nặng Thiếu máu cục bộ cơ tim nặng Tăng huyết áp kèm hoặc không kèm dày thất trái Co thắt mạch vành Tắc hoặc viêm mạch vành Bất thường nội mạc mạch vành không kèm BMV đáng kể |
|
Tổn thương không do thiếu máu cục bộ cơ tim cơ tim |
|
Va đập, phẫu thuật, cắt đốt, tạo nhịp tim hoặc shock điện Tổn thương cơ có kèm theo tim Viêm cơ tim Chất gây độc cho tim như anthracyclines, herceptin |
|
Đa yếu tố hoặc tổn thương cơ tim không xác định |
|
Suy tim Stress (bệnh Takotsubo), bệnh cơ tim Thuyên tắc phổi nặng hoặc tăng áp phổi nặng Bệnh rất nặng hoặc bị nhiễm trùng Suy thận Các bệnh lý thần kinh cấp tính nặng như đột quỵ, xuất huyết dưới màng nhện Bệnh lý thâm nhiễm như amyloidosis, sarcoidosis Tập thể thao với cường độ nặng |
Khó chịu do NMCT thường kéo dài >20 phút. Thường thì khó chịu lan tỏa – không khu trú, không có tư thế giảm đau hoặccử động không ảnh hưởng đến vùng đau – và có thể đi kèm với vã mồ hôi, buồn nôn hoặc ngất. Tuy nhiên, những triệu chứng trên không đặc hiệu cho TMCBCT. Do đó chúng thường bị chẩn đoán sai và gán cho nguyên nhân các rối loạn về tiêu hóa, thần kinh, hô hấp hoặc cơ xương khớp. NMCT cũng có thể xảy ra với những triệu chứng không điển hình như hồi hộp hoặc ngưng tim hoặc thậm chí không có triệu chứng; chẳng hạn như ở phụ nữ, người già, người đái tháo đường hoặc những bệnh nhân sau phẫu thuật hoặc bệnh rất nặng. Nên đánh giá kỹ càng những bệnh nhân trên, đặc biệt khi có hiệu giá về chất chỉ điểm sinh học cho tim.
Phân loại lâm sàng của NMCT.
Vì cần áp dụng cho các chiến lược điều trị cấp thời, chẳng hạn như điều trị tái tưới máu, trên lâm sàng chúng ta thường định nghĩa NMCT với ST chênh lên (STEMI) trên những bệnh nhân có triệu chứng khó chịu ở ngực, hoặc có những triệu chứng thiếu máu cục bộ cơ tim khác mà dẫn tới ST chênh lên trên hai chuyển đạo kế tiếp nhau (xin xem thêm phần ĐTĐ). Ngược lại, các bệnh nhân như trên không kèm theo ST chênh lên thường được chẩn đoán NMCT không ST chênh lên (NSTEMI). Nhiều bệnh nhân bị NMCT xuất hiện sóng Q (NMCT có sóng Q), nhưng nhiều người thì không bị (NMCT không sóng Q). Những bệnh nhân không có tăng trị số của chất chỉ điểm sinh học có thể được chẩn đoán như đau ngực không ổn định. Ngoài những loại trên, NMCT được phân thành nhiều loại dựa vào bệnh học, lâm sàng và tiên lượng, kèm thêm các chiến lược điều trị khác nhau. (Bảng 2)
|
Bảng 2: Phân loại quốc tế của nhồi máu cơ tim |
|
Loại 1: Nhồi máu cơ tim nguyên phát |
|
Nhồi máu cơ tim nguyên phát do vỡ, loét, nứt, xói mòn hoặc bóc tách mảng xơ vữa dẫn tới hình thành cục máu đông trong lòng mạch ở một hoặc nhiều nhánh mạch vành kết quả làm giảm tưới máu nuôi hoặc tạo cục tiểu cầu thuyên tắc ở đoạn xa gây ra hoại tử cơ tim. Bệnh nhân có thể đang bị bệnh động mạch vành nặng nhưng có vài trường hợp không bị tắc nghẽn hoặc không có bệnh động mạch vành. |
|
Loại 2: Nhồi máu cơ tim thứ phát |
|
Trong các trường hợp có tổn thương kèm hoại tử cơ tim trong điều kiện có bệnh khác ngoài BMV gây mất cân bằng cán cân cung và/hoặc cầu oxy của cơ tim. Ví dụ như rối loạn chức năng nội mạc mạch vành, co thắt mạch vành, tắc mạch vành do huyết khối, loạn nhịp nhịp nhanh hoặc chậm, thiếu máu cục bộ cơ tim, suy hô hấp, tụt huyết áp, và tăng huyết áp có hoặc không kèm phì đại thất trái. |
|
Loại 3: Nhồi máu cơ tim dẫn tới tử vong trong trường hợp không có kết quả men tim |
|
Đột tử với những triệu chứng nghi ngờ thiếu máu cục bộ cơ tim cơ tim và có dấu thiếu máu cục bộ cơ tim mới hoặc blốc nhánh trái mới, nhưng tử vong xảy ra trước khi có thể lấy được mẫu máu hoặc trước thời điểm men tim tăng. |
|
Loại 4a: Nhồi máu cơ tim do can thiệp động mạch mạch vành qua da (PCI) |
|
NMCT do can thiệp động mạch mạch vành qua da (PCI) được định nghĩa đồng thuận bằng sự tăng giá trị của cTn (>5 lần 99% bách phân vị của giới hạn trên) trên các bệnh nhân có giá trị nền bình thường (≤ 99% bách phân vị của giới hạn trên) hoặc có sự tăng trị giá của cTn >20% nếu giá trị nền đã tăng và ổn định hoặc đang giảm. Ngoài ra, cần có một trong những điều kiện sau (i) triệu chứng nghi ngờ có thiếu máu cục bộ cơ tim cơ tim hoặc (ii) dấu thiếu máu cục bộ cơ tim mới trên ĐTĐ hoặc bloc nhánh trái mới hoặc (iii) chụp mạch vành thấy mất sự thông thương của một nhánh mạch vành lớn hoặc một nhánh bên hoặc dòng chảy chậm liên tục hoặc không còn dòng chảy hoặc huyết khối gây nghẽn mạch hoặc (iv) bằng chứng hình ảnh học cho thấy mới mất hình ảnh cơ tim còn sống hoặc rối loạn vận động vùng mới xuất hiện. |
|
Loại 4b: Nhồi máu cơ tim do huyết khối trong stent |
|
NMCT do huyết khối trong stent khi được xác định bằng chụp mạch vành hoặc mổ tử thi trong bệnh cảnh thiếu máu cục bộ cơ tim cơ tim và đi kèm với có sự tăng/giảm chất chỉ điểm sinh học với ít nhất một giá trị đạt trên mức 99% bách phân vị của giới hạn trên. |
|
Loại 5: Nhồi máu cơ tim do mổ bắc cầu mạch vành |
|
NMCT do mổ bắc cầu mạch vành được định nghĩa đồng thuận bằng sự tăng giá trị của cTn (>10 lần 99% bách phân vị của giới hạn trên) trên các bệnh nhân có mức giá trị nền bình thường (≤ 99% bách phân vị của giới hạn trên. Ngoài ra, cần có một trong những điều kiện sau (i) sóng Q bệnh lý hoặc bloc nhánh trái mới, hoặc (ii) bằng chứng chụp mạch vành cho thấy có sự tắc nghẽn của cầu nối hoặc tắc nghẽn mới của mạch vành, hoặc (iii) bằng chứng hình ảnh học cho thấy mới mất hình ảnh cơ tim sống còn hoặc rối loạn vận động vùng mới xuất hiện. |
Nhồi máu cơ tim nguyên phát (NMCT loại 1)
Trường hợp mảng xơ vữa bị vỡ, loét, nứt, xói mòn hoặc bóc tách gây ra huyết khối trong lòng một hoặc nhiều nhánh mạch vành làm giảm tưới máu nuôi cơ tim hoặc gây nghẽn mạch tiểu cầu ở đoạn xa đưa tới hoại tử cơ tim. Bệnh nhân có thể có BMV nặng trước đó nhưng trong một vài trường hợp (khoảng 5-20%) có kết quả chụp mạch vành không tắc nghẽn hoặc không bệnh động mạch vành, đặc biệt là ở phụ nữ.23-25
Nhồi máu cơ tim thứ phát do mất cân bằng cán cân thiếu máu cục bộ cơ tim (NMCT loại 2)
Trong các trường hợp có tổn thương cơ tim kèm hoại tử mà có một biến cố khác ngoài BMV làm mất cân bằng cán cân cung và/hoặc cầu oxy cơ tim thì cụm từ “NMCT loại 2” được sử dụng (Hình 2). Trên những bệnh nhân bệnh rất nặng, hoặc trải qua các cuộc phẫu thuật lớn (không liên quan tới tim), có thể tăng trị số men tim, do tác động trực tiếp của các chất độc nội sinh hoặc nồng độ catecholamine ngoại sinh trong máu cao. Co thắt mạch vành và/hoặc rối loạn chức năng nội mạc mạch vành cũng có khả năng gây ra NMCT.26-28
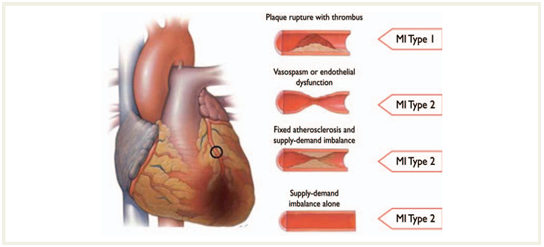
Hình 2 Phânloại NMCT loại 1 và 2 theo tình trạng mạch vành
Plaque rupture with thrombus: Vỡ mảng xơ vữa tạo huyết khối
Vasopasm or endothelial dysfunction: Co thắt hoặc rối loạn chức năng nội mạc
Fixed atherosclerosis and supply-demand imbalance: Mảng xơ vữa không thay đổi nhưng kèm theo mất cân bằng cung-cầu
Suply-demand imbalance alone: Mất cân bằng cung-cầu đơn thuần
Tử vong tim mạch do nhồi máu cơ tim (NMCT loại 3)
Những bệnh nhân bị đột tử nghi ngờ có triệu chứng TMCBCT đi kèm với dấu hiệu thiếu máu cục bộ cơ tim mới trên ĐTĐ hoặc blốc nhánh trái mới – nhưng không có trị số men tim – đại diện cho một nhóm khó chẩn đoán. Những cá nhân trên có thể tử vong trước khi lấy được mẫu máu, hoặc trước thời điểm men tim kịp tăng. Nếu bệnh nhân có những triệu chứng lâm sàng của TMCBCT, hoặc có động học thiếu máu cục bộ cơ tim trên ĐTĐ, bệnh nhân nên được phân loại tử vong do NMCT, ngay cả khi thiếu bằng chứng về chất chỉ điểm sinh học.
Nhồi máu cơ tim do tái tưới máu mạch vành (NMCT loại 4 và 5)
Tổn thương hoặc NMCT sau thủ thuật có thể xảy ra ở một số giai đoạn làm thủ thuật tái tưới máu bằng phương pháp PCI hoặc bắc cầu động mạch vành (BCĐMV). Có thể phát hiện tăng trị số của men cTn sau khi thực hiện những thủ thuật này, có thể xảy ra một số sang chấn khác nhau dẫn tới tổn thương cơ tim kèm hoại tử.23-32 Thường thì việc giới hạn các sang chấn trên sẽ có lợi cho bệnh nhân, tuy nhiên để tìm một ngưỡng để kết luận cho tiên lượng xấu lại không được xác định rõ ràng khi mà bệnh nhân có tăng men tim không triệu chứng và không ghi nhận các biến chứng của thủ thuật. Các phân nhóm phụ của NMCT sau PCI khác như huyết khối trong stent hoặc tái hẹp cũng có thể xuất hiện sau thủ thuật lần đầu.
Phát hiện nhồi máu cơ tim bằng điện tâm đồ
ĐTĐ là một trong những phương tiện được sử dụng để chẩn đoán cho các bệnh nhân nghi có NMCT, ĐTĐ nên được đo và đọc nhanh chóng (trong vòng 10 phút) ngay khi thăm khám. Cần tìm những thay đổi động học trên các sóng ĐTĐ trong các cơn NMCT cấp nên yêu cầu phải đo ĐTĐ nhiều lần, đặc biệt khi ĐTĐ đầu tiên không chẩn đoán ra. Nên đo nhiều lần cách nhau 15-30 phút trên những bệnh nhân có triệu chứng mà ĐTĐ đầu tiên không chẩn đoán được, hoặc nếu có thể nên đo ĐTĐ liên tục 12 chuyển đạo bằng máy vi tính. Bệnh nhân có triệu chứng xuất hiện lại sau một khoảng thời gian không triệu chứng là một chỉ định để tiếp tục theo dõi ĐTĐ. Những bệnh nhân có bất thường diễn tiến trên ĐTĐ, nên ghi lại ĐTĐ trước xuất viện để làm cơ sở so sánh lần sau. Những thay đổi cấp hoặc tiến triển trên đoạn ST-T hoặc sóng Q, nếu xuất hiện sẽ giúp bác sĩ biết được thời gian, đoạn động mạch vành liên quan đến nhồi máu, ước lượng vùng cơ tim có nguy cơ cũng như tiên lượng, và xác định được chiến lược điều trị. Đoạn ST chênh xuống nhiều hơn hoặc T đảo trên nhiều chuyển đạo hoặc nhiều vùng dự đoán cho TMCBCT nhiều hơn hoặc một tiên lượng xấu hơn. Các dấu hiệu ĐTĐ khác liên quan đến TMCBCT cấp như rối loạn nhịp, chậm dẫn truyền trong thất hoặc nhĩ thất, giảm biên độ sóng R ở chuyển đạo trước tim. Kích thước của động mạch vành, sự phân bố các đoạn động mạch, mạch máu bàng hệ, vị trí, mức độ lan rộng và hẹp nặng của động mạch vành, và hoại tử cơ tim đã có trước đều có biểu hiện TMCBCT của ĐTĐ. Do đó, ĐTĐ lúc đến phòng khám nên được so sánh với những ĐTĐ trước đó, nếu có. Chỉ ĐTĐ không thôi thì không đủ để chẩn đoán TMCBCT hoặc NMCT cấp, do ST chênh cũng có thể thấy trong những trường hợp khác, như viêm màng ngoài tim cấp, phì đại thất trái, blốc nhánh trái, hội chứng Brugada, bệnh cơ tim phì đại, bệnh Takotsubo, hoặc tái cực sớm. Đoạn ST chênh mới lên kéo dài (ví dụ: >20 phút), đặc biệt khi có đi kèm ST chênh xuống soi gương, thường phản ánh tình trạng tắc mạch vành cấp đưa tới TMCBCT kèm hoại tử. Do vậy trong bệnh cơ tim không kèm BMV, sóng Q vẫn có thể có do sợi hóa cơ tim. Các bất thường trên ĐTĐ trong TMCBCT hoặc NMCT có thể biểu hiện trên đoạn PR, phức hợp QRS, đoạn ST hoặc sóng T. Biểu hiện sớm nhất của TMCBCT thường là thay đổi đặc hiệu của sóng T và đoạn ST. Biên độ sóng T cao hơn, đối xứng ít nhất ở hai chuyển đạo kề nhau là một dấu hiệu sớm trước khi có ST chênh lên. Sóng Q thoáng qua có thể thấy trong những cơn thiếu máu cục bộ cơ tim cấp hoặc trên bệnh nhân NMCT cấp có tái tưới máu thành công (hiếm khi). Bảng 3liệt kê tiêu chuẩn của ST-T để chẩn đoán TMCBCT cấp có hoặc không có NMCT. Điểm J được sử dụng để xác định mức độ thay đổi đoạn ST. Cần có điểm J chênh lên mới hoặc xem như mới ≥0.1 mV ở tất cả các chuyển đạo trừ V2 và V3. Ở đàn ông khỏe mạnh dưới 40 tuổi, điểm J có thể chênh lên tới 0.25 mV ở V2 hoặc V3, nhưng sẽ giảm hơn khi lớn tuổi hơn. Sự khác biệt về giới tính dẫn đến có điểm cắt khác cho phụ nữ, do có sự chênh lên của điểm J tại V2 và V3 trên phụ nữ khỏe mạnh điều này thì ít hơn ở đàn ông. “ Các chuyển đạo kề nhau” ám chỉ đến các nhóm chuyển đạo chẳng hạn như các chuyển đạo thành trước (V1-V6), các chuyển đạo thành dưới (II, III, aVF) hoặc chuyển đạo thành sau/mỏm (I, aVL). Các chuyển đạo bổ sung như V3R và V4R phản ánh thành tự do của thất phải, V7-V9 là thành dưới-đáy. Tiêu chuẩn ở Bảng 3 đòi hỏi sự biến đổi về ST có mặt tối thiểu ở hai chuyển đạo kề nhau. Ví dụ, ST chênh lên ≥0.2mV ở V2 và ≥0.1 mV ở V1 thỏa mãn điều kiện bất thường ở hai chuyển đạo kề nhau trên người đàn ông >40 tuổi. Tuy nhiên, ST chênh lên ≥0.1 mV và <0.2 mV chỉ có ở V2-V3 trên đàn ông (hoặc <0.15 mV ở phụ nữ) có thể là một hình ảnh bình thường. Cần phải để ý rằng trong một vài trường hợp TMCBCT cấp có thể có ST thay đổi đủ tiêu chuẩn ở một chuyển đạo nhưng hơi ít hơn ở chuyển đạo liền kề. Thay đổi ST ít hơn hoặc T đảo không loại trừ đượcTMCBCT cấp hoặc NMCT đang tiến triển, vì chỉ đo một lần có thể bỏ sót sự thay đổi ĐTĐkhi được đo nhiều lần.
|
Bảng 3: Các biểu hiện trênĐTĐcủa thiếu máu cục bộ cơ tim cơ tim cấp (không kèm dày thất trái hoặc LBBB) |
|
ST chênh lên |
|
ST chênh lên mới ở điểm J trên hai chuyển đạo kề nhau với điểm cắt ≥0.1 mV (1mm) ở tất cả các chuyển đạo trừ V2-V3. Nếu ở V2-V3 thì điểm cắt là ≥0.2 mV ở đàn ông ≥40 tuổi, ≥0.25 mV ở đàn ông <40 tuổi hoặc ≥0.15 mV ở phụ nữ. |
|
ST chênh xuống và thay đổi sóng T |
|
ST mới chênh xuống dạng nằm ngang hoặc dốc xuống ≥ 0.05 mV ở hai chuyển đạo kề nhau và/hoặc T đảo ≥0.1 mV ở hai chuyển đạo kề nhau với sóng R chiếm ưu thế hoặc tỉ lệ R/S >1. |
ST chênh lên hoặc Q bệnh lý trên các chuyển đạo kề nhau đặc hiệu hơn ST chênh xuống ở cùng một vùng thiếu máu cục bộ cơ tim hoặc hoại tử cơ tim. Các chuyển đạo bổ sung cũng như đoĐTĐnhiều lần nên được xem xét trên các bệnh nhân bị đau ngực do thiếu máu cục bộ cơ tim với ĐTĐđầu tiên chưa chẩn đoán được. Bằng chứng ĐTĐcủa thiếu máu cục bộ cơ tim gây ra do tắc nhánh mũ thường bị bỏ qua, nó dễ thấy nhất trên các chuyển đạo sau ngực ở liên sườn thứ 5 (V7 cắt đường nách sau, V8 cắt đường qua mỏm xương bả vai trái, V9 cắt bờ ngoài khối cơ cạnh cột sống bên trái). Cần phải ghi những chuyển đạo này khi trên lâm sàng nghĩ nhiều đến tắc cấp nhánh mũ (chẳng hạn ĐTĐlần đầu không thay đổi, hoặc đoạn ST chênh xuống ở V1-3).Ở chuyển đạo V7-V9 điểm cắt đoạn ST chênh lên được khuyến cáo lấy 0.05mV; độ đặc hiệu sẽ tăng lên khi lấy điểm cắt của ST chênh lên là ≥0.1 mV và nên sử dụng điểm này trên các bệnh nhân nam <40 tuổi. Đoạn ST chênh xuống ở các chuyển đạo V1-V3 có thể gợi ý cho thiếu máu cục bộ cơ tim của vùng thành dưới-đáy (nhồi máu thành sau), đặc biệt khi sóng T dương (tương đương với ST chênh lên), tuy nhiên dấu hiệu này không đặc hiệu.41-43 Trên các bệnh nhân nhồi máu thành dưới nghi ngời nhồi máu thất phải, nên đo các chuyển đạo trước tim phải như V3R và V4R, do ST chênh lên ≥0.05mV (≥0.1mV ở đàn ông <30 tuổi) cung cấp tiêu chuẩn hỗ trợ cho chẩn đoán.42
Trong cơn đau ngực cấp tính, hình ảnh giả bình thường của T đảo có trước có thể là dấu hiệu của TMCBCT cấp. Thuyên tắc phổi, các tổn thương nội sọ, rối loạn điện giải, hạ thân nhiệt, hoặc viêm cơ tim hoặc màng ngoài tim cũng có thể gây ra bất thường ST-T và nên được đưa vào chẩn đoán phân biệt. Chẩn đoán NMCT sẽ khó khăn hơn nữa trong trường hợp có hiện diện của blốc nhánh trái.44,45. Tuy nhiên, đoạn ST chênh lên phù hợp hoặc có ĐTĐcũ có thể giúp cho việc chẩn đoán NMTC trong các trường hợp này. Trên bệnh nhân có blốc nhánh phải, bất thường ST-T trên chuyển đạo V1-V3 thường gặp, gây khăn cho việc xác định sự hiện diện của thiếu máu cục bộ cơ tim trên các chuyển đạo này: tuy nhiên, khi có ST mới chênh lên hoặc thấy sóng Q, TMCBCT hay NMCT nên được xem xét.
Nhồi máu cơ tim cũ
Như đã nêu trong Bảng 4, sóng Q hoặc phức hợp QS khi không có QRS là dấu bệnh lý của NMCT trước đó trên một bệnh nhân bị bệnh cơ tim thiếu máu cục bộ cơ tim, dù có triệu chứng hay không .46, 47 Sóng Q xuất hiện ở một số chuyển đạo hoặc các chuyển đạo liền kề là dấu hiệu đặc hiệu nhất để chẩn đoán NMCT cũ trênĐTĐ. Khi sóng Q đi kèm với ST chênh xuống hoặc thay đổi sóng T trên cùng một số chuyển đạo, khả năng NMCT tăng; chẳng hạn như sóng Q nhỏ ≥0.02 giây và <0.03 giây và sâu ≥0.1 mV gợi ý cho NMCT cũ nếu đi kèm với T đảo trên cùng một nhóm chuyển đạo. Các thuật toán mã hóa khác dùng để chẩn đoán xác định NMCT như Minnesota Code và WHO MONICA đã được dùng trong các nghiên cứu về dịch tễ và thử nghiệm lâm sàng.3
|
Bảng 4 Thay đổi ĐTĐdo nhồi máu cơ tim cũ |
|
Sóng Q ở chuyển đạo V2-V3 ≥ 0.02 giây hoặc phức hợp QS ở V2 và V3 |
|
Sóng Q ≥0.03 giây và sâu ≥0.1 mV hoặc phức hợp QS ở chuyển đạo I, II, aVL, aVF hoặc V4-V6 trên hai chuyển đạo bất kỳ của các nhóm chuyển đạo liền kề (I,aVL; V1-V6; II, III, aVF).a |
|
Sóng R ≥0.04 giây ở V1-V2 và R/S ≥1 với sóng T dương ở cùng chuyển đạo khi không có bất thường về dẫn truyền |
|
aTiêu chuẩn tương tự được dùng cho V7-V9 |
Nhồi máu cơ tim yên lặng
Những bệnh nhân không có triệu chứng nhưng đo ĐTĐthường quy phát hiện sóng Q bệnh lý mới đủ tiêu chuẩn NMCT, hoặc phát hiện bằng chứng NMCT trong chẩn đoán hình ảnh tim, tổn thương này không liên quan trực tiếp tới thủ thuật tái tưới máu mạch vành, nên được gọi là “NMCT yên lặng”.48-52 Trong các nghiên cứu, NMCT yên lặng có sóng Q chiếm 9-37% tất cả các trường hợp NMCT không gây tử vong và có liên quan tới việc tăng cao nguy cơ tử vong.48,49 Lỗi đặt sai điện cực hay bị nhiễu có thể tạo thành hình ảnh sóng Q hoặc QS mới so với trước đó. Do đó, chẩn đoán NMCT yên lặng có sóng Q nên được khẳng định bằng cách đo lại ĐTĐvới đặt điện cực đặt chính xác, hoặc bằng chẩn đoán hình ảnh, và bằng cách tập trung hỏi về những triệu chứng TMCBCT cơ tim trước đó.
Các yếu tố gây nhiễu trong chẩn đoán NMCT bằng ĐTĐ
Một phức bộ QS ở V1 là bình thường. Một sóng Q <0.03 giây và <25% biên độ sóng R ở chuyển đạo DIII là bình thường nếu trục thẳng đứng của QRS nằm giữa -30o và 0o. Một sóng Q cũng có thể là bình thường ở aVL nếu trục thẳng đứng của QRS ở giữa 60˚ và 90˚. Sóng Q vách là những sóng Q nhỏ, không bệnh lý <0.03 giây và <25% biên độ sóng R trên các chuyển đạo I, aVL, aVF, và V4-V6. Hội chứng kích thích sớm, bệnh cơ tim hạn chế, dãn nở hoặc Takotsubo, amyloid tim, blốc nhánh trái, blốc phân nhánh trái trước, dày thất trái, dày thất phải, bệnh cơ tim phì đại, viêm cơ tim, tâm phế cấp, hoặc tăng kali máu cũng có thể gây ra sóng Q hoặc QS mà không có NMCT. Những bất thường ĐTĐgiống như TMCBCT hoặc NMCT được ghi ở Bảng 5.
|
Bảng 5: Lỗi thường gặp trên ĐTĐtrong chẩn đoán nhồi máu cơ tim |
|
Dương tính giả |
|
· Khử cực sớm · Blốc nhánh trái · Hội chứng kích thích sớm · Các hội chứng có điểm J chênh lên, ví như hội chứng Brugada · Viêm cơ tim hoặc màng ngoài tim · Thuyên tắc phổi · Xuất huyết dưới nhện · Rối loạn chuyển hóa như tăng kali máu · Bệnh cơ tim · Hoán vị chuyển đạo (lead transposition) · Viêm túi mật · Dấu hiệu hằng định ở người trẻ · Đặt sai điện cực ở các chuyển đạo trước tim · Thuốc chống trầm cảm ba vòng hoặc thuốc chữa loạn thần phenothiazine |
|
Âmtính giả |
|
· NMCT cũ có sóng Q và hoặc ST chênh lên hằng định · Tạo nhịp thất phải
|
Các kỹ thuật chẩn đoán hình ảnh.
Các phương pháp chẩn đoán hình ảnh không xâm nhập đóng vai trò quan trọng trên những bệnh nhân đã biết hoặc nghi ngờ bị NMCT, tuy nhiên phần này chỉ quan tâm tới vai trò của chẩn đoán hình ảnh trong việc chẩn đoán và nêu ra những đặc điểm trong NMCT. Nguyên lý cơ bản là khi giảm tưới máu và thiếu máu cục bộ cơ tim một vùng cơ tim sẽ dẫn tới hàng loạt biến cố, bao gồm rối loạn chức năng cơ tim, chết tế bào, tạo thành sẹo bởi mô sợi. Vì thế các thông số hình ảnh học quan trọng là tưới máu, sự sống còn cơ tim, độ dày cơ tim, sự dày lên, chuyển động và tác động của mô sẹo dưới tác động của từ trường hoặc chất cản quang. Các phương tiện chẩn đoán hình ảnh thường dùng trong NMCT cấp và mãn gồm siêu âm, ghi phóng xạ hạt nhân buồng thất, xạ kí tưới máu cơ tim (MPS), sử dụng chụp cắtlớp điện toán phát xạ photon đơn dòng (SPECT ), và chụp cộng hưởng từ (MRI).
Chụp cắt lớp phát xạ positron (PET) và chụp cắt lớp điện toán (CT) ít được sử dụng hơn. Người ta thấy có sự giao thoa đáng kể trong khả năng chẩn đoán của các phương tiện trên, và mỗi phương tiện ít nhiều đều có thể đánh giá sống còn, tưới máu và chức năng cơ tim. Chỉ duy nhất chụp phóng xạ hạt nhân cung cấp hình ảnh trực tiếp vùng cơ tim còn sống do đặc tính của chất đánh dấu dùng để theo dõi. Các kỹ thuật khác đánh giá gián tiếp sống còn cơ tim, chẳng hạn như đáp ứng của co bóp cơ tim với dobutamine trên siêu âm hoặc tìm xơ hóa cơ tim bằng cộng hưởng từ.
Siêu âm tim.
Thế mạnh của siêu âm tim là khả năng đánh giá được cấu trúc và chức năng của tim, cụ thể là độ dày cơ tim, sự dày lên và chuyển động các thành tim. Siêu âm tim dùng chất cản âm có thể làm cải thiện hình ảnh bờ nội mạc tim và có thể dùng để đánh giá tưới máu cơ tim và tắc mạch máu nhỏ. Siêu âm Doppler mô cho phép đánh giá chức năng của từng vùng hay toàn bộ cơ tim. Các chất cản âm theo đường tĩnh mạch đã và đang được phát triển để nhắm tới những thay đổi đặc biệt ở mức độ phân tử, tuy nhiên những kỹ thuật này vẫn chưa được áp dụng trong NMCT.54
Hình ảnh phóng xạ hạt nhân.
Các chất đánh dấu phóng xạ hạt nhân cho phép thấy được hình ảnh trực tiếp cơ tim còn sống, bao gồm chất đánh dấu SPECT thallium-201, technetium-99m MIBI và tetrofosmin và chất đánh dấu PET F-2-fluorodeoxyglucose (FDG) and rubidium-82 .18,52. Thế mạnh của kỹ thuật SPECT: là phương pháp phổ biến duy nhất trực tiếp đánh giá sự sống còn, mặc dù độ phân giải hình ảnh khá thấp gây bất lợi cho việc chẩn đoán vùng NMCT có diện tích nhỏ. Thông thường hóa chất phóng xạ SPECT cũng là chất đánh dấu tưới máu cơ tim, do đó kỹ thuật này có thể xác định được vùng NMCT và bất thường về tưới máu. Xạ hình tưới máu cơ tim có gắn cổng ĐTĐ đi kèm cho ra những hình ảnh đáng tin cậy về vận động của cơ tim, độ dày và toàn bộ chức năng tim. Các kỹ thuật hạt nhân tiên tiến hơn có thể đánh giá NMCT bao gồm hình ảnh phân bố hệ thần kinh giao cảm khi sử dụng iodine-123-labelled meta-iodo-benzylguanidine (mIBG),55 hình ảnh kích hoạt metalloproteinase ma trận (matrix metalloproteinmase) trong tái cấu trúc thất,56,57 và đánh giá chính xác chuyển hóa cơ tim.58
Chụp cộng hưởng từ (MRI).
Chụp MRI tim mạch có độ tương phản mô cao nên phương pháp này đánh giá chính xác chức năng cơ tim, MRI cũng có khả năng tương tự như siêu âm tim trong trường hợp theo dõi NMCT cấp. Các chất cản từ có thể dùng để đánh giá tưới máu cơ tim và hiện tượng tăng khoảng cách gian bào liên quan tới xơ hóa có trong NMCT cũ. Các kỹ thuật trên đã được dùng trong NMCT cấp,59, 60 và khi dùng các chất cản từ thì muộn có thể thấy hình ảnh của xơ hóa cơ tim thậm chí có thể phát hiện các vùng nhỏ NMCT dưới nội mạc. MRI cũng có giá trị trong việc xác định các bệnh cơ tim tương tự như NMCT, chẳng hạn như viêm cơ tim.61
Chụp cắt lớp điện toán.
Đầu tiên, khi cơ tim bị nhồi máu có thể thấy một vùng khu trú giảm độ tập trung ở thất trái, – hình ảnh sau này cho thấy tăng độ tập trung, giống như chụp MRI bằng gadolinium trễ.62 Dấu hiệu này có ý nghĩa lâm sàng do bệnh nhân có thể được làm CT có cản quang khi nghi ngờ thuyên tắc phổi hoặc bóc tách động mạch chủ – các trường hợp mà triệu chứng lâm sàng lẫn lộn với triệu chứng của NMCT cấp – nhưng các kỹ thuật trên không được sử dụng thường quy. Tương tự, đánh giá tưới máu cơ tim bằng CT khả thi về mặt kỹ thuật nhưng vẫn chưa được công nhận.
Áp dụng hình ảnh học trong NMCT cấp.
Các kỹ thuật chẩn đoán hình ảnh có thể được dùng trong chẩn đoán NMCT cấp vì khả năng phát hiện vùng vận động bất thường hoặc mất hình ảnh cơ tim còn sống khi có tăng trị số men tim. Ở những bệnh nhân có nguyên nhân gây TMCBCT, vì lý do nào đó mà chưa đo được men tim hoặc men tim bình thường, nhưng phát hiện mới mất hình ảnh cơ tim còn sống sẽ đủ điều kiện chẩn đoán NMCT. Chức năng và sống còn cơ tim bình thường có giá trị tiên đoán âm rất cao và gần như loại trừ được NMCT cấp.63 Do đó, chẩn đoán hình ảnh rất hữu ích trong quy trình chẩn đoán sớm và áp dụng cho các bệnh nhân nghi ngờ bị NMCT xuất viện. Tuy nhiên, nếu men tim được đo ở thời điểm thích hợp và có trị số bình thường, điều này sẽ loại trừ NMCT cấp và tiêu chuẩn men tim sẽ ưu tiên hơn tiêu chuẩn về hình ảnh học.
Bất thường vận động vùng, sự dày lên của cơ tim có thể do NMCT cấp hoặc do một hay nhiều nguyên nhân khác bao gồm NMCT cũ, TMCBCT cấp, cơ tim choáng váng hoặc ngủ đông. Những bệnh không do thiếu máu cục bộ cơ tim như bệnh cơ tim và các bệnh lý viêm hoặc thâm nhiễm cũng có thể dẫn tới mất hình ảnh cơ tim còn sống hoặc bất thường chức năng một vùng cơ tim. Do đó, giá trị tiên đoán chẩn đoán dương của hình ảnh học cho NMCT không cao, trừ khi các bệnh nói trên đã được loại trừ, và trừ khi phát hiện được một bất thường mới hoặc xem như mới xuất hiện trong bệnh cảnh có những đặc điểm khác của NMCT cấp.
Siêu âm tim giúp đánh giá các nguyên nhân đau ngực cấp không do thiếu máu cục bộ cơ tim cơ tim, như viêm màng ngoài tim, bệnh van tim, bệnh cơ tim, thuyên tắc phổi hoặc bóc tách động mạch chủ.53 Đây là kỹ thuật chẩn đoán hình ảnh đầu tay để chẩn đoán các biến chứng của NMCT cấp, bao gồm vỡ vách tự do, thông liên thất cấp, hở van hai lá thứ phát do đứt hoặc thiếu máu cục bộ cơ nhú.
Hình ảnh phóng xạ hạt nhân cũng có thể được sử dụng để xác định lượng cơ tim được cứu sống bằng tái tưới máu cấp.64 Chất đánh dấu được tiêm vào cơ thể lúc mới tới khám, việc chụp sẽ thực hiện sau khi thủ thuật tái tưới máu kết thúc, hình ảnh sẽ giúp cho ta định lượng các vùng cơ tim có nguy cơ. Trước khi xuất viện, chất đánh dấu sẽ được tiêm lần hai để xác định lần cuối kích thước vùng nhồi máu, và sự khác biệt giữa hai hình ảnh tương ứng cho vùng cơ tim được cứu sống.
Áp dụng chẩn đoán hình ảnh trong NMCT nhập viện trễ.
Trường hợp nghi ngờ NMCT nhưng bệnh nhân đến khám trễ, siêu âm phát hiện bất thường vận động vùng, mỏng đi hoặc sẹo là bằng chứng của NMCT cũ, sau khi đã loại trừ các bệnh không do thiếu máu cục bộ cơ tim. Kỹ thuật chụp MRI bằng gadolinium có độ phân giải và chuyên biệt cao có thể xác định xơ hóa cơ tim khiến cho nó trở thành một kỹ thuật rất giá trị. Cụ thể hơn, khả năng phân biệt giữa xơ hóa dưới nội mạc và những kiểu xơ hóa khác nên có thể thấy sự khác biệt giữa bệnh cơ tim thiếu máu cục bộ cơ tim và các bất thường cơ tim khác. Các kỹ thuật hình ảnh cũng được sử dụng để phân tầng nguy cơ sau chẩn đoán xác định NMCT. Việc xác định TMCBCT và hoặc có rối loạn chức năng thất hiện tại hoặc lâu dài sẽ có một dự báo chính xác kết quả sau này.
Tiêu chuẩn chẩn đoán nhồi máu cơ tim do PCI (NMCT loại 4).
Trong khi bơm bóng làm PCI thường gây ra thiếu máu cục bộ cơ tim thoáng qua, có thể có đau ngực hoặc không hoặc thay đổi ST-T. Tổn thương cơ tim kèm hoại tử có thể do các biến cố xảy ra quanh thủ thuật – đơn độc hoặc phối hợp – như bóc tách mạch vành, tắc nhánh lớn hoặc một nhánh bên, mất dòng chảy của mạch máu bàng hệ, dòng chảy chậm hoặc không tái tưới máu, thuyên tắc đoạn xa hoặc tắc các vi mạch.Thuyên tắc do huyết khối trong lòng mạch hoặc các mảnh vỡ của mảng xơ vữa có lẽ không ngăn ngừa được, mặc dù đã sử dụng thuốc chống đông và chống kết tập tiểu cầu và cả dụng cụ hút hoặc bảo vệ. Các tác nhân trên gây ra viêm từng điểm nhỏ cơ tim xung quanh vùng hoại tử. Các vùng hoại tử cơ tim mới sau PCI đã được chứng minh bằng MRI.
Biến cố tổn thương tế bào cơ tim kèm hoại tử có liên quan tới thủ thuật có thể được phát hiện bằng đo men tim trước thủ thuật, lặp lại sau 3 – 6 giờ sau đó, nếu cần có thể lặp lại 12 giờ sau. Tăng trị số men tim chỉ có thể được xem như tổn thương cơ tim do thủ thuật nếu trị số cTn trước thủ thuật trong giới hạn bình thường (<99% bách phân vị của giới hạn trên) hoặc nếu các trị số ổn định hoặc tiếp tục giảm.67,68 Trên các bệnh nhân có trị số bình thường trước thủ thuật, việc tăng trị số men tim trên 99% bách phân vị của giới hạn trên là một dấu hiệu của tổn thương cơ tim có liên quan tới thủ thuật. Trong các nghiên cứu trước đây, trị số men tim tăng sau thủ thuật, đặc biệt là CKMB, có liên quan tới dự hậu xấu.69,70 Tuy nhiên, nếu nồng độ cTn bình thường trước PCI và trở nên bất thường sau thủ thuật, ngưỡng trên 99% bách phân vị của giới hạn trên – cho thấy một tiên lượng xấu – điều này vẫn chưa được xác định rõ ràng, và vẫn còn tranh cãi liệu có một ngưỡng như thế tồn tại hay không. Nếu chỉ duy nhất một trị số cTn nền tăng thì khó có thể xác định liệu việc tăng đó do thủ thuật hay là tăng do nguyên nhân đầu tiên. Trong trường hợp này, có vẻ như tiên lượng sẽ được xác định chủ yếu dựa vào mức cTn trước thủ thuật.71 Các mối liên hệ trên sẽ còn phức tạp hơn nữa khi dùng các mẫu thử troponin mới có độ phân giải cao.70
Ở những bệnh nhân được làm PCI có mức nền cTn bình thường (≤99% bách phân vị của giới hạn trên), việc cTn tăng > 5 x 99% bách phân vị của giới hạn trên xuất hiện trong vòng 48 giờ sau thủ thuật – kèm theo một trong những triệu chứng sau(i) bằng chứng của thiếu máu cục bộ cơ tim kéo dài (≥20 phút) biểu hiện bằng đau ngực kéo dài, hoặc (ii) thay đổi ST thiếu máu cục bộ cơ tim hoặc sóng Q bệnh lý mới, hoặc (iii) bằng chứng chụp mạch vành cho thấy một biến chứng làm giới hạn dòng chảy, như mất sự thông thương của một nhánh bên, dòng chảy chậm liên tục hoặc không tái lậpdòng chảy hoặc huyết khối gây nghẽn mạch hoặc (iv) bằng chứng hình ảnh học cho thấy mới mất hình ảnh cơ tim còn sống hoặc rối loạn vận động vùng mới xuất hiện– được định nghĩa là NMCT do PCI (loại 4a). Ngưỡng của trị số cTn >5 x 99% bách phân vị của giới hạn trên được lựa chọn, dựa vào đánh giá lâm sàng và ảnh hưởng đến xã hội về định danh NMCT sau thủ thuật. Khi một trị số cTn ≤ 5 x 99% bách phân vị của giới hạn trên sau PCI và trị số cTn bình thường trước PCI – hoặc khi trị số cTn > 5 x 99% bách phân vị của giới hạn và không có triệu chứng thiếu máu cục bộ cơ tim trên lâm sàng, chụp mạch vành và chẩn đoàn hình ảnh – cụm từ “tổn thương cơ tim” nên được sử dụng.
Nếu trị số nền của cTn tăng và đã ổn định hoặc đang hạ, sau đó cần phải có men tăng >20% mới có thể chẩn đoán NMCT loại 4a, cũng như tái nhồi máu. Các dữ kiện gần đây gợi ý rằng khi PCI được thực hiện trễ sau NMCT, ở thời điểm nồng độ men tim đang giảm hoặc về mức bình thường và sau đó có sự tăng lại trị số men tim, điều này có thể có một số ý nghĩa về lâu dài. Tuy nhiên, cần thêm các dữ kiện để khẳng định vấn đề này.73
Một phân nhóm phụ của NMCT do PCI là huyết khối trong stent, được phát hiện khi chụp mạch vành và hoặc mổ tử thi và có sự tăng và hoặc giảm trị số của cTn > 99% bách phân vị của giới hạn trên (định nghĩa như NMCT loại 4b). Để phân tầng tần suất huyết khối trong stent liên quan với thời điểm làm PCI, Hiệp Hội Nghiên Cứu Hàn Lâm (Academic Research Consortium) đề nghị một phân loại tạm thời như “sớm” (0 – 30 ngày), “trễ” (31 ngày tới 1 năm) và “rất trễ” (>1 năm) để phân biệt tần suất khác nhau của nhiều loại bệnh lý xảy ra sau can thiệp.74 NMCT thỉnh thoảng xảy ra trong bệnh cảnh lâm sàng có vẻ như huyết khối trong stent: tuy nhiên, khi chụp mạch vành ghi nhận hẹp lại trong stent mà không có bằng chứng của huyết khối (xem thêm phần các thử nghiệm lâm sàng).
Tiêu chuẩn chẩn đoán nhồi máu cơ tim do BCĐMV (NMCT loại 5)
Trong khi mổ bắc cầu, nhiều yếu tố có thể gây tổn thương kèm hoại tử cơ tim sau phẫu thuật. Bao gồm các chấn thương cơ tim trực tiếp từ (i) chỗ khâu hay thao tác trên tim, (ii) bóc tách mạch vành, (iii) thiếu máu cục bộ cơ tim toàn thể hay cục bộ do bảo vệ tim trong phẫu thuật không phù hợp, (iv) biến cố vi mạch vành do tái tưới máu, (v) tổn thương cơ tim do các gốc tự do,hoặc (iv) tái tưới máu thất bại tại vùng cơ tim không thể làm cầu nối.75-77 Các nghiên cứu MRI gợi ý hầu hết các hoại tử trong trường hợp này không tập trung mà lan tỏa và nằm dưới nội tâm mạc.78
Trên các bệnh nhân có trị số men tim bình thường trước phẫu thuật, sau BCĐMV nếu có tăng men tim đều có hoại tử cơ tim, và nhấn mạnh rằng mức độ tăng men tim hầu như có liên quan tới một dự hậu xấu. Điều này đã được chứng minh trên các thử nghiệm lâm sàng sử dụng CKMB, khi tăng trên 5, 10 và 20 lần giới hạn trên sau BCĐMV, dự hậu tương tự đã được ghi nhận nếu trị số cTn tăng gấp bốn hoặc gấp năm.79-83
Khác với tiên lượng, rất ít y văn nói về việc sử dụng chất chỉ điểm sinh học để định nghĩa NMCT liên quan tới biến cố nguyên phát ở cầu nối hoặc mạch vành trong BCĐMV. Hơn nữa, khi trị số nền của cTn đã tăng (>99% bách phân vị của giới hạn trên), trị số cao hơn của men tim được thấy sau BCĐMV. Do đó, không thể chỉ dùng một tiêu chuẩn men tim để chẩn đoán NMCT trong trường hợp này. Với quan điểm khi bệnh nhân có men tim tăng đáng kể sẽ có ảnh hưởng xấu về sống còn, Nhóm Nghiên Cứu Toàn Cầu đề nghị (bằng quy ước đồng thuận) khi giá trị cTn > 10 x 99% bách phân vị của giới hạn trên xuất hiện trong vòng 48 giờ đầu sau BCĐMV trên bệnh nhân có một trị số nền cTn bình thường (<99% bách phân vị của giới hạn trên). Hơn nữa, một trong những điều sau nên được xem xét như chẩn đoán NMCT do BCĐMV (loại 5): (i) sóng Q bệnh lý mới hoặc blốc nhánh trái mới, hoặc (ii) bằng chứng chụp mạch vành cho thấy có tắc nghẽn mới của cầu nối hoặc mạch vành, hoặc (iii) bằng chứng mới mất hình ảnh cơ tim còn sống hoặc mới có bất thường vận động vùng. Sự phóng thích men tim sẽ cao hơn khá nhiều sau BCĐMV kèm thay van so với chỉ làm BCĐMV, BCĐMV có ngưng tim sẽ cao hơn không ngưng tim.84 Ngưỡng nêu trên sẽ cao hơn trong trường hợp mổ bắc cầu có tuần hoàn ngoài cơ thể. Tương tự như PCI, các nguyên tắc hiện tại từ định nghĩa quốc tế về NMCT nên được áp dụng cho định nghĩa của NMCT sau phẫu thuật sau 48 giờ.
Đánh giá NMCT trên các bệnh nhân có các thủ thuật tim mạch khác.
Các bất thường ST-T mới rất thường thấy trên các bệnh nhân phẫu thuật tim. Khi sóng Q bệnh lý mới xuất hiện trên các vùng khác nhau so với các vùng đã được xác định trước phẫu thuật, NMCT (loại 1 hoặc 2) nên được xem xét, đặc biệt nếu có liên quan tới việc tăng trị số men tim, rối loạn vận động vùng mới hoặc rối loạn huyết động.
Các thủ thuật mới như tạo hình van động mạch chủ bằng thông tim (transcatheter aortic-valve implantation (TAVI) hoặc kẹp van hai lá có thể gây ra tổn thương kèm hoại tử cơ tim, cả hai đều do chấn thương trực tiếp cơ tim và tạo ra thiếu máu cục bộ cơ tim hậu quả của tắc hoặc thuyên tắc mạch vành. Cũng có vẻ như BCĐMV, trị số men tim tăng càng cao thì tiên lượng càng xấu – nhưng các dữ liệu về điều này vẫn chưa có.
Các tiêu chuẩn cải biên cũng đã được đề xuất cho việc chẩn đoán NMCT sau thủ thuật tạo hình van động mạch chủ trước 72 giờ. Tuy nhiên, vì có quá ít chứng cớ, nên có vẻ như hợp lý khi áp dụng tiêu chuẩn chẩn đoán NMCT do thủ thuật như tiêu chuẩn đã nói ở trên với BCĐMV.
Cắt đốt trong điều trị rối loạn nhịp đòi hỏi phải kiểm soát tổn thương kèm hoại tử cơ tim, bằng cách đốt nóng hoặc làm lạnh mô. Mức độ của tổn thương cơ tim kèm hoại tử có thể được đánh giá bằng định lượng cTn: Tuy nhiên, nếu tăng cTn trong trường hợp này không nên gọi là NMCT.
Nhồi máu cơ tim do các thủ thuật ngoài tim.
NMCT sau phẫu thuật là biến chứng mạch máu hậu phẫu thường gặp nhất trong các cuộc phẫu thuật lớn không liên quan tới tim và có tiên lượng xấu.86, 87 Hầu hết bệnh nhân có NMCT sau phẫu thuật không có triệu chứng thiếu máu cục bộ cơ tim. Tuy nhiên, NMCT hậu phẫu không có triệu chứng cũng có tỷ lệ tử vong sau 30 ngày cao như NMCT hậu phẫu có triệu chứng.86 Do đó đề nghị nên theo dõi men tim thường quy trên các bệnh nhân có nguy cơ cao, cả trước và sau phẫu thuật lớn từ 48-72 giờ. Các mẫu thử men troponin có độ nhạy cao sau phẫu thuật cho thấy 45% bệnh nhân có trị số lớn hơn 99% bách phân vị của giới hạn trên và 22% tăng và chỉ có một mẫu có hiệu giá chỉ điểm hoại tử cơ tim đang tiến triển. 88 Những nghiên cứu trên bệnh nhân có phẫu thuật lớn ngoài tim đều ủng hộ mạnh mẽ nguyên nhân NMCT sau mổ là do sự mất cân bằng kéo dài giữa cán cân cung-cầu oxy của cơ tim, xảy ra trên bệnh nhân đã có BMV từ trước.88,89 Cùng với việc tăng và hoặc giảm trị số cTn, điều này cho thấy đây là NMCT loại 2. Tuy nhiên, một nghiên cứu giải phẫu bệnh trên những bệnh nhân tử vong do NMCT hậu phẫu cho thấy vỡ mảng xơ vữa và ngưng tập tiểu cầu, dẫn tới hình thành huyết khối, ở gần nửa các trường hợp91: nói một cách khác, đây là NMCT loại 1. Cần khảo sát và đánh giá kỹ lâm sàng vì có những phương pháp điều trị khác nhau mỗi thể loại.
Nhồi máu cơ tim ở khoa săn sóc đặc biệt
Hiện tượng tăng trị số cTn thường thấy trên các bệnh nhân nằm khoa săn sóc đặc biệt và nó có một tiên lượng xấu bất kể tình trạng bệnh nền của bệnh nhân. 92, 93 Một vài trường hợp tăng men tim có thể phản ánh NMCT loại 2 do BMV có sẵn và tăng nhu cầu oxy cơ tim.94 Các bệnh nhân khác cũng tăng men tim do tổn thương kèm hoại tử cơ tim do ảnh hưởng catecholamine hoặc độc chất tạo thành từ vòng tuần hoàn. Hơn nữa, trên vài bệnh nhân, NMCT loại 1 có thể xảy ra. Nó thường đưa ra một thách thức cho người làm lâm sàng đang chăm sóc bệnh nhân nặng có suy một hay nhiều cơ quan để đưa ra quyết định điều trị chính xác khi bệnh nhân có trị số cTn tăng. Khi bệnh nhân hồi phục sau cơn nguy kịch, nên xem xét lâm sàng liệu có chỉ định khảo sát tiếp – và tới mức nào BMV và các bệnh về cấu trúc tim.
Nhồi máu cơ tim tái diễn.
“Sự cố NMCT” được định nghĩa là cơn NMCT đầu tiên của bệnh nhân. Khi các triệu chứng NMCT xảy ra trong 28 ngày đầu sau biến cố đầu tiên, nó không được xem như một biến cố mới vì mục đích dịch tễ học. Nếu các dấu hiệu của NMCT xuất hiện sau ngày 28 tính từ sự cố đầu tiên, được xem như là NMCT tái diễn. 3
Tái nhồi máu.
Cụm từ “tái nhồi máu” được sử dùng để chỉ NMCT cấp xảy ra trong vòng 28 ngày của cơn NMCT đầu tiên hoặc NMCT tái diễn. ĐTĐ của bệnh nhân nghi ngờ tái nhồi máu sau cơn NMCT đầu tiên có thể bị nhiễu do thay đổi của cơn NMCT ban đầu. Tái nhồi máu nên được xem xét khi ST chênh lên lại ≥0.01mV, hoặc sóng Q bệnh lý mới xuất hiện, trên ít nhất hai chuyển đạo kề nhau, đặc biệt khi có liên quan tới các triệu chứng thiếu máu cục bộ cơ tim kéo dài từ 20 phút hoặc lâu hơn. Tuy nhiên, ST chênh lên lại cũng được thấy trong trường hợp dọa vỡ vách tim vì vậy nên làm thêm các biện pháp chẩn đoán khác. ST chênh xuống hoặc blốc nhánh trái đơn độc là các dấu hiệu không đặc hiệu và không nên được dùng để chẩn đoán tái nhồi máu.
Những bệnh nhân có triệu chứng lâm sàng nghi ngờ tái nhồi máu sau lần NMCT đầu tiên cần thử cTn ngay. Một mẫu thử men tim lần hai nên lấy từ 3-6 giờ sau. Nếu nồng độ mẫu thử cTn ở thời điểm nghi ngờ tái nhồi máu tăng nhưng ổn định hay đang giảm thì mẫu thứ hai đòi hỏi tăng từ 20% trở lên mới chẩn đoán tái nhồi máu. Nếu nồng độ cTn mẫu đầu tiên bình thường sẽ áp dụng tiêu chuẩn NMCT mới.
Tổn thương hay nhồi máu cơ tim liên quan với suy tim.
Tùy thuộc vào mẫu thử, trị số cTn tăng từ đủ ngưỡng tới cao hơn ngưỡng cho thấy có tổn thương kèm hoại tử cơ tim trên các bệnh nhân suy tim.96 Sử dụng các mẫu thử cTn có độ nhạy cao ở những bệnh nhân này hầu hết sẽ có tăng rõ rệt trị số cTn trên 99% bách phân vị của giới hạn trên, đặc biệt trên những bệnh nhân bị suy tim nặng, ví như suy tim mất bù cấp.
NMCT loại 1 là một nguyên nhân quan trọng gây suy tim mất bù cấp, điều này luôn được xem xét trong bệnh cảnh của một cơn suy tim cấp có tăng trị số cTn đơn độc. Tuy nhiên, ngoài cơ chế gây NMCT loại 1 có nhiều cơ chế khác đã được đề xuất để giải thích cho việc tăng nồng đô cTn từ vừa đến giới hạn bệnh lý trên các bệnh nhân suy tim không do thiếu máu cục bộ cơ tim cơ tim .96, 97 Ví dụ như NMCT loại 2 có thể do tăng áp lực gian bào, nghẽn các nhánh nhỏ của động mạch vành, rối loạn chức năng nội mạc, thiếu máu cục bộ cơ tim hoặc tụt huyết áp. Ngoài NMCT loại 1 hoặc 2, chết chương trình của tế bào cơ tim do căng thành tim đã được chứng minh trên thực nghiệm. Viêm nhiễm trực tiếp gây độc tế bào, các hóc môn thần kinh trong hệ tuần hoàn, các quá trình thâm nhiễm, cũng như viêm cơ tim và bệnh Takostubo, có thể biểu hiện kết hợp suy tim và trị số cTn bất thường.
Trên những bệnh nhân suy tim, khi có men tim tăng việc chẩn đoán NMCT sẽ phức tạp; người ta thấy rằng sự hiện diện, mức độ tăng và thời gian tăng kéo dài của cTn trong suy tim ngày càng được xem như là một yếu tố đại diện độc lập cho dự hậu xấu cả hội chứng suy tim cấp lẫn mạn, bất kể cơ chế nào, do đó không nên xem như là “dương tính giả”.
Trong bệnh cảnh một cơn suy tim cấp mất bù, men Troponin T hoặc I nên luôn được lấy kịp thời và đo ĐTĐ, với mục đích để xác định hay loại trừ nguyên nhân NMCT loại 1 gây suy tim . Trong trường hợp này, tăng trị số men tim nên được xem như rất nghi ngờ NMCT loại 1 nếu có men tim tăng hoặc giảm rõ rệt, hoặc người bệnh có triệu chứng TMCBCT, thay đổi triệu chứng TMCBCT mới trênĐTĐhoặc mất chức năng cơ tim trên các test không xâm lấn. Trong một vài trường hợp giải phẫu của mạch vành đã có từ trước; nó sẽ giúp giải thích kết quả troponin bất thường. Nếu mạch vành bình thường, NMCT loại 2 hoặc cơ chế phóng thích troponin không do mạch vành cũng có thể xảy ra.
Mặt khác, khi giải phẫu của mạch vành chưa được xác định, nếu chỉ có một giá trị cTn cao trên 99% bách phân vị cũng chưa đủ để chẩn đoán NMCT cấp do BMV, hoặc cũng không xác định được cơ chế gây ra trị số bất thường của cTn. Trong tình huống này, cần có nhiều thông tin hơn như xem xét tưới máu cơ tim, chụp mạch vành hoặc MRI để hiểu rõ hơn về nguyên nhân gây bất thường trị số cTn. Tuy nhiên, cũng có thể khó khăn trong việc xác định nguyên nhân bất thường của men cTn, ngay cả khi đã thực hiện các khảo sát trên.
Ứng dụng chẩn đoán NMCT trong các thử nghiệm lâm sàng và các chương trình kiểm soát chất lượng.
Trong các thử nghiệm lâm sàng, NMCT có thể là tiêu chí lọc bệnh hoặc tiêu chí kết quả. Một định nghĩa quốc tế về NMCT sẽ mang lại nhiều lợi ích cho các nghiên cứu lâm sàng, vì nó đưa ra cách tiếp cận đã được chuẩn hóa để giải thích và so sánh kết quả giữa các cuộc thử nghiệm khác nhau. Định nghĩa của NMCT như một tiêu chí lọc bệnh, chẳng hạn như NMCT loại 1 mà không phải NMCT loại 2, sẽ xác định những đặc điểm của bệnh nhân trong thử nghiệm. Đôi khi NMCT xảy ra lúc chụp mạch vành, tái hẹp, duy nhất chỉ chụp mạch vành mới có thể giải thích được.99, 100 Loại NMCT do PCI này có thể được đánh giá như một “NMCT loại 4c”, định nghĩa hẹp ≥50% trên hình ảnh chụp mạch vành hoặc tổn thương phức tạp đi kèm với một sự tăng và hoặc giảm trị số cTn >99% bách phân vị của giới hạn trên và không có kèm bất kỳ tổn thương nặng hơn về hẹp mạch vành nào sau đây: (i) sau bung stent đầu tiên thành công hoặc (ii) dãn của một đoạn hẹp mạch vành sau nong bằng bóng (<50%).
Trong các cuộc điều tra gần đây, nhiều định nghĩa NMCT khác nhau đã được sử dụng trong tiêu chí chính của các nghiên cứu lâm sàng, do đó có nhiều khó khăn trong việc so sánh và khái quát hóa giữa các thử nghiệm. Khi có sự thống nhất giữa các nhà điều tra và các chuyên gia, về một định nghĩa của NMCT được dùng như là tiêu chí cuối trong các cuộc nghiên cứu lâm sàng sẽ rất giá trị. Việc điều chỉnh định nghĩa theo một nghiên cứu lâm sàng cụ thể có thể là thích hợp trong vài trường hợp và nên có một lập luận vững chắc. Dù sao đi nữa, các nhà nghiên cứu nên bảo đảm một nghiên cứu cung cấp dữ liệu đầy đủ về các loại NMCT khác nhau và bao gồm ngưỡng quyết định của 99% bách phân vị giới hạn trên dựa theo men Troponin hoặc loại men tim khác được sử dụng. Các bội số của 99% bách phân vị của giới hạn trên được biểu thị ở bảng 6. Điều này làm cho thuận tiện hơn trong việc so sánh giữa các cuộc nghiên cứu hoặc trong phân tích gộp.
|
Bảng 6: Bảng trong nghiên cứu lâm sàng các loại NMCT dựa theo bội số của 99% bách phân vị của giới hạn trên dựa theo loại men tim được sử dụng |
|||||||
|
Bội số x99% |
NMCT loại 1 Nguyên phát |
NMCT loại 2 Thứ phát |
NMCT loại 3 a Tử vong |
NMCT loại 4a PCI |
NMCT loại 4b Huyết khối trong stent |
NMCT loại 4c Tái hẹp |
NMCT loại 5 CABG |
|
1-3 |
|
|
|
|
|
|
|
|
3-5 |
|
|
|
|
|
|
|
|
5-10 |
|
|
|
|
|
|
|
|
>10 |
|
|
|
|
|
|
|
|
Tổng |
|
|
|
|
|
|
|
|
NMCT= Nhồi máu cơ tim, PCI= can thiệp mạch vành qua da, CABG= mổ bắc cầu mạch vành aTrị số men tim không có do tử vong trước khi kịp lấy mẫu máu (vùng xanh) bTái hẹp được định nghĩa khi hẹp ≥50% trên chụp mạch vành hoặc tổn thương phức tạp đi kèm với tăng và hoặc/giảm trị số cTn >99% bách phân vị của giới hạn trên và không có kèm bất kỳ tổn thương nặng hơn về hẹp mạch vành nào sau đây: (i) sau bung stent đầu tiên thành công hoặc (ii) dãn của một đoạn hẹp mạch vành sau nong bằng bóng (<50%). |
|||||||
Do có thể được dùng các mẫu thử khác nhau, bao gồm các mẫu thử mới hơn, có độ nhạy cao hơn được sử dụng trong các nghiên cứu lớn đa trung tâm, sử dụng thống nhất mức 99% bách phân vị của giới hạn trên nên được thực hiện. Điều này sẽ không làm cân đốitoàn bộ các giá trị troponin giữa các mẫu thử khác nhau, nhưng nó sẽ cải thiện sự đồng nhất của kết quả. Trên các bệnh nhân được làm thủ thuật tim mạch, tần suất bị NMCT có thể là thước đo đánh giá chất lượng, miễn là có một định nghĩa thống nhất được các trung tâm tham gia vào chương trình kiểm soát chất lượng sử dụng. Để đạt hiệu quả và tránh sự thiên lệch, việc đánh giá này sẽ đòi hỏi phát triển một mô hình điều phối các kết quả các mẫu thử cTn khác nhau về nhiều mặt.
Những liên quan trong chính sách cộng đồng của việc điều chỉnh định nghĩa NMCT
Việc xem xét lại định nghĩa của NMCT có một vài mối liên quan tới cá nhân nói riêng cũng như xã hội nói chung. Một chẩn đoán mập mờ hoặc rõ ràng đều là cơ sở để đưa ra lời khuyên cần làm thêm các xét nghiệm chẩn đoán, thay đổi lối sống, điều trị và tiên lượng cho bệnh nhân. Việc tính gộp các bệnh nhân có cùng một chẩn đoán là cơ sở lên kế hoạch chăm sóc sức khỏe và điều phối tài nguyên.
Một trong những mục tiêu của thực hành lâm sàng tốt là đạt được một chẩn đoán chắc chắn và cụ thể, điều này được hỗ trợ bằng kiến thức khoa học hiện có. Việc tiếp cận với định nghĩa NMCT được vạch ra trong văn bản này thỏa mãn mục tiêu đó. Nói chung, khái niệm về cụm từ “nhồi máu cơ tim” vẫn không thay đổi, mặc dù các phương tiện chẩn đoán mới và nhạy hơn đã phát triển để chẩn đoán bệnh này. Do đó, chẩn đoán NMCT cấp là một chẩn đoán lâm sàng dựa trên triệu chứng của bệnh nhân, thay đổi ĐTĐ, chất chỉ điểm sinh học có độ nhạy cao, cũng như các thông tin thu thập được từ các kỹ thuật chẩn đoán hình ảnh. Điều quan trọng là mô tả được các loại NMCT cũng như sự lan rộng của ổ nhồi máu, chức năng thất trái, độ nặng của BMV và các yếu tố nguy cơ khác, hơn là chỉ đơn thuần đưa ra một chẩn đoán NMCT. Cần truyền đạt nhiều thông tim về tiên lượng và khả năng tiếp tục làm việc của bệnh nhân hơn chỉ đơn thuần nói rằng bệnh nhân đã bị NMCT. Các yếu tố trên cũng cần thiết để xã hội, gia đình, người thuê nhân công có thể ra được các quyết định hợp lý. Có một số phương pháp tính điểm theo yếu tố nguy cơ đã được triển khai để dự đoán tiên lượng sau NMCT. Việc phân loại các đặc điểm tiên lượng khác có liên quan tới NMCT dẫn tới việc xem xét lại một chuẩn mực lâm sàng sử dụng trên bệnh nhân kèm vô số điều kiện có thể dẫn tới hoại tử cơ tim, khi có tăng trị số men tim.
Nên hiểu rõ rằng, việc điều chỉnh hiện nay về định nghĩa của NMCT có thể mang đến những hậu quả cho bệnh nhân và gia đình về mặt tâm sinh lý, bảo hiểm y tế, nghề nghiệp chuyên môn, cũng như bằng lái xe và máy bay. Chẩn đoán cũng có liên quan tới mối liên hệ cộng đồng như mã chẩn đoán, nâng cấp bệnh viện, thống kê về sức khỏe cộng đồng, nghỉ ốm và chứng nhận tàn phế. Để đón đầu các thách thức này, các bác sĩ phải được thông tin đầy đủ tiêu chuẩn chẩn đoán mới. Các tài liệu huấn luyện cần được phát hành và các khuyến cáo điều trị cần cập nhật hợp lý. Các nhóm chuyên gia và những người lập kế hoạch chăm sóc sức khỏe nên tạo thuận lợi đưa ra các bước để phổ biến định nghĩa mới cho bác sĩ, các chuyên gia chăm sóc sức khỏe, các nhà quản lý và cả cộng đồng.
Quan điểm toàn cầu về định nghĩa nhồi máu cơ tim.
Bệnh tim mạch là một gánh nặng toàn cầu. Hiểu rõ gánh nặng và hậu quả của BMV trong dân số là điều rất quan trọng. Việc thay đổi định nghĩa, tiêu chuẩn lâm sàng và chất chỉ điểm sinh học là tạo thêm thử thách về kiến thức và khả năng của chúng ta để nâng cao sức khỏe cộng đồng. Đối với những người làm lâm sàng định nghĩa về NMCT có ý nghĩa quan trọng về liệu trình điều trị khẩn cấp. Với các nhà dịch tễ học, các dữ liệu thường có tính chất hồi cứu, do đó việc thống nhất định nghĩa các trường hợp bệnh là mấu chốt để so sánh và phân tích xu hướng. Các tiêu chuẩn mô tả trong tài liệu này phù hợp với các nghiên cứu dịch tễ. Tuy nhiên, để phân tích xu hướng theo thời gian, có một điều quan trọng là cần có một định nghĩa thống nhất và những điều chỉnh số lượng khi các tiêu chuẩn men tim hay công cụ chẩn đoán khác thay đổi.101 Ví dụ như, sự hiện diện của cTn làm tăng vọt số trường hợp có thể chẩn đoán được là NMCT cho các nhà dịch tễ học.‑3, 101
Ở các nước có tài nguyên hạn chế, men tim và các kỹ thuật chẩn đoán hình ảnh có thể không có sẵn trừ ở một vài trung tâm, và ngay cả lựa chọn ghi ĐTĐ cũng có thể không có. Trong hoàn cảnh đó, WHO phát biểu rằng men tim hoặc các chẩn đoán chi phí cao khác không thích hợp cho các tiêu chuẩn chẩn đoán phổ thông.3 WHO đề nghị nên dùng Định Nghĩa Toàn Cầu về NMCT của ESC/ACCF/AHA/WHF trong các trường hợp không có giới hạn về tài nguyên, nhưng cũng đề nghị các tiêu chuẩn linh hoạt hơn ở những nơi có giới hạn về tài nguyên.3
Các vấn đề về văn hóa, tài chính, cơ sở hạ tầng và tổ chức trên các quốc gia khác nhau trên thế giới trong chẩn đoán và điều trị NMCT cấp sẽ cần phải nghiên cứu thêm. Một điều quan trọng là sự tiến bộ trong chẩn đoán và điều trị bệnh tim mạch còn chênh lệch ở những vùng đang phát triển.
Xung đột về lợi ích
Các thành viên trong Ban Chuyên Án của ESC, ACCF, AHA và WHF đã tham dự độc lập trong việc chuẩn bị văn bản này, họ đưa ra những kiến thức khoa học và kinh nghiệm lâm sàng từ tất cả các y văn sau đó áp dụng một cách khách quan .Hầu hết họ đã và đang tham gia các công việc có sự cộng tác của các ngành công nghiệp, các nhà cung cấp dịch vụ y tế của chính phủ hay tư nhân( các công trình nghiên cứu, hội thảo khoa học) nhưng tất cả đều tin rằng các hoạt động trên không ảnh hưởng tới sự đánh giá của họ. Sự bảo đảm tốt nhất cho tính độc lập của họ là chất lượng trong các công trình khoa học họ đã và đang làm. Tuy nhiên, để bảo đảm tính công khai, mối quan hệ của họ với các ngành công nghiệp, các nhà cung cấp dịch vụ y tế chính phủ hay tư nhân đã được ghi nhận trên trang web của ESC (www.escardio.org/guidelines). Các tổ chức nói trên đã cung cấp toàn bộ chi phí để Ban Chuyên Án cho ra đời văn bản này.







