Rung nhĩ là một rối loạn nhịp thường gặp và có tần suất tăng dần theo tuổi.1 Cùng với sự già đi của dân số, tần suất lưu hành rung nhĩ ngày càng tăng trên toàn cầu.
TS Hồ Huỳnh Quang Trí
Viện Tim TP HCM
Rung nhĩ có một biến chứng đáng ngại là thuyên tắc mạch hệ thống do huyết khối mà biểu hiện thường gặp nhất là đột quị. Kết quả nghiên cứu Framingham cho thấy sự hiện diện rung nhĩ làm tăng gấp 5 lần nguy cơ đột quị ở những người không có hẹp van 2 lá hậu thấp trong quá trình theo dõi.2 Chính vì vậy, khi chăm sóc bệnh nhân rung nhĩ không thể bỏ qua khâu quan trọng nhất là đánh giá nguy cơ đột quị và có biện pháp phòng ngừa biến chứng này nếu bệnh nhân có nguy cơ cao.
Trong một thời gian dài trước đây, warfarin được xem là biện pháp chuẩn ngừa đột quị ở bệnh nhân rung nhĩ nguy cơ cao. Theo kết quả của một phân tích gộp được Lip và cộng sự thực hiện và công bố năm 2002, điều trị bằng warfarin giảm 62% (KTC 95% từ 48% đến 72%) tần suất thuyên tắc mạch do huyết khối so với placebo và giảm 36% (KTC 95% từ 14% đến 52%) tần suất thuyên tắc mạch do huyết khối so với aspirin.3 Mặt trái của tấm huy chương là khi điều trị chống đông bằng warfarin (và các thuốc kháng vitamin K nói chung), nguy cơ chảy máu tăng có ý nghĩa. Trong số các loại chảy máu, chảy máu nội sọ đáng sợ nhất vì có thể gây tử vong và thường để lại di chứng thần kinh nặng nề.
Khi quyết định có nên điều trị chống đông cho một bệnh nhân rung nhĩ hay không, người thầy thuốc phải cân nhắc cả hai khía cạnh: lợi ích thu được xét về mặt giảm nguy cơ đột quị (nguy cơ nền của bệnh nhân càng cao thì lợi ích này càng lớn) và khả năng chảy máu (nếu khả năng này cao thì lợi ích thu được sẽ giảm đi).
LỢI ÍCH RÒNG CỦA WARFARIN TRONG PHÒNG NGỪA ĐỘT QUỊ Ở BỆNH NHÂN RUNG NHĨ
Lợi ích ròng (net clinical benefit) của một liệu pháp được hiểu là hiệu số (lợi – hại) của liệu pháp đó. Daniel Singer và cộng sự đưa ra một công thức tính lợi ích ròng của warfarin ở bệnh nhân rung nhĩ như sau:
Lợi ích ròng = (TTHKwarfarin0 – TTHKwarfarin) – 1,5 x (CMNSwarfarin – CMNSwarfarin0)
trong đó TTHKwarfarin0 là tần suất thuyên tắc mạch do huyết khối khi không dùng warfarin, TTHKwarfarin là tần suất thuyên tắc mạch do huyết khối khi có dùng warfarin, CMNSwarfarin là tần suất chảy máu nội sọ khi có dùng warfarin và CMNSwarfarin0 là tần suất chảy máu nội sọ khi không dùng warfarin.4 Phần trong dấu ngoặc kép đầu biểu diễn lợi ích thu được (giảm nguy cơ thuyên tắc mạch do huyết khối) khi dùng warfarin và phần trong dấu ngoặc kép sau biểu diễn tác hại (tăng nguy cơ chảy máu nội sọ) của liệu pháp warfarin. Phần trong dấu ngoặc kép sau được nhân cho 1,5 vì con số này phản ánh ảnh hưởng tương đối của biến cố chảy máu nội sọ so với biến cố thuyên tắc mạch do huyết khối (xét về khả năng gây tử vong và tàn phế).5 Trị số tính được dương ở một nhóm đối tượng có nghĩa là lợi ích thu được vượt trội so với tác hại khi dùng warfarin cho nhóm đối tượng đó.
Singer và cộng sự áp dụng cách tính này vào nghiên cứu ATRIA (Anticoagulation and Risk Factors in Atrial Fibrillation) là một nghiên cứu đoàn hệ trên 13 559 người trưởng thành là khách hàng của hệ thống bảo hiểm y tế Kaiser Permanente vùng Bắc California (Hoa Kỳ) được chẩn đoán rung nhĩ không do bệnh van tim.4 Thời gian theo dõi trung vị trong ATRIA là 6 năm và tổng số bệnh nhân-năm theo dõi là 66 000. Kết quả tính toán cho thấy liệu pháp warfarin mang lại lợi ích ròng dương trong toàn bộ dân số nghiên cứu (0,68%/năm với KTC 95% từ 0,34%/năm đến 0,87%/năm). Lợi ích của liệu pháp warfarin đặc biệt rõ ở những người có tiền sử đột quị dạng thiếu máu cục bộ (lợi ích ròng 2,48%/năm với KTC 95% từ 0,75%/năm đến 4,22%/năm) và những người tuổi ≥85 (lợi ích ròng 2,34%/năm với KTC 95% từ 1,29%/năm đến 3,30%/năm). Nhóm nghiên cứu cũng tính lợi ích ròng của liệu pháp warfarin ở những đối tượng có nguy cơ đột quị nền khác nhau xếp theo thang điểm CHADS2. Kết quả phân tích cho thấy liệu pháp warfarin mang lại lợi ích rõ rệt cho những bệnh nhân có điểm CHADS2 ≥2 (hình 1).
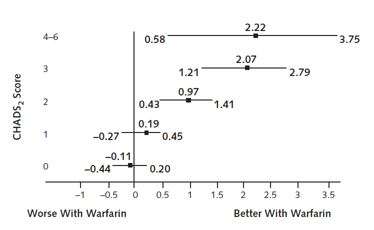
Hình 1: Lợi ích lâm sàng ròng (tính bằng số biến cố trên 100 bệnh nhân-năm) của warfarin đối với bệnh nhân trong nghiên cứu ATRIA tùy theo điểm CHADS2 ban đầu.
Nhóm nghiên cứu do Olesen đứng đầu áp dụng một cách tính tương tự để xác định lợi ích ròng của thuốc kháng vitamin K ở những đối tượng có nguy cơ đột quị nền khác nhau (xếp theo thang điểm CHADS2 và CHA2DS2-VASc) và nguy cơ chảy máu khác nhau (xếp theo thang điểm HAS-BLED).6 Thay cho tần suất thuyên tắc mạch do huyết khối khi không dùng và có dùng warfarin, Olesen và cộng sự tính tần suất đột quị dạng thiếu máu cục bộ khi không dùng và có dùng thuốc kháng vitamin K. Dân số được nghiên cứu là tất cả những người xuất viện với chẩn đoán rung nhĩ không do bệnh van tim tại Đan Mạch (n = 132 372). Kết quả phân tích cho thấy ở những người có nguy cơ đột quị từ trung bình đến cao (CHADS2 ≥1 hoặc CHA2DS2-VASc ≥2), liệu pháp kháng vitamin K có lợi ích ròng dương bất kể nguy cơ chảy máu là thấp (HAS-BLED 0-2) hay cao (HAS-BLED ≥3) (bảng 1).
Bảng 1: Lợi ích lâm sàng ròng (KTC 95%) của thuốc kháng vitamin K tùy theo nguy cơ đột quị nền và nguy cơ chảy máu.
|
|
HAS-BLED 0-2 |
HAS-BLED ≥3 |
|
|
CHADS2 |
0 |
-0,02 (-0,09 đến 0,06) |
0,19 (-1,39 đến 1,77) |
|
1 |
0,84 (0,70 đến 0,99) |
0,56 (0,16 đến 0,95) |
|
|
2-6 |
1,95 (1,70 đến 2,20) |
2,68 (2,33 đến 3,04) |
|
|
CHA2DS2-VASc |
0 |
-0,11 (-0,20 đến -0,03) |
|
|
1 |
-0,02 (-0,15 đến 0,11) |
0,25 (-0,86 đến 1,36) |
|
|
2-9 |
1,19 (1,07 đến 1,32) |
2,21 (1,93 đến 2,50) |
|
Các dữ liệu nêu trên cho thấy ở bệnh nhân rung nhĩ không do bệnh van tim nguy cơ cao, điều trị chống đông bằng warfarin (và thuốc kháng vitamin K nói chung) mang lại lợi ích lâm sàng rõ rệt vì mức giảm đột quị dạng thiếu máu cục bộ/thuyên tắc mạch do huyết khối lớn hơn rất nhiều so với mức tăng chảy máu nội sọ.
LỢI ÍCH RÒNG CỦA DABIGATRAN TRONG PHÒNG NGỪA ĐỘT QUỊ Ở BỆNH NHÂN RUNG NHĨ
Dabigatran là thuốc chống đông uống mới, có tác dụng ức chế trực tiếp thrombin. Vị trí của dabigatran trong phòng ngừa đột quị ở bệnh nhân rung nhĩ không do bệnh van tim được xác lập bởi nghiên cứu RE-LY (Randomized Evaluation of Long-term Anticoagulation Therapy). 7 RE-LY là một thử nghiệm lâm sàng phân nhóm ngẫu nhiên thực hiện trên 18 113 bệnh nhân rung nhĩ kèm ít nhất một yếu tố nguy cơ của đột quị. Bệnh nhân được phân vào một trong 3 nhóm: nhóm dùng dabigatran 110 mg x 2/ngày, nhóm dùng dabigatran 150 mg x 2/ngày và nhóm dùng warfarin (với liều được điều chỉnh để đạt INR trong khoảng 2-3). Thời gian theo dõi trung vị là 2 năm. Tiêu chí đánh giá chính về hiệu quả là đột quị hoặc thuyên tắc mạch hệ thống do huyết khối. Tiêu chí đánh giá chính về tính an toàn là chảy máu nặng (chảy máu khiến hemoglobin giảm ít nhất 20 g/l, phải truyền ít nhất 2 đơn vị máu, hoặc chảy máu có triệu chứng vào một cơ quan quan trọng). Trong các biến cố chảy máu nặng các nhà nghiên cứu tách riêng một loại là chảy máu đe dọa tính mạng (chảy máu gây chết, chảy máu nội sọ có triệu chứng, chảy máu khiến hemoglobin giảm ít nhất 50 g/l, phải truyền ít nhất 4 đơn vị máu hoặc phải dùng thuốc vận mạch hay phẫu thuật). Kết quả RE-LY được tóm tắt trên bảng 2, cho thấy dabigatran có hiệu quả bằng hoặc hơn warfarin trong phòng ngừa đột quị/thuyên tắc mạch do huyết khối (liều 110 mg x 2/ngày có hiệu quả tương đương, còn liều 150 mg x 2/ngày có hiệu quả cao hơn) và an toàn hơn warfarin. Dựa trên các số liệu được trình bày trên bảng 2, có thể khẳng định cả 2 liều dabigatran đều có lợi ích lâm sàng ròng dương khi so sánh với warfarin (liều 150 mg x 2/ngày vừa giảm đột quị dạng thiếu máu cục bộ so với warfarin vừa ít gây chảy máu nội sọ hơn, còn liều 110 mg x 2/ngày tuy không giảm đột quị dạng thiếu máu cục bộ so với warfarin nhưng ít gây chảy máu nội sọ hơn).
Bảng 2: Kết quả nghiên cứu RE-LY.
|
|
Dabigatran 150 mg so với warfarin |
Dabigatran 110 mg so với warfarin |
|
Đột quị/thuyên tắc mạch hệ thống do huyết khối |
¯34% (p < 0,001) |
¯9% (p = 0,34) |
|
Đột quị dạng thiếu máu cục bộ |
¯24% (p = 0,03) |
Hiệu quả tương đương |
|
Chảy máu nặng |
¯7% (p = 0,31) |
¯20% (p = 0,003) |
|
Chảy máu đe dọa tính mạng |
¯19% (p = 0,04) |
¯32% (p < 0,001) |
|
Chảy máu nội sọ |
¯60% (p < 0,001) |
¯69% (p < 0,001) |
Gần đây Eikelboom và cộng sự đã dùng một phương pháp mới tính lợi ích lâm sàng ròng của dabigatran so với warfarin từ số liệu của nghiên cứu RE-LY.8 Các tác giả thống kê tất cả các biến cố lâm sàng quan trọng trong RE-LY: đột quị dạng thiếu máu cục bộ, thuyên tắc mạch ngoài não do huyết khối, đột quị dạng chảy máu, chảy máu dưới màng cứng, chảy máu ngoài sọ nặng và nhồi máu cơ tim. Với biến cố đột quị dạng thiếu máu cục bộ được lấy làm chuẩn, mỗi biến cố còn lại được qui một hệ số là tỉ số nguy cơ tương đối chết sau biến cố này chia cho nguy cơ tương đối chết sau đột quị dạng thiếu máu cục bộ. Nguy cơ tương đối chết sau biến cố được xác định từ số liệu của 2 nghiên cứu RE-LY và ACTIVE. Các nguy cơ tương đối và hệ số của từng biến cố được nêu trên bảng 3. Để tính lợi ích lâm sàng ròng của từng liều dabigatran so với warfarin và giữa 2 liều dabigatran với nhau, nhóm nghiên cứu dùng công thức:
Lợi ích lâm sàng ròng = [TStmcb_lp1 + w1 TSttnnn_lp1 + w2 TScm_lp1 + w3 TSdmc_lp1 + w4 TSns_lp1 + w5 TSnmct_lp1] – [TStmcb_lp2 + w1 TSttnnn_lp2 + w2 TScm_lp2 + w3 TSdmc_lp2 + w4 TSns_lp2 + w5 TSnmct_lp2]
trong đó TStmcb là tần suất đột quị dạng thiếu máu cục bộ ở từng nhánh (lp1 là liệu pháp 1 và lp2 là liệu pháp 2), TSttmnn là tần suất thuyên tắc mạch ngoài não, TScm là tần suất đột quị dạng chảy máu, TSdmc là tần suất chảy máu dưới màng cứng, TSns là tần suất chảy máu ngoài sọ nặng và TSnmct là tần suất nhồi máu cơ tim; w1, w2, w3, w4, w5 là các hệ số tương ứng của từng biến cố.
Bảng 3: Nguy cơ tương đối chết sau biến cố và hệ số của từng biến cố.
|
Biến cố |
Nguy cơ tương đối chết sau biến cố (KTC 95%) |
Hệ số |
|
Đột quị dạng thiếu máu cục bộ |
6,46 (5,87-7,12) |
1,00 |
|
Thuyên tắc mạch ngoài não |
5,84 (4,70-7,26) |
0,90 |
|
Đột quị dạng chảy máu |
21,29 (17,65-25,67) |
3,29 |
|
Chảy máu dưới màng cứng |
5,08 (3,75-6,90) |
0,79 |
|
Chảy máu ngoài sọ nặng |
4,60 (4,16-5,09) |
0,71 |
|
Nhồi máu cơ tim |
6,19 (5,40-7,10) |
0,96 |
Kết quả phân tích cho thấy cả 2 liều dabigatran (150 mg x 2/ngày và 110 mg x 2/ngày) đều mang lại lợi ích lâm sàng rõ so với warfarin (hiệu số âm đối với cả 2 liều) và không có sự khác biệt về lợi ích lâm sàng giữa 2 liều dabigatran (hình 2). Nhóm nghiên cứu kết luận là cả 2 liều dabigatran đều có vị trí quan trọng trong phòng ngừa đột quị ở bệnh nhân rung nhĩ và trong thực hành lâm sàng việc chọn liều dabigatran cần được cá nhân hóa dựa trên các đặc điểm của từng bệnh nhân cụ thể và sở thích của thầy thuốc và bệnh nhân.8
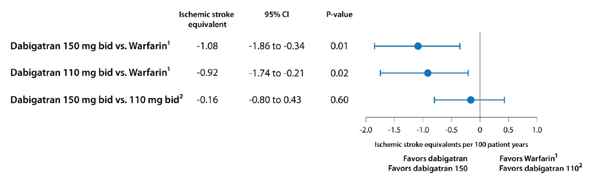
Hình 2: Lợi ích lâm sàng ròng của dabigatran 150 mg x 2 so với warfarin, dabigatran 110 mg x 2 so với warfarin và dabigatran 150 mg x 2 so với dabigatran 110 mg x 2.
KẾT LUẬN
Hiện có nhiều chứng cứ thuyết phục cho thấy ở bệnh nhân rung nhĩ không do bệnh van tim có nguy cơ đột quị cao, điều trị chống đông mang lại lợi ích lâm sàng rõ rệt. Những chứng cứ này là cơ sở để Hiệp hội Tim Hoa Kỳ, Trường Môn Tim Hoa Kỳ và Hội Nhịp tim Hoa Kỳ đưa ra khuyến cáo dùng thuốc chống đông uống cho bệnh nhân rung nhĩ không do bệnh van tim có CHA2DS2-VASc ≥2 trong hướng dẫn 2014 của các tổ chức này về điều trị bệnh nhân rung nhĩ.1 Các thuốc chống đông uống được đề cập trong khuyến cáo này gồm warfarin và các thuốc mới, trong đó dabigatran đứng ở vị trí đầu. Với hiệu quả ngừa đột quị ít ra là bằng warfarin và khả năng gây chảy máu nội sọ thấp hơn warfarin, tức là lợi ích lâm sàng ròng hơn hẳn warfarin, dabigatran là một bước tiến vượt bậc trong điều trị bệnh nhân rung nhĩ không do bệnh van tim. Hiện ở Việt Nam có cả 2 hàm lượng dabigatran (110 mg và 150 mg). Đây là thuận lợi lớn đối với các thầy thuốc và bệnh nhân của chúng ta khi cần cá nhân hóa liều dùng dabigatran (ở Hoa Kỳ chỉ lưu hành hàm lượng 150 mg dành cho bệnh nhân có chức năng thận bình thường và hàm lượng 75 mg dành cho bệnh nhân có thanh thải creatinin trong khoảng 15-30 ml/phút).
TÀI LIỆU THAM KHẢO
1) January CT, Wann LS, Alpert JS, et al. 2014 AHA/ACC/HRS guideline for the management of patients with atrial fibrillation: A report of the American College of Cardiology/American Heart Association Task Force on practice guidelines and the Heart Rhythm Society. Circulation, published online March 28, 2014.
2) Wolf PA, Abbott RD, Kannel WB. Atrial fibrillation as an independent risk factor for stroke: the Framingham Study. Stroke 1991;22:983-988.
3) Lip GY, Hart RG, Conway DS. Antithrombotic therapy for atrial fibrillation. BMJ 2002;325:1022-1025.
4) Singer DE, Chang Y, Fang MC, et al. The net clinical benefit of warfarin anticoagulation in atrial fibrillation. Ann Intern Med 2009;151:297-305.
5) Fang MC, Go AS, Chang Y, et al. Death and disability from warfarin-associated intracranial and extracranial hemorrhages. Am J Med 2007;120:700-705.
6) Olesen JB, Lip GYH, Lindhardsen J, et al. Risks of thromboembolism and bleeding with thromboprophylaxis in patients with atrial fibrillation: A net clinical benefit analysis using a “real-world” nationwide cohort study. Thrombosis and Haemostasis 2011;106:739-749.
7) Connolly SJ, Ezekowitz MD, Yusuf S, et al, and the RE-LY Steering Committee and Investigators. Dabigatran versus warfarin in patients with atrial fibrillation. N Engl J Med 2009;361:1139-1151.
8) Eikelboom JW, Connolly SJ, Hart RG, et al. Balancing the benefits and risks of 2 doses of dabigatran compared with warfarin in atrial fibrillation. J Am Coll Cardiol 2013;62:900-908.







