BS. NGUYỄN THỊ MỸ HẠNH
Bệnh viện Đa khoa Tâm Anh TP.HCM
TÓM TẮT
Đau ngực là một trong những triệu chứng thường gặp nhất ở khoa cấp cứu. Bệnh nhân đau ngực có tăng bất thường troponin, cần phân biệt nhanh và chính xác nhồi máu cơ tim (NMCT) cấp type 1 với các nguyên nhân gây tổn thương cơ tim khác. Mặc dù troponin siêu nhạy có giá trị tiên đoán âm rất cao cho NMCT cấp, nhưng cần có các phương tiện chẩn đoán để xác định nguyên nhân của tổn thương cơ tim khi troponin tăng.
Những tiến bộ về kỹ thuật gần đây của cộng hưởng từ tim giúp cung cấp thêm những hiểu biết về sinh lý bệnh nền tảng, hữu ích cho chẩn đoán, tiên lượng bệnh và hướng dẫn điều trị cho bệnh nhân.
Bài báo cáo tổng quan này xin trình bầy về vai trò của cộng hưởng từ tim trong chẩn đoán các nguyên nhân đau ngực tăng troponin với chụp mạch vành không tắc nghẽn, cũng như tiềm năng phát triển của nó trên nhóm bệnh này.
Abstract
Chest pain is one of the most common presenting symptoms in the emergency department. Among patients with abnormal troponins, it is imperative to quickly and accurately distinguish type 1 acute myocardial infarction (AMI) from other etiologies of myocardial injury. Although high-sensitivity troponin assays introduced a high negative predictive value for AMI, they have exposed the need for diagnostic modalities that can determine the etiology of acute myocardial injury. Recent technological advances in cardiac magnetic resonance imaging have aided in the understanding of the underlying pathophysiology, allowing accurate diagnosis, prognostic information, and guidance for management in these patients.
This article reviews the evidence supporting the usefulness of cardiac magnetic resonance imaging in patients with acute chest pain and elevated cardiac troponin levels, but with non-obstructive coronary arteries, and offers insights into the role and future development of this imaging modality in this disease.
Chữ viết tắt: NMCT = Nhồi máu cơ tim, CHTT = Cộng hưởng từ tim
I. ĐẶT VẤN ĐỀ
Đau ngực là một trong những triệu chứng thường gặp nhất ở khoa cấp cứu. Theo số liệu thống kê ở Hoa kỳ năm 2017, có khoảng 6.5 triệu ca đau ngực vào khoa cấp cứu 1. Nhồi máu cơ tim (NMCT) cấp là nguyên nhân gây tử vong quan trọng hàng đầu cần được chẩn đoán nhanh chóng và chính xác cho các bệnh nhân đau ngực để có kế hoạch điều trị nội khoa và tái thông mạch kịp thời.
Troponin siêu nhậy (High sensitive Troponin – hsTn) được sử dụng gần đây là xét nghiệm nền tảng cho chẩn đoán đau ngực cấp với giá trị tiên đoán âm rất cao, trong khoảng 95% đến 100% cho loại trừ tổn thương cơ tim cấp do NMCT cấp 2. Tuy nhiên, troponin tim tăng không chuyên biệt cho nguyên nhân sinh bệnh, có thể là hậu quả của NMCT cấp hoặc các tổn thương cơ tim khác không do NMCT cấp. Theo kết quả của các thử nghiệm lâm sàng đa trung tâm, giá tri tiên đoán dương của hsTn hạn chế, nằm trong khoảng 19% đến 83% 2. Biến đổi động học của hsTn cũng có hạn chế trong phân biệt NMCT cấp với các bệnh lý tim cấp không do mạch vành. Chụp mạch vành sớm thường được thực hiện ở nhóm bệnh nhân đau ngực có hsTn tăng để loại trừ chắc chắn NMCT cấp. Dữ liệu sổ bộ của Mỹ và châu Âu (ACTION Registry/National Cardiovascular Data Registry) cho thấy trong số các bệnh nhân NMCT cấp không ST chênh lên, hơn 70% được chụp mạch vành xâm nhập, chỉ 40% cần tái thông do hẹp mạch vành có ý nghĩa 3. Ngay cả khi thoả tiêu chuẩn chẩn đoán NMCT cấp, khoảng 5% – 20% các trường hợp này có kết quả chụp mạch vành không hẹp có ý nghĩa, được xếp vào nhóm NMCT không tắc nghẽn ĐM vành (MINOCA – Myocardial Infarction with Non-Obstructing Coronary Arteries) 4,5.
Nguyên nhân của đau ngực cấp có tăng troponin có thể chia ra làm 3 nhóm: nguyên nhân do ĐM vành dưới thượng mạc, nguyên nhân của cơ tim và các nguyên nhân ngoài tim. Các nghiên cứu đoàn hệ gần đây đã cho thấy tiên lượng của nhóm bệnh nhân này không tốt như chúng ta tưởng, với tỉ lệ tử vong sau 1 năm có thể lên đến 4.7% 6. Vì thế xác định và điều trị theo nguyên nhân sẽ giúp cải thiện tiên lượng cho nhóm bệnh này.
Cộng hưởng từ tim (CHTT) có thể xác định tổn thương do NMCT cấp, cũng như giúp phân biệt với nhiều nguyên nhân khác gây tổn thương cơ tim không do tắc nghẽn mạch vành.
II. NGUYÊN NHÂN VÀ KHẢ NĂNG CỦA CÁC KỸ THUẬT HÌNH ẢNH TRONG CHẨN ĐOÁN ĐAU NGỰC TĂNG TROPONIN VỚI MẠCH VÀNH KHÔNG TẮC NGHẼN
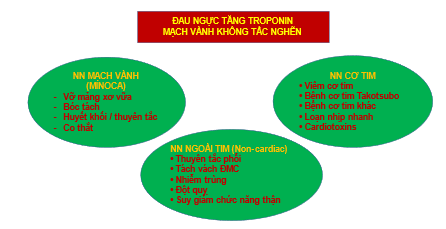
Sơ đồ 1. Ba nhóm nguyên nhân đau ngực cấp tăng troponin
Ba nhóm nguyên nhân gây tăng troponin ở bệnh nhân đau ngực cấp gồm nguyên nhân do động mạch vành dưới thượng mạc, nguyên nhân của cơ tim và các nguyên nhân ngoài tim.
1. Nguyên nhân từ mạch vành:
1.1 Bong mảng xơ vữa mạch vành
Bong mảng xơ vữa có thể chiếm tới 40% các trường hợp NMCT mạch vành không tắc nghẽn 7. Bong mảng xơ vữa (disruption) bao gồm vỡ, loét hoặc bào mòn mảng xơ vữa. Thành lập huyết khối tại chỗ bong, có thể kèm theo co thắt mạch vành là cơ chế gây NMCT. Chụp mạch vành sau đó không thấy tắc nghẽn đáng kể khả năng do tiêu huyết khối tự phát (spontaneous thrombolysis). Quá trình này hoạt động như một cơ chế nội sinh tự bảo vệ. Nếu trên lâm sàng nghi ngờ bong mảng xơ vữa, có thể sử dụng các kỹ thuật chẩn đoán hình ảnh trong lòng mạch vành có độ phân giải không gian cao như IVUS hoặc OCT để đánh giá chính xác sự mất nguyên vẹn của nắp xơ của mảng xơ vữa. Các bệnh nhân này cần được điều trị phòng ngừa thứ phát với statin và chống kết tập tiểu cầu.
1.2 Huyết khối thuyên tắc mạch vành
Nguồn gốc gây thuyên tắc có thể từ tim hoặc bên ngoài (thuyên tắc nghịch thường – paradoxical). Các nguyên nhân có thể bao gồm: hội chứng tăng đông bẩm sinh hoặc mắc phải (thiếu hụt protein C, protein S, hội chứng kháng phospholipid, yếu tố V Leiden, bệnh loạn sản tuỷ), các bệnh lý tim làm tăng nguy cơ tạo huyết khối trong tim (rung nhĩ, bệnh van tim), thuyên tắc do huyết khối và không phải huyết khối (nốt sùi, mảnh u, khí…). Vì vậy, các xét nghiệm xác định nguyên nhân tăng đông cần được thực hiện. IVUS hoặc OCT có thể hữu ích trong xác định thuyên tắc vành có thể không được đánh giá khi chụp mạch vành. Siêu âm giúp xác định huyết khối trong các buồng tim, huyết khối tĩnh mạch và shunt phải – trái (tồn tại lỗ bầu dục, thông liên nhĩ, dò mạch vành).
1.3 Tách vách mạch vành
Tách vách mạch vành tự phát (Spontaneous coronary artery dissection – SCAD) thường gặp ở phụ nữ trẻ không có yếu tố nguy cơ tim mạch. Các kỹ thuật hình ảnh trong lòng mạch vành tối quan trọng cho chẩn đoán SCAD.
1.4 Co thắt mạch vành
Co thắt ĐM vành dưới thượng mạc trong thời gian ngắn và đảo ngược được, gây cơn đau thắt ngực do co thắt mạch vành, xảy ra khi nghỉ, thường về đêm hoặc sáng sớm, ST chênh lên trên ECG trong cơn đau, troponin có thể tăng, đáp ứng với nitrate. Chẩn đoán có thể dùng nghiệm pháp khởi kích với ergonovine hoặc acetyl choline khi chụp mạch vành, gây hẹp ĐM vành dưới thượng mạc ≥75% kèm theo triệu chứng đau ngực và biến đổi ECG. Co thắt khu trú ở một đoạn ĐM vành chuyên biệt là thể thường gặp nhất, tuy nhiên co thắt có thể xảy ra ở nhiều đoạn mạch vành, trên nhiều nhánh mạch vành. Một nghiên cứu về OCT cho thấy co thắt mạch vành gây hội chứng vành cấp thường xảy ra trên nền mảng xơ vữa bị vỡ, bị bào mòn hoặc huyết khối trong thành so với cơn đau thắt ngực biến đổi do co thắt vành (variant angina) 8. Co thắt mạch vành gây hội chứng vành cấp có thể do tổn thương nội mạc (như mảng xơ vữa bị vỡ, bị bào mòn hoặc huyết khối trong thành) với hình thái tương tự như vỡ mảng xơ vữa nguy hiểm (vulnerable plaque), trong khi đó cơn đau thắt ngực biến đổi (variant angina) thường do tăng hoạt tính của cơ trơn trên nền nội mạc không bị tổn thương (không có mảng xơ vữa nguy hiểm, tăng sản nội mạc không có lõi lipid điển hình) 9.
2. Nguyên nhân từ cơ tim
2.1 Viêm cơ tim
Tác nhân gây viêm cơ tim có rất nhiều loại. Viêm cơ tim cấp do siêu vi, đáp ứng miễn dịch sau nhiễm siêu vi, lý giải cho tăng tín hiệu muộn phân bố dưới thượng mạc hoặc ổ thâm nhiễm khu trú, bảo tồn lớp cơ tim dưới nội mạc. Bên cạnh đó, viêm lớp cơ dưới thượng mạc có thể đi kèm viêm màng ngoài tim, gặp trong thể viêm màng ngoài tim – cơ tim. Các nguyên nhân gây viêm cơ tim khác gồm viêm cơ tim tăng eosinophil, sarcoidosis tim, viêm cơ tim trong bệnh tự miễn, dùng thuốc ức chế điểm kiểm soát miễn dịch (immune checkpoint inhibitors) trong điều trị ung thư.
CHTT có ưu thế nổi bật trong xác định các đặc tính của cơ tim bị viêm như phù nề, hoại tử mô cơ tim.
2.2 Bệnh cơ tim Takotsubo
Bệnh cơ tim Takotsubo, hay còn gọi là bệnh cơ tim gây ra do stress (stress-induced cardiomyopathy), có đặc điểm rối loạn chức năng tâm thu vùng của thất trái trong một thời gian ngắn, bệnh cảnh tương tự nhồi máu cơ tim cấp nhưng không có chứng cứ của tắc nghẽn mạch vành trên chụp mạch vành. Trong phần lớn các trường hợp, bất thường vận động vùng vượt quá sự chi phối của một động mạch vành dưới thượng mạc. Từ “takotsubo” là tên của một loại dụng cụ bẫy mực ở Nhật bản, có hình dạng tương tự với hình ảnh phình mỏm thất trái với giảm động hoặc vô động vùng giữa và mỏm, tăng động vùng đáy trong thể điển hình của bệnh này 10,11. Bệnh thường xảy ra ở phụ nữ sau mãn kinh, chiếm 89,9% theo số liệu của một nghiên cứu sổ bộ quốc tế 12. Có mối liên quan giữa bệnh với căng thẳng (stress) về tâm lý hoặc thể lực. Bệnh cũng ghi nhận xảy ra ngay sau khi dùng catecholamine liều cao, hoặc sau truyền dobutamine trong kỹ thuật siêu âm tim gắng sức dobutamine.
Cơ chế bệnh sinh của bệnh chưa được biết rõ. Chưa rõ tại sao bệnh tác động với tỉ lệ nổi trội trên phụ nữ sau mãn kinh, hoặc tại sao vùng giữa và mỏm thất trái bị ảnh hưởng. Giả thuyết về cơ chế bệnh sinh của bệnh bao gồm tăng catecholamine quá mức và co thắt mạch vành. Tăng catecholamine có thể gây rối loạn chức năng và co thắt vi mạch vành, gây ra tình trạng cơ tim choáng váng (stunning), hoặc gây độc cơ tim trực tiếp.
Tiêu chuẩn chẩn đoán bệnh theo Mayo Clinic đòi hỏi có đầy đủ cả 4 tiêu chuẩn: 1/ Rối loạn chức năng tâm thu thất trái (giảm động, vô động hoặc loạn động) tạm thời của các vùng giữa, có hay không kèm vùng mỏm thất trái (trên các kỹ thuật chẩn đoán hình ảnh không xâm nhập). Bất thường vận động vùng thuộc chi phối của hơn 1 nhánh mạch vành. Hiếm gặp trường hợp chỉ liên quan đến 1 vùng hoặc toàn bô thất trái. Thường có căng thẳng khởi kích, tuy nhiên không bắt buộc. 2/ Chụp mạch vành không có bệnh động mạch vành tắc nghẽn hoặc bằng chứng của vỡ mảng xơ vữa (mặc dù có thể có BĐMV tắc nghẽn trước đây ở một số ca, nhưng bất thường vận động vùng không thuộc vùg chi phối của động mạch vành tắc nghẽn) 3/ ECG có bất thường mới với ST chênh lên và / hoặc sóng T đảo) hoặc có tăng nhẹ troponin. 4/ Không bị viêm cơ tim hoặc u tuỷ thượng thận 11.
2.3 Bệnh cơ tim khác
Một nghiên cứu của Dastidar và cộng sự 13 trên 388 bệnh nhân đau ngực tăng troponin với động mạch vành không tắc nghẽn được làm CHTT, nhóm bệnh cơ tim khác có tỉ lệ tử vong cao nhất, kế đến là NMCT và viêm cơ tim. Trong các bệnh cơ tim, Takotsubo chiếm tỉ lệ cao nhất (43%), theo sau là bệnh cơ tim dãn (29%), bệnh cơ tim phì đại (18%), và bệnh cơ tim hạn chế (amyloidosis, 4%).
Hình ảnh tăng tín hiệu muộn với gadolinium (LGE) trên CHTT có thể giúp phân biệt một số bệnh cơ tim, tỉ lệ xác định được chẩn đoán loại bệnh cơ tim thay đổi trong khoảng 30% – 90% theo kết quả của một số nghiên cứu 13,14,15 . CT cũng có thể khảo sát hình thái của thất trái, một số nghiên cứu gần đây cho thấy cơ tim bắt thuốc cản quang iodine muộn (delayed iodine enhancement) trên CT tim có thể hữu ích do nó có mối tương quan với LGE trên CHTT 16.
3. Nguyên nhân ngoài tim:
Tăng troponin do nguyên nhân ngoài tim bao gồm thuyên tắc phổi, tách vách động mạch chủ, nhiễm trùng, đột quỵ, suy thận. Cơ chế tăng troponin có thể do tăng trở kháng mạch phổi gây tăng sức căng thành thất phải, do giảm oxy máu hậu quả của bất tương hợp thông khí – tưới máu, giảm tưới máu hậu quả của giảm cung lượng tim và giảm lưu lượng mạch vành. CT có thể xác định thuyên tắc phổi cấp với độ chính xác cao. Tách vách động mạch chủ gây tăng troponin do tách vách lan tới động mạch vành hoặc giảm tưới máu cơ tim gây tổn thương tế bào cơ tim. CT là tiêu chuẩn vàng cho chẩn đoán tách vách động mạch chủ do xác định rõ nắp nội -trung mạc (intimo-medial flap), lan rộng tới động mạch vành cũng như các nhánh của động mạch chủ. Nhiễm trùng, đột quỵ, suy thận giai đoạn cuối có thể gây NMCT thứ phát (type II) do tăng nhu cầu oxy cơ tim. Một phân tích tổng hợp trên 20 nghiên cứu thực hiện trên 3278 bệnh nhân nhiễm trùng cho thấy 43% có tăng troponin 17. Cơ chế gây rối loạn chức năng cơ tim trong nhiễm trùng được giả định là do thiếu máu cơ tim toàn bộ do suy hô hấp gây giảm oxy máu hệ thống, hoặc do tụt huyết áp.
Bảng 1 dưới đây tóm tắt các nguyên nhân đau ngực tăng troponin với động mạch vành không tắc nghẽn, cơ chế gây tăng troponin và kỹ thuật hình ảnh ưu thế cho chẩn đoán theo nguyên nhân.
Bảng 1. Các nguyên nhân, cơ chế đau ngực cấp tăng troponin và kỹ thuật chẩn đoán hình ảnh ưu thế
| Nguyên nhân | Cơ chế gây tổn thương cơ tim, phóng thích troponin | Kỹ thuật chẩn đoán |
| 1/ Nguyên nhân mạch vành | ||
| Bong mảng xơ vữa (vỡ, loét, bào mòn) | Giảm tưới máu cơ tim | • OCT/IVUS
|
| Thuyên tắc mạch vành | Giảm tưới máu cơ tim | • OCT/IVUS
• ICA |
| Bóc tách mạch vành | Giảm tưới máu cơ tim | • OCT/IVUS
• ICA • CT |
| Co thắt mạch vành | Giảm tưới máu cơ tim | • OCT/IVUS
• ICA with provocation test
|
| 2/ Nguyên nhân cơ tim | ||
| Viêm cơ tim hoặc bệnh cơ tim do viêm (inflammatory cardiomyopathy) | Tổn thương cơ tim do viêm | • CHTT
• PET (đặc biệt là cardiac sarcoidosis) |
| Bệnh cơ tim Takotsubo | . Cơ tim choáng váng (stunning)
. Co thắt nhiều mạch vành . Bong mảng xơ vữa |
CHTT |
| Bênh cơ tim phì đại | Xơ hoá mô kẽ hoặc giảm tưới máu | CHTT |
| Bênh cơ tim dãn | Quá tải / tăng sức căng thành thất trái | CHTT |
| Bênh cơ tim thâm nhiễm (infiltrative) | Tổn thương cơ tim do thâm nhiễm amyloid, sarcoid… | CHTT |
| 3/ Nguyên nhân ngoài tim | ||
| Thuyên tắc động mạch phổi | • Tổn thương cơ tim do quá tải / tăng sức căng thành thất phải
• Giảm oxy máu do bất tương hợp tưới máu – thông khí • Giảm tưới máu hậu quả của giảm cung lượng tim và giảm lưu lượng mạch vành. |
• CT
• V/Q scan |
| Tách vách động mạch chủ | . Tách vách lan tới động mạch vành hoặc giảm tưới máu | CT |
| Nhồi máu não | • Giảm tưới máu cơ tim sau đột quỵ (lưu ý tần suất bệnh động mạch vành tăng ở nhóm này) | • MRI não
• Myocardial SPECT • CHTT |
| Nhiễm trùng | . Thiếu máu cục bộ cơ tim do giảm oxy máu hệ thống hậu quả của suy hô hấp, tụt huyết áp hoặc rối loạn vi tuần hoàn | • Dấu ấn viêm trong huyết thanh
• Myocardial SPECT • CHTT |
III. CỘNG HƯỞNG TỪ TIM TRONG CHẨN ĐOÁN ĐAU NGỰC TĂNG TROPONIN VỚI MẠCH VÀNH KHÔNG TẮC NGHẼN
So với các kỹ thuật chẩn đoán hình ảnh không xâm nhập khác, bên cạnh việc đánh giá chính xác chức năng vùng và toàn bộ thất trái và thất phải, tưới máu cơ tim khi nghỉ và khi gắng sức, ưu thế nổi bật của CHTT là khảo sát các đặc tính bệnh lý của mô cơ tim như tình trạng phù cơ tim, xơ sẹo cơ tim và kiểu phân bố, thâm nhiễm cơ tim (amyloid, sắt…). Vì vậy CHTT đang nổi lên là một kỹ thuật ưu thế giúp phân biệt NMCT động mạch vành không tắc nghẽn (“true” MINOCA) với các nguyên nhân tổn thương cơ tim không do mạch vành.
Bảng 2 dưới đây tóm tắt các ưu thế và hạn chế của một số kỹ thuật chẩn đoán hình ảnh trong chẩn đoán nguyên nhân đau ngực cấp tăng troponin.
Bảng 2. So sánh các kỹ thuật chẩn đoán hình ảnh trong đau ngực cấp tăng troponin
| PHƯƠNG TIỆN | ƯU THẾ | HẠN CHẾ |
| SIÊU ÂM TIM | – Không phơi nhiễm tia X
– Khảo sát giải phẫu, chức năng |
– Phụ thuộc người làm
– Phụ thuộc cửa sổ siêu âm |
| CHTT | – Xác định hoặc loại trừ NMCT
– Đánh giá nhiều nguyên nhân do tổn thương cơ tim khác – Thông tin giúp phân tầng nguy cơ, tiên lượng |
– Tốn kém
– Thời gian thực hiện dài – Yêu cầu nín thở |
| CT MẠCH VÀNH – TIM | – Xác định hẹp mạch vành
– Có thể phát hiện bóc tách, huyết khối mạch vành (độ phân giải kém IVUS/OCT) – Có thể xác định một số nguyên nhân cơ tim như bệnh cơ tim , Takotsubo (kém CHTT) |
– Phơi nhiễm tia X
– Thuốc cản quang |
| CHỤP MẠCH VÀNH | – Xác định hẹp mạch vành
– Có thể phát hiện bóc tách, huyết khối mạch vành, co thắt mạch vành (với acetylcholine hoặc ergonovine) |
– Xâm nhập
– Tia X – Thuốc cản quang |
| IVUS / OCT | – Độ phân giải cao, phát hiện rất tốt vỡ mảng xơ vữa, huyết khối, thuyên tắc… | – Xâm nhập |
1. NMCT cấp động mạch vành không tắc nghẽn:
CHTT có thể được xem là kỹ thuật chẩn đoán then chốt cho các bệnh nhân NMCT với động mạch vành không tắc nghẽn 18. Sự hiện diện của bất thường vận động vùng theo phân bố mạch vành, kèm phù mô cơ tim, phân bố sẹo dưới nội mạc trên hình CHTT ở bệnh nhân đau ngực cấp kèm tăng hsTn có độ nhạy và độ chuyên biệt cao cho NMCT cấp 19. Cơ chế có thể gồm vỡ mảng xơ vữa, thành lập huyết khối mạch vành, thuyên tắc huyết khối, co thắt mạch vành, hoặc phối hợp các cơ chế này như đã trình bầy ở phần trên 18,20. Do hình ảnh động mạch vành bình thường hoặc không hẹp có ý nghĩa (< 50%) ở thời điểm chụp mạch vành, chẩn đoán NMCT cấp do động mạch vành tắc nghẽn không xác định được. Vì vậy, các điều trị dự phòng thứ phát quan trọng với statin, chống kết tâp tiểu cầu không được áp dụng. Mặc dù không giúp phân biệt được cơ chế của tổn thương thiếu máu cục bộ (ví dụ như do co thắt mach vành hay thuyên tắc mạch), CHTT giúp phân biệt tổn thương thiếu máu cục bộ cơ tim (MINOCA “thật”) với các tổn thương cơ tim không liên quan thiếu máu cục bộ cơ tim.
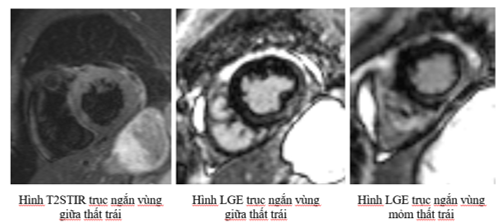
Hình 1. Hình ảnh CHTT của NMCT cấp với dộng mạch vành không tắc nghẽn trên bệnh nhân nam, 40 tuổi, có tiền căn sử dụng Cocaine, vào viện với triệu chứng đau ngực điển hình, động học men tim và hình ảnh ECG điển hình NMCT thành trước, chụp mạch vành bình thường. Hình ảnh LGE cho thấy có tăng tín hiệu muộn với gadolinium kiểu dưới nội mạc khoảng 50% bề dầy xuyên thành các vùng thuộc chi phối thông thường của LAD bao gồm vùng giữa và mỏm thành trước vách – thành trước, mỏm thành dưới vách và thành bên.
2. Viêm cơ tim:
Viêm cơ tim có thể có các đặc điểm rối loạn chức năng vùng không theo phân bố mạch vành, phù cơ tim và hoại tử cơ tim
Tiêu chuẩn chẩn đoán Lake Louise 2018 21 của viêm cơ bao gồm tiêu chuẩn chính và tiêu chuẩn phụ. Tiêu chuẩn chính gồm 2 tiêu chuẩn: 1/ ít nhất 1 tiêu chuẩn về T2, chứng tỏ có tình trạng phù cơ tim (tăng thời gian thư giãn T2 trên T2 mapping, hoặc tăng tín hiệu cơ tim trên hình T2-weighted), và 2/ có ít nhất 1 tiêu chuẩn về T1, chứng tỏ có tình trạng tổn thương cơ tim (tăng thời gian thư dãn T1, tăng thể tích khoang ngoại bào – extracellular volume, hoặc có tăng tín hiệu muộn với gadolinium phân bố kiểu giữa thành hoặc dưới thượng mạc). Có cả 2 tiêu chuẩn chính làm tăng độ chuyên biệt cho chẩn đoán viêm cơ tim so với chỉ có 1 tiêu chuẩn chính. Tiêu chuẩn chẩn đoán Lake Louise 2018 có thêm tiêu chuẩn hỗ trợ chẩn đoán, gồm: tràn dịch màng ngoài tim và bất thường vận động vùng.
Hình 2. Hình ảnh CHTT của viêm cơ tim cấp trên bệnh nhân nữ, 73 tuổi. Bệnh nhân nhập viện trong bệnh cảnh suy tim cấp sau tiêm vaccin covid mũi 4 vài ngày. Tiền căn có đặt 2 stent DES cách nhập viện 2 năm ở LAD 1, 2 – và diagonal 1. Hs troponin T tăng động học. ECG: ST chênh lên từ V2 đến V5 1 – 2 mm. Chụp mạch vành cho thấy 2 stent không tái hẹp, các nhánh RCA1,2 và PL hẹp 30-40%. Hình ảnh CHTT chụp sau đó có biểu hiện phù cơ tim lan toả trên hình T2STIR, tăng tín hiệu muộn phân bố giữa thành (midwall) vùng dưới vách và thành bên, dưới thượng mạc thành dưới.
3. Bệnh cơ tim Takotsubo
CHTT có thể hữu ích cho chẩn đoán và đánh giá bệnh cơ tim takotsbo, đặc biệt khi hình ảnh siêu âm tim không tối ưu hoặc có kèm bệnh mạch vành. CHTT cũng có thể cung cấp cá thông tin về hình ảnh giúp cho chẩn đoán phân biệt và xác định các biến chứng. Các đặc điểm mấu chốt của bệnh cơ tim takotsbo trên CHTT bao gồm 10:
- Thường không có vùng cơ tim tăng tín hiệu muộn với gadolinium. Trong khi đó, NMCT ghi nhận các vùng tăng tín hiệu muộn dưới nội mạc hoặc xuyên thành đậm độ cao ( lớn hơn 5 độ lệch chuẩn của trung bình tín hiệu cơ tim vùng bình thường). Hình ảnh tăng tín hiệu muộn cũng hữu ích trong phân biệt bệnh cơ tim takotsbo với viêm cơ tim với những mảng cơ tim tăng tín hiệu muộn dạng lốm đốm (patchy) phân bố ở giữa thành (midwall) hay dưới thượng mạc. Tuy vậy, khi áp dụng ngưỡng tăng tín hiệu muộn thấp hơn (lớn hơn 3 độ lệch chuẩn của trung bình tín hiệu cơ tim vùng bình thường), thỉnh thoảng ghi nhận có vùng tăng tín hiệu muộn trong bệnh cơ tim takotsbo 22, liên quan đến phù cơ tim, không do hoại tử cơ tim.
- Phù cơ tim thường thấy. Trong một nghiên cứu trên 207 bệnh nhân takotsubo, 81% trường hợp có phù cơ tim ở những vùng có rối loạn vận động 22. Tuy nhiên phù cơ tim cũng gặp trong NMCT cấp và viêm cơ tim.
- Có thể phát hiện huyết khối ở thất phải hoặc thất trái.
Thất phải cũng có thể bị ảnh hưởng trong bệnh cơ tim takotsbo biểu hiện bằng bất thường vận động thành.
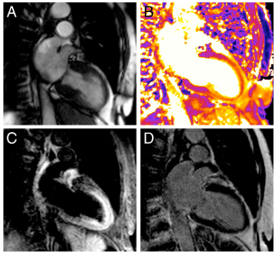
Hình 3. Hình ảnh CHTT bệnh cơ tim Takotsubo trên bệnh nhân nữ, 81 tuổi với tăng troponin và biến đổi ECG sau cơn động king toàn thể. CHTT được chụp sau đó 3 ngày. 4 hình đều chụp hình ảnh 2 buồng: A/ hình cine thì tâm thu với phình mỏm hình tròn. B/ hình T2 map tăng T2 mỏm thể hiện bằng màu cam. C/ hình T2STIR tăng tín hiệu cơ tim vùng mỏm. D/ hình LGE không ghi nhận vùng tăng tín hiệu muộn với gadolinium. (Nguồn: Wassmuth et al. Journal of Cardiovascular Magnetic Resonance 2013, 15:27).
4. Bệnh cơ tim khác:
Với các trường hợp đau ngực tăng troponin do bệnh cơ tim, CHTT có thể giúp xác định các loại bệnh cơ tim không do thiếu máu cục bộ chưa được chẩn đoán trước đây như bệnh cơ tim phì đại, bệnh cơ tim dãn, bệnh cơ tim thâm nhiễm (amyloidois, Anderson-Fabry’s, sarcoidosis, cơ tim quá tải sắt).
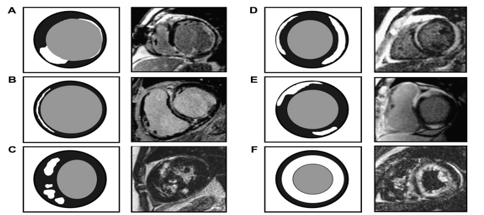
Hình 4. Các kiểu phân bố tăng tín hiệu muộn với gadolinium trong một số bệnh cơ tim. A/ Bệnh cơ tim thiếu máu cục bộ với sẹo nhồi máu dưới nội mạc 50% xuyên thành ở thành bên và nhồi máu xuyên thành ở thành dưới vách. B/ Bệnh cơ tim dãn vô căn: tăng tín hiệu muộn dạng giữa thành (midwall) vùng đáy vách. C/ Bệnh cơ tim phì đại: tăng tín hiệu muộn dạng đốm (patchy) vùng vách. D/ Viêm cơ tim tăng tín hiệu muộn dưới thượng mạc thành dưới bên và trước vách. E/ Sarcoidosis: vùng tăng tín hiệu đậm dưới thượng mạc. F/ Amyloidosis: tăng tín hiệu lan toả từ dưới nội mạc hướng đến dưới thượng mạc. (Nguồn: White JA, Patel MR. Cardiol Clin 2007 ( 25) 71–95)
Cũng cần lưu ý, một phân nhóm nhỏ các bệnh nhân đau ngực cấp kèm bất thường hsTn không phát hiện bất thường trên CHTT. HsTn tăng nhẹ có thể do vùng tổn thương cơ tim nhỏ hoặc do nguyên nhân khác (như mẫu máu bị tán huyết, tăng hsTn trong bệnh thận mạn…). Hình ảnh tăng tín hiệu muộn có thể phát hiện hoại tử cơ tim nhỏ nhất là 0.7g hoặc 0.4% khối cơ thất trái 19. Hoại tử cơ tim dưới mức này, CHTT không phát hiện được. Mặt khác, một số bệnh lý gây tổn thương cơ tim lan toả cũng không thấy biến đổi vùng trên hình ảnh CHTT, ví dụ tổn thương cơ tim với cấu trúc tim và mô cơ tim bình thường trong cơn loạn nhịp nhanh kéo dài, thuyên tắc phổi, đột quỵ, gắng sức nặng, viêm cơ vân. Tuy nhiên, troponin phóng thích trong những trường hợp này có thể không do tổn thương cơ tim thực sự, mà từ tương bào hoặc tăng tính thấm màng tế bào do stress 23.
VI. KẾT LUẬN
CHTT, với ưu thế nổi bật trong đánh giá các đặc tính của mô cơ tim, là kỹ thuật hũu ích trong xác định chẩn đoán nguyên nhân gây đau ngực tăng troponin với động mạch vành không tắc nghẽn, từ đó có chiến lược điều trị thích hợp theo nguyên nhân.
TÀI LIỆU THAM KHẢO
- National Hospital Ambulatory Medical Care Survey: 2017 Emergency Department Summary Tables. U.S. Department of Health and Human Services. Centers for Disease Control and Prevention. National Center for Health Statistics.
- Reichlin T, Hochholzer W, Bassetti S, et al. Early diagnosis of myocardial infarction with sensitive cardiac troponin assays. N Engl J Med 2009;361:858-67.
- McNamara RL, Chung SC, Jernberg T, et al. International comparisons of the management of patients with non-ST segment elevation acute myocardial infarction in the United Kingdom, Sweden, and the United States: The MINAP/NICOR, SWEDEHEART/RIKS-HIA, and ACTION Registry-GWTG/NCDR registries. Int J Cardiol 2014;175:240-7.
- Agewall S, Beltrame JF, Reynolds HR, et al. ESC working group position paper on myocardial infarction with non-obstructive coronary arteries. Eur Heart J 2017;38:143-53.
- Thygesen K, Alpert JS, Jaffe AS, et al. Fourth universal definition of myocardial infarction (2018). Circulation 2018;138:e618-51.
- Pasupathy S, Tavella R, Beltrame JF. Myocardial infarction with nonobstructive coronary arteries (MINOCA): the past, present, and future management. Circulation 2017;135:14901493.
- Reynolds HR, Srichai MB, Iqbal SN, Slater JN, Mancini GB, Feit F, et al. Mechanisms of myocardial infarction in women without angiographically obstructive coronary artery disease. Circulation 2011;124:1414-1425.
- Park HC, Shin JH, Jeong WK, Choi SI, Kim SG. Comparison of morphologic findings obtained by optical coherence tomography in acute coronary syndrome caused by vasospasm and chronic stable variant angina. Int J Cardiovasc Imaging 2015;31:229-237.
- Lerman A, Kwon TG, Lerman LO. Morphological characteristics of coronary arteries in patients with vasospastic angina: another form of atherosclerosis? JACC Cardiovasc Imaging 2015;8:1068-1070.
- Reeder GS, Prasad A. Clinical manifestations and diagnosis of stress (takotsubo) cardiomyopathy. Uptodate, last update Mar 31, 2022.
- Madhavan M, Rihal CS, Lerman A, Prasad A. Acute heart failure in apical ballooning syndrome (Tako Tsubo/stress cardiomyopathy): clinical correlates and Mayo clinic risk score. J Am Coll Cardiol 2011;57:1400-1401.
- Templin C, Ghadri JR, Diekmann J, et al. Clinical Features and Outcomes of Takotsubo (Stress) Cardiomyopathy. N Engl J Med. 2015;373(10):929.
- Dastidar AG, Baritussio A, De Garate E, Drobni Z, Biglino G, Singhal P, et al. Prognostic role of CMR and conventional risk factors in myocardial infarction with nonobstructed coronary arteries. JACC Cardiovasc Imaging 2019;12:1973-1982.
- Mahmoudi M, Harden S, Abid N, Peebles C, Nicholas Z, Jones T, et al. Troponin-positive chest pain with unobstructed coronary arteries: definitive differential diagnosis using cardiac MRI. Br J Radiol 2012;85:e461-e466.
- Monney PA, Sekhri N, Burchell T, Knight C, Davies C, Deaner A, et al. Acute myocarditis presenting as acute coronary syndrome: role of early cardiac magnetic resonance in its diagnosis. Heart 2011;97:1312-1318 .
- Lee HJ, Im DJ, Youn JC, Chang S, Suh YJ, Hong YJ, et al. Assessment of myocardial delayed enhancement with cardiac computed tomography in cardiomyopathies: a prospective comparison with delayed enhancement cardiac magnetic resonance imaging. Int J Cardiovasc Imaging 2017;33:577-584.
- Lim W, Qushmaq I, Devereaux PJ, Heels-Ansdell D, Lauzier F, Ismaila AS, et al. Elevated cardiac troponin measurements in critically ill patients. Arch Intern Med 2006;166:2446-2454.
- Song JK, Lee SJ, Kang DH, Cheong SS, Hong MK, Kim JJ, et al. Ergonovine echocardiography as a screening test for diagnosis of vasospastic angina before coronary angiography. J Am Coll Cardiol 1996;27:1156-1161.
- Dastidar AG, Baritussio A, De Garate E, Drobni Z, Biglino G, Singhal P, et al. rognostic role of CMR and conventional risk factors in myocardial infarction with nonobstructed coronary arteries. JACC Cardiovasc Imaging 2019;12:1973-1982.
- Yoo SM, Chun EJ, Lee HY, Min D, White CS. Computed tomography diagnosis of nonspecific acute chest pain in the emergency department: from typical acute coronary syndrome to various unusual mimics. J Thorac Imaging 2017;32:26-35.
- Ferreira VM, Schulz-Menger J, Holmvang G, et al. Cardiovascular Magnetic Resonance in Nonischemic Myocardial Inflammation Expert Recommendations. JACC 2018;72:3158 -76.
- Eitel I, von Knobelsdorff-Brenkenhoff F, Bernhardt P, et all. Clinical characteristics and cardiovascular magnetic resonance findings in stress (takotsubo) cardiomyopathy. JAMA. 2011 Jul;306(3):277-86.
- Agewall S, Giannitsis E, Jernberg T, Katus H. Troponin elevation in coronary vs. non-coronary disease. Eur Heart J 2011;32:404-11.







