1. Nguy cơ mắc các biến cố tim mạch là gì?
– Bệnh tim mạch cho đến hiện nay vẫn là gánh nặng sức khỏe chính yếu và là nguyên nhân gây tử vong hàng đầu trên toàn thế giới.
Báo cáo của Tổ chức y tế trong hội nghị tổ chức tại Geneva Thụy Sĩ vào năm 2002 đã nhấn mạnh đến tầm quan trọng của việc đánh giá toàn diện các yếu tố nguy cơ nhằm xác định toàn bộ nguy cơ phát triển bệnh tim mạch của từng bệnh nhân.1
Chủ nhiệm Bộ Môn Lão Khoa ĐHYD TP.HCM
Chủ tịch Hội Lão Khoa TP.HCM
1. Nguy cơ mắc các biến cố tim mạch là gì?
– Bệnh tim mạch cho đến hiện nay vẫn là gánh nặng sức khỏe chính yếu và là nguyên nhân gây tử vong hàng đầu trên toàn thế giới.
Báo cáo của Tổ chức y tế trong hội nghị tổ chức tại Geneva Thụy Sĩ vào năm 2002 đã nhấn mạnh đến tầm quan trọng của việc đánh giá toàn diện các yếu tố nguy cơ nhằm xác định toàn bộ nguy cơ phát triển bệnh tim mạch của từng bệnh nhân.1
Hàng năm có 32 triệu người bị biến cố mạch vành và đột quỵ, tuy nhiên đó mới chỉ là phần nổi của tảng băng bệnh lý tim mạch. Hàng triệu người có nguy cơ bệnh tim mạch vẫn đang “ngủ yên”, chưa được phát hiện hay không có cơ hội tiếp cận với chăm sóc y tế. Và đó mới thực sự là gánh nặng chính yếu. Đánh giá nguy cơ tim mạch vẫn là bước then chốt để xây dựng chiến lược và đặt ra mục tiêu điều trị thích hợp.1
– Tiến trình bệnh lý tim mạch2 dẫn đến suy tim, bệnh tim giai đoạn cuối và cuối cùng là tử vong được khởi đầu bằng các yếu tố nguy cơ nền tảng như tăng huyết áp, đái tháo đường, rối loạn lipid máu và hút thuốc lá… (Hình 1)
– Rối loạn lipit máu là tiền đề của tiến trình hình thành xơ vữa động mạch trong đó có động mạch vành, thường xảy ra rất sớm và sẽ dẫn đến thiếu máu cơ tim cục bộ. Biểu hiện lâm sàng của thiếu máu cơ tim cục bộ thường gặp ở người trung niên và cao tuổi. Theo thời gian, mảng xơ vữa nứt vỡ, dẫn đến sự hình thành huyết khối, dòng máu trong động mạch vành bị tắc sẽ dẫn đến nhồi máu cơ tim, có thể diễn tiến rầm rộ đưa đến tử vong một cách nhanh chóng, đó cũng chính là lý do tại sao nhiều người ngay khi phát hiện mình bị xơ vữa động mạch cũng chính là lúc nhận được kết cục lâm sàng không mong muốn.
– Rối loạn nhịp tim và tổn thương cơ tim nặng là những nguyên nhân làm tăng cao tỉ lệ tử vong sau nhồi máu cơ tim. Nếu bệnh nhân vẫn còn sống sót sau giai đoạn nguy cấp của nhồi máu cơ tim, tiếp tục sẽ có hiện tượng tái cấu trúc cơ tim sau nhồi máu dẫn đến giãn tâm thất, suy tim, cuối cùng là bệnh tim giai đoạn cuối và tử vong. Như vậy, một khi biến chứng của xơ vữa động mạch xảy ra, kết cục lâm sàng của bệnh nhân cũng chỉ đi về một chiều hướng, đó là tuân theo tiến trình bệnh lý tim mạch đã được xác định.
– Vì vậy khi tiếp cận với bệnh nhân trong thực hành lâm sàng, người thầy thuốc cần phải xác định cụ thể bệnh nhân có bao nhiêu yếu tố nguy cơ tim mạch nhằm thiết lập một chiến lược điều trị phòng ngừa, bảo vệ bệnh nhân trước các biến cố tim mạch đó (đau thắt ngực, nhồi máu cơ tim, suy tim, bệnh tim giai đoạn cuối và tử vong).
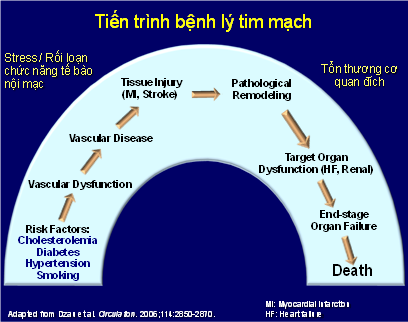
Hình 1: Tiến trình bệnh lý tim mạch
2. Mục tiêu LDL – C cần đạt để làm giảm thiểu biến cố tim mạch là bao nhiêu?
– Chiến lược điều trị kiểm soát LDL-C đã được thống nhất và tiêu chuẩn hóa qua các khuyến cáo từ các hiệp hội uy tín trên thế giới mà NCEP ATP là khuyến cáo được sử dụng nhiều nhất. Được cập nhật vào năm 2004, NCEP ATP-III hiện là khuyến cáo đang được ứng dụng rộng rãi trên thực hành lâm sàng. Khuyến cáo này đã phân tầng nguy cơ điều trị và đưa ra mục tiêu điều trị cho các thông số lipid máu. Theo NCEP ATP3, thái độ điều trị tùy thuộc vào sự tiên đoán nguy cơ bệnh tim mạch, tức là theo mức độ nguy cơ cao hay thấp.3 (hình 2).
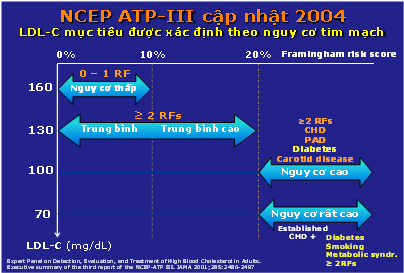
Hình 2: Phân tầng nguy cơ và mục tiêu điều trị NCEP ATP-III
– Nhìn lại tiến trình hình thành và phát triển các khuyến cáo điều trị, rõ ràng là việc điều trị được đề ra ngày một tích cực hơn, mục tiêu rõ ràng và chặt chẽ hơn. Từ đó cũng cho thấy được nhu cầu thực sự của những người làm lâm sàng trong việc chọn lựa một phương pháp điều trị thích hợp, an toàn và hiệu quả. Các khuyến cáo điều trị này được cập nhật và bổ sung dựa trên những bằng chứng mạnh mẽ từ các nghiên cứu lâm sàng và đã đi đến kết luận là kiểm soát hiệu quả LDL-C bằng statin là một bước then chốt giúp giảm các biến cố tim mạch. Vì vậy đạt được mục tiêu điều trị đề ra từ các khuyến cáo là rất quan trọng trong việc cải thiện dự hậu lâm sàng. (hình 3).
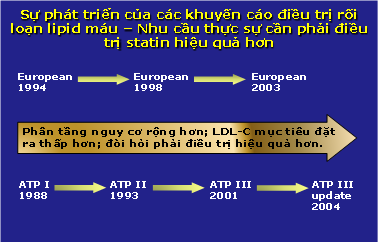
Hình 3: Sự phát triển của các khuyến cáo điều trị RLLM
– CTT meta-analysis được thực hiện lần đầu tiên vào năm 2005 và lần thứ hai vào năm 2010 gồm 26 thử nghiệm lâm sàng với trên 170000 bệnh nhân, đã chứng minh rằng giảm được 1mmol/l LDL-C sẽ làm giảm 23% biến cố mạch vành và 21% các biến cố tim mạch chính. CTT meta-analysis cũng đã cung cấp thêm bằng chứng ủng hộ cho quan điểm điều trị “càng thấp, càng tốt” đối với thông số LDL-C. Và quan trọng nhất là, CTT cũng đã khẳng định hiệu quả cao của statin trong việc giảm LDL-C xuống thấp đồng thời cũng cho thấy tính an toàn cao ngay cả với các statin có hoạt tính mạnh hoặc sử dụng statin ở liều cao (như rosuvastatin, atorvastatin).7 (hình 4).
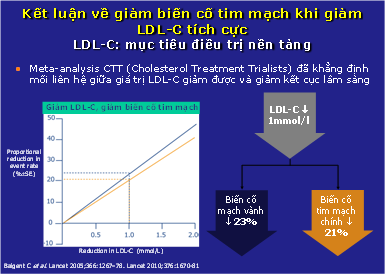
Hình 4: CTT meta-analysis
– Nhiều nghiên cứu lâm sàng lớn đã chứng minh sử dụng statin làm giảm cholesterol càng thấp càng làm giảm bớt biến cố tim mạch. Nghiên cứu HPS cung cấp bằng chứng rõ rệt khi cho thấy đạt được mục tiêu LDL < 100mg/dl theo NCEP ATP-III thì biến cố tim mạch xảy ra thấp nhất.4,5 (hình 5).

Hình 5: NCEP ATP-III và mục tiêu LDL-C
– Nghiên cứu TNT đã chứng minh rằng nhóm bệnh nhân được điều trị tích cực hơn với statin liều cao (atorvastatin 80 mg so với 10mg) trong thời gian 5 năm, đưa được LDL-C về đến mức 75mg/dL đã giúp giảm được biến cố tim mạch nhiều hơn so với nhóm bệnh nhân sử dụng statin liều thấp. Phân tích Kaplan-Meier (biểu đồ 2) cho thấy nhóm statin liều cao giảm 22% biến cố tim mạch so với nhóm statin liều thấp (mặc dù nhóm statin liều thấp đã giảm hơn so với nhóm chứng là 10,9%).6 (hình 6).
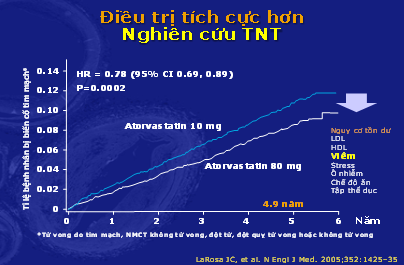
Hình 6: Nghiên cứu TNT
– Và khi việc điều trị đạt được các mục tiêu chính như huyết áp về bình thường, LDL £ 100mg/dl, không có đái tháo đường, không hút thuốc lá, liệu chúng ta còn có yếu tố nguy cơ nào cần kiểm soát thêm không để làm giảm hơn nữa biến cố tim mạch (yếu tố nguy cơ tồn dư: residual risk). Những yếu tố nguy cơ tồn dư hiện nay đang được các hiệp hội xem xét và thảo luận trước khi đi đến đồng thuận, trong số đó, các yếu tố như tiền sử gia đình, hội chứng chuyển hóa, triglyceride và đặc biệt là yếu tố viêm đang là những yếu tố ngày càng được chứng minh khả năng tiên đoán mạnh và độc lập cho nguy cơ bệnh tim mạch.
3. Yếu tố viêm giữ vai trò quan trọng ngay ở người khỏe mạnh có LDL-C ở mức thấp
– Ngày nay, chúng ta đã biết CRP (c-reactive protein) giữ vai trò rất quan trọng trong sự hình thành và phát triển bệnh mạch vành và xuất hiện các biến cố mạch vành. Yếu tố viêm giữ vai trò chính trong tất cả các giai đoạn mảng xơ vữa, ngay giai đoạn sớm hình thành, đến giai đoạn mảng xơ vữa phát triển và ngay cả lúc mảng xơ vữa bị vỡ và gây tắc nghẽn dòng chảy trong động mạch vành. Quá trình viêm này hoàn toàn có thể phát hiện được bằng xét nghiệm hsCRP (high sensitivity C – Reactive Protein)
– Nghiên cứu The Women’s health dựa theo thang điểm nguy cơ Framingham với các mức LDL – C khác nhau từ thấp đến cao cho thấy CRP là yếu tố nguy cơ mạnh mẽ và độc lập với LCL – C. Ví dụ ở biểu đồ 3 cho thấy bệnh nhân có CRP > 3mg/l và LCL – C < 130 mg/dl có nguy cơ tim mạch cao hơn bệnh nhân có CRP<1mg/l và LDL-C>160mg/dl. Ở biểu đồ 3 cũng cho thấy những bệnh nhân được phân cùng nhóm nguy cơ mỗi 10 năm theo thang điểm Framingham nhưng có kèm CRP cao hơn thì đều gia tăng hơn hẳn nguy cơ biến cố tim mạch.8 (hình 7).
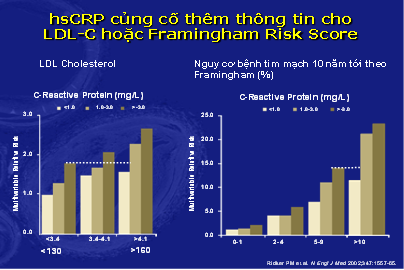
Hình 7: hsCRP
– Nghiên cứu AFCAPS/TexCAPS (Air Force/Texas Coronary Atherosclerosis Prevention Study) là nghiên cứu phòng ngừa tiên phát đầu tiên trên 6.650 người khỏe mạnh tuổi trung niên – cao tuổi, có LDL-C trung bình và HDL-C dưới mức trung bình. Nghiên cứu bệnh chứng, ngẫu nghiên, mù đôi này cho thấy lovastatin 20 đến 40 mg ngày phòng ngừa hiệu quả bệnh mạch vành và dung nạp tốt, không làm tăng men gan, không làm tăng CPK, cũng không làm gia tăng nguy cơ tử vong do các nguyên nhân khác ngoài tim mạch hoặc ung thư.9 (hình 8).
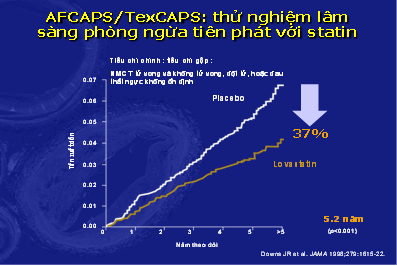
Hình 8: AFCAPS/TexCAPS
Phân tích post – hoc (ngay sau khi nghiên cứu đã kết thúc)10 trên phân nhóm bệnh nhân có LDL thấp kèm với hsCRP thấp cho thấy không có lợi ích lâm sàng khi điều trị với statin. Ngược lại nhóm bệnh nhân có có LDL thấp kèm với hsCRP cao thì điều trị với statin làm giảm có ý nghĩa các biến cố mạch máu. Tuy nhiên đây là phân tích không được đặt ra ngay từ trước khi khởi đầu nghiên cứu (hình 9). Vì vậy chúng ta cần một nghiên cứu đủ lớn, ngẫu nhiên để kiểm chứng giả thuyết này. Và nghiên cứu JUPITER đã kiểm chứng được điều đó.
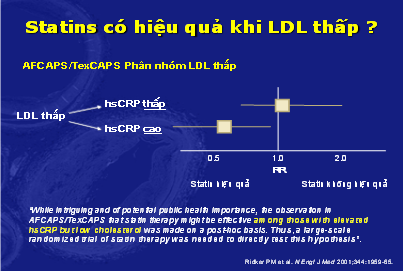
Hình 9: Statin có hiệu quả khi LDL-C thấp
4. Chúng ta cần bảo vệ ai và lúc nào?
– Gần 50% số bệnh nhân nhập viện lần đầu tiên trong đời vì nhồi máu cơ tim hoặc các biến cố tim mạch khác là những bệnh nhân trước đó gần như hoàn toàn khỏe mạnh. Ngay tại thời điểm họ bị nhồi máu cơ tim cũng chính là lúc họ biết mình đã bị xơ vữa động mạch trong nhiều năm mà không hề hay biết. Số lượng bệnh nhân này thực sự lớn và thực sự rất quan trọng vì đều là những người đang đóng góp cho xã hội. Điều đó đặt ra cho những người làm lâm sàng một trách nhiệm là cần phải bảo vệ những người này khỏi các biến cố tim mạch. Nhưng làm sao để phát hiện ra họ và bảo vệ họ như thế nào là một vấn đề. Phát hiện từ phân tích post hoc của nghiên cứu AFCAPS/TexCAPS là statin có khả năng mang lại lợi ích lâm sàng cho những đối tượng có LDL-C thấp nhưng hsCRP cao, các đối tượng này cũng chính là những đối tượng cần được bảo vệ vừa mới được đề cập. Trên cơ sở lý luận đó, nghiên cứu JUPITER đã ra đời nhằm minh chứng hiệu quả điều trị của rosuvastatin trên những đối tượng này, điều mà AFCAPS/TexCAPS chưa trả lời được. Những đối tượng được tuyển chọn vào nghiên cứu là nam giới bằng hoặc lớn hơn 50 tuổi, nữ giới bằng hoặc lớn hơn 60 tuổi, không có bệnh sử mắc bệnh mạch vành, có LDL-C dưới 130mg/dl và hsCRP bằng hoặc lớn hơn 2mg/l. Các đối tượng được tuyển chọn này sẽ được cho sử dụng rosuvastatin 20mg/ngày trong thời gian 5 năm nhằm đánh giá xem liệu rosuvastatin có phòng ngừa được những biến cố tim mạch xuất hiện lần đầu tiên (tiên phát) hay không, các biến cố đó có thể là chết do bệnh tim mạch, nhồi máu cơ tim không tử vong, đột quỵ không tử vong, đau thắt ngực không ổn định, hoặc phải can thiệp tái thông động mạch.11
– Với 89.890 đối tượng được sàng lọc, và sau cùng có 17.802 bệnh nhân ở 26 quốc gia trên toàn thế giới được chính thức tuyển chọn vào nghiên cứu, JUPITER là một thử nghiệm lâm sàng ngẫu nhiên, bệnh chứng lớn nhất của statin từ trước đến giờ. Kết quả nghiên cứu cho thấy điều trị với rosuvastatin làm giảm 44% biến cố tim mạch tiên phát so với không điều trị rosuvastatin.11 (Hình 10)
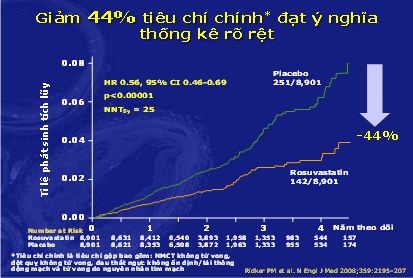
Hình 10: Kết quả JUPITER trên tiêu chí chính
– Điểm lưu ý trong nghiên cứu JUPITER là giá trị P có ý nghĩa rất mạnh (P<0,00001) với khoảng tin cậy 95% rất hẹp ( 0,46 – 0,69) và khi tính về số lượng người cần phải điều trị để ngừa được một biến cố (NNT: Number Needed to Treat) trong 5 năm chỉ có 25 người, một con số nhỏ hơn nhiều khi sử dụng statin để điều trị phòng ngừa tiên phát ở bệnh nhân có rối loạn lipit máu.11 (hình 10)
– Hình ảnh của nghiên cứu JUPITER khiến người ta dễ liên tưởng đến nghiên cứu HOPE12 công bố vào năm 2000 (nghiên cứu đánh giá hiệu quả của ramipril trên dự hậu lâm sàng). Mục tiêu và đối tượng của JUPITER và HOPE hoàn toàn khác nhau, nhưng cái cách biểu hiện kết quả của 2 nghiên cứu này lại khá giống nhau. Cái giống nhau đó chính là JUPITER chứng minh được khả năng làm giảm một loạt nhiều biến cố tim mạch11 (hình 11) và các biến cố này đều được cải thiện gần 50% khả năng xuất hiện khi điều trị bằng rosuvastatin. Đối với các nghiên cứu về phòng ngừa tiên phát của statin cho đến thời điểm hiện nay, JUPITER là nghiên cứu đạt được kết quả ưu thế hơn cả khi chứng minh được khả năng giảm mạnh LDL-C đạt mức mục tiêu NCEP ATP-III, song hành với việc giảm hsCRP, từ đó dẫn đến khả năng giảm kết cục lâm sàng. Vì vậy, một câu hỏi được đặt ra là liệu JUPITER có làm thay đổi mô hình chăm sóc sức khỏe ở các đối tượng khỏe mạnh cần được bảo vệ tốt hơn giống như HOPE đã từng làm thay đổi cách chăm sóc bệnh nhân đã mắc bệnh tim mạch. Nghi vấn này hy vọng sẽ được trả lời trong thời gian tới khi mà ủy ban NCEP ATP đang trong giai đoạn thảo luận để chuẩn bị ban hành phiên bản ATP-IV được chờ đợi trong nhiều năm qua.
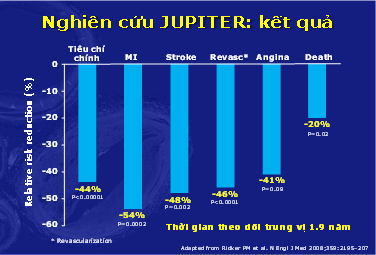
Hình 11: JUPITER kết quả
5. Mức độ an toàn và dung nạp của rosuvastatin khi điều trị lâu dài nhằm bảo vệ biến cố tim mạch ở những người chưa bệnh tim mạch này thì như thế nào?
– Đây là câu hỏi quan trọng mà thầy thuốc và bệnh nhân đều quan tâm. Thuốc không chỉ hiệu quả mà cần phải dung nạp tốt và ít tác dụng phụ khi so với giả được, nhất là sử dụng cho người vẻ ngoài khỏe mạnh.
– Trong JUPITER, rosuvastatin 20mg dung nạp tốt trong suốt quá trình nghiên cứu, không có sự khác nhau có ý nghĩa giữa 2 nhóm về các triệu chứng như yếu cơ, ung thư mới hoặc các rối loạn về huyết học, dạ dày ruột và hệ thống gan thận. Có 1 trường hợp ly giải cơ vân xuất hiện ở nhóm điều trị sau khi nghiên cứu đã kết thúc. Trường hợp này xảy ra ở bệnh nhân 90 tuổi đang sốt siêu vi, viêm phổi và có tổn thương cơ do chấn thương. Đái tháo đường mới mắc ghi nhận nhiều hơn ở nhóm điều trị (p=0,01). Tuy nhiên, khi xét đường huyết đói giữa 2 nhóm (98 vs 98 mg/dL; p=0,12) hoặc đường niệu mới xuất hiện (36 vs 32, p=0,64) thì sự khác nhau không đạt ý nghĩa thống kê. Mặc dù vậy, nghiên cứu vẫn ghi nhận có sự khác nhau nhỏ về HbA1C (5,9 %vs 5,8%, p< 0,001). Khác nhau 0,1% tuy có ý nghĩa thống kê nhưng thực tế lại không có ý nghĩa trên lâm sàng.11 (hình 12)
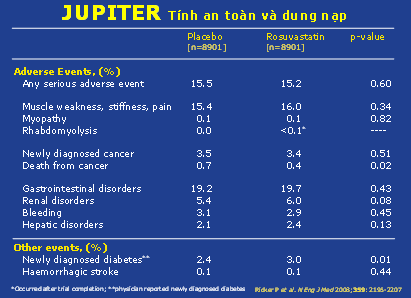
Hình 12: tính an toàn và dung nạp
6. Kết luận
Đánh giá nguy cơ tim mạch là bước then chốt để xây dựng chiến lược và đặt ra mục tiêu điều trị thích hợp. Đạt được mục tiêu điều trị đề ra theo các khuyến cáo là điều kiện tiên quyết dẫn đến sự thành công trong việc cải thiện kết cục lâm sàng.
Trong rối loạn lipit máu, LDL-C là mục tiêu nền tảng. CTT meta-analysis đã chứng minh được mối liên hệ giữa giảm LDL-C hiệu quả và an toàn bằng statin với giảm biến cố lâm sàng.
Vai trò và mức độ tin cậy trong tiên đoán nguy cơ tim mạch độc lập của yếu tố viêm hsCRP đã dần được sáng tỏ. Và rõ ràng là yếu tố viêm đã giúp phát hiện ra những đối tượng cũng cần được bảo vệ mà trên lâm sàng có thể bỏ sót vì tưởng chừng là nguy cơ thấp, thể hiện qua nghiên cứu JUPITER.
JUPITER đã chứng minh được hiệu quả của rosuvastatin trong việc cải thiện đáng kể dự hậu lâm sàng, bảo vệ và phòng ngừa biến cố tim mạch không chỉ ở những bệnh nhân có nguy cơ tim mạch mà còn trên cả những người gần như khỏe mạnh.
Theo kết quả nghiên cứu JUPITER, rosuvastatin được chỉ định giảm biến cố tim mạch ở những người trung niên và cao tuổi (nữ ³ 60, nam ³ 50) chưa có chứng cứ lâm sàng về bệnh tim mạch, có ít nhất một yếu tố nguy cơ tim mạch như tăng huyết áp, HDL-C thấp, hút thuốc lá, tiền sử gia đình bệnh mạch vành sớm, bất chấp mức độ LDL-C là bao nhiêu (kể cả thấp) kèm với hsCRP ³ 2mg/l. Đối với những người này, điều trị rosuvastatin làm giảm 44% các biến cố tim mạch chính, và hiệu quả bảo vệ đạt được khi điều trị 25 trường hợp sẽ giảm được 1 trường hợp bị các biến cố tim mạch.
Tài liệu tham khảo:
1. World Health Organization. Integrated management of cardiovascular risk – report of a WHO meeting, Geneva, 9-12th July 2002. Available at http://whqlibdoc.who.int/publications/9241562242.pdf
2. Dzau et al. The cardiovascular disease continuum validated: Clinical evidence of improved patient outcomes: Part I: Pathophysiology and clinical trial evidence. Circulation. 2006;114:2850-2870
3. Expert Panel on Detection, Evaluation, and Treatment of High Blood Cholesterol in Adults. Executive summary of the third report of the NCEP-ATP III. JAMA 2001;285:2486-2497
4. Kastelein JJ. The future of best practice. Atherosclerosis 1999;143(Suppl 1):S17-S21
5. Collins R et al. MRC/BHF Heart Protection Study of cholesterol lowering with simvastatin in 20,536 high-risk individuals: a randomised placebo-controlled trial. Lancet 2002; 360(9374):7-22.
6. LaRosa JC, et al. Intensive lipid lowering with atorvastatin in patients with stable coronary disease. N Engl J Med. 2005;352:1425-35
7. Baigent C. Et al. Efficacy and safety of more intensive lowering of LDL-cholesterol: a meta-analysis of data from 170,000 participants in 26 randomized trials. Lancet 2010;376:1670-81
8. Ridker PM et al. Comparison of C-reactive protein and low-density lipoprotein cholesterol levels in the prediction of first cardiovascular events. N Engl J Med 2002;347:1557-65.
9. Downs JR et al. Primary prevention of acute coronary events with lovastatin in men and women with average cholesterol levels: results of AFCAPS/TexCAPS. JAMA 1998;279:1615-22.
10. Ridker PM et al, for the Airforce/Texas Coronary Atherosclerosis Prevention Study Investigators. Measurement of C-reactive protein for the targeting of statin therapy in the primary prevention of acute coronary events. N Engl J Med 2001;344:1959-65.
11. Ridker PM et al, for the JUPITER Study Group. Rosuvastatin to prevent vascular events in men and women with elevated C-reactive protein. N Engl J Med 2008;359:2195-207.
12. Yusuf S. et al. Effects of an angiotensin-converting enzyme inhibitor, Ramipril, on cardiovascular events in high-risk patients. N Engl J Med 2000;342:145-53.







