I. TÓM TẮT BÁO CÁO CỦA ACCF/SCAI/STS/AATS/AHA/ASNC/HFSA/SCCT 2012 VỀ TIÊU CHUẨN SỬ DỤNG THÍCH HỢP CHO TÁI THÔNG MẠCH VÀNH (Appropriate Use Criteria (AUC) for Coronary Revascularization):
– Hội trường môn tim mạch Mỹ (ACC) cộng tác cùng hội chụp và can thiệp tim mạch (SCAI), hội phẫu thuật lồng ngực (STS),
hiệp hội phẫu thuật lồng ngực Mỹ (AATS) và các hội khác vào năm 2009 đã phát triển và xuất bản tiêu chuẩn sử dụng thích hợp (AUC) cho các tình huống lâm sàng trong tái thông mạch vành. Bài báo cáo này cập nhật những tiêu chuẩn sử dụng thích hợp (AUC) cho tái thông mạch vành phiên bản đầu tiên năm 2009.
– Tần suất bệnh mạch vành (BMV) ngày càng gia tăng cùng với những tiến bộ không ngừng về phẫu thuật, kỹ thuật can thiệp qua da và điều trị nội khoa cũng như chi phí cao cho điều trị tái thông luôn được quan tâm đối với việc sử dụng một cách thích hợp liệu pháp tái thông mạch vành. Bác sỹ lâm sàng, những người chi trả kinh phí (payers) và bệnh nhân luôn được xem xét trong những đề cập từ lợi ích đặc biệt của liệu pháp tái thông. Tái thông mạch không thích hợp có thể làm tổn hại bệnh nhân và làm tăng chi phí không mong muốn cho hệ thống y tế, trong khi đó tái thông thích hợp có thể làm cải thiện kết cục lâm sàng của bệnh nhân.
– Chỉ định tái thông mạch vành được phát triển dựa trên sự xem xét của những yếu tố thường gặp sau:
- Biểu hiện lâm sàng ( hội chứng mạch vành cấp, đau thắt ngực ổn định..)
- Độ nặng của đau thắt ngực (không triệu chứng, CCS I, II, III hoặc IV)
- Mức độ điều trị nội khoa
- Độ rộng của vùng thiếu máu cục bộ trên test không xâm nhập và sự hiện diện hay vắng mặt của những yếu tố tiên lượng khác như suy tim, suy giảm chức năng thất trái hoặc đái tháo đường
- Độ rộng về mặt giải phẫu của bệnh lý (1, 2, 3 nhánh, có hay không bệnh của LAD đoạn gần hoặc động mạch vành chính trái (left main coronary))
– Những tình huống lâm sàng được đề cập bao gồm cả giải phẫu mạch vành mà điều này được tập trung nhiều trong y văn trước đây về tái thông mạch vành. Tuy nhiên, nhóm biên soạn khuyến cáo này nhận thấy rằng, trong việc chăm sóc bệnh nhân hằng ngày, tình trạng triệu chứng, gánh nặng của thiếu máu cục bộ (ischemic burden) và mức độ của điều trị nội khoa thường đóng vai trò quan trong cho việc quyết định, ngay cả trước khi giải phẫu mạch vành được xác định bằng chụp mạch vành. Điều quan trọng cần chú ý là những chỉ định được đề cập trong bài tập trung trên việc tái thông mạch, can thiệp qua da hoặc phẫu thuật chứ không nói đến chụp mạch vành để chẩn đoán.
– Tái thông mạch vành là thích hợp khi lợi ích mong đợi liên quan đến sống còn hoặc những kết cục về sức khỏe như triệu chứng, tình trạng chức năng và/hoặc chất lượng cuộc sống vượt xa những kết quả không mong muốn lượng định trước thủ thuật.
(Nguồn: J Am Coll Cardiol, 2012; 59:857-881)
II. TÓM TẮT NGHIÊN CỨU VỀ NỒNG ĐỘ K+ HUYẾT THANH VÀ TỬ SUẤT TRONG NHỒI MÁU CƠ TIM CẤP
Bối cảnh: các khuyến cáo hiện tại trong thực hành lâm sàng đã chỉ dẫn nên duy trì nồng độ K+ huyết thanh trong khoảng 4-5 mEq/L ở những bệnh nhân bị nhồi máu cơ tim (NMCT) cấp. Các khuyến cáo này chỉ dựa trên những nghiên cứu nhỏ mà những nghiên cứu này chỉ đề cập đến mối liên quan giữa nồng độ K+ huyết thanh với rối loạn nhịp thất chứ chưa đánh giá trên tiêu chí tử vong, vả lại chúng được thực hiện trong kỷ nguyên chưa có tái tưới máu và thuốc ức chế β là những điều trị đã góp phần cải thiện tử vong ở bệnh nhân NMCT cấp. Hiện tại vẫn còn thiếu những nghiên cứu kiểm định mối liên quan giữa nồng độ K+ huyết thanh và tử vong ở bệnh nhân NMCT cấp.
Mục tiêu nghiên cứu: xác định mối liên quan giữa nồng độ K+ huyết thanh và tử vong trong bệnh viện ở bệnh nhân NMCT cấp trong kỷ nguyên thuốc ức chế β và tái tưới máu.
Thiết kế và đối tượng: đây là nghiên cứu đoàn hệ hồi cứu, sử dụng dữ liệu từ Cerner Health Fact, bao gồm 38689 bệnh nhân bị NMCT cấp được xác định bằng dấu ấn sinh học được nhập vào 67 bệnh viện tại Mỹ trong thời gian từ 1.1.2000 đến 31.12.2008. Tất cả bệnh nhân đều có đo lường nồng độ K+ huyết thanh trong viện và được phân loại dựa vào nồng độ K+ huyết thanh trung bình sau nhập viện (mean posadmission serum potassium level) thành < 3.0, 3.0-3.5, 3.5-4.0, 4.0-4.5, 4.5-5.0, 5.0-5.5, ≥ 5.5 mEq/L. Hồi quy logistic có thứ tự (Hierarchical logistic regression) được sử dụng để xác định mối liên quan giữa nồng độ K+ huyết thanh và kết cục sau khi hiệu chỉnh cho những yếu tố về bệnh nhân và yếu tố về cấp độ giữa các bệnh viện.
Đo lường kết cục chính: là tử vong trong viện do mọi nguyên nhân và tiêu chí gộp của rung thất hoặc ngưng tim.
Kết quả: mối liên quan giữa nồng độ K+ huyết thanh trung bình sau nhập viện và tử vong trong viện ngay cả sau khi hiệu chỉnh bằng phân tích đa biến cho thấy đường biểu diễn có dạng hình chữ U. So sánh với nhóm tham khảo có nồng độ K+ huyết thanh trung bình sau nhập viện 3.5-4.0 mEq/L (tử vong 4.8%, KTC 95%: 4.4%-5.2%), tử vong ở nhóm có nồng độ K+ huyết thanh trung bình sau nhập viện 4.0-4.5 mEq/L là 5%, KTC 95%: 4.7%-5.3% và OR hiệu chỉnh bằng phân tích đa biến là 1.19, KTC 95%: 1.04-1.36. Tỷ lệ tử vong tăng gấp 2 lần ở nhóm có K+ 4.5-5.0 mEq/L (tử vong 10%, KTC 95%: 9.1%-10.9% và OR hiệu chỉnh: 1.99, KTC 95%: 1.68-2.36) và tỷ lệ này càng cao hơn ở những mức K+ cao hơn. Tương tự, tỷ lệ tử vong cao hơn ở nhóm có mức K+ < 3.5 mEq/L. Ngược lại tỷ lệ rung thất và ngưng tim cao chỉ ở nhóm bệnh nhân có nồng độ K+ huyết thanh trung bình sau nhập viện < 3.0 mEq/L hoặc ≥ 5.0 mEq/L.
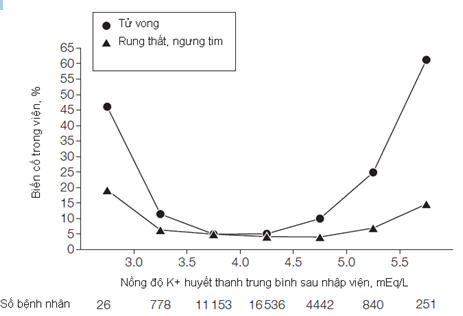
Sơ đồ trên cho thấy liên quan giữa nồng độ K+ huyết thanh trung bình sau nhập viện và tử vong trong viện có dạng hình chữ U với tỷ lệ thấp nhất ở nhóm có K+ 3.5-4.5 mEq/L và cao ở 2 đầu < 3.5 mEq/L hoặc > 4.5 mEq/L. Tuy nhiên mối liên quan với rung thất và ngưng tim cũng có dạng hình chữ U với 1 đoạn phăng (flat) trong khoảng K+ 3.0-5.0 mEq/L và cao nhất ở 2 đầu < 3.0 mEq/L hoặc > 5.0 mEq/L.
Kết luận: ở những bệnh nhân bị NMCT cấp, tử vong thấp nhất được ghi nhận khi nồng độ K+ huyết thanh trung bình sau nhập viện là 3.5-4.5 mEq/L so với những nhóm có nồng độ này thấp hoặc cao hơn.
(Nguồn: JAMA 2012; 307(2): 157-164)














