ASPIRIN Ở BỆNH NHÂN PHẪU THUẬT NGOÀI TIM
Bối cảnh
Hiện vẫn còn có những thay đổi quan trọng chưa thống nhất khi cho aspirin ở bệnh nhân thực hiện phẫu thuật ngoài tim, ở cả những bệnh nhân đã nhận hoặc chưa nhận chế độ điều trị aspirin.
Phương pháp
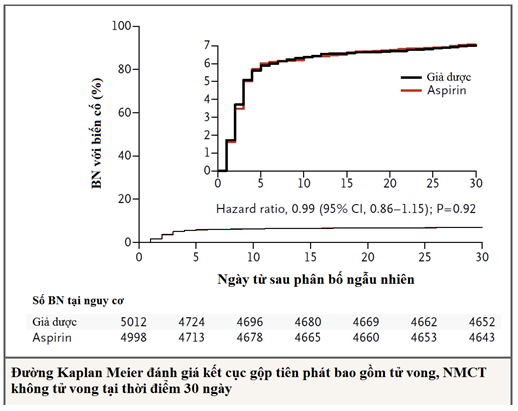
Các nhà nghiên cứuphân bố ngẫu nhiên 10010 bệnh nhân tại mức nguy cơ bị biến chứng mạch máuđượcchuẩn bị phẫu thuật ngoài tim vào nhóm nhận aspirin hoặcnhậngiả dược + clonidine hoặcnhậngiả dược. Kết quả thử nghiệmvềaspirin được báo cáo ở đây. Bệnh nhân được phân tầng theo khônguống aspirin trước nghiên cứu (phân tầng bắt đầu, với 5628 bệnh nhân) hoặc những bệnh nhân đang điều trị aspirin (phân tầng tiếp tục, với 4382 bệnh nhân). Bệnh nhânđượckhởi đầu uống aspirin (vớiliều 200 mg) hoặc giả dược ngay trước phẫu thuật và tiếp tục nómỗi ngày (vớiliều 100 mg) trong 30 ngày cho phân tầng bắt đầu và trong 7 ngày cho phân tầng tiếp tục, sau đó những bệnh nhân này bắt đầu lại chế độ aspirin đều đặn của họ. Kết cục tiên phát là tiêu chí gộp của tử vong và nhồi máu cơ tim không tử vong tại thời điểm 30 ngày.
Kết quả
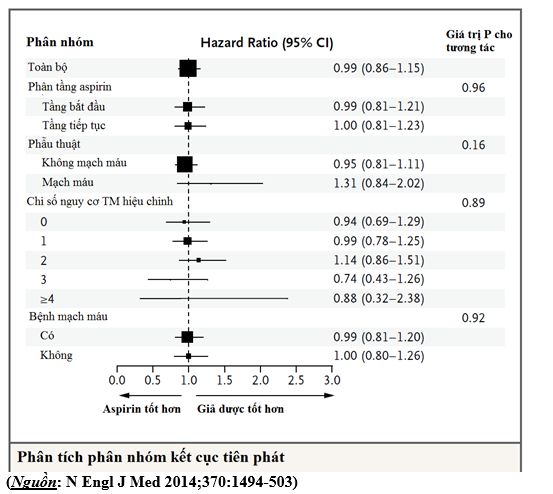
Kết cục tiên phát xảy ra 351 trên 4998 bệnh nhân (7%) trong nhóm aspirin và 355 trên 5012 bệnh nhân (7.1%) trong nhóm giả dược (HR trong nhóm aspirin, 0.99; 95% CI, 0.86-1.15; P = 0.92). Chảy máu nặng thường gặp ở nhóm aspirin hơn giả dược (230 bệnh nhân[4.6%]
so với188 bệnh nhân[3.8%]; HR1.23; 95% CI, 1.01, to 1.49; P = 0.04).Kết quả về kết cục tiên phát và thứ phát là tương tự ở cả 2 phân tầng của aspirin.
Kết luận
Cho aspirin trước và xuyên suốt tronggiai đoạn sớm sau phẫu thuật cho thấy không có lợi trên tần suất biến cố gộp bao gồm tử vong hoặc nhồi máu cơ tim không tử vong mà còn làm tăng nguy cơ chảy máu nặng.
TIÊU SỢI HUYẾT Ở BỆNH NHÂN THUYÊN TẮC PHỔI NGUY CƠ TRUNG BÌNH
Bối cảnh
Vai trò thuốc tiêu sợi huyết ở bệnh nhân thuyên tắc phổi nguy cơ trung bình hiện đang còn bàn cãi
Phương pháp
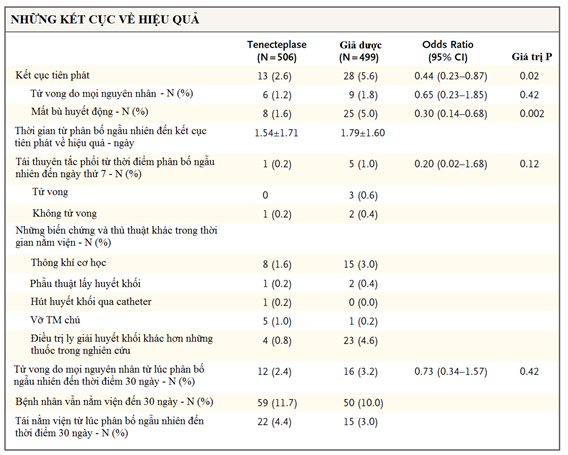
Trong một thử nghiệm lâm sàng ngẫu nhiên mù đôi, các nhà nghiên cứu so sánh 2 nhóm gồm tenecteplase + heparin với giả dược + heparin ở những bệnh nhân bị thuyên tắc phổi nguy cơ trung bình có huyết áp bình thường. Bệnh nhân được chọn vào nghiên cứu có rối loạn chức năng thất phải trên siêu âm tim hoặc trên chụp cắt lớp vi tính, cũng như có tổn thương cơ tim được xác định bởi men tim troponin I hoặc troponin T dương tính. Kết cục tiên phát là tử vong hoặc mất bù huyết động (hoặc suy sụp huyết động) trong vòng 7 ngày sau phân bố ngẫu nhiên. Kết cục chính về an toàn là xuất huyết ngoài sọ nặng và đột quị thiếu máu hoặc đột quị xuất huyết trong vòng 7 ngày sau phân bố ngẫu nhiên.
Kết quả
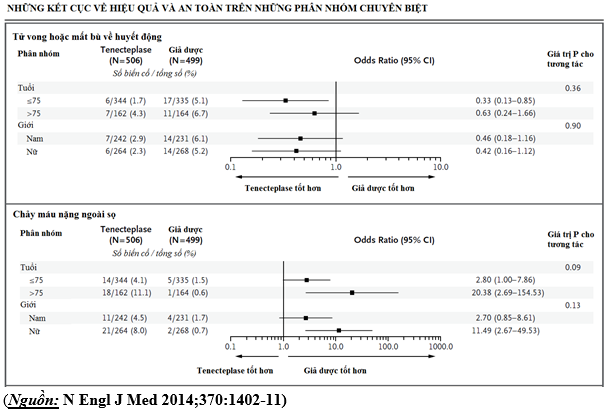
1005 bệnh nhân được đưa vào phân tích intention-to-treat từ 1006 bệnh nhân được phân bố ngẫu nhiên. Tử vong hoặc mất bù huyết động xảy ra 13 trong 506 bệnh nhân (2.6%) ở nhóm tenecteplase so với 28 trong 499 bệnh nhân (5.6%) ở nhóm giả dược (OR, 0.44; 95%CI 0.23-0.87; P = 0.02). Giữa khoảng thời gian từ phân bố ngẫu nhiên đến ngày thứ 7, tổng cộng có 6 bệnh nhân (1.2%) trong nhóm tenecteplase và 9 bệnh nhân (1.8%) trong nhóm giả dược tử vong (P = 0.42). Xuất huyết ngoài sọ xảy ra 32 bệnh nhân (6.3%) trong nhóm tenecteplase và 6 bệnh nhân (1.2%) trong nhóm giả dược (P < 0.001). Đột quị xảy ra 12 bệnh nhân (2.4%) trong nhóm tenecteplase trong đó đột quị xuất huyết có 10 bệnh nhân; 1 bệnh nhân (0.2%) trong nhóm giả dược bị đột quị xuất huyết (P = 0.003). Vào thời điểm 30 ngày, tổng cộng có 12 bệnh nhân (2.4%) trong nhóm tenecteplase và 16 bệnh nhân (3.2%) trong nhóm giả dược tử vong ( P = 0.42).
Kết luận
Ở những bệnh nhân thuyên tắc phổi nguy cơ trung bình, điều trị tiêu sợi huyết giúp ngăn ngừa mất bù huyết động nhưng làm tăng nguy cơ đột quị xuất huyết và chảy máu nặng.
KHUYẾN CÁO MỚI CỦA HIỆP HỘI TIM MẠCH VÀ HIỆP HỘI ĐỘT QUỴ MỸ VỀ PHÒNG NGỪA THỨ PHÁT ĐỘT QUỴ
Hiệp hội Tim mạch Mỹ và Hiệp hội Đột quỵ Mỹ (AHA/ASA) đã ban hành hướng dẫn mới về phòng ngừa thứ phát đột quỵ.
Công bố trực tuyến ngày 01 tháng 05 trong Tạp chí đột quỵ, các hướng dẫn mới nhấn mạnh tầm quan trọng của kiểm soát huyết áp, cholesterol, cân nặng, tập thể dục và còn bao gồm một số khuyến nghị mới quan trọng như:
1. Tầm soát bệnh đái tháo đường và béo phì cho những người sống sót sau đột quỵ hoặc sau cơn thiếu máu não thoáng qua (TIA).
2. Xem xét tầm soát ngưng thở khi ngủ.
3. Xem xét đánh giá và tư vấn dinh dưỡng theo một chế độ ăn uống kiểu Địa Trung Hải.
4. Theo dõi dài hạn cho rung nhĩ ở những người bị đột quỵ không rõ nguyên nhân.
5. Sử dụng các thuốc kháng đông đường uống mới trong các tình huống cụ thể.
6. Nâng cao nhận thức về vai trò của xơ vữa cung động mạch chủ và tiền tiểu đường như là nguyên nhân gây đột quỵ.
Tài liệu này được xác nhận bởi Hiệp hội bác sĩ phẫu thuật thần kinh Mỹ và Hội phẫu thuật thần kinh và Viện Hàn lâm Thần kinh học Mỹ “khẳng định giá trị của chỉ dẫn này như một công cụ giáo dục cho các nhà thần kinh học”.
Khuyến cáo lưu ý rằng hơn 690.000 người lớn có một cơn đột quỵ thiếu máu cục bộ mỗi năm tại Hoa Kỳ, với thêm 240.000 người có cơn thiếu máu não thoáng qua (TIA) và tất cả những bệnh nhân này có nguy cơ trung bình hàng năm bị đột quỵ thiếu máu cục bộ từ 3% đến 4%.
Hướng dẫn mới này đại diện cho những cách tiếp cận mới và cải tiến chiến lược hiện có từ cuối năm 2011 để phòng ngừa đột quỵ thứ phát.
Theo dõi dài hạn rung nhĩ
Bác sĩ Walter Kernan, chủ tịch của nhóm văn bản hướng dẫn và giáo sư y khoa tại Đại học Yale, Đại học Y khoa ở New Haven, Connecticut cho rằng một trong những đề xuất mới được cho là có tầm quan trọng đặc biệt là lời khuyên theo dõi dài hạn rung nhĩ ở những bệnh nhân bị đột quỵ không rõ nguồn gốc. Cơ sở của việc này xuất phát từ các báo cáo gần đây của nghiên cứu CRYSTAL-AF , cho thấy tỷ lệ phát hiện rung nhĩ là 9% trong 6 tháng theo dõi. Nhiều bác sĩ đột quỵ đã làm điều này, nhưng nhiều người thì không. Điều này có lợi là vì với những bệnh nhân được xác định là có rung nhĩ, có thể sử dụng thuốc kháng đông để giảm nguy cơ đáng kể”, tiến sĩ Kernan nhận xét. “Đây là lần đầu tiên chúng tôi đã đề nghị theo dõi lâu dài rung nhĩ cho bệnh nhân bị đột quỵ không rõ nguồn gốc, trong khi chúng tôi vẫn chưa biết chính xác là nên tiếp tục theo dõi bao lâu. Theo các hướng dẫn, nên theo dõi trong 30 ngày mặc dù thời gian theo dõi càng dài, càng có nhiều cơ hội phát hiện được rung nhĩ”.
Đối với bệnh nhân rung nhĩ, các hướng dẫn hiện nay bao gồm 3 thuốc kháng đông đường uống mới, cùng với warfarin như tùy chọn cho điều trị phòng ngừa. “Dabigatran và apixaban được xếp vào class 1 trong khi rivaroxaban được xếp vào class 2a”, tiến sĩ Kernan lưu ý.
Nhấn mạnh vai trò của dinh dưỡng, béo phì
Hướng dẫn mới nhấn mạnh đặc biệt về dinh dưỡng và thay đổi lối sống với các khuyến nghị mới để sàng lọc bệnh đái tháo đường và béo phì và tư vấn cho bệnh nhân chương trình tập luyện.
Về sàng lọc bệnh béo phì, mặc dù có rất ít bằng chứng để chứng minh rằng điều này sẽ cải thiện kết quả, ủy ban cảm thấy đây là một cách tiếp cận hợp lý.
Một kết luận tương tự đã đạt được liên quan đến kiểm tra và tư vấn dinh dưỡng. Một lần nữa, không có bằng chứng khoa học để cho thấy dinh dưỡng tốt hơn sau khi đột quỵ dẫn đến kết quả tốt hơn, nhưng chúng tôi cảm thấy cần phải sàng lọc tốt hơn những bệnh nhân suy dinh dưỡng cũng như mập phì và chúng tôi đã đưa ra một khuyến cáo class 2a rằng ăn một chế độ ăn Địa Trung Hải có thể có lợi ích trên mạch máu. Trong khi các dữ liệu vẫn chưa đầy đủ, chúng tôi cảm thấy cần phải làm nổi bật vấn đề này”.
Hướng dẫn cũng có một phần mới về xơ vữa động mạch động mạch chủ. Tiến sĩ Kernan cho biết, Ủy ban muốn nhấn mạnh đây là một nguyên nhân quan trọng của đột quỵ.
“Không có gì là bất ngờ ở đây. Có nhiều y văn về xơ vữa động mạch chủ. Chúng tôi không khuyến cáo rằng tất cả mọi người phải làm siêu âm qua thực quản – là kỹ thuật cần thiết để chẩn đoán bệnh lý này nhưng chúng tôi chỉ muốn nhấn mạnh nguy cơ rất lớn của xơ vữa động mạch chủ trong viêc gây đột quỵ tiếp theo. Không có điều trị đặc hiệu cho xơ vữa động mạch chủ, chỉ cần dùng aspirin và statin và kiểm soát huyết áp, giống như tất cả các bệnh nhân đột quỵ khác”.
Tầm quan trọng của giảm cholesterol tích cực cho tất cả các bệnh nhân được nhấn mạnh, đặc biệt là ở những người bị xơ vữa động mạch nhưng không còn khuyên dùng niacin hoặc các loại thuốc fibrate để làm tăng HDL-C do dữ liệu về hiệu quả còn thưa thớt trong việc giảm nguy cơ đột quỵ thứ phát.
Hẹp động mạch nội sọ và đóng lỗ bầu dục thông thương
Một thay đổi khác là khuyến cáo về hẹp động mạch nội sọ cho thấy đặt stent không có hiệu quả hơn điều trị nội khoa. “Điều này theo sau nghiên cứu SAMMPRIS và sẽ không gây ngạc nhiên cho các bác sĩ đột quỵ “, tiến sĩ Kernan nhận xét.
Một đề nghị mới là khuyến cáo chống lại việc đóng lỗ bầu dục thông thương ở những bệnh nhân không có huyết khối tĩnh mạch sâu, dựa trên 3 thử nghiệm lâm sàng đã được báo cáo từ hướng dẫn phòng ngừa thứ phát lần trước.
Khuyến cáo mới xem xét ngưng thở khi ngủ trên cơ sở tỷ lệ rất cao của tình trạng này trong dân số đột quỵ và sức mạnh của các bằng chứng cho thấy việc điều trị ngưng thở khi ngủ cải thiện kết quả trong dân số chung. Khuyến cáo cũng cho rằng điều trị bằng thở áp lực dương liên tục có thể được xem xét cho bệnh nhân đột quỵ thiếu máu cục bộ hoặc cơn thiếu máu não thoáng qua (TIA) và ngưng thở khi ngủ, với bằng chứng mới cho thấy cải thiện kết cục.
“Điều quan trọng nhất để vẫn khỏe mạnh sau một cơn đột quỵ thiếu máu cục bộ hoặc cơn thiếu máu não thoáng qua (TIA) là đánh giá cẩn thận và nhanh chóng nguyên nhân của các biến cố và xác định các yếu tố nguy cơ đột quỵ để các can thiệp phòng ngừa thích hợp nhất”, tiến sĩ Kernan nói. Sau đó, bệnh nhân phải thăm khám với bác sĩ của họ thường xuyên để tiếp tục chương trình phòng ngừa. Với tiếp cận này, mỗi bệnh nhân có thể mong đợi một tương lai khỏe mạnh hơn.
(FromNew AHA/ASA Stroke Secondary Prevention Guidelines.
http://www.medscape.com/viewarticle/824525)







