Rung nhĩ tái phát sau thủ thuật cắt đốt bằng catheter: Khi sự hoàn hảo là nguyên nhân
Tácgiả: Ahmed M. Al-Kaisey (Khoa tim mạch, bệnh viện Hoàng gia Melbourne, Úc)
Jonathan M. Kalman (Khoa y học, Trường đại học Melbourne, Úc)
Đăng trên tạp chí Tim mạch Châu Âu (2022), 0, 1-3
Rung nhĩ (RN) tái phát cho đến nay vẫn là một trong những kết quả chính để đánh giá hiệu quả của điều trị cắt đốt qua catheter ở những bệnh nhân rung nhĩ (RN) có triệu chứng. Tài liệu đồng thuận của Hiệp hội Nhịp tim (HRS)/Hiệp hội Nhịp tim Châu Âu (EHRA)/Hiệp hội Rối loạn nhịp tim Châu Âu (ECAS) năm 2007 về cắt đốt RN qua ống thông và phẫu thuật được xác định là RN tái phát sau thủ thuật khi có bất kỳ giai đoạn nào kéo dài hơn trên 30 giây sau một khoảng thời gian trống 90 ngày. Tiêu chí loại bỏ RN này được giới thiệu để chuẩn hóa việc đăng ký và báo cáo kết quả trong các thử nghiệm lâm sàng. Tuy nhiên, có một số vấn đề cần làm rõ với định nghĩa này. Đầu tiên, không có dữ liệu nào có liên quan đến ngưỡng thời gian này (được chọn để phản ánh điểm giới hạn 30 giây đại diện cho chẩn đoán nhịp nhanh thất kéo dài) với kết quả lâm sàng. Câu hỏi liệu điểm cắt này có phù hợp với mục đích điều trị rối loạn nhịp nhĩ hay không đã được đặt ra nhiều lần. Các nghiên cứu trước đây đã chỉ ra rằng thành công cắt đốt rõ ràng có thể thay đổi đáng kể (từ∼50% đến 80% hoặc cao hơn) khi định nghĩa tái phát được ước tính ở các khoảng thời gian khác nhau. Câu hỏi này có tầm quan trọng quyết định. Cả bệnh nhân và bác sĩ điều trị ít có khả năng chấp nhận một thủ thuật với tỷ lệ thành công 50% thay vì 80%. Tuy nhiên, trong trường hợp không có bằng chứng chắc chắn cho thấy thời gian RN hoặc gánh nặng liên quan đến lâm sàng, định nghĩa này đã được giữ lại. Thứ hai, ước tính RN tái phát sau cắt đốt phụ thuộc nhiều vào các chiến lượ cgiám sát được sử dụng. Nhiều nghiên cứu đã chứng minh rằng việc theo dõi liên tục thông qua máy theo dõi tim cấy ghép (ICM) có liên quan đến ước tính tỷ lệ sống sót không bị rối loạn nhịp tim thấp hơn khi so sánh với các hình thức theo dõi gián đoạn khác nhau bao gồm điện tâm đồ 12 chuyển đạo (ECG) lặp lại, máy theo dõi ECG Holter với thời gian kéo dài (vídụ: 30 ngày), máy ghi sự kiện và giám sát bằng điện thoại. Tần suất và thời lượng ghi không liên tục cần thiết để ghi nhận kết quả với việc theo dõi liên tục đã khác nhau giữa các nghiên cứu và phụ thuộc vào loại, độ nặng và mật độ của rung nhĩ. Tuy nhiên, máy theo dõi tim cấy ghép khá đắt tiền, là một thủ thuật xâm lấn và các thuật toán tự động có thể dẫn đến chẩn đoán quá mức các giai đoạn RN, đòi hỏi phải xem xét tốn nhiều thời gian. Do đó, cần có các chiến lược giám sát không xâm lấn mạnh mẽ. Thứ ba, định nghĩa thủ thuật thành công là một chỉ số kết quả nhị phân (với hai giá trị có hoặc không) trong khoảng thời gian 30 giây có thể đánh giá thấp lợi ích lâm sàng thực tế từ triệt phá RN; tuy nhiên, cho đến nay, có rất ít bằng chứng hỗ trợ để xác định lại sự thành công của việc cắt đốt.
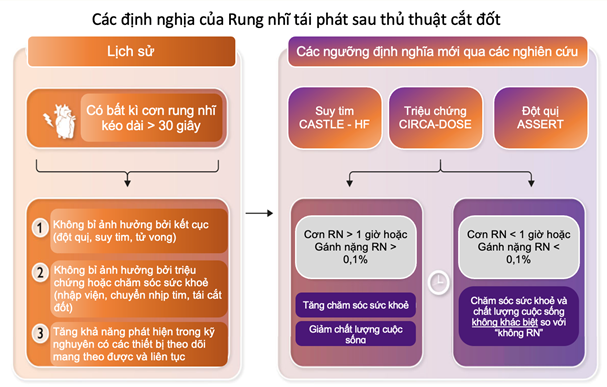
Thử nghiệm cắt bỏ bằng phương pháp Cryo – ablation ngẫunhiên, triển vọng so với cắt đốt qua ống thông tần số vô tuyến có hỗ trợ bằng lực tiếp xúc (CIRCA-DOSE) được thiết kế để đánh giá hiệu quả của ba chiến lược cắt đốt khác nhau trong việc ngăn ngừa tái phát RN. Mặc dù thử nghiệm không tìm thấy sự khác biệt về kết quả giữa ba phương pháp trong nghiên cứu, nhưng có sự khác biệt lớn giữa hiệu quả rõ ràng khi so sánh thời gian tái phát 30 giây trong phân tích gánh nặng RN. Tất cả các bệnh nhân đều được theo dõi bằng ICM, do đó cung cấp đánh giá liên tục về bất kỳ tái phát RN nào. Trong tạp chí Tim mạch Châu Âu mới xuất bản gần đây, tác giả Andrade và cộng sự đã trình bày một phân tích mở rộng về 346 bệnh nhân trong thửn ghiệm CIRCA-DOSE với những hiểu biết mới về mối quan hệ giữa thời gian và gánh nặng của rối loạn nhịp nhĩ tái phát sau thủ thuật triệt phá và cả mức độ nghiêm trọng của triệu chứng và nhu cầu sử dụng dịch vụ chăm sóc sức khỏe tiếp theo (thăm khám tại khoa cấp cứu, nhập viện, chuyển nhịp, và tái cắt đốt). Thời lượng và gánh nặng RN được đánh giá theo các ngưỡng tùy ý chưa được chỉ định trước: thờilượng< 2 phút, 2–60 phút, 1–6 giờ, 6–24 giờ và>24 giờ; và gánh nặng RN>0,0–0,1%, > 0,1% đến ≤1,0%, > 1,0% đến ≤5,0% và>5,0% đã được phân tích. Như trong các nghiên cứu trước đây, khả năng tái phát thay đổi rõ rệt khi điều chỉnh ngưỡng; 52,6% cho các đợt tái phát <2 phút so với 93,3% ở ngưỡng>24 giờ. Gánh nặng và thời gian RN có mối liên hệ chặt chẽ với nhau, chỉ có 4% bệnh nhân với gánh nặng ≥ 0,1% có đợt RN dài nhất< 60 phút. Điều quan trọng là bệnh nhân có các đợt RN kéodài<1 giờ hoặc gánh nặng ≤0,1% có tỷ lệ sử dụng dịch vụ chăm sóc sức khỏe tương đương với bệnh nhân không bị RN tái phát. Số lần nhập viện, cấp cứu, chuyển nhịp và cắt đốt lặp lại tăng lên đáng kể chỉ được ghi nhận với thời gian đợt RN dài nhất >1 giờ hoặc gánh nặng>0,1%. Điểm số AFEQT dành riêng cho bệnh cho thấy chất lượng cuộc sống được cải thiện kém so với ban đầu chỉ đối với thời gian đợt tái phát RN> 24 giờ và gánh nặng> 5%. Điều quan trọng là, định nghĩa tiêu chuẩn về tái phát RN> 30 giây và<1 giờ không liên quan đến sự khác biệt đáng kể trong việc sử dụng dịch vụ chăm sóc sức khỏe hoặc mức độ nghiêm trọng của triệu chứng khi so sánh với bệnh nhân không tái phát.
Một câu hỏi quan trọng là liệu RN trong thời gian ngắn, gánh nặng thấp có quan trọng không chỉ do tác động của nó đối với bệnh nhân hiện tại mà còn bởi vì nó đại diện cho sự khởi đầu của một xu hướng tái phát RN sớm có khả năng lên đến đỉnh điểm trong thời gian dài, các giai đoạn gánh nặng cao có tác động đáng kể. Trong một nghiên cứu về bệnh nhân đặt máy tạo nhịp tim chưa trải qua cắt đốt RN, Steinberg và cộng sự đã chứng minh rằng những bệnh nhân có các đợt RN thời gian ngắn>30 giây và<2 phút tiếp tục có gánh nặng RN thấp hơn đáng kể sau 12 tháng so với những người có thời gian RN dài hơn lúc ban đầu.
Nghiên cứu hiện tại tập trung vào các triệu chứng và việc sử dụng dịch vụ chăm sóc sức khỏe, và không được cung cấp để giải quyết các câu hỏi quan trọng như nguy cơ đột quỵ và tử vong. Mối quan hệ giữa nguy cơ đột quỵ và cả thời gian RN và gánh nặng rất phức tạp, với nhiều biến số quan trọng bao gồm và mở rộng ra ngoài thang điểm CHADS-VASc. Do đó, các nghiên cứu về bệnh nhân RN không triệu chứng và các thiết bị cấy ghép đã mang lại kết quả khác nhau khi xem xét thời gian RN và nguy cơ đột quỵ. Nghiên cứu ASSERT đã theo dõi 2850 bệnh nhân (>65 tuổi và bị tăng huyết áp) với các thiết bị cấy ghép và đánh giá nguy cơ đột quỵ theo thời gian AF từ 6 phút đến>24 giờ. Chỉ những giai đoạn kéo dài >24 giờ mới liên quan đến tăng nguy cơ tắc mạch. Một nghiên cứu trên sổ bộ lớn gồm 39710 bệnh nhân có thiết bị cấy ghép và RN kịch phát đã chứng minh mối quan hệ nhân quản về đáp ứng liều lượng phù hợp về mặt lâm sàng giữa việc tăng gánh nặng RN và tỷ lệ biến cố cho cả hai đột quỵ thiếu máu cục bộ và tử vong sau 1 và 3 năm.
Mặc dù nghiên cứu hiện tại đã chứng minh mối quan hệ giữa đợt RN dài nhất và gánh nặng RN, một câu hỏi ngày càng được cân nhắc là liệu gánh nặng RN đơn thuần có thể cung cấp bức tranh tổng thể chính xác nhất về hiệu quả cắt đốt hay không.
Thật vậy, các thử nghiệm cắt đốt gần đây đã chứng minh sự cải thiện đáng kể về kết quả lâm sàng liên quan đến việc giảm gánh nặng RN. Thử nghiệm CAPTAF đã chứng minh cải thiện đáng kể chất lượng cuộc sống liên quan đến sức khỏe với cắt đốt so với điều trị nội khoa. Điều này có liên quan đến việc giảm đáng kể gánh nặng RN ở nhóm triệt phá (78%) so với nhóm điều trị nội khoa (51%) mặc dù quan sát cho thấy chỉ có 29,7% bệnh nhân trong nhóm cắt đốt không có bất kỳ RN nào. Trong một nghiên cứu phân tích mở rộng của thử nghiệm CASTLE-AF, gánh nặng RN <50% sau 6 tháng sau cắt đốt có liên quan đến việc giảm đáng kể tiêu chí tổng hợp chính là tử vong do mọi nguyên nhân hoặc nhập viện vì suy tim. Không có mối liên quan nào giữa tái phát RN dựa trên ngưỡng 30 giây và kết cục chính.
Các nghiên cứu hiện tại đã xem xét mối quan hệ giữa gánh nặng RN tuyệt đối sau cắt đốt và kết quả lâm sàng. Tuy nhiên, có vẻ như sự thay đổi về gánh nặng RN từ các cấp độ trước thủ thuật cũng có thể là một yếu tố quyết định quan trọng đối với những kết quả tương tự này. Ví dụ, trong khi bệnh nhân với RN kịch phát có thể yêu cầu gánh nặng rất thấp sau cắt đốt để đạt được kết quả lâm sàng tốt, thì điều này có thể khác ở những bệnh nhân với RN dai dẳng. Như trong nghiên cứu CASTLE AF, việc giảm gánh nặng>50% cùng với sự cải thiện liên quan đến chức năng tâm thất trái có thể dẫn đến giảm đáng kể việc sử dụng dịch vụ chăm sóc sức khỏe và mức độ nghiêm trọng của triệu chứng. Điều này đáng để nghiên cứu thêm.
Thử nghiệm CIRCA-DOSE cung cấp bằng chứng thuyết phục rằng định nghĩa ‘tiêu chuẩn vàng’ về tái phát RN trong giai đoạn 30 giây thiếu sự liên quan về mặt lâm sàng đối với việc sử dụng dịch vụ chăm sóc sức khỏe hoặc kết quả về chất lượng cuộc sống. Dựa trên điểm giới hạn này, tỷ lệ tái phát được báo cáo sau khi triệt đốt RN rõ ràng đánh giá thấp hiệu quả của thủ thuật. Cần nhiều nghiên cứu hơn để xác định rõ hơn thời gian của giai đoạn RN dài nhất, gánh nặng RN, thay đổi gánh nặng RN hoặc số liệu tổng hợp sẽ dự đoán kết quả lâm sàng tốt nhất. Ngoài ra, việc xác nhận thêm những dữ liệu này với sự sàng lọc lớn hơn về ngưỡng gánh nặng và thời gian có ý nghĩa lâm sàng sẽ được xây dựng dựa trên nghiên cứu quan trọng này.
Những dữ liệu này từ một nghiên cứu tiến cứu nghiêm ngặt cung cấp bằng chứng mạnh mẽ rằng đã đến lúc phải xem xét lại định nghĩa về tái phát RN, loại bỏ điểm cắt 30 giây và thiết lập các kết cục cuối phù hợp với lâm sàng.







