UỐNG THUỐC HUYẾT ÁP TRƯỚC LÚC ĐI NGỦ CÓ THỂ NGĂN CHẶN SỰ KHỞI PHÁT CỦA BỆNH ĐÁI THÁO ĐƯỜNG
Một nghiên cứu gần đây cho thấy: Huyết áp không giảm vào ban đêm (không có trũng huyết áp ban đêm) sẽ thúc đẩy sự tiến triển của bệnh đái tháo đường. Ngoài ra, các nghiên cứu tương tự cho thấy, thay viên thuốc huyết áp uống vào buổi sáng sớm bằng cách cho uống thuốc vào đêm hôm trước giúp làm giảm nguy cơ bị bệnh đái tháo đường type 2.
Tiến sĩ Ramón C Hermida và cộng sự từ các phòng thí nghiệm công nghệ sinh học và thời sinh học (chronobiology) tại Đại học Vigo, Tây Ban Nha, đã báo cáo những phát hiện mới nhất từ thử nghiệm “Theo dõi huyết áp liên tục giúp tiên đoán biến cố tim mạch – Ambulatory Blood-Pressure Monitoring for Prediction of Cardiovascular Events [MAPEC]) và được công bố trực tuyến vào ngày 23 Tháng 9 trong Diabetologia.
Hầu hết bệnh nhân tăng huyết áp vẫn uống thuốc hạ áp theo toa của họ vào buổi sáng, mặc dù không có nghiên cứu ngẫu nhiên, tiền cứu nào cho thấy bất kỳ lợi thế nào của một phác đồ điều trị như vậy. Tiến sĩ Hermida đã cho rằng: “Ngược lại, ngày càng có nhiều bằng chứng cho thấy uống thuốc hạ áp trước khi đi ngủ làm giảm đáng kể biến cố tim mạch và các biến cố mạch máu não.”
Trên thực tế, các nhà nghiên cứu đã ghi nhận trước đó trong một nghiên cứu đoàn hệ tương tự rằng, uống thuốc hạ áp trước khi đi ngủ làm giảm nguy cơ mắc bệnh tim mạch. Các nghiên cứu hiện tại của chúng tôi cung cấp thêm chứng cứ cho thấy rằng, ngoài lợi ích tim mạch, uống thuốc hạ áp trước khi đi ngủ cũng làm giảm đáng kể nguy cơ phát triển bệnh đái tháo đường.
Ngoài ra, điều này còn cho thấy rằng: “Tất cả các bệnh nhân tăng huyết áp, sau khi đã xác định chẩn đoán bằng theo dõi huyết áp liên tục, có thể được lợi từ việc uống thuốc hạ áp trước khi đi ngủ”.
Không có trũng huyết áp ban đêm và nguy cơ đái tháo đường
Nhiều bệnh nhân đái tháo đường có huyết áp ban đêm giảm ít hơn 10% so với huyết áp ban ngày (nghĩa là, không có trũng huyết áp ban đêm) và điều này liên quan với tăng nguy cơ bệnh lý tim mạch.
Mục đích của nghiên cứu này là xem xét liệu theo dõi huyết áp liên tục 24 giờ có giúp tiên đoán đái tháo đường type 2 không và liệu việc giảm huyết áp ban ngày hay ban đêm có làm giảm nguy cơ mắc bệnh đái tháo đường không.
Nghiên cứu đánh giá 2.012 bệnh nhân tăng huyết áp và 644 bệnh nhân với huyết áp bình thường, trong đó, có 1.292 nam và 1.364 nữ có tuổi trung bình là 50,6 và không có bệnh đái tháo đường – những người đã tham gia vào nghiên cứu MAPEC.
Các bệnh nhân tăng huyết áp được chọn ngẫu nhiên hoặc dùng thuốc huyết áp của họ khi thức hoặc uống một hoặc nhiều viên thuốc trước khi đi ngủ và bất kỳ liều lượng còn lại khi thức dậy.
Bệnh nhân được đeo một bộ cảm biến hoạt động trên cổ tay của họ (giúp phân biệt giữa thời gian hoạt động và thời gian ngủ) và họ cũng đeo một máy theo dõi huyết áp liên tục 48 giờ lúc ban đầu và ít nhất mỗi năm một lần trong một thời gian theo dõi trung bình là 5,9 năm.
Các nhà nghiên cứu đã xem xét huyết áp tâm thu, tâm trương và huyết áp trung bình của bệnh nhân lúc thức và lúc ngủ, giảm huyết áp khi ngủ, tăng huyết áp vào sáng sớm, tăng huyết áp khi thức và giảm huyết áp ban đêm.
Tổng cộng có 190 bệnh nhân bị đái tháo đường type 2. So với những bệnh nhân khác, những người bị đái tháo đường thường không có trũng huyết áp ban đêm (62% so với 43%, p < 0,0001).
Huyết áp trung bình tâm thu khi ngủ là yếu tố tiên đoán có ý nghĩa nhất cho bệnh đái tháo đường mới khởi phát, sau khi điều chỉnh theo tuổi, đường máu, chu vi vòng eo, bệnh thận mạn tính và điều trị tăng huyết áp.
Kết quả cho thấy, uống thuốc điều trị tăng huyết áp vào ban đêm giúp làm giảm nguy cơ bị đái tháo đường mới khởi phát.
Uống thuốc huyết áp vào ban đêm hay buổi sáng và nguy cơ đái tháo đường trong tương lai
Trong nghiên cứu thứ 2, Tiến sĩ Hermida và cộng sự chỉ xem xét 2.012 bệnh nhân tăng huyết áp trong nghiên cứu MAPEC – gồm 976 nam và 1.036 nữ, với tuổi trung bình là 52,7 nhằm xem xét việc uống thuốc huyết áp trước khi đi ngủ có giúp bảo vệ chống lại bệnh đái tháo đường hay không. Một mục đích khác là xem xét thuốc ức chế hệ Renin-Angiotensin-Aldosterone có phải là điều trị tốt nhất cho chỉ định này hay không.
Trong nghiên cứu này, 1.029 bệnh nhân uống thuốc điều trị huyết áp vào buổi sáng và 983 bệnh nhân uống thuốc này trước khi ngủ và trong thời gian theo dõi là 5,9 năm, 171 bệnh nhân có đái tháo đường type 2.
Không có trũng huyết áp ban đêm ít gặp hơn ở bệnh nhân uống thuốc huyết áp trước khi ngủ so với uống thuốc huyết áp vào buổi sáng (32% so với 52%, p < 0,0001).
Nguy cơ bị đái tháo đường thì thấp hơn 57% ở bệnh nhân uống thuốc huyết áp lúc đi ngủ, ngược lại với bệnh nhân uống thuốc huyết áp lúc sáng sớm (tỷ số nguy cơ là 0,43), sau khi điều chỉnh cho đường huyết đói, chu vi vòng eo, huyết áp tâm thu trung bình ban đêm, kiểu trũng huyết áp và bệnh thận mạn.
Bệnh nhân uống thuốc ban đêm có nguy cơ đái tháo đường thấp hơn bệnh nhân uống thuốc buổi sáng (nguy cơ thấp hơn 61% ở nhóm dùng ức chế thụ thể angiotensin, 69% ở nhóm dùng ức chế men chuyển và 65% ở nhóm dùng ức chế beta Nebivolol).
Nhưng nguy cơ không thấp hơn khi uống thuốc trước khi ngủ so với uống thuốc vào buổi sáng ở nhóm dùng thuốc ức chế kênh canxi, ức chế alpha hay lợi tiểu.
Nebivolol là một thuốc ức chế beta thế hệ thứ 3 tác dụng kéo dài, gây giãn mạch thông qua hoạt hóa con đường L-arginine/nitric oxide và có tác dụng điều hòa hệ renin-angiotensin-aldosterone.
Bởi vì hệ renin-angiotensin-aldosterone hoạt hóa trong khi ngủ, ức chế hệ renin-angiotensin-aldosterone giúp cải thiện việc kiểm soát đường và dung nạp insulin, góp phần làm giảm nguy cơ khởi phát đái tháo đường. Một số khuyến cáo thực hành đã đề nghị dùng thuốc huyết áp vào ban đêm.
Sau khi nhóm nghiên cứu ghi nhận lần đầu tiên vào 4 năm trước rằng uống thuốc huye1t áp trước khi ngủ làm giảm đáng kể nguy cơ tim mạch, vì vậy, điều này đã được đề nghị trong khuyến cáo của Hội đái tháo đường Hoa Kỳ, Hội tim mạch châu Âu và Hội đái tháo đường châu Âu, hội tăng huyết áp Nhật và Hội xơ vữa động mạch Tây Ban Nha.
(Dịch từ Taking BP Meds at Bedtime May Thwart Diabetes Onset. http://www.medscape.com/viewarticle/851633)
TÓM TẮT NHỮNG ĐIỂM CHÍNH TRONG KHUYẾN CÁO NĂM 2015 CỦA ESC VỀ BỆNH MÀNG NGOÀI TIM
-Khuyến cáo 2015 về chẩn đoán và xử trí bệnh lý màng ngoài tim (MNT) đã có nhiều thay đổi và mở rộng so với phiên bản 2004 trước đây. Nhiều dữ liệu khoa học về tần suất và kết cục cũng như những điểm mới trong điều trị đã được cập nhật, đặc biệt việc sử dụng colchicines cho điều trị viêm màng ngoài tim hiện nay đã là chỉ định class I-A.
-Màng ngoài tim bao gồm 2 lớp: lớp lá tạng thanh mạc (được biết như là lớp thượng tâm mạc tiếp xúc trực tiếp với cơ tim) và lớp lá thành xơ sợi. Màng ngoài tim có vai trò cố định tim vào trung thất, bảo vệ chống lại nhiễm trùng và giúp bôi trơn cho tim. Bệnh lý màng ngoài tim có thể là bệnh lý đơn độc hoặc là một phần của một bệnh lý hệ thống. Hội chứng màng ngoài tim bao gồm nhiều biểu hiện lâm sàng khác nhau với những triệu chứng và dấu hiệu có thể nhóm chung trong 1 hội chứng chuyên biệt. Hội chứng màng ngoài tim cổ điển sẽ bao gồm viêm màng ngoài tim (cấp, dai dẳng không dứt-incessant, tái phát và mạn tính), tràn dịch màng ngoài tim, chèn ép tim, viêm màng ngài tim co thắt và bướu màng ngoài tim. Tràn dịch màng ngoài tim, chèn ép tim có thể xảy ra mà bệnh nhân (BN) không bị viêm màng ngoài tim và thuật ngữ viêm cơ tim-màng tim được áp dụng trong những trường hợp có viêm màng ngoài tim và viêm cơ tim đồng thời. Dạng thường gặp nhất của bệnh màng ngoài tim là viêm màng ngoài tim chiếm khoảng 0.1% trên tổng số nhập viện và 5% trong những trường hợp nhập cấp cứu vì đau ngực. Ở những quốc gia đã phát triển, nhiễm virus là nguyên nhân thường gặp nhất với tiên lượng rất tốt, trong khi đó lao là nguyên nhân thường gặp nhất trên toàn cầu, đặc biệt ở những quốc gia đang phát triển thuộc vùng dịch tể lao.
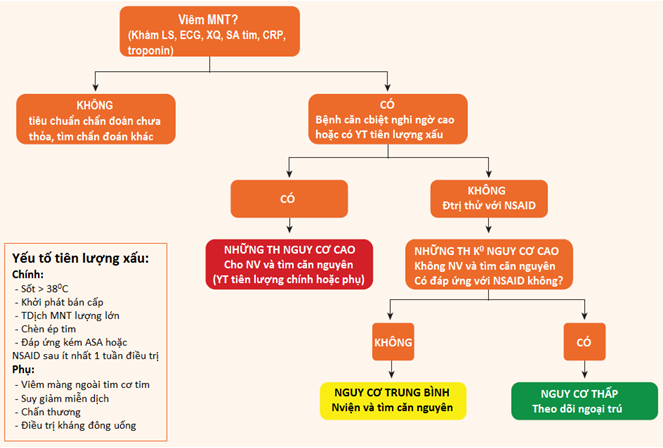
-Khuyến cáo đề nghị những tiêu chuẩn chuyên biệt cho chẩn đoán từng giai đoạn của viêm màng ngoài tim (bảng 1), với lưu đồ chi tiết lựa chọn bệnh nhân cho phép xác định những bệnh nhân nguy cơ cao cần phải nhập viện (I-A). Viêm màng ngoài tim cấp nguy cơ cao khi có ít nhất 1 yếu tố nguy cơ trong 2 nhóm nguy cơ có tiên lượng xấu sau: tiêu chuẩn chính (đã được kiểm định tính đúng bằng phân tích đa biến) như: sốt cao (> 380C), giai đoạn bán cấp không có sự khởi phát cấp tính rõ, tràn địch màng ngoài tim lượng nhiều (khoảng trống echo tâm trương > 20mm), chèn ép tim, đáp ứng kém với điều trị aspirin hoặc NSAID sau ít nhất 1 tuần điều trị; tiêu chuẩn phụ (dựa trên ý kiến chuyên gia và tổng quan y văn) như: viêm cơ tim-màng ngoài tim, suy giảm miễn dịch, chấn thương hoặc điều trị kháng đông uống(hình 1). MRI trở thành 1 tiếp cận cần thiết cho 1 đánh giá toàn diện, đặc biệt khi có nghi ngờ bệnh cơ tim đi kèm.
Bảng 1: Định nghĩa và tiêu chuẩn chẩn đoán cho viêm màng ngoài tim
|
Viêm màng ngoài tim |
Định nghĩa và tiêu chuẩn chẩn đoán |
|
Cấp |
Hội chứng viêm màng màng tim được chẩn đoán cần ít nhất 2 trong 4 tiêu chuẩn sau: 1. Đau ngực kiểu màng ngoài tim 2. Tiếng cọ màng ngoài tim 3. ST chênh lên hoặc PR chênh xuống mới lan rộng trên ECG 4. Tràn dịch màng ngoài tim (mới hoặc tình trạng tràn dịch xấu hơn) Những dấu hiệu hỗ trợ thêm vào: · Tăng những dấu ấn viêm (CRP, VS, bạch cầu) · Bằng chứng viêm màng ngoài tim trên CT hoặc MRI |
|
Dai dẳng không dứt (Incessant) |
Viêm màng ngoài tim kéo dài > 4-6 tuần nhưng < 3 tháng không thoái lui (without remission) |
|
Tái phát |
Viêm màng ngoài tim tái phát sau khi có bằng chứng lần đầu tiên của viêm màng ngoài tim cấp và triệu chứng đã ngưng ≥ 4-6 tuần (thường trong vòng 18-24 tháng nhưng thời điểm chính xác cho giới hạn trên chưa được thiết lập) |
|
Mạn tính |
Viêm màng ngoài tim kéo dài > 3 tháng |
Hình 1: Tiếp cận theo thứ tự được đề nghị trong viêm màng ngoài tim
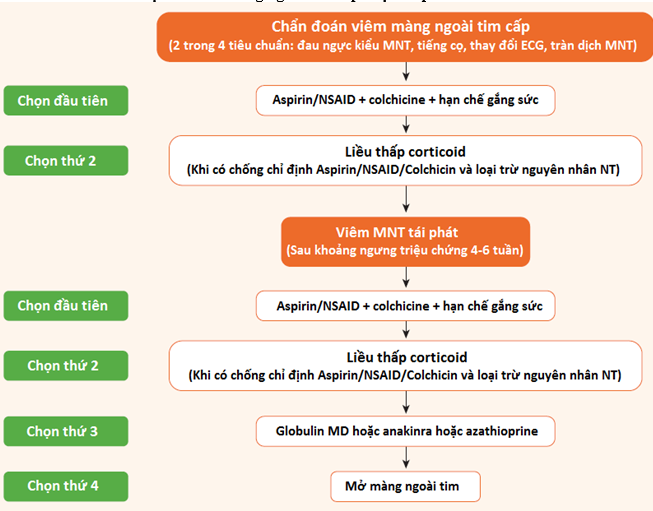
– Về điều trị, hiện tại vẫn còn ít những thử nghiệm lâm sàng (RCT) liên quan đến bệnh màng ngoài tim, do đó số lượng những khuyến cáo class I-A còn hạn chế. Tuy nhiên RCT đa trung tâm về việc sử dụng colchicines trong viêm màng ngoài tim cấp đã hoàn thành và colchicine đã được thiết lập như 1 điều trị thêm vào đầu tay bên cạnh điều trị aspirin/NSAID nhằm cải thiện đáp ứng với điều trị, tăng tần suất lui bệnh và giảm tái phát(I-A) (bảng 2).Corticoid không được là chọn lựa đầu tay trong viêm MNT cấp (III-C). Corticoid liều thấp chỉ được xem xét trong viêm MNT cấp khi có chống chỉ định/thất bại với aspirin/NSAID + colchicine và nguyên nhân nhiễm trùng phải được loại trừ hoặc khi đã có 1 chỉ định đặc biệt cho việc dùng corticoid như là bệnh tự miễn (IIa-C). Dấu ấn viêm CRP được xem như chỉ dẫn đáp ứng điều trị cũng như độ dài thời gian cho điều trị (IIa-C). Hạn chế vận động thể lực là vấn đề lâm sàng quan trọng trong bệnh màng ngoài tim. Trong viêm màng ngoài tim cấp, hạn chế vận động thể lực được khuyến cáo cho đến khi hồi phục triệu chứng và bình thường hóa các dấu ấn viêm CRP, ECG và SA tim cho những người không phải vận động viên. Tuy nhiên ở những vận động viên thi đấu, theo các chuyên gia việc hạn chế gắng sức thể lực cần được khuyến cáo ít nhất 3 tháng(IIa-C).
Bảng 2: Những điều trị kháng viêm thường dùng trong viêm màng ngoài tim cấp
|
Thuốc |
Liều thường dùng |
Thời gian điều trị |
Giảm liều |
|
Aspirin |
750-1000 mg mỗi 8 giờ |
1-2 tuần |
Giảm liều khoảng 250-500 mg mỗi 1-2 tuần |
|
Ibuprofen |
600 mg mỗi 8 giờ |
1-2 tuần |
Giảm liều khoảng 200-400 mg mỗi 1-2 tuần |
|
Colchicines |
0.5 mg X 1 lần/ngày (< 70 Kg) hoặc 0.5 mg X 2 lần/ngày (≥ 70Kg) |
3 tháng |
Không bắt buộc, có thể thay thế thành 0.5 mg cách ngày (< 70 Kg) hoặc 0.5 mg X 1 lần/ngày (≥ 70 Kg) ở những tuần cuối |
Chiến lược điều trị trong viêm MNT cấp và tái phát cũng được sơ đồ hóa cùng với những chọn lựa điều trị mới hiện tại sẵn có bao gồm điều trị ức chế miễn dịch(hình 2).
Hình 2: Lưu đồ điều trị cho viêm màng ngoài tim cấp hoặc tái phát
Phẫu thuật đã có nhiều cải tiến và khác biệt hơn trong quá khứ. Vì thế trong khi phẫu thuật cắt bỏ màng ngoài tim được chỉ định như 1 biện pháp thêm cùng điều trị nội khoa trong trường hợp viêm màng ngoài tim tái phát kháng trị. Khuyến cáo mới lần này vẫn đề nghị cố gắng điều trị nội khoa trong viêm màng ngoài tim co thắt lan tỏa cấp tính nhằm tránh phẫu thuật
-Tràn dịch MNT cũng được phân loại kinh điển dựa vào sự khởi phát, lượng dịch, phân bố và tính chất dịch(bảng 3).
Bảng 3: Phân loại tràn dịch màng ngoài tim
|
Khởi phát |
Cấp Bàn cấp Mạn (> 3 tháng) |
|
Kích thước |
Nhẹ < 10 mm Trung bình 10-20 mm Lớn > 20 mm |
|
Phân bố |
Lan tỏa Khu trú |
|
Bản chất |
Dịch thấm Dịch tiết |
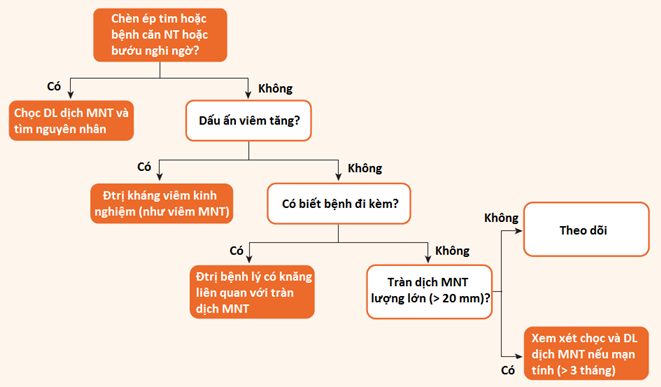
Khuyến cáo lần này cũng đề nghị sơ đồ nhằm đơn giản hóa việc xử trí tràn dịch MNT (hình 3) và đích đến của điều trị được khuyến cáo là hướng đến căn nguyên (I-C). Aspirin/NSAID/colchicine trong điều trị viêm MNT được khuyến cáo khi tràn dịch MNT đi kèm với tình trạng viêm hệ thống (I-C). Những BN sống trong vùng dịch tể lao, hóa trị chống lao được khuyến cáo khi tràn dịch là dịch tiết và đã loại trừ những nguyên nhân khác (I-C). Những BN không nằm trong vùng dịch tể lao, hóa trị lao theo kinh nghiệm không được khuyến cáo khi mà việc khảo sát một cách hệ thống không chỉ ra được nguyên nhân lao (III-C). Điều trị kháng lao chuẩn được khuyến cáo phải kéo dài 6 tháng nhằm ngăn ngừa viêm màng ngoài tim co thắt do lao (I-C). Chọc dẫn lưu dịch MNT hoặc PT được chỉ định khi có chèn ép tim hoặc khi có tràn dịch ượng TB-nhiều không đáp ứng với điều trị nội và khi có nghi ngờ bệnh căn của bướu hoặc nhiễm trùng chưa được biết rõ (I-C)
Hình 3: Sơ đồ xử trí thứ tự tràn dịch màng ngoài tim
–Cuối cùng viêm MNT co thắt, một bệnh lý có chiến lược điều trị hoàn toàn khác với bệnh cơ tim hạn chế, khuyến cáo ESC 2015 đã đưa ra 1 bảng phân biệt khá rõ cho 2 bệnh lý dễ nhầm lẫn này (bảng 4) sau đó đề nghị chiến lược điều trị thích hợp theo từng hội chứng của viêm MNT co thắt (bảng 5)
Bảng 4: Những điểm chính giúp phân biệt viêm màng ngoài tim co thắt và bệnh cơ tim hạn chế
|
Đánh giá chẩn đoán |
Viêm màng ngoài tim co thắt |
Bệnh cơ tim hạn chế |
|
Dấu hiệu thực thể |
Dấu Kussmaul, tiếng cọ. |
Âm thổi hở van, dấu Kussmaul có thể hiện diện, tiếng tim thứ 3. |
|
ECG |
Điện thế thấp, thay đổi ST/T không đặc hiệu, rung nhĩ. |
Điện thế thấp, giả nhồi máu, QRS có thể rộng, trục lệch trái, rung nhĩ. |
|
XQ ngực |
Đóng vôi MNT (1/3 TH) |
Không đóng vôi MNT. |
|
Siêu âm tim |
·Vận động nảy VLT (septal bounce). ·MNT dày, đóng vôi. ·Vận tốc đỉnh sóng E qua van 2 lá thay đổi theo hô hấp > 25% và thay đổi vận tốc lưu lượng đỉnh sóng D ở TM phổi > 20%. ·Vận tốc lan truyền lưu lượng trên M-mode màu (Vp) > 45 cm/s. ·Doppler mô: đỉnh e’ > 8 cm/s. |
·Thất trái nhỏ với nhĩ lớn, có thể tăng bề dày thành thất. ·Tỷ lệ E/A > 2, thời gian giảm tốc (DT) ngắn. ·Không ghi nhận phổ van 2 lá thay đổi có ý nghĩa theo hô hấp. ·Vận tốc lan truyền lưu lượng trên M-mode màu (Vp) < 45 cm/s. ·Doppler mô: đỉnh e’ < 8 cm/s. |
|
Thông tim |
Dấu “trũng-bình nguyên” hoặc “gốc vuông”, áp lực tâm trương thất trái và phải thường bằng nhau, 2 thất mất tính độc lập được đánh giá qua chỉ số DT tâm thu (DT thất P/DT thất trái trong thì hít vào và thở ra). |
Áp lực tâm thu thất phải tăng đáng kể (> 50 mmHg) và áp lực tâm trương thất trái lớn hơn thất phải (LVEDP > RVEDP) khi nghỉ hoặc ≥ 5 mmHg trong lúc gắng sức (RVEDP < 1/3 RVSP). |
|
CT/MRI |
MNT dày > 3-4 mm, đóng vôi NMT (CT), 2 thất mất độc lập trên MRI (real-time cine). |
Độ dày MNT bình thường (< 3mm), tình trạng cơ tim qua khảo sát hình thái và chức năng. |
Bảng 5: Những điều trị chính của hội chứng màng ngoài tim co thắt
|
Hội chứng |
Định nghĩa |
Điều trị |
|
Co thắt thoáng qua (phân biệt với viêm MNT co thắt, BCT hạn chế) |
Dạng co thắt có thể đảo ngược do hồi phục tự nhiên hoặc sau điều trị nội. |
1 đợt điều trị nội khoa kháng viêm theo kinh nghiệm khoảng 2-3 tháng. |
|
Viêm MNT co thắt lan tỏa (phân biệt chén ép tim) |
Thất bại trong việc đưa áp lực nhĩ phải xuống dưới 10 mmHg hoặc giảm 50% sau chọc dẫn lưu dịch MNT. Còn có thể được chẩn đoán bằng hình ảnh học không xâm lấn. |
Chọc dẫn lưu dịch NMT và điều trị nội sau đó. Phẫu thuật cho những trường hợp dai dẳng. |
|
Viêm MNT co thắt mạn tính |
Co thắt tồn tại sau 3-6 tháng. |
Mở MNT, điều trị nội khoa được áp dụng cho những trường hợp bệnh tiến triển hoặc nguy cơ cao cho PT hoặc là trong dạng hỗn hợp liên quan đến cơ tim. |







