THEO DÕI HUYẾT ÁP LIÊN TỤC CHO KẾT QUẢ CHÍNH XÁC HƠN LÀ ĐO HUYẾT ÁP TẠI PHÒNG KHÁM
Cập nhật từ một tổng quan hệ thống của cơ quan đặc nhiệm về phòng bệnh của Hoa Kỳ công bố ngày 23 tháng 12 cho thấy: “Theo dõi huyết áp liên tục giúp tiên đoán kết cục tim mạch dài hạn, độc lập với đo huyết áp tại phòng khám và vì vậy, giúp cải thiện độ chính xác”.
Mặc dù việc chẩn đoán chính xác tăng huyết áp có tầm quan trọng rõ rệt, các khuyến cáo về đo huyết áp và thời điểm lặp lại giữa các lần đo huyết áp không được xem xét dựa trên hệ thống các y văn. Chẳng hạn như là khi nào nên đo huyết áp lặp lại hiếm khi được tuân theo các khuyến cáo trong thực hành thường ngày.
Để giải quyết những vấn đề này, các phương pháp đo huyết áp mới hơn đã được phát triển nhằm làm giảm sai số, đơn giản hóa việc đo huyết áp lặp đi lặp lại, đánh giá huyết áp suốt chu chuyển 24 giờ và có thể sử dụng trong các tình huống ngoài bệnh viện. Thời điểm lặp lại giữa các lần đo và các phương pháp đo huyết áp dựa trên bằng chứng có thể giúp cải thiện lợi ích và hiệu quả của việc tầm soát tăng huyết áp.
Bảng tổng quan hệ thống năm 2003 của cơ quan đặc nhiệm về phòng bệnh của Hoa Kỳ đã không thiết lập một tiêu chuẩn tham chiếu cho việc đo huyết áp, cũng như kiểm tra tính chính xác của các phương pháp đo huyết áp chẩn đoán hoặc đề nghị một thời điểm tối ưu để lặp lại giữa các lần đo huyết áp. Bản cập nhật hiện nay nêu bật những vấn đề này, ngoài ra, còn xem xét bằng chứng trực tiếp về lợi ích và tác hại của việc tầm soát tăng huyết áp ở người lớn.
Kiến nghị cụ thể bao gồm những điều sau đây:
– Trừ khi điều trị tức thời là cần thiết, theo dõi huyết áp liên tục nên là chuẩn tham khảo để khẳng định tăng huyết áp nếu huyết áp tăng khi đo tại phòng khám để tránh chẩn đoán sai và điều trị quá mức.
– Những người có nguy cơ cao bị tăng huyết áp khi tầm soát trong vòng 6 năm nên được kiểm tra thường xuyên hơn so với những người không có yếu tố nguy cơ cụ thể. Các yếu tố nguy cơ gồm có huyết áp bình thường cao, người lớn tuổi, chỉ số khối cơ thể trên mức bình thường và chủng tộc da đen.
– Các chiến lược cần thiết để cải thiện tính chính xác của đo huyết áp tại phòng khám.
Việc xem xét bằng chứng dựa trên một cơ sở dữ liệu được chọn lọc từ 24 tháng 2 năm 2014. Các thử nghiệm được chọn phải có chất lượng tốt, độ chính xác chẩn đoán cao, nghiên cứu thuần tập được thực hiện ở người lớn và xuất bản bằng tiếng Anh. Một nhà phê bình đã rút gọn dữ liệu, kiểm tra tính chính xác lần thứ hai và hai người nhận xét khác xem chất lượng nghiên cứu.
Những phát hiện từ việc xem xét bằng chứng bao gồm các điều sau đây:
– Trong 11 nghiên cứu, theo dõi huyết áp liên tục giúp tiên đoán kết cục tim mạch lâu dài, với tỷ lệ nguy cơ thay đổi từ 1,28 – 1,40.
– Trong 27 nghiên cứu, khẳng định chẩn đoán không dựa vào đo huyết áp tại phòng khám cho thấy 35% đến 95% những người có huyết áp tăng lúc tầm soát tại phòng khám vẫn tiếp tục có tăng huyết áp.
– Những người có tăng huyết áp phòng khám đơn độc (huyết áp bình thường sau khi làm xét nghiệm khẳng định chẩn đoán) đã có kết cục tim mạch tương tự như ở những người có huyết áp bình thường lúc tầm soát tại phòng khám.
– Trong 40 nghiên cứu, tỷ lệ mắc bệnh tăng huyết áp sau khi tái tầm soát thay đổi đáng kể mỗi năm trong thời gian 6 năm.
– So sánh giữa các nghiên cứu cho thấy nguy cơ tăng huyết áp khi tái tầm soát trong vòng 6 năm ít nhất là cao gấp đôi ở những người lớn tuổi, những người có huyết áp bình thường cao, người thừa cân và béo phì và người da đen.
– Một hạn chế của tổng quan này là số lượng nhỏ các nghiên cứu về tính chính xác của chẩn đoán tăng huyết áp dựa vào đo huyết áp tại phòng khám và quy trình đo ở những người lớn tăng huyết áp chưa được điều trị.
Những kết quả này gợi ý rằng thời gian và nguồn lực nên tập trung cho việc cải thiện tính chính xác của đo huyết áp và thời điểm đo ở nhóm người có nguy cơ cao hơn là đo cho tất cả mọi người ở mọi lần thăm khám, nhóm tác giả nghiên cứu kết luận.
(From Ambulatory BP Monitoring More Accurate Than Office Screening. http://www.medscape.com/viewarticle/837113)
NGUY CƠ TÁC DỤNG PHỤ GIA TĂNG KHI PHỐI HỢP CLARITHROMYCIN VỚI MỘT SỐ STATIN
Theo kết quả của một phân tích mới: Kết hợp một statin không được chuyển hóa bởi cytochrome P450 3A4 (CYP3A4) với kháng sinh clarithromycin liên quan với tăng nguy cơ bị tác dụng phụ. Những người đang uống rosuvastatin (Crestor, AstraZeneca), pravastatin, hoặc fluvastatin với clarithromycin có nguy cơ nhập viện vì tổn thương thận cấp tính gia tăng 65%, nguy cơ tăng cao hơn gấp đôi so với nguy cơ tăng kali máu và nguy cơ tử vong do mọi nguyên nhân tăng 43% so với những người đang dùng các statin mà không chuyển hóa qua CYP3A4 kết hợp với azithromycin.
Tăng tuyệt đối nguy cơ bị tác dụng phụ là nhỏ hơn 1%. Tuy nhiên, các nhà nghiên cứu nói rằng “tăng vừa phải” về số ca tử vong và nhập viện trong số những người lớn tuổi có thể phản ánh được độc tính của statin.
Ảnh hưởng trên dân số về mối tương tác thuốc-thuốc có thể phòng ngừa được này cần phải được chú trọng, nhất là trong bối cảnh tăng cao của việc kê đồng thời clarithromycin và statin – Tiến sĩ Daniel Li (Đại học Western Ontario, London) và các đồng nghiệp viết trên Canadian Medical Association Journal vào ngày 22 tháng 12 năm 2014. Tại Canada, rosuvastatin là loại thuốc thường được kê đơn đứng hàng thứ hai vào năm 2010.
Việc kê đồng thời clarithromycin và rosuvastatin
Trong báo cáo của mình, các nhà nghiên cứu giải thích rằng clarithromycin là một thuốc kháng sinh có thể ức chế các polypeptide vận chuyển hữu cơ mang điện âm 1B1 và 1B3 (OATP1B1 và OATP1B3). Một số haplotype thường xảy ra sự đa hình di truyền trong OATP1B1 đặc hiệu cho gan và có liên quan với tăng nồng độ rosuvastatin và pravastatin – nhóm nghiên cứu lưu ý.
Tổng cộng, có 51.523 người đã được kê clarithromycin và 52.518 người đã được kê azithromycin, một thuốc kháng sinh mà không ức chế CYP3A4, OATP1B1 hoặc OATP1B3. Liên quan đến điều trị bằng statin, 76% được điều trị với rosuvastatin, 21% với pravastatin và 3% với fluvastatin.
Các kết cục sau 30 ngày
|
Kết cục |
Số biến cố clarithromycin |
Số biến cố azithromycin |
Khác biệt nguy cơ tuyệt đối, % |
Nguy cơ tương đối điều chỉnh (95% khoảng tin cậy) |
|
Nhập viện vì hủy cơ |
13 |
6 |
0,02 |
2,27 (0,86-5,96) |
|
Nhập viện vì tổn thương thận cấp |
175 |
122 |
0,11 |
1,65 (1,31-2,09) |
|
Nhập viện vì tăng kali máu |
33 |
18 |
0,03 |
2,17 (1,22-3,86) |
|
Tử vong do mọi nguyên nhân |
200 |
155 |
0,09 |
1,43 (1,15-1,76) |
Nguy cơ gia tăng của rosuvastatin, pravastatin và fluvastatin khi dùng đồng thời với clarithromycin không thể được giải thích bằng cơ chế ức chế CYP3A4 bởi vì các thuốc này không được chuyển hóa bởi con đường này. Nhiều bằng chứng cho thấy vai trò của các cơ chế qua trung gian chất vận chuyển trong các tương tác như thế, đáng kể là ức chế OATP ở người.
Cơ quan Quản lý Thực phẩm và Dược phẩm Hoa Kỳ đề nghị nên sử dụng các statin không chuyển hoá qua CYP3A4 ở người bệnh đang dùng thuốc ức chế CYP3A4. Tuy nhiên, “tác dụng phụ không mong muốn có thể vẫn xảy ra, có thể là vì cơ chế bổ sung tương tác thuốc độc lập của con đường CYP3A4”, Li và đồng nghiệp nói. Để ngăn ngừa độc tính, việc sử dụng azithromycin hoặc một thuốc kháng sinh mà không tương tác với statin có thể được xem xét.
(From ‘Modest’ Increased Adverse-Event Risk With Clarithromycin Plus Some Statins. http://www.medscape.com/viewarticle/837315)
TÓM TẮT KHUYẾN CÁO NĂM 2014 CỦA ACC/AHA VỀ ĐÁNH GIÁ VÀ XỬ TRÍ TIM MẠCH QUANH PHẪU THUẬT Ở BỆNH NHÂN PHẪU THUẬT NGOÀI TIM
1. Định nghĩa tính khẩn cấp và mức nguy cơ của phẫu thuật/thủ thuật (PT/TT)
· Thủ thuật cấp cứu (emergency procedure)là 1 thủ thuật mà nếu không thực hiện sẽ đe dọa đến mạng sống hoặc chi của bệnh nhân, điển hình trong vòng < 6 giờ (các đánh giá lâm sàng rất giới hạn hoặc không có thời gian).
· Thủ thuật khẩn (urgent procedure)là 1 thủ thuật mà nếu không thực hiện sẽ đe dọa đến mạng sống hoặc chi của bệnh nhân, điển hình trong vòng 6-24 giờ.
· Thủ thuật nhạy cảm thời gian (time-sensitive procedure)là thủ thuật có thể trì hoãn 1 tuần cho đến 6 tuần nhằm cho phép đánh giá và những thay đổi có ý nghĩa trong xử trí, hầu hết các thủ thuật ung thư nằm trong phân loại này.
· Thủ thuật chương trình (elective procedure)là những thủ thuật có thể trì hoãn đến 1 năm.
· Thủ thuật nguy cơ thấp (low risk procedure) là 1 thủ thuật mà trong đó khi kết hợp các đặc điểm của BN và các đặc điểm thủ thuật tiên đoán nguy cơ biến cố tim mạch nặng (MACE) như tử vong hoặc nhồi máu cơ tim (NMCT) < 1%. Ví dụ cho nhóm này là các thủ thuật về mổ đục thủy tinh thể và các phẫu thuật tạo hình.
· Thủ thuật nguy cơ gia tăng (elevated risk)là khi thủ thuật có nguy cơ MACE ≥1%. Nhiều sơ đồ phân tầng nguy cơ trước đây có phân thành nguy cơ trung bình và nguy cơ cao. Bởi vì những khuyến cáo cho 2 phân lớp nguy cơ này tương tự nhau nên để đơn giản trong phân tầng nguy cơ mới chỉ phân thành 2 lớp nguy cơ (nguy cơ thấp và nguy cơ gia tăng)
2. Các yếu tố nguy cơ lâm sàng
Ø Bệnh van tim
·Những BN bị hẹp hoặc hở van tim mức độ TB trở lên cần làm siêu âm tim (SAT) trước mổ khi chưa làm SAT trong vòng 1 năm trước đó hoặc có thay đổi tình trạng trên lâm sàng hay qua thăm khám lần sau cùng trước đó (I-C).
·BN đã có những chỉ định chuẩn xác cho can thiệp van tim (thay van hoặc sữa van) dựa trên triệu chứng và độ nặng của hẹp hở van , can thiệp van tim nên thực hiện trước PT ngoài tim theo chương trình nhằm làm giảm nguy cơ quanh PT (I-C).
·Theo dõi huyết động thích hợp trong và sau mổ là hợp lý ở những BN hẹp van ĐMC nặng không triệu chứng cần PT ngoài tim chương trình với nguy cơ tăng (IIa-B).
·Theo dõi huyết động thích hợp trong và sau mổ là hợp lý ở những BN hở van 2 lá nặng không triệu chứng cần PT ngoài tim chương trình với nguy cơ tăng (IIa-C).
·Theo dõi huyết động thích hợp trong và sau mổ là hợp lý ở những BN hở van ĐMC nặng không triệu chứng có EF bình thường cần PT ngoài tim chương trình với nguy cơ tăng (IIa-C)
·Theo dõi huyết động thích hợp trong và sau mổ là hợp lý ở những BN hẹp van 2 lá nặng không triệu chứng mà hình thái van không thuận lợi cho nong van bằng bong qua da và cần PT ngoài tim chương trình với nguy cơ tăng (IIa-B)
Ø Những yếu tố nguy cơ lâm sàng khác
·Trước phẫu thuật chương trình những BN có thiết bị điện tim mạch được cấy ghép trong cơ thể (CIED), đội phẫu thuật/thủ thuật và các nhà lâm sàng về CIED nên bàn bạc kế hoạch xử trí quanh PT về CIED (I-C).
·Những thuốc điều trị hướng đích là mạch máu phổi mạn (như ức chế phosphodiesterase type 5, những chất kích thích guanylate cyclase hòa tan, đối kháng thụ thể endothelin, thuốc prostanoid) nên được tiếp tục trừ khi bị chống chỉ định hoặc không dung nạp ở những BN bị tăng áp phổi cần PT ngoài tim (I-C).
·Trừ khi nguy cơ trì hoãn lớn hơn lợi ích mang lại, đánh giá trước PT bởi 1 chuyên gia về tăng áp phổi trước PT ngoài tim có thể có lợi ở những BN tăng áp phổi, đặc biệt khi có những đặc điểm của nguy cơ tăng (IIa-C)
3. Những bước tiếp cận đánh giá tim mạch quanh phẫu thuật
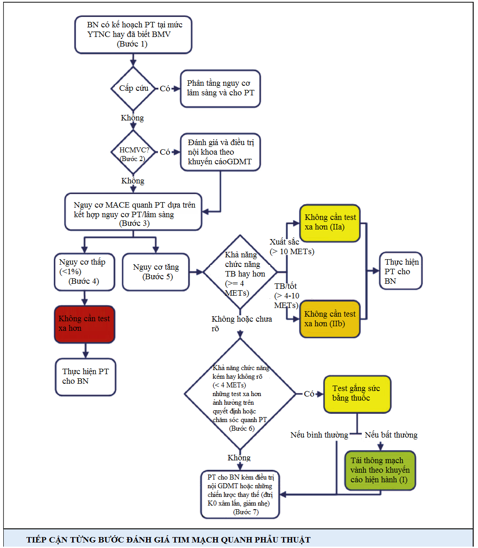
· Bước 1:những BN dự định PT ngoài tim có các yếu tố nguy cơ (YTNC) cho bệnh mạch vành (BMV) hay đã biết BMV cần xác định tính khẩn cấp của PT. Nếu là PT cấp cứu, cần xác định các YTNC lâm sàng có ảnh hưởng đến xử trí quanh PT và cần có chiến lược xử trí, theo dõi thích hợp dựa trên đánh giá lâm sàng.
· Bước 2:nếu PT là khẩn hoặc chương trình, cần xác định BN có bị hội chứng mạch vành cấp (HCMVC) không, nếu có cần đánh giá về tim mạch và xử trí hội chứng mạch vành cấp theo khuyến cáo hiện hành.
· Bước 3:nếu BN có những YTNC cho BMV ổn định, cần lượng giá nguy cơ MACE quanh PT trên cơ sở kết hợp nguy cơ lâm sàng/phẫu thuật. Lượng giá này có thể sử dụng cách tính nguy cơ NSQIP của trường môn PT Mỹ (www.riskcalculator.facs.org) hoặc với lượng giá nguy cơ phẫu thuật RCRI. Cho ví dụ 1 BN thuộc PT nguy cơ rất thấp (như PT mắt) ngay cả với nhiều YTNC cũng sẽ có nguy cơ MACE thấp, trong khi đó nếu BN cần PT mạch máu nặng chỉ cần ít YTNC cũng sẽ có nguy cơ tăng về MACE.
· Bước 4:nếu BN có nguy cơ MACE thấp (< 1%), không cần đánh giá những test xa hơn và có thể tiến hành PT.
· Bước 5:nếu BN có nguy cơ MACE tăng, cần xác định khả năng chức năng với những thang đo lường khách quan DASI. Nếu BN có khả năng chức năng trung bình, tốt hoặc xuất sắc (khoảng 4 METs), tiến hành PT cho BN mà không cần đánh giá xa hơn.
· Bước 6:nếu khả năng chức năng của BN là kém hoặc không biết (< 4 METs), nhà lâm sàng nên bàn bạc với BN và đội quanh PT để xác định xem cần khảo sát những test thêm nữa có ảnh hưởng trên quyết định BN (như quyết định PT luôn hay cần phải PCI, CABG tùy thuộc vào kết quả của test) hoặc chăm sóc quanh PT. Nếu câu trả lời là có, test gắng sức bằng thuốc là thích hợp. Những BN không rõ khả năng chức năng, test gắng sức thể lực là hợp lý. Nếu test gắng sức là bất thường, xem xét chụp mạch vành hoặc tái thông mạch tùy thuộc vào mức độ nguy cơ của test bất thường. BN có thể tiến hành PT cùng với điều trị nội khoa trực tiếp theo khuyến cáo hoặc xem xét những chiến lược thay thế, như các điều trị không xâm lấn cho PT (như xạ trị cho BN ung thư) hoặc điều trị giảm nhẹ. Nếu test là bình thường, tiến hành PT cùng với điều trị nội khoa trực tiếp theo khuyến cáo.
· Bước 7:nếu test không ảnh hưởng đến quyết định hoặc chăm sóc, thực hiện PT cho BN cùng với điều trị nội khoa trực tiếp theo khuyến cáo hoặc xem xét những chiến lược thay thế như điều trị không xâm lấn cho PT (như điều trị xạ tri cho BN ung thư) hoặc điều trị giảm nhẹ.
4. Các đánh giá tim mạch hỗ trợ trước mổ
Ø ECG:
· ECG 12 chuyển đạo khi nghỉ là hợp lý ở những BN đã biết BMV hoặc những bệnh tim cấu trúc có ý nghĩa, ngoại trừ PT nguy cơ thấp (IIa-B).
· ECG 12 chuyển đạo có thể được xem xét ở những BN không triệu chứng, ngoại trừ PT nguy cơ thấp (IIb-B).
· ECG thường quy trước mổ không hữu ích ở BN không triệu chứng cần PT/TT nguy cơ thấp (III-B).
Ø Đánh giá chức năng thất trái:
· Là hợp lý ở những BN khó thở không rõ nguồn gốc (IIa-C).
· Là hợp lý ở những BN suy tim với khó thở hoặc có những thay đổi tình trạng lâm sàng khác (IIa-C).
· Có thể xem xét tái đánh giá chức năng thất trái ở những BN có lâm sàng ổn định (IIb-C).
· Đánh giá chức năng thất trái thường quy trước mổ không được khuyến cáo (III-B).
Ø Test gắng sức thể lực:
· BN có nguy cơ tăng cho PT và có khả năng chức năng xuất sắc (excellent), không cần đánh giá thêm và cho BN thực hiện PT (IIa-B).
· BN có nguy cơ tăng cho PT và khả năng chức năng chưa rõ, có thể hợp lý thực hiện gắng sức thể lực nhằm đánh giá khả năng chức năng nếu điều này có làm thay đổi xử trí (IIb-B).
· Test gắng sức thể lực tim phổi có thể xem xét cho những BN cẩn làm PT/TT nguy cơ tăng (IIb-B).
· BN có nguy cơ tăng cho PT và có khả năng chức năng trung bình đến tốt (good), có thể hợp lý là không cần làm những test xa hơn và cho BN thực hiện PT (IIb-C).
· BN có nguy cơ tăng cho PT và khả năng chức năng là kém hoặc chưa rõ, có thể hợp lý làm test gắng sức thể lực bằng hình ảnh nhằm đánh giá tình trạng thiếu máu cục bộ cơ tim (IIb-C).
· Sàng lọc thường quy test gắng sức không xâm lấn không hữu ích trong trường hợp PT ngoài tim nguy cơ thấp (III-B).
Ø Test gắng sức bằng thuốc không xâm lấn:
· Siêu âm tim gắng sức dobutamin hoặc hình ảnh học tưới máu cơ tim là hợp lý cho những BN cần làm PT ngoài tim nguy cơ tăng có khả năng chức năng kém nếu điều này có làm thay đổi chiến lược xử trí (IIa-B).
· Sàng lọc thường quy test gắng sức không xâm lấn không hữu ích trong trường hợp PT ngoài tim nguy cơ thấp (III-B).
Ø Chụp mạch vành trước mổ:
· Chụp mạch vành thường quy trước mổ không được khuyến cáo (III-C).
5. Các điều trị quanh phẫu thuật
Ø Tái thông mạch vành trước PT ngoài tim:
· Tái thông mạch vành trước các PT ngoài tim được khuyến cáo khi nó thỏa được các chỉ định theo khuyến cáo lâm sàng hiện hành (I-C).
· Tái thông mạch vành không được khuyến cáo trước các PT ngoài tim trừ khi điều này có làm giảm các biến cố tim mạch quanh PT (III-B).
Ø Thời điểm cho PT ngoài tim chương trình ở những BN có can thiệp mạch vành qua da (PCI) trước đây:
· PT ngoài tim nên được trì hoãn 14 ngày sau nong MV bằng bóng (I-C), 30 ngày sau PCI stent thường (I-B).
· PT ngoài tim một cách lý tưởng nên được trì hoãn 365 ngày sau PCI stent phủ thuốc (I-B).
· Một quyết định đồng thuận về nguy cơ tương đối của việc ngưng hay tiếp tục điều trị chống kết tập tiểu cầu có thể hữu ích (IIa-C).
· PT ngoài tim chương trình sau PCI stent phủ thuốc có thể xem xét sau 180 ngày (6 tháng) (IIb-B).
· PT ngoài tim chương trình không nên thực hiện ở những BN mà việc PT cần phải ngưng ức chế tiểu cầu kép, trong vòng 30 ngày sau PCI stent thường hoặc 12 tháng sau PCI stent phủ thuốc (III-B).
· PT ngoài tim chương trình không nên thực hiện ở những BN mà việc PT cần ngưng aspirin, trong vòng 14 ngày sau nong MV bằng bóng (III-C).
Ø Điều trị ức chế bquanh PT:
· Cần tiếp tục ức chế bở những BN đang dùng ức chế bdài hạn (I-B).
· Hướng dẫn sử dụng ức chế bsau PT tùy tình trạng lâm sàng (IIa-B).
· Những BN có test trước PT là nguy cơ trung bình hoặc cao, có thể hợp lý khởi trị ức chế btrước PT (IIb-C).
· Những BN có ≥3 yếu tố của chỉ số nguy cơ tim mạch (Revised Cardiac Risk Index-RCRI) có thể hợp lý khởi trị ức chế btrước PT (IIb-B).
· Khởi trị ức chế bquanh PT như 1 tiếp cận nhằm làm giảm nguy cơ quanh PT có lợi ích chưa rõ ràng ở những BN có chỉ định dùng lâu dài nhưng không có những yếu tố nguy cơ RCRI khác (IIb-B).
· Có thể hợp lý để khởi trị ức chế bvới thời gian đủ dài quanh PT thích hợp hơn là > 1 ngày trước PT nhằm đánh giá tính an toàn và khả năng dung nạp(IIb-B).
· Điều trị ức chế bkhông nên bắt đầu vào ngày PT (III-B).
Ø Điều trị statin quanh PT:
· Tiếp tục statin ở BN đang uống statin (I-B).
· Khởi trị statin quanh PT là hợp lý cho những BN cần PT mạch máu (IIa-B).
· Khởi trị statin quanh PT có thể được xem xét ở những BN có 1 yếu tố nguy cơ lâm sàng cần PT/TT có nguy cơ tăng (IIb-C).
Ø Đồng vận α-2:
· Đồng vận α-2 không được khuyến cáo cho phòng ngừa biến cố tim mạch (III-B).
Ø Ức chế men chuyển:
· Tiếp tục ức chế men chuyển hoặc ức chế thụ thể angiotensin quanh PT/TT là hợp lý (IIa-B).
· Nếu ức chế men chuyển hoặc ức chế thụ thể angiotensin bị ngưng trước PT/TT, bắt bầu lại sau mổ các thuốc này là hợp lý, càng sớm càng tốt khi tình trạng lâm sàng hậu phẫu thuận lợi (IIb-C).
Ø Ức chế kết tập tiểu cầu:
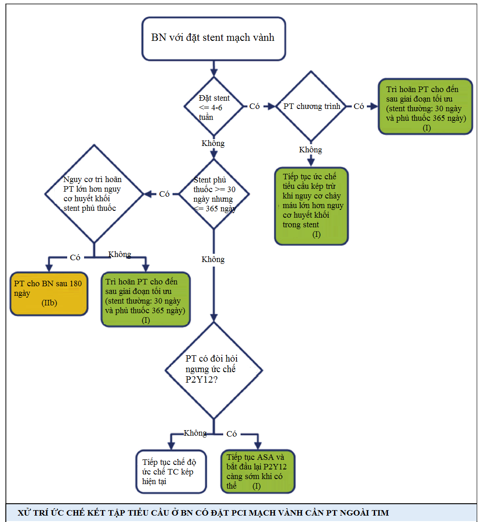
· Tiếp tục liệu pháp ức chế kết tập tiểu cầu kép ở BN cần PT ngoài tim khẩn trong 4-6 tuần sau đặt stent phủ thuốc hoặc không phủ thuốc, trừ khi nguy cơ chảy máu lớn hơn lợi ích dự phòng huyết khối trong stent (I-C).
· Những BN đặt stent cần PT đòi hỏi ngưng ức chế P2Y12, vẫn tiếp tục aspirin và bắt đầu lại ức chế P2Y12 càng sớm càng tốt sau PT (I-C).
· Điều trị ức chế kết tập tiểu cầu quanh PT nên được xác định bằng sự đồng thuận giữa bác sĩ điều trị và BN (I-C).
· Khi BN cần PT ngoài tim không cấp cứu/không khẩn, BN không có đặt stent trước đây, có thể hợp lý nếu tiếp tục điều trị aspirin khi mà nguy cơ biến cố tim mạch cao hơn nguy cơ chảy máu (IIb-B).
· Bắt đầu hoặc tiếp tục aspirin không có lợi ở những BN cần PT ngoài tim, ngoài mạch cảnh và chưa có đặt stent trước đây (III-B), nếu nguy cơ biến cố thiếu máu cục bộ lớn hơn nguy cơ chảy máu (III-C).
Ø Xử trí quanh PT những BN có thiết bị điện tim mạch được cấy ghép (CIED):
· BN có đặt ICD nên được theo dõi tim mạch liên tục trong toàn bộ giai đoạn bất hoạt và máy phá rung ngoài nên sẵn sàng. Đảm bảo chắc rằng ICD có thể được tái lập chương trình lại để hoạt động (I-C).
6. Giám sát và xử trí nhồi máu cơ tim quanh phẫu thuật
· Đo lường troponin được khuyến cáo khi BN có triệu chứng hoặc dấu hiệu đề nghị thiếu máu cục bộ hay nhồi máu cơ tim (I-A).
· ECG được khuyến cáo khi BN có triệu chứng hoặc dấu hiệu đề nghị thiếu máu cục bộ, nhồi máu cơ tim hoặc loạn nhịp(I-B).
· Lợi ích của việc tầm soát NMCT quanh PT với troponin thử sau PT ở những BN tại mức nguy cơ cao nhưng không có triệu chứng hay dấu hiệu gợi ý thiếu máu cục bộ hoặc NMCT là còn chưa chắc chắn khi mà lợi ích và nguy cơ chưa thiết lập được cho 1 chiến lược xử trí (IIb-B).
· Lợi ích của việc tầm soát NMCT quanh PT với ECG sau PT ở những BN tại mức nguy cơ cao nhưng không có triệu chứng hay dấu hiệu gợi ý thiếu máu cục bộ, NMCT hay loạn nhịp là còn chưa chắc chắn khi mà lợi ích và nguy cơ chưa thiết lập được cho 1 chiến lược xử trí (IIb-B).
· Tầm soát thường quy troponin sau mổ trên những BN không chọn lọc không có triệu chứng hay dấu hiệu gợi ý thiếu máu cục bộ hoặc NMCT là không hữu ích cho hướng dẫn xử trí quanh PT (III-B).







