COLCHICINE TRONG ĐIỀU TRỊ BỆNH TIM MẠCH:
Thu hẹp khoảng cách giữa bằng chứng, hướng dẫn và thực hành lâm sàng
Tác giả: Paul M Ridker
Đăng trên tạp chí JACC số 22, 2025
Viêm mạch thầm lặng kết hợp với tăng lipid máu thúc đẩy sự khởi phát, tiến triển và cuối cùng là vỡ mảng xơ vữa động mạch. Kể từ khi công bố nghiên cứu CANTOS (Nghiên cứu về kết cục huyết khối chống viêm Canakinumab) năm 2017, các bác sĩ tim mạch đã có bằng chứng về nguyên tắc cho rằng một số hình thức ức chế viêm có thể làm giảm đáng kể tỷ lệ biến cố tim mạch ở bệnh nhân mắc bệnh xơ vữa động mạch mạn tính ổn định. Nghiên cứu CANTOS cho thấy rằng việc ức chế viêm có mục tiêu trong con đường interleukin-1 đến interleukin-6 đến protein phản ứng C của hệ miễn dịch bẩm sinh, khi được sử dụng như một liệu pháp bổ trợ cho statin, có thể giảm các biến cố mạch máu tái phát từ 15% – 17%. Mức độ lợi ích này lớn tương đương với lợi ích đạt được nhờ ức chế proprotein convertase subtilisin/kexin loại 9 nhưng lại đạt được trong nghiên cứu CANTOS mà không có bất kỳ thay đổi nào về mức cholesterol LDL hoặc apo B. Tuy nhiên, Canakinumab không được phép sử dụng trong điều trị tim mạch, một phần là do những lợi ích tiềm năng của nó trong việc phòng ngừa và điều trị ung thư phổi.
Ngay sau CANTOS, các thử nghiệm COLCOT 2019 (Colchicine Cardiovascular Outcomes Trial) và LoDoCo2 (Low-Dose Colchicine 2) năm 2020 đã báo cáo việc giảm các biến cố tim mạch khi sử dụng Colchicine liều thấp, một loại thuốc chống viêm rẻ tiền và phổ biến rộng rãi. Dựa trên các thử nghiệm này, Colchicine liều thấp đã được Cục Quản lý Thực phẩm và Dược phẩm Hoa Kỳ (FDA) phê duyệt vào năm 2023 để sử dụng lâu dài nhằm “giảm nguy cơ nhồi máu cơ tim, đột quỵ, tái tạo mạch vành và tử vong do tim mạch ở bệnh nhân trưởng thành mắc bệnh xơ vữa động mạch hoặc có nhiều yếu tố nguy cơ mắc bệnh tim mạch”. Mặc dù có nhãn hiệu quy định rộng rãi này và bằng chứng đã được chứng minh về hiệu quả và độ an toàn trong bối cảnh xơ vữa động mạch ổn định mãn tính, việc kê đơn Colchicine liều thấp để phòng ngừa và điều trị vẫn còn hiếm.
Đối với một số người trong cộng đồng tim mạch dự phòng, việc “y học dựa trên bằng chứng” không thay đổi được thực tiễn liên quan đến Colchicine là điều đáng lo ngại, đặc biệt là vào thời điểm mà khoa học đang bị thách thức về tính chính xác và độ tin cậy của dữ liệu chăm sóc sức khỏe. Sự không nhất quán giữa các bằng chứng thử nghiệm, hướng dẫn và thực hành được nhấn mạnh bởi một phân tích tổng hợp được cập nhật năm 2025, trong đó việc sử dụng Colchicine liều thấp dài hạn để điều trị xơ vữa động mạch đã biết có liên quan đến việc giảm 25% nguy cơ tương đối đối với các biến cố tim mạch bất lợi nghiêm trọng (HR: 0,75; KTC 95%: 0,56-0,93), giảm 29% nhồi máu cơ tim (HR: 0,71;KTC 95%: 0,51-0,91), giảm 37% đột quỵ thiếu máu cục bộ (HR: 0,63; KTC 95%: 0,34-0,92) và giảm 33% tái thông mạch vành khẩn cấp (HR: 0,67; KTC 95%: 0,41-0,93) (Hình 1). Sau aspirin và statin, colchicine liều thấp có thể là phương pháp điều trị hiệu quả về chi phí thứ ba được phát triển cho bệnh xơ vữa động mạch mạn tính ổn định.
Trái ngược với việc sử dụng Colchicine liều thấp trong bệnh xơ vữa động mạch mãn tính, việc sử dụng thuốc này trong trường hợp nhồi máu cơ tim cấp tính và đau thắt ngực không ổn định vẫn còn chưa chắc chắn, điều này lý giải cho khuyến cáo loại 2B hạn chế hơn trong hướng dẫn mới của Hiệp hội Tim mạch Hoa Kỳ/Học viện Tim mạch Hoa Kỳ về hội chứng mạch vành cấp.
Trên quan điểm này, việc hoài nghi là có cơ sở khi một nghiên cứu thăm dò nhỏ ban đầu và thử nghiệm CLEAR-SYNERGY quy mô lớn gần đây về colchicine trong bối cảnh nhồi máu cơ tim cấp tính có ST chênh lên đều cho kết quả trung tính. Thoạt nhìn, điều này có vẻ không đáng ngạc nhiên vì các can thiệp thành công đối với tắc nghẽn động mạch vành cấp tính thường tập trung vào tái tưới máu nhanh chóng, liệu pháp chống huyết khối tiến hành nhanh và xử lý kịp thời các rối loạn nhịp tim ác tính. Hơn nữa, như tác giả Loscalzo gần đây đã lưu ý, “thời điểm kiểm soát viêm mạch máu” có thể rất quan trọng đến mức việc ức chế viêm trong bối cảnh cấp tính có thể đại diện cho một cơ chế bệnh sinh hoàn toàn khác so với việc ức chế viêm trong bệnh xơ vữa động mạch mãn tính.
Thêm vào đó, một số nhà bình luận đã đề xuất rằng dữ liệu trung tính về nhồi máu cơ tim có ST chênh lên từ nghiên cứu CLEAR-SYNERGY nên được diễn giải một cách thận trọng vì thử nghiệm này phần lớn được tiến hành trong thời kỳ đỉnh điểm của đại dịch COVID-19, khi các hệ thống theo dõi bệnh nhân trong các thử nghiệm ngẫu nhiên bị quá tải trên toàn cầu, khi việc phân loại sai và báo cáo kết quả thiếu khá phổ biến, và khi việc tuân thủ phác đồ, phân phối thuốc và tuân thủ điều trị gặp nhiều khó khăn. Ngoài ra, những người khác đã nêu lên những lo ngại về sự bất thường trong việc tuyển chọn bệnh nhân theo khu vực và lưu ý rằng nhánh điều trị bằng spironolactone của CLEAR-SYNERGY cũng cho kết quả trung tính.
Tuy nhiên, CLEAR-SYNERGY cho đến nay vẫn là thử nghiệm lớn nhất đã hoàn thành về liệu pháp chống viêm được tiến hành trong bối cảnh thiếu máu cục bộ mạch vành cấp. Do đó, cho đến khi có thêm dữ liệu, việc sử dụng liệu pháp chống viêm nhắm mục tiêu trong quá trình thiếu máu cục bộ cấp tính sẽ vẫn bị hạn chế. Thử nghiệm ARTEMIS toàn cầu đang diễn ra (Nghiên cứu so sánh hiệu quả của Ziltivekimab với giả dược ở những người bị nhồi máu cơ tim; NCT06118281) so sánh thuốc ức chế phối tử interleukin-6 ziltivekimab với giả dược ở bệnh nhân bị NMCT cấp sẽ góp phần quan trọng vào việc giải quyết hiệu quả cuối cùng của liệu pháp chống viêm mạnh mẽ trong bối cảnh thiếu máu cục bộ mạch vành cấp. Một số thử nghiệm lâm sàng về kết quả điều trị bằng colchicine đang được tiến hành ở những bệnh nhân có nguy cơ cao cần phòng ngừa tiên phát mắc bệnh tiểu đường loại 2 (COLCOT-T2D [Thử nghiệm kết quả tim mạch của Colchicine ở bệnh nhân tiểu đường loại 2]; NCT05633810), ở những bệnh nhân trải qua can thiệp mạch vành qua da (COL BE PCI [Colchicine ở Bỉ trên bệnh nhân mắc bệnh động mạch vành sau can thiệp mạch vành qua da]; NCT06095765), và trong số những người bị đau thắt ngực không ổn định gần đây và hội chứng mạch vành cấp tính (COLCARDIO-ACS [Nghiên cứu kết quả tim mạch của Colchicine trong hội chứng mạch vành cấp tính];ACTRN126.
Tình hình sử dụng colchicine liều thấp kéo dài tại thời điểm hiện tại như thế nào? Dựa trên dữ liệu hiện có, các bác sĩ lâm sàng thận trọng, những người muốn tối đa hóa lợi ích cho bệnh nhân của mình, sẽ cần phải giải quyết riêng biệt chứng xơ vữa động mạch mạn tính ổn định (trong đó lợi ích của liệu pháp chống viêm đã được chứng minh là nhất quán) với chứng thiếu máu cục bộ mạch vành cấp tính (trong đó lợi ích và rủi ro ròng của liệu pháp chống viêm vẫn chưa chắc chắn và cần nghiên cứu thêm. Trong mọi trường hợp, vì Colchicine được chuyển hóa qua thận và gan, nên cần hạn chế sử dụng ở những người bị rối loạn chức năng thận hoặc gan nghiêm trọng. Hơn nữa, vì Colchicine được chuyển hóa bởi enzyme cytochrome P450 3A4 và được thải trừ bởi bơm vận chuyển P-glycoprotein, nên có thể cần thiết phải tạm thời ngừng sử dụng Colchicine trong một hoặc hai tuần nếu đang sử dụng các chất ức chế mạnh cytochrome P450 3A4 hoặc P-glycoprotein (ví dụ: clarithromycin, thuốc kháng nấm azole). Các khuyến cáo tương tự đã được đưa ra về việc tạm thời ngừng sử dụng colchicine nếu bắt đầu điều trị bằng cyclosporine hoặc ritonavir. Cũng như với bất kỳ loại thuốc nào, dữ liệu về độ an toàn lâu dài liên quan đến ung thư và nhiễm trùng nghiêm trọng rất khó đánh giá trong các thử nghiệm ngẫu nhiên. Tuy nhiên, tỷ lệ mắc ung thư và nhiễm trùng nghiêm trọng rất hiếm gặp ở những bệnh nhân mắc bệnh sốt Địa Trung Hải gia đình đã sử dụng colchicine đường uống hàng ngày một cách an toàn trong nhiều thập kỷ. Điều đáng chú ý là những cá nhân này cũng được phát hiện có tỷ lệ mắc bệnh xơ vữa động mạch thấp hơn.
NGỪNG SỬ DỤNG THUỐC CHẸN BETA SAU NHỒI MÁU CƠ TIM:
ÁP DỤNG AN TOÀN NHỮNG KIẾN THỨC MỚI TỪ CÁC THỬ NGHIỆM
Tác giả: John G.F. Cleland
Đăng trên tạp chí Tim Mạch Học Nature Reviews
Bằng chứng mới từ năm thử nghiệm ngẫu nhiên cho thấy việc không sử dụng thuốc chẹn beta sau nhồi máu cơ tim (NMCT) là an toàn đối với những bệnh nhân được lựa chọn cẩn thận, có nguy cơ thấp. Tuy nhiên, ngay cả khi không cần dùng thuốc chẹn beta để điều trị rối loạn chức năng tâm thất, tăng huyết áp hoặc rối loạn nhịp tim, lựa chọn khôn ngoan hơn là nên tiếp tục điều trị chẹn beta trong giai đoạn dễ bị tổn thương ngay sau NMCT và ngừng điều trị vài tháng sau đó.
Hầu hết bệnh nhân bị nhồi máu cơ tim (NMCT) sẽ được kê đơn thuốc chẹn beta. Hướng dẫn mới nhất của Hoa Kỳ về quản lý hội chứng mạch vành cấp tính khuyến cáo rằng tất cả bệnh nhân nên được dùng thuốc chẹn beta sau NMCT, bất kể phân suất tống máu thất trái (LVEF). Hướng dẫn từ Hiệp hội Tim mạch Châu Âu có sự khác biệt nhỏ và chỉ dành khuyến nghị loại I cho bệnh nhân có LVEF ≤40%. Tuy nhiên, những hướng dẫn này vẫn đề xuất rằng nên xem xét sử dụng thuốc chẹn beta (khuyến nghị loại IIa) cho tất cả các bệnh nhân khác. Tuy nhiên, trong 18 tháng qua, 5 thử nghiệm quy mô lớn đã đánh giá tác động của việc ngừng điều trị bằng thuốc chẹn beta đối với tỷ lệ các biến cố tim mạch nghiêm trọng. Tổng cộng, các thử nghiệm này có tất cả hơn 20.000 bệnh nhân bị NMCT, phân suất tống máu thất trái (LVEF) >40%, được coi là có nguy cơ thấp tái phát các biến cố tim mạch và không có chỉ định điều trị bằng thuốc chẹn beta. Bốn trong số các thử nghiệm này đã tuyển chọn bệnh nhân vào thời điểm xảy ra biến cố cấp tính, thường là trong vòng 3–4 ngày. Khoảng 10% bệnh nhân đang điều trị bằng thuốc chẹn beta khi nhập viện và nhiều người khác có lẽ đã nhận được một vài liều trước khi được phân ngẫu nhiên để tiếp tục hoặc ngừng điều trị bằng thuốc chẹn beta. Thử nghiệm thứ năm đã phân ngẫu nhiên bệnh nhân để tiếp tục hoặc ngừng điều trị bằng thuốc chẹn beta 6 tháng sau khi bị nhồi máu cơ tim. Tuổi trung bình của bệnh nhân trong các thử nghiệm này là 65 tuổi và khoảng 20% là phụ nữ. Trong thời gian theo dõi trung bình hơn 3 năm, các thử nghiệm này cho thấy ít bằng chứng ủng hộ việc ngừng thuốc chẹn beta là có hại hoặc có lợi. Tuy nhiên, cần thận trọng khi áp dụng kết quả của các thử nghiệm này vào thực tiễn lâm sàng.
Tỷ lệ bệnh nhân thoả các điều kiện nhận bệnh được ghi danh vào các thử nghiệm này rất thấp. Các trung tâm tham gia vào bốn thử nghiệm về nhồi máu cơ tim cấp tính có thể đã chăm sóc hơn 200.000 bệnh nhân liên quan trong suốt quá trình thử nghiệm nhưng chỉ ghi danh khoảng 19.000 (<10%) trường hợp. Các trung tâm tham gia vào thử nghiệm về việc trì hoãn ngừng thuốc chẹn beta có thể đã chăm sóc khoảng 100.000 bệnh nhân có tiền sử nhồi máu cơ tim nhưng chỉ ghi danh 3.968 (<5%). Điều này cho thấy có rất nhiều bệnh nhân đủ điều kiện sẽ không được các nhà nghiên cứu chú ý đến, và các khuyến cáo hướng dẫn về việc sử dụng thuốc chẹn beta sẽ khiến nhiều nhà nghiên cứu lựa chọn kỹ càng trong việc tiếp cận bệnh nhân để ghi danh vào thử nghiệm. Quá trình đạt được sự đồng thuận của bệnh nhân khi tham gia nghiên cứu chắc chắn đã tham chiếu đến các hướng dẫn điều trị hiện có, điều này có thể đã thuyết phục nhiều bệnh nhân rằng họ nên được điều trị bằng thuốc chẹn beta, và do đó ngăn cản họ tham gia vào các thử nghiệm này. Các thử nghiệm BETAMI-DANBLOCK (được kết hợp một cách có hệ thống) báo cáo rằng hơn 70% bệnh nhân có LVEF >40% được sàng lọc không được coi là đủ điều kiện tham gia thử nghiệm, chủ yếu là do nhà nghiên cứu cảm thấy rằng bệnh nhân nên được điều trị bằng thuốc chẹn beta. Nhìn chung, nguy cơ biến cố tim mạch trong những tuần sau nhồi máu cơ tim cấp tính là cao và sau đó giảm dần sau 3-6 tháng. Tuy nhiên, cần lưu ý rằng giai đoạn dễ bị tổn thương này không được quan sát thấy trong các thử nghiệm hiện tại, trong đó tỷ lệ biến cố tim mạch thấp và gần như tuyến tính được quan sát thấy trong suốt 3-5 năm theo dõi. Việc không điều trị bằng thuốc chẹn beta là an toàn và liên quan đến tỷ lệ tử vong do mọi nguyên nhân thấp, khoảng 1% sau 1 năm, có thể thấp hơn so với dân số nói chung ở cùng độ tuổi. Những quan sát này cho thấy để tham gia vào các thử nghiệm này chỉ có các bệnh nhân có nguy cơ rất thấp được lựa chọn.
Các thử nghiệm BETAMI-DANBLOCK báo cáo rằng số ca NMCT không tử vong ít hơn ở nhóm bệnh nhân được chỉ định điều trị bằng thuốc chẹn beta so với nhóm không dùng thuốc chẹn beta, nhưng tỷ lệ tái thông mạch vành không theo kế hoạch, suy tim và tử vong là tương tự nhau ở mỗi nhóm, và không quan sát thấy sự giảm tỷ lệ NMCT trong bất kỳ thử nghiệm nào khác. Thử nghiệm ABYSS báo cáo rằng số bệnh nhân được chỉ định điều trị bằng thuốc chẹn beta phải nhập viện vì các nguyên nhân tim mạch trong 3 năm theo dõi ít hơn một chút. Tuy nhiên, định nghĩa về nhập viện do tim mạch rất rộng và bao gồm cả các trường hợp nhập viện theo kế hoạch và không theo kế hoạch với bất kỳ thời gian nào, ngoài các còn có cuộc tư vấn cấp cứu không theo kế hoạch hoặc các thủ thuật xâm lấn không dẫn đến nhập viện. Điểm kết cục chính này dễ bị sai lệch do điều trị trong một thử nghiệm nhãn mở. Hơn nữa, nhiều bệnh nhân có thể muốn tránh dùng thêm thuốc và sẵn sàng chấp nhận mức tăng tuyệt đối 3% nguy cơ gặp bác sĩ tim mạch, miễn là việc gặp bác sĩ không liên quan đến việc tăng nguy cơ tàn tật vĩnh viễn hoặc tử vong.
Cả năm thử nghiệm đều cho thấy tỷ lệ suy tim thấp (<1% mỗi năm), mỗi thử nghiệm đều cho thấy xu hướng giảm các biến cố suy tim ở những người được chỉ định điều trị bằng thuốc chẹn beta. Có rất ít bằng chứng về sự khác biệt về kết quả giữa các phân nhóm phụ, mặc dù bệnh nhân có LVEF từ 41–49% có tiên lượng xấu hơn và dường như được hưởng lợi nhiều hơn từ thuốc chẹn beta so với những người có LVEF ≥50%. Thử nghiệm REBOOT cho thấy điều trị bằng thuốc chẹn beta có thể làm tăng hơn gấp đôi tỷ lệ tử vong ở phụ nữ trong vòng 3 năm (từ khoảng 2% lên 5%), đặc biệt là đối với những người từ 75 tuổi trở lên, có LVEF ≥50% hoặc được kê đơn liều thuốc chẹn beta cao hơn. Tuy nhiên, nguy cơ gia tăng khi sử dụng thuốc chẹn beta ở phụ nữ hoặc bệnh nhân lớn tuổi không được quan sát thấy trong các thử nghiệm khác.
Trong thực hành lâm sàng, tỷ lệ tử vong trong vòng 1 năm của bệnh nhân nhập viện vì NMCT là khoảng 10%, cao hơn khoảng mười lần so với tỷ lệ được quan sát thấy trong các thử nghiệm này. Nguy cơ cao xảy ra các biến cố ngay sau cơn NMCT cho thấy cần tăng cường bảo vệ tim trong giai đoạn dễ bị tổn thương này. Hơn nữa, việc đánh giá LVEF trước khi xuất viện có thể không tương quan tốt với LVEF đo được vài tuần sau đó, do sự phục hồi của cơ tim bị choáng, sự mở rộng vùng nhồi máu, nhồi máu cơ tim tái phát (có thể có hoặc không có triệu chứng) hoặc tái cấu trúc tâm thất.
Một thiếu sót lớn trong thiết kế của các thử nghiệm này là sự ưu tiên mạnh mẽ cho việc sử dụng thuốc chẹn thụ thể β1-adrenergic chọn lọc tim, chủ yếu là bisoprolol và metoprolol. Chưa có thử nghiệm nào đánh giá đáng kể hiệu quả của bisoprolol sau nhồi máu cơ tim. Thử nghiệm ngẫu nhiên lớn nhất về metoprolol, được tiến hành tại Trung Quốc, đã tuyển chọn 45.852 bệnh nhân và báo cáo rằng tỷ lệ tử vong trong 28 ngày (~8%) là tương tự nhau đối với những người được chỉ định dùng metoprolol (200 mg/ngày) hoặc giả dược. Thử nghiệm dài hạn lớn nhất về metoprolol đã bị bỏ dở vì không hiệu quả. Ngược lại, các thử nghiệm đủ mạnh về thuốc chẹn beta không chọn lọc, chẳng hạn như timolol, propranolol và carvedilol, đã cho thấy sự giảm rõ rệt về tỷ lệ tử vong so với giả dược. Các khuyến cáo trong hướng dẫn nên phản ánh cơ sở bằng chứng và khuyến cáo đối với các thuốc chẹn beta cụ thể đã được chứng minh là thành công thay vì các thuốc chưa được thử nghiệm hoặc không hiệu quả. Hơn nữa, liều lượng thuốc chẹn beta được sử dụng nhìn chung thấp hơn nhiều so với các thử nghiệm trước đây, nhưng nhịp tim – một chỉ số sinh lý tuyệt vời về hiệu quả của chẹn beta, đã không được đánh giá sau khi phân nhóm ngẫu nhiên. Tuy nhiên, những người tham gia thử nghiệm có nguy cơ mắc các biến cố tim mạch nghiêm trọng thấp đến mức ngay cả khi sử dụng các thuốc không chọn lọc và ở liều cao hơn thì cũng khó có thể cải thiện được kết quả.
Tóm lại, đối với bệnh nhân bị nhồi máu cơ tim, nên bắt đầu điều trị bằng thuốc chẹn beta (tốt nhất là propranolol, timolol hoặc carvedilol) và các phương pháp điều trị khác một cách thường xuyên, tái đánh giá bệnh nhân sau 6-12 tuần, và sau đó ngừng điều trị không cần thiết (có thể bao gồm thuốc chẹn beta, thuốc ức chế hệ renin-angiotensin-aldosterone và thậm chí cả thuốc chống kết tập tiểu cầu) (Hình 1). Ngay cả khi thuốc chẹn beta không làm giảm tỷ lệ mắc bệnh và tử vong trong ngắn hạn, chúng có thể làm giảm lo lắng và căng thẳng. Hơn nữa, nhiều bệnh nhân coi việc ngừng thuốc là dấu hiệu cải thiện tình trạng của họ và sẽ vui vẻ chấp nhận một liệu trình điều trị ngắn hạn sau khi bị NMCT; việc ngừng điều trị sớm hơn có thể được xem xét đối với những người gặp tác dụng phụ. Việc sử dụng thuốc chẹn beta thường xuyên sau NMCT dường như là phương án tốt nhất cho phần lớn bệnh nhân, với việc ngừng thuốc có chọn lọc được xem xét vài tuần hoặc vài tháng sau khi giai đoạn dễ bị tổn thương đã qua đi.
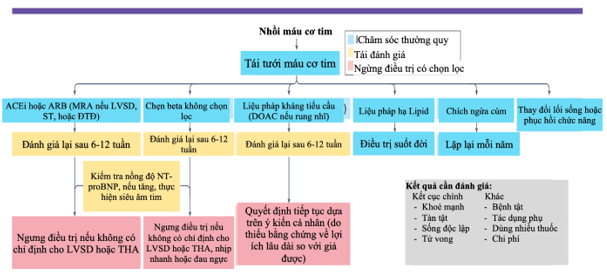
Hình 1 | Mô hình đề xuất cho việc quản lý dài hạn sau nhồi máu cơ tim.
Mục tiêu chính của điều trị là duy trì sức khỏe của bệnh nhân, tránh tàn tật mãn tính (như suy tim (ST) và đột quỵ gây tàn tật) và kéo dài cuộc sống độc lập. Các mục tiêu phụ là tránh các tác dụng phụ và việc sử dụng nhiều loại thuốc cùng lúc, giảm thiểu chi phí điều trị và tránh các biến chứng (ví dụ: nhồi máu cơ tim tái phát, cơn thiếu máu cục bộ thoáng qua và rung nhĩ không biến chứng (AF)).
Ghi chú: ACEi, thuốc ức chế men chuyển angiotensin; ARB, thuốc chẹn thụ thể angiotensin II; ĐTĐ, đái tháo đường; DOAC, thuốc chống đông máu đường uống; THA, tăng huyết áp; LVSD, rối loạn chức năng tâm thu thất trái; MRA, thuốc đối kháng thụ thể mineralocorticoid.
QUAN ĐIỂM VỀ LỰA CHỌN THUỐC VÀ THỜI GIAN ĐIỀU TRỊ KHÁNG TIẺU CẦU KÉP THEO KHUYẾN CÁO CỦA HƯỚNG DẨN QUẢN LÝ BỆNH NHÂN
HỘI CHỨNG MẠCH VÀNH CẤP NĂM 2025
Tác giả: Dennis T. Ko và cộng sự.
Đăng trên tạp chí Tim Mạch học của Trường Môn Tim Mạch Hoa Kỳ, số 22 (2025), trang 2079—2088
(Tiếp theo)
LIỆU PHÁP KHÁNG TIỂU CẦU VÀ CHÔNG ĐÔNG MÁU TRONG HƯỚNG DẪN CỦA TRƯỜNG MÔN TIM MẠCH VÀ HIỆP HỘI TIM MẠCH HOA KỲ VỀ HỘI CHỨNG MẠCH VÀNH CẤP NĂM 2025 – CÁC KHUYẾN CÁO CHÍNH
Tác giả: Behnood bikdeli và cộn sự. Đăng trên tạp chí JACC số 22, 2025
Hướng dẫn năm 2025 của ACC/AHA/ACEP/NAEMSP/SCAI về Quản lý Bệnh nhân Hội chứng Mạch vành Cấp (HC MVC), được công bố trên tạp chí JACC số 22 năm 2025, thay thế các hướng dẫn trước đây của Hoa Kỳ về quản lý HC MVC có ST chênh lên và không có ST chênh lên. Hướng dẫn mới này cung cấp một khuôn khổ thực hành dựa trên bằng chứng tuyệt vời để chẩn đoán và quản lý HC MVC loại I (tức là trong bối cảnh huyết khối động mạch). Hướng dẫn này nêu bật các khuyến cáo chính liên quan đến liệu pháp chống huyết khối, so sánh hướng dẫn năm 2025 với các khuyến cáo trước đây của Trường Môn Tim mạch Hoa Kỳ (ACC)/Hiệp hội Tim mạch Hoa Kỳ (AHA) và Hiệp hội Tim mạch Châu Âu (ESC), đồng thời đưa ra những suy nghĩ về những thay đổi gần đây và cơ hội để làm rõ thêm. Về liệu pháp chống tiểu cầu, việc bắt đầu sớm Aspirin và thuốc ức chế thụ thể P2Y12 đường uống vẫn là khuyến cáo Loại 1. Hướng dẫn mới khuyến cáo sử dụng Ticagrelor hoặc Prasugrel (Nhóm 1, không phân biệt giữa hai thuốc) là thuốc ức chế P2Y12 ưu tiên trong nhồi máu cơ tim ST chênh lên (NMCT STCL) hoặc nhồi máu cơ tim không ST chênh lên (NMCT KSTCL). Nếu các thuốc này chống chỉ định, không dung nạp, hoặc không đủ khả năng chi trả hoặc không có sẵn, khuyến cáo đề nghị sử dụng Clopidogrel. Khuyến cáo đề nghị bắt đầu dùng thuốc ức chế P2Y12 đường uống trước khi chuyển đến phòng thông tim nếu dự kiến thời gian can thiệp trì hoãn >24 giờ (Nhóm 2b). Ở những bệnh nhân trải qua can thiệp mạch vành qua da (PCI) chưa được điều trị bằng thuốc ức chế P2Y12, Cangrelor đường tĩnh mạch có thể là lựa chọn hợp lý (Nhóm 2b). Khuyến cáo về thời gian điều trị kháng tiểu cầu kép (KTCK) sau HC MVC được phân loại rõ ràng hơn: Hướng dẫn khuyến cáo thời gian điều trị kháng tiểu cầu kép mặc định là 1 năm sau HC MVC cho bệnh nhân không có nguy cơ chảy máu cao (Nhóm 1), nhưng nếu lo ngại về nguy cơ chảy máu, khuyến cáo sử dụng đơn trị liệu Ticagrelor 1 tháng sau PCI (Nhóm 1) (Hình 1). KTCK dựa trên Clopidogrel được khuyến cáo cho bệnh nhân nhồi máu cơ tim ST chênh lên đang điều trị tiêu sợi huyết. Ở bệnh nhân nhồi máu cơ tim có ST chênh lên chỉ điều trị nội khoa, hướng dẫn đưa ra khuyến cáo Nhóm 1 cho aspirin và ticagrelor.
Về chống đông máu, không có thay đổi đối với việc sử dụng thuốc kháng đông đường tiêm cho tất cả bệnh nhân bị hội chứng mạch vành cấp (HC MVC), vẫn là khuyến cáo Nhóm 1. Đối với bệnh nhân dự định can thiệp bằng PCI, khuyến cáo Nhóm 1 được đưa ra cho việc sử dụng thuốc chống đông đường tiêm cho đến khi thực hiện tái thông mạch vành. Mặc dù hướng dẫn này đưa ra khuyến cáo Nhóm 1 về việc sử dụng Heparin không phân đoạn (UFH) để hỗ trợ PCI trong nhồi máu cơ tim ST chênh lên, nhưng cũng đưa ra khuyến cáo Nhóm 1 về việc sử dụng Bivalirudin để giảm tỷ lệ tử vong và chảy máu trong nhồi máu cơ tim ST chênh lên (so với UFH), trong trường hợp này, nên cân nhắc truyền Bivalirudin liều cao sau PCI. Đối với NMCT KSTCL, UFH được khuyến cáo Nhóm 1. Hướng dẫn này đưa ra khuyến cáo Loại 2b về việc cân nhắc sử dụng Bivalirudin trong hội chứng mạch vành cấp không ST chênh lên để giảm chảy máu (“như một phương án thay thế”, tức là so với UFH) và khuyến cáo không nên sử dụng Fondaparinux (Nhóm 3) trong PCI do nguy cơ huyết khối stent. Ở những bệnh nhân cần tiếp tục dùng thuốc chống đông cho một chỉ định khác, KTCK rút ngắn (trong 1-4 tuần) tiếp theo liệu trình thuốc chống đông cộng với đơn trị liệu chống tiểu cầu (ưu tiên clopidogrel) đã nhận được khuyến cáo Loại 1. Điều này được hỗ trợ bởi các phát hiện từ 4 thử nghiệm ngẫu nhiên về thuốc chống đông đường uống trực tiếp cho bệnh nhân rung nhĩ và HC MVC hoặc PCI. Hình 1B so sánh các khuyến cáo về liệu pháp chống huyết khối cho bệnh nhân HC MVC có PCI trong hướng dẫn mới năm 2025 với các khuyến cáo từ ESC năm 2023 và hướng dẫn ACC/AHA năm 2013 về NMCT STCL và HC MVC không ST chênh lên năm 2014. Để thuận tiện cho việc so sánh, các khuyến nghị này được tóm tắt tại thời điểm nhập viện (trước khi đến phòng thông tim), trong phòng thông tim và sau khi can thiệp động mạch vành qua da (bao gồm cả sau khi xuất viện). Một số khác biệt giữa các hướng dẫn liên quan đến các bằng chứng đang phát triển, chẳng hạn như dữ liệu tích lũy về tính an toàn của việc sử dụng KTCK trong thời gian ngắn hơn, đặc biệt là với công nghệ stent mới hơn và việc sử dụng thường quy hình ảnh nội mạch giúp giảm nguy cơ huyết khối stent. Những khác biệt khác liên quan đến cách diễn giải các bằng chứng hiện có của các ủy ban hướng dẫn, chẳng hạn như việc Hiệp hội Tim Mạch Châu Âu ưu tiên Prasugrel hơn Ticagrelor dựa duy nhất trên một thử nghiệm lâm sàng nhãn mở quy mô lớn, so với hướng dẫn ACC/AHA năm 2025.
Bất chấp giá trị to lớn của hướng dẫn HC MVC năm 2025, có bốn vấn đề chính cần được quan tâm hơn nữa. Thứ nhất, một số khuyến cáo có thể được hưởng lợi từ việc làm rõ để cải thiện sự liên kết nội bộ. Ví dụ, hướng dẫn bao gồm các khuyến cáo Nhóm 1 cho cả KTCK trong 1 năm (để giảm các biến cố thiếu máu cục bộ) và chuyển sang đơn trị liệu bằng Ticagrelor sau 1 tháng dung nạp KTCK (để giảm chảy máu). Mặc dù các khuyến cáo này có thể chỉ ra việc ra quyết định cá nhân hóa, nhưng đối với một bệnh nhân duy nhất trước một bác sĩ lâm sàng không phải chuyên gia, khuyến cáo Nhóm 1 nào nên được ưu tiên? Tương tự, đối với liệu pháp chống đông máu, hướng dẫn đưa ra khuyến cáo Nhóm 1 cho UFH trong NMCT STCL để giảm các biến cố thiếu máu cục bộ, tiếp theo là một khuyến cáo Nhóm 1 khác cho Bivalirudin (so với UFH) để giảm các biến cố thiếu máu cục bộ và tử vong. Nếu Bivalirudin vượt trội hơn UFH, tại sao UFH lại nhận được khuyến cáo Nhóm 1? Thứ hai, một số câu hỏi chính bị bỏ qua hoặc không được thảo luận với các chi tiết bao gồm cả loại khuyến cáo. Ví dụ, hướng dẫn năm 2025 không đề cập đến nhồi máu cơ tim loại 2. Hướng dẫn này chia sẻ một khuyến cáo không phân loại về việc tiếp tục sử dụng Aspirin dạng nhai so với Aspirin dạng bao phim, mặc dù khuyến cáo này không được hỗ trợ bởi bằng chứng thử nghiệm lâm sàng. Hướng dẫn không đưa ra ý kiến về việc liệu liều dùng Aspirin có nên dựa trên cân nặng, cũng như không hoặc đưa ra khuyến cáo chi tiết về việc liệu việc lựa chọn thuốc ức chế P2Y12 đường uống có nên được hướng dẫn bởi các xét nghiệm di truyền hoặc chức năng hay không và khi nào. Đối với liệu pháp chống đông máu, dữ liệu mới nổi đặt câu hỏi về tính hữu ích của việc chống đông thường quy sau thủ thuật. Hướng dẫn không bình luận về phác đồ này, bao gồm cả việc liệu bệnh nhân nhập viện với HC MVC có nên được dùng thuốc chống đông dự phòng sau thủ thuật hay không. Thứ ba, lý do đằng sau một số khuyến nghị có thể được làm rõ hơn. Ví dụ, trong phân tích gộp các thử nghiệm lâm sàng, Cangrelor làm giảm các biến cố thiếu máu cục bộ quanh thủ thuật so với Clopidogrel. Khuyến cáo nhóm 2b trong hướng dẫn năm 2025 có thể liên quan đến lợi ích bị suy giảm so với việc sử dụng Clopidogrel trong phòng xét nghiệm trước khi đặt ống thông, dữ liệu hạn chế so với Prasugrel hoặc Ticagrelor, chi phí thuốc vượt khả năng chi trả và lo ngại về việc chuyển đổi không phù hợp từ Cangrelor sang thuốc ức chế P2Y12 đường uống. Cuối cùng, hướng dẫn không chia sẻ các khuyến cáo điều trị dựa trên giới tính, chủng tộc hoặc sắc tộc, điều này có thể ảnh hưởng đến biểu hiện bệnh, chiến lược điều trị và kết quả thông qua các con đường sinh học và môi trường. Những vấn đề này có thể được làm rõ hơn trong các bản cập nhật tập trung trong tương lai.
Tóm lại, hướng dẫn năm 2025 của ACC/AHA về chẩn đoán và quản lý HC MVC đưa ra các khuyến nghị chu đáo, thiết thực và khả thi về liệu pháp chống huyết khối. Khi kết hợp với các nguồn lực sẵn có, đặc điểm và giá trị cá nhân của bệnh nhân, hướng dẫn này có thể hỗ trợ thực hành lâm sàng và cho các bác sĩ gia đình cho đến khi có thêm dữ liệu.
Hình 1: Tóm tắt các khuyến cáo được lựa chọn về liệu pháp điều trị kháng tiểu cầu và chống đông máu trong Hướng dẫn ACC/AHA nẳm 2025 cho Hội chứng mạch vành cấp
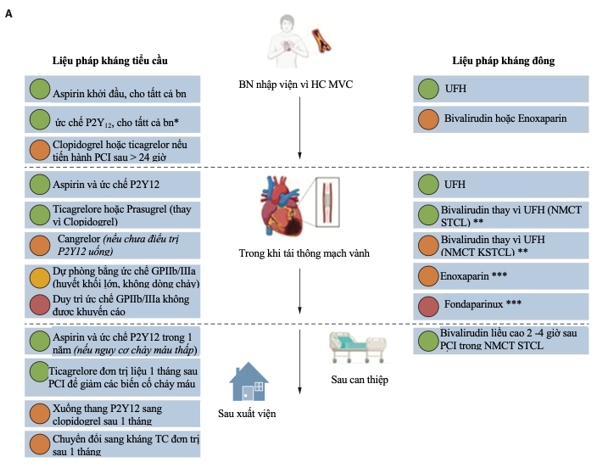
Ghi chú:
*Nếu dự định can thiệp mạch vành qua da (PCI) trong vòng 24 giờ, có thể hoãn việc sử dụng thuốc ức chế P2Y12 cho đến khi giải phẫu động mạch vành được xác định.
**Không có bằng chứng mạnh mẽ nào ở những bệnh nhân ACS được quản lý y tế.
***Ở những bệnh nhân ACS được quản lý bằng liệu pháp y tế, enoxaparin và fondaparinux được khuyến cáo sử dụng thay vì heparin không phân đoạn (UFH).
Hình 2: So sánh hướng dẫn hiện tại với các hướng dẫn của ACC/AHA và ESC trước đó

Ghi chú:
- Hướng dẫn ESC 2023 khuyến cáo sử dụng fondaparinux, không phải enoxaparin, ở những bệnh nhân mắc hội chứng mạch vành cấp không ST chênh lên (NSTE-ACS) mà không dự kiến chụp động mạch xâm lấn sớm (<24 giờ).10
¶ Ticagrelor cũng được khuyến cáo trong hướng dẫn ACC/AHA 2025 và ESC 2023 ở những bệnh nhân mắc ACS không trải qua PCI (Nhóm 1). Hơn nữa, không nên dùng prasugrel cho những bệnh nhân có tiền sử đột quỵ hoặc cơn thiếu máu não thoáng qua (Nhóm 3). Nên cân nhắc giảm liều duy trì prasugrel cho những bệnh nhân có cân nặng <60 kg hoặc từ 75 tuổi trở lên.
# Hướng dẫn ACC/AHA năm 2014 đề cập rằng sử dụng ticagrelor thay vì clopidogrel để điều trị P2Y12 ở những bệnh nhân mắc NSTE-ACS trải qua chiến lược xâm lấn sớm hoặc hướng dẫn thiếu máu cục bộ là hợp lý (Nhóm 2a).
|| ESC 2023 hướng dẫn đề cập rằng ở những bệnh nhân từ 70-80 tuổi, đặc biệt là những người có nguy cơ chảy máu cao, có thể cân nhắc sử dụng clopidogrel làm chất ức chế P2Y12 (Nhóm 2b).
** Hướng dẫn ESC 2023 đề cập rằng ở những bệnh nhân có nguy cơ chảy máu cao, có thể cân nhắc sử dụng aspirin hoặc chất ức chế thụ thể P2Y12 đơn trị liệu sau 1 tháng điều trị bằng thuốc chống tiểu cầu kép (KTCK) (Nhóm 2b). Các từ viết tắt: BARC – phân tầng nguy cơ của Liên đoàn nghiên cứu học thuật về xuất huyết; NC – nghiên cứu, TM – tĩnh mạch, TMCB – thiếu máu cục bộ







