Rivaroxaban trong bệnh động mạch ngoại biên sau khi được tái thông mạch (nghiên cứu VOYAGER PAD)
Bối cảnh
Bệnh nhân mắc bệnh động mạch ngoại biên đã được tái thông mạch chi dưới có nguy cơ cao cho các biến cố xấu về chi và tim mạch trong tương lai. Hiệu quả và an toàn của Rivaroxaban trong bối cảnh này là không chắc chắn.
Phương pháp
Thử nghiệm lâm sàng mù đôi ở những bệnh nhân mắc bệnh động mạch ngoại biên đã được tái thông mạch được phân ngẫu nhiên hoặc được nhận Rivaroxaban (2,5 mg hai lần mỗi ngày) kết hợp với aspirin hoặc được nhận giả dược cùng với aspirin. Kết cục về hiệu quả chính là tổng hợp của thiếu máu cục bộ chi cấp tính, cắt cụt chi do nguyên nhân mạch máu, nhồi máu cơ tim, đột quỵ thiếu máu hoặc tử vong do nguyên nhân tim mạch. Kết cục về an toàn chính là chảy máu nặng, được xác định theo Phân loại TIMI; chảy máu nặng theo định nghĩa của ISTH (Hiệp hội quốc tế về huyết khối và cầm máu) là kết quả thứ phát về độ an toàn.
Kết quả
Tổng cộng có 6564 bệnh nhân trải qua phân bố ngẫu nhiên; 3286 được chỉ định vào nhóm Rivaroxaban và 3278 được chỉ định vào nhóm giả dược. Kết cục về hiệu quả chính xảy ra ở 508 bệnh nhân trong nhóm Rivaroxaban và 584 bệnh nhân trong nhóm giả dược; ước tính Kaplan-Meier về tỷ suất mới mắc sau 3 năm lần lượt là 17,3% và 19,9% (HR 0,85, khoảng tin cậy 95% [CI], 0,76 đến 0,96; P = 0,009). Chảy máu nặng theo phân loại TIMI xảy ra ở 62 bệnh nhân trong nhóm Rivaroxaban và 44 bệnh nhân trong nhóm giả dược (2,65% và 1,87%; HR 1,43; 95% CI, 0,97 đến 2,10; P = 0,07). Chảy máu nặng theo ISTH xảy ra ở 140 bệnh nhân trong nhóm Rivaroxaban, so với 100 bệnh nhân trong nhóm giả dược (5,94% và 4,06%; HR 1,42; CI 95%, 1,10 đến 1,84; P = 0,007).
Kết luận
Ở những bệnh nhân mắc bệnh động mạch ngoại biên đã trải qua tái thông mạch chi dưới, Rivaroxaban với liều 2,5 mg X 2 lần mỗi ngày kết hợp với aspirin có tỷ suất mới mắc thấp hơn đáng kể về kết cục gộp của thiếu máu cục bộ chi cấp, cắt cụt chi nặng do nguyên nhân mạch máu, đột quỵ thiếu máu, hoặc tử vong do nguyên nhân tim mạch hơn là chỉ dùng aspirin đơn thuần. Tỷ suất mới mắc xuất huyết nặng theo TIMI không khác biệt đáng kể giữa các nhóm. Tỷ lệ xuất huyết nặng theo ISTH cao hơn đáng kể khi dùng Rivaroxaban và aspirin so với dùng aspirin đơn thuần.
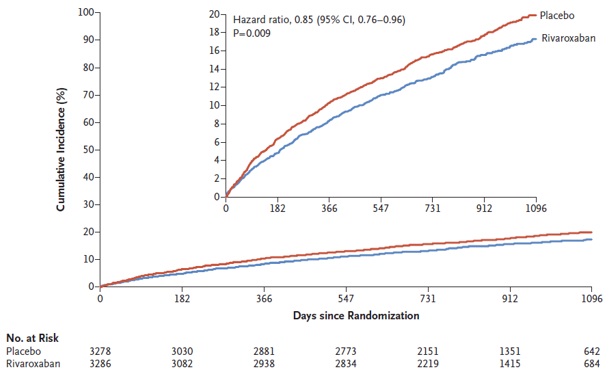
Hình 1: Kaplan-Meier cho kết cục gộp về hiệu quả
Nguồn: N Engl J Med 2020; 382: 1994-2004
Rivaroxaban hoặc Enoxaparin trong phẫu thuật chỉnh hình không nặng (nghiên cứu PRONOMOS)
Bối cảnh
Phẫu thuật chỉnh hình không nặng (nonmajor) của chi dưới dẫn đến giảm khả năng vận động thoáng qua khiến bệnh nhân có nguy cơ mắc huyết khối tĩnh mạch. Rivaroxaban có thể không thua kém enoxaparin liên quan đến việc ngăn ngừa huyết khối tĩnh mạch nặng ở những bệnh nhân này.
Phương pháp
Với thử nghiệm lâm sàng quốc tế, nhóm song song, ngẫu nhiên, mù đôi, không kém hơn, nghiên cứu đã phân ngẫu nhiên các bệnh nhân trưởng thành trải qua phẫu thuật chỉnh hình chi dưới không nặng, những người được xem là có nguy cơ mắc bệnh huyết khối tĩnh mạch dựa trên cơ sở phán đoán quyết định của điều tra viên hoặc được nhận rivaroxaban (10mg / ngày) + chích giả dược hoặc được nhận enoxaparin (40mg/ngày) + uống giả dược. Kết cục về hiệu quả chính của thuyên tắc huyết khối tĩnh mạch nặng là sự kết hợp của huyết khối tĩnh mạch sâu đoạn gần hoặc xa có triệu chứng, thuyên tắc phổi hoặc tử vong liên quan huyết khối tĩnh mạch trong thời gian điều trị hoặc huyết khối tĩnh mạch sâu đoạn gần không triệu chứng tại thời điểm kết thúc điều trị. Một thử nghiệm cho sự so sánh vượt trội đã được lên kế hoạch trước nếu Rivaroxaban chứng minh không thua kém hơn enoxaparin. Đối với tất cả các kết quả, nhiều lần sử dụng thống kê imputation để tính toán cho dữ liệu bị thiếu. Các kết quả an toàn bao gồm chảy máu nặng (gây tử vong, nguy kịch hoặc chảy máu lâm sàng hoặc chảy máu tại vị trí phẫu thuật dẫn đến phải can thiệp) và chảy máu lâm sàng không nặng.
Kết quả
Tổng cộng có 3604 bệnh nhân được phân bố ngẫu nhiên; 1809 bệnh nhân được chỉ định dùng Rivaroxaban và 1795 nhận enoxaparin. Thuyên tắc huyết khối tĩnh mạch nặng xảy ra ở 4 trong số 1661 bệnh nhân (0,2%) trong nhóm Rivaroxaban và 18/1640 bệnh nhân (1,1%) trong nhóm enoxaparin (tỷ lệ rủi ro 0,25; khoảng tin cậy 95%, 0,09 đến 0,75; P <0,001 cho không kém hơn; P = 0,01 cho so sánh hơn). Tỷ suất mới mắc chảy máu không khác biệt đáng kể giữa nhóm Rivaroxaban và nhóm enoxaparin (lần lượt là 1,1% và 1,0% đối với chảy máu lớn hoặc chảy máu lâm sàng không nặng; lần lượt là 0,6% và 0,7% đối với chảy máu nặng).
Kết luận
Rivaroxaban có hiệu quả hơn enoxaparin trong việc ngăn ngừa biến cố huyết khối tĩnh mạch trong thời gian bất động sau phẫu thuật chỉnh hình không nặng cho chi dưới.
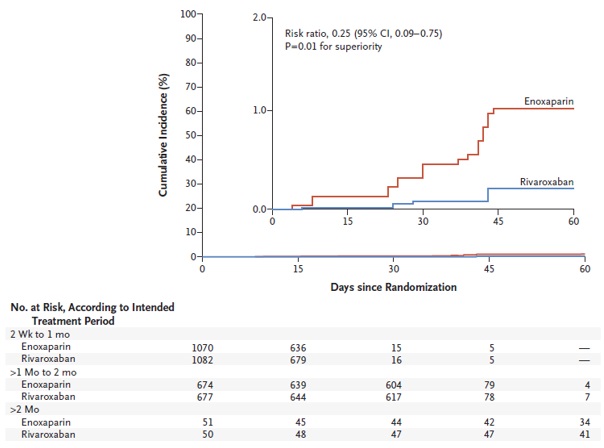
Hình 2: Kaplan-Meier cho kết cục gộp về hiệu quả
Nguồn: N Engl J Med 2020; 382: 1916-1925
COVID-19 LÀM GIẢM GẦN 40% CÁC TRƯỜNG HỢP ĐỘT QUỴ TRÊN TOÀN HOA KỲ ?
Bằng chứng mới cho thấy khoảng 4 trên 10 người trải qua một cơn đột quỵ cấp tính trong đại dịch COVID-19 ở Hoa Kỳ dường như đang không được cấp cứu và chăm sóc tại bệnh viện.
Số người điều trị đột quỵ đã giảm 39% trong 2 tuần từ cuối tháng 3 đến đầu tháng 4 so với mức trước đại dịch – khi lệnh ở nhà được ban hành trên toàn quốc. Mức độ suy giảm này gây ngạc nhiên. Theo Tiến sĩ Akash Kansagra (Giám đốc Trung tâm Can thiệp thần kinh nội mạch và đồng Giám đốc của Trung tâm Đột quỵ và bệnh mạch máu não tại Đại học Y Washington và Bệnh viện Do Thái Barnes ở St Louis, Missouri): một trong những lý do khiến các bệnh viện giảm chăm sóc các bệnh lý không cấp tính là để duy trì nguồn lực của bệnh viện cho việc điều trị COVID-19 và các tình trạng nguy kịch khác như đột quỵ. Sự giảm là “bất ngờ và đáng báo động”, ông nói thêm.
Tiến sĩ Kansagra cũng cho biết: Các phát hiện bổ sung dữ liệu vào một loạt các báo cáo về sự sụt giảm số bệnh nhân bị đột quỵ ở New Orleans, Chicago, Seattle và các nơi khác. Không giống như các báo cáo trước đây, chúng tôi có một bộ dữ liệu khổng lồ đại diện cho gần 250.000 bệnh nhân trên khắp Hoa Kỳ. Các nhà nghiên cứu đã phân tích dữ liệu của 231.753 bệnh nhân từ 856 bệnh viện trên toàn quốc từ ngày 1 tháng 7 năm 2019 đến ngày 27 tháng 4 năm 2020. Tất cả các bệnh nhân đều trải qua chụp ảnh não với sự trợ giúp của phần mềm RAPID (iSchemaView, Menlo Park, California). Nhà sản xuất thu thập kết quả một cách liên tục.
Kansagra và các đồng nghiệp đã so sánh số bệnh nhân trong cơ sở dữ liệu thần kinh này trong 14 ngày từ ngày 26 tháng 3 đến ngày 8 tháng 4 năm 2020, so với các trường hợp vào tháng 2 năm 2020. Họ nhận thấy tỷ lệ giảm số bệnh nhân được điều trị cấp tính từ 1,18 ở mỗi bệnh viện mỗi ngày trong tháng 2 xuống còn 0,72 mỗi bệnh viện mỗi ngày, giảm 39%. “Điều cũng rất bất ngờ là sự suy giảm này ảnh hưởng đến cả những bệnh nhân bị đột quỵ nặng hoặc sống ở các bang chịu ảnh hưởng COVID-19 thấp”.
Trước khi có những dữ liệu này, nhiều chuyên gia đột quỵ tin rằng chỉ những bệnh nhân có triệu chứng nhẹ mới có thể trì hoãn điều trị hoặc không được điều trị. Dữ liệu cho thấy rằng điều này không dựa trên bệnh nhân bị đột quỵ nhẹ hay nặng.
Các nghiên cứu cho thấy, giảm tỷ lệ đột quỵ ở mọi lứa tuổi, mọi giới tính, cũng như mức độ nghiêm trọng của đột quỵ. Phát hiện này được ghi nhận ở các khu vực địa lý khác nhau và một loạt các bệnh viện.
Theo Kansagra: Không chỉ là người già hay người trẻ hay những người bị đột quỵ nhỏ không triệu chứng, mà ngay cả những bệnh nhân bị đột quỵ nghiêm trọng đang tìm kiếm sự chăm sóc cũng bị giảm. Đây là một hiện tượng phổ biến và rất đáng sợ.
Thông điệp ở đây là có những ảnh hưởng đáng kể của đại dịch COVID-19 đến việc chăm sóc các bệnh cấp tính khác, chẳng hạn như đột quỵ. Theo dõi và ứng phó với các xu hướng này sẽ là một phần quan trọng trong cách thức mà các chuyên gia đột quỵ có thể giảm thiểu tác động to lớn của COVID-19 trong những tháng tới.
Một hiện tượng toàn cầu
Tiến sĩ Renyu Liu (là đồng tác giả một nghiên cứu trên tạp chí Stroke) cũng đánh giá dữ liệu về sự suy giảm số lượng bệnh nhân. Theo TS Renyu Liu, việc giảm đánh giá hình ảnh đột quỵ ở Hoa Kỳ là do tác động tâm lý tiêu cực của COVID-19. “Chúng tôi nhận thấy giảm khoảng 40% trường hợp đột quỵ nhập viện ở Trung Quốc” – ông cho biết – “Một sự sụt giảm tương tự được nhìn thấy ở nhiều quốc gia”. Tiến sĩ Liu cho rằng đây là một vấn đề toàn cầu.
TS Renyu Liu cho biết những phát hiện này nhấn mạnh tầm quan trọng của nhận thức và giáo dục bệnh nhân về việc điều trị đột quỵ, đặc biệt là trong đại dịch COVID-19. Điều rất quan trọng là cần trấn an bệnh nhân rằng họ sẽ không chỉ được xét nghiệm nghi nhiễm COVID-19 mà còn được đánh giá đột quỵ, và xử trí kịp thời để tránh tử vong đột ngột và tàn tật suốt đời. Liu và các đồng nghiệp cũng đã xuất bản một bài xã luận trong Stroke vào tháng 3 năm 2020, phác thảo những thách thức và giải pháp tiềm năng liên quan đến điều trị đột quỵ trong đại dịch.
(Dịch từ COVID-19 Cuts Stroke Cases Nearly 40% Nationwide. https://www.medscape.com/viewarticle/930374#vp_2)








