Kháng đông mới đường uống (New oral anticoagulants-NOACs) là một thay thế cho kháng vitamin K (Vitamin K Antagonists-VKAs) trong dự phòng đột quị ở bệnh nhân (BN) rung nhĩ không do bệnh van tim.
Kháng đông mới đường uống (New oral anticoagulants-NOACs) là một thay thế cho kháng vitamin K (Vitamin K Antagonists-VKAs) trong dự phòng đột quị ở bệnh nhân (BN) rung nhĩ không do bệnh van tim. Người BS và cả BN cần phải học để biết sử dụng những thuốc này một cách hiệu quả và an toàn trong thực hành lâm sàng. Còn nhiều câu hỏi về sử dụng những thuốc này cho tối ưu trong các tình huống lâm sàng đặc biệt vẫn chưa được giải quyết. Mới đây, 5/2013 EHRA đã xuất bản khuyến cáo thực hành về sử dụng những thuốc này. Nhóm các tác giả của khuyến cáo đưa ra 15 chủ đề của những bối cảnh lâm sàng cụ thể và cho câu trả lời thực tế dựa trên những bằng chứng sẵn có: (1) kế hoạch khởi đầu điều trị và theo dõi, (2) đo lường hiệu quả KĐ như thế nào, (3) tương tác thuốc và dược động của NOACs, (4) chuyển đổi giữa các chế độ KĐ, (5) đảm bảo dung nạp khi uống NOAC, (6) có sai lầm về liều lượng xử trí như thế nào, (7) sử dụng NOAC ở BN có bệnh thận mạn, (8) cần làm gì khi có hoặc nghi ngờ quá liều mà không chảy máu hoặc những XN nào chỉ ra nguy cơ chảy máu, (9) xử trí biến chứng chảy máu, (10) BN đang dùng NOAC cần cắt đốt hoặc can thiệp phẫu thuật chương trình, (11) BN cần can thiệp phẫu thuật cấp cứu, (12) BN với rung nhĩ (RN) và bệnh mạch vành (BMV), (13) chuyển nhịp ở BN đang điều trị NOAC, (14) BN đang dùng NOAC bị đột quị cấp, (15) NOAC so với VKAs ở BN rung nhĩ có bệnh lý ác tính.
1.Khởi trị và theo dõi:
Chỉ định KĐ nói chung đã được lý giải đầy đủ trong các khuyến cáo chuyên ngành và chỉ định đặc biệt cho NOACs cũng được trình bày trong các tóm tắt về đặc tính sản phẩm và sự đồng ý/luật pháp địa phương.
Bảng 1: NOACs được chấp thuận cho dự phòng thuyên tắc hệ thống và đột quị ở BN rung nhĩ không do bệnh van tim
|
|
Dabigatran |
Apixaban |
Edoxapan |
Rivaroxaban |
|
Tác động |
Ức chế thrombin trực tiếp |
Ức chế Xa |
Ức chế Xa |
Ức chế Xa |
|
Liều |
150 mg X 2 lần/ngày 110 mg X 2 lần/ngày |
5 mg X 2 lần/ngày 2.5 mg X 2 lần/ngày |
60 mg X 1 lần/ngày 30 mg X 1 lần/ngày 15 mg X 1 lần/ngày
|
20 mg X 1 lần/ngày 15 mg X 1 lần/ngày
|
|
TNLS pha 3 |
RE-LY |
ARISTOLE AVERROES |
ENGARE-AF |
ROCKET-AF |
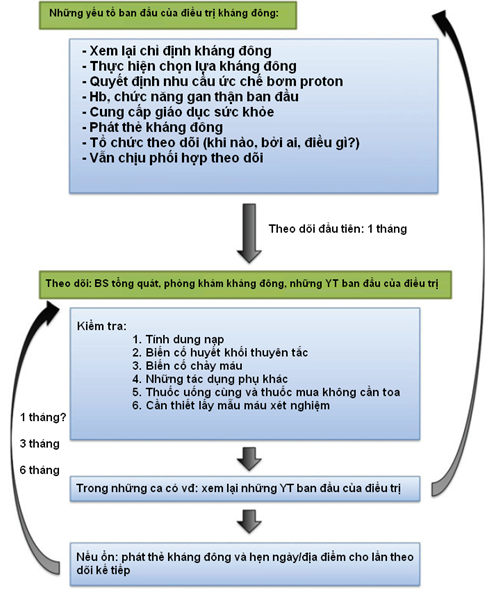
Hình 1: Lưu đồ theo dõi bắt buộc để đảm bảo an toàn và hiệu quả ở BN điều trị NOACs
2. Đo lường hiệu quả KĐ:
NOAC không đòi hỏi theo dõi hiệu quả KĐ thường qui, tuy nhiên đánh giá định lượng tác dụng này rất cẩn thiết trong những tình huống cấp cứu như khi có biến cố thuyên tắc hoặc chảy máu nặng, cần PT khẩn cấp hoặc trong những tình huống đặc biệt như BN có suy gan, suy thận, có dùng thuốc gây tương tác hoặc nghi ngờ quá liều.
Không giống như VKAs, kiểm tra hoạt tính NOAC phụ thuộc nhiều vào thời điểm lấy mẫu máu. Hiệu quả tối đa (nồng độ đỉnh) đạt được 3 giờ sau uống và hiệu quả thấp (nồng độ đáy) khoảng 12-24 sau uống thuốc. Do đó, thời gian từ lúc uống đến lúc lấy máu cần ghi lại cẩn thận khi theo dõi hoạt tính chống đông.
Có thể định tính hoạt tính KĐ của Dabigatran bằng aPTT và của thuốc ức chế Xa (như Rivaroxaban) bằng PT (Prothrombin time) nhưng nó không nhạy cho việc đánh giá định lượng. Xét nghiệm định lượng cho chất ức chế thrombin trực tiếp (Direct thrombin Inhibitors-DTIs) và ức chế yếu tố Xa đã có nhưng lại không có thường qui ở tất cả các bệnh viện. Không sử dụng INR để đánh giá hiệu quả KĐ cho các BN điều trị NOACs.
Bảng 2: Những mẫu thử hoạt tính KĐ ở BN điều trị NOACs khác nhau
|
|
Dabigatran |
Apixaban |
Edoxaban |
Rivaroxaban |
|
Nồng độ đỉnh/HT |
2 giờ sau uống |
1-4 giờ sau uống |
1-2 giờ sau uống |
2-4 giờ sau uống |
|
Nồng độ đáy/HT |
12-24 giờ sau uống |
12-24 giờ sau uống |
12-24 giờ sau uống |
16-24 giờ sau uống |
|
PT |
Không dùng |
Không dùng |
Kéo dài nhưng không biết liên quan NC chảy máu |
Kéo dài: có thể tăng NC chảy máu nhưng tùy vào giá trị cài đặt địa phương |
|
INR |
Không dùng |
Không dùng |
Không dùng |
Không dùng |
|
aPTT |
Tại mức độ đáy: > 2 lần giới hạn trên là tăng NC chảy máu |
Không dùng |
Kéo dài nhưng không biết liên quan NC chảy máu |
Không dùng |
|
dTT |
Tại mức độ đáy: > 200 ng/ml hoặc > 65 giây: tăng NC chảy máu |
Không dùng |
Không dùng |
Không dùng |
|
Hoạt tính chống Xa |
Không áp dụng |
Chưa có dữ liệu |
Định lượng: không có dữ liệu giá trị ngưỡng cho chảy máu hoặc huyết khối |
Định lượng: không có dữ liệu giá trị ngưỡng cho chảy máu hoặc huyết khối |
|
ECT |
Tại mức độ đáy: ≥ 3 lần giới hạn trên là tăng NC chảy máu |
Không ảnh hưởng |
Không ảnh hưởng |
Không ảnh hưởng |
3. Dược động và tương tác thuốc:
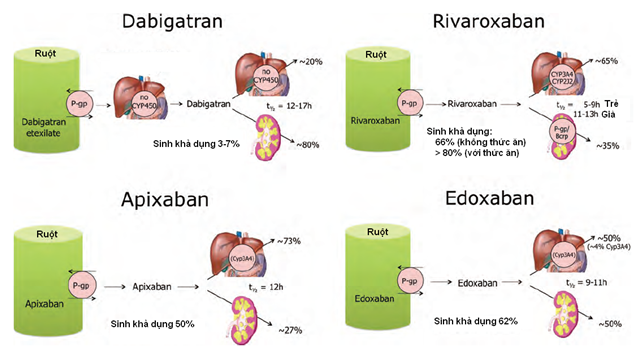
Hình 2: Hấp thu và chuyển hóa của các NOAC khác nhau
Bảng 3: Hiệu quả trên nồng độ huyết tương của NOACs từ tương tác thuốc và khuyến cáo hướng đén liều NOACs
|
|
Thông qua |
Dabigatran |
Apixaban |
Edoxaban |
Rivaroxaban |
|
Atorvastatin |
Cạnh tranh P-gp và ức chế CYP3A4 |
+ 18% |
Chưa có dữ liệu |
Không ảnh hưởng |
Không ảnh hưởng |
|
Digoxin |
Cạnh tranh P-gp |
Không ảnh hưởng |
Chưa có dữ liệu |
Không ảnh hưởng |
Không ảnh hưởng |
|
Verapamil |
Cạnh tranh P-gp và ức chế yếu CYP3A4 |
+ 12-180% (giảm liều) |
Chưa có dữ liệu |
+ 53% (giảm 50% liều) |
Ảnh hưởng nhẹ (thận trọng khi Clcre 15-50 ml/p |
|
Diltiazem |
Cạnh tranh P-gp và ức chế yếu CYP3A4 |
Không ảnh hưởng |
+ 40% |
Chưa có dữ liệu |
Ảnh hưởng nhẹ (thận trọng khi Clcre 15-50 ml/p |
|
Amiodarone |
Cạnh tranh P-gp |
+ 12-60% |
Chưa có dữ liệu |
Không ảnh hưởng |
Ảnh hưởng nhẹ (thận trọng khi Clcre 15-50 ml/p |
|
Clarithromycin, Erythromycin |
Cạnh tranh P-gp và ức chế CYP3A4 |
+ 15-20% |
Chưa có dữ liệu |
Chưa có dữ liệu |
+ 30-54% |
|
Antacid, PPI, H2– |
Hấp thu đường tiêu hóa |
-12-30% |
Chưa có dữ liệu |
Không ảnh hưởng |
Không ảnh hưởng |
|
Thuốc khác tăng NC chảy máu |
Tương tác dược lực (ức chế kết tập TC, NSAID, steroid đường toàn thân, thuốc KĐ khác); Tiền sử hoặc đang XHTH; Phẫu thuật những cơ quan quan trọng gần đây (mắt, não); Giảm tiểu cầu (như hóa trị); điểm HAS-BLED ≥ 3 |
||||
4. Chuyển chế độ KĐ:
VKAs àNOACs:
Cho NOAC ngay khi INR < 2. Nếu INR 2-2.5 NOAC bắt đầu ngay hay tốt hơn nên cho vào ngày tiếp theo. INR > 2.5, dựa vào bán hủy của VKA để ước tính thời gian INR dưới ngưỡng: acenocoumarol 8-14 giờ, warfarin 36-42 giờ.
KĐ ngoài đường uống àNOACs:
NOAC có thể bắt đầu ngay khi ngưng heparin không phân đoạn (UFH, bán hủy 2 giờ), và bắt đầu tại liều kế tiếp của heparin TLPT thấp (LMWH) ở BN đang sử dụng thuốc này.
NOACs àVKA:
Vì VKA khởi phát chậm, có thể 5-10 ngày INR mới đạt ngưỡng, do đó NOAC cần cho cùng VKA cho đến khi INR đạt ngưỡng. Liều tải VKA không được khuyến cáo. Vì NOAC có ảnh hưởng trên INR (đặc biệt thuốc ức chế Xa) nên cần đo INR ngay trước khi bắt đầu liều kế tiếp NOAC trong tiến trình kết hợp này và tái đánh giá INR 24 giờ sau liều NOAC cuối cùng để đảm bảo hiệu quả KĐ đã thích hợp. Theo dõi sát INR trong tháng đầu cho đến khi giá trị đạt ổn định (3 mẫu liên tiếp INR 2-3).
NOACs àKĐ ngoài đường tiêu hóa:
UFH và LMWH có thể bắt đầu tại thời điểm dùng liều NOAC kế tiếp.
Aspirin, clopidogrel àNOACs:
NOACs có thể bắt đầu ngay tức khắc và ngừng aspirin, clopidogrel, trừ khi điều trị kết hợp này là cần thiết mặc dù làm tăng nguy cơ chảy máu.
6. Sai lầm liều:
Quên liều:
Không được uống gấp đôi ở những BN quên liều
Đối với NOACs uống 2 lần/ngày (mỗi 12 giờ), BN có thể vẫn uống liều thuốc bị quên trong vòng 6 giờ tính từ thời điểm liều đã bị quên, nếu quá thời gian này, bỏ qua liều quên và dùng lại tiếp theo như chế độ liều điều trị.
Đối với NOACs uống 1 lần/ngày, BN có thể vẫn uống liều thuốc bị quên trong vòng 12 giờ tính từ thời điểm liều đã bị quên, nếu quá thời gian này, bỏ qua liều quên và dùng lại tiếp theo như chế độ liều điều trị.
Uống gấp đôi:
Đối với NOACs dùng 2 lần/ngày, ngưng liều kế tiếp và bắt đầu lại chế độ 2 lần/ngày sau 24 giờ.
Đối với NOACs dùng 1 lần/ngày, BN vẫn tiếp tục chế độ bình thường, không ngưng thuốc ở ngày kế tiếp.
(Còn nữa)







