BS. NGUYỄN THANH HIỀN
BS. TRẦN DŨ ĐẠI *
BS. NGÔ NHƯ NGỌC **
*Khoa TM tổng quát Bv Nhân Dân 115
** BS thực tập tại Khoa Nội TM BV Đại học Y dược TP. HCM
- Mở đầu
Suy tim là một hội chứng phức tạp, gây ra gánh nặng cho sức khỏe cộng đồng, được phân loại dựa trên phân suất tống máu thất trái (LVEF) hoặc theo các tiêu chuẩn khác (NYHA, cung lượng tim…). Năm 2016, Hiệp hội Tim mạch Châu Âu đã phân loại suy tim “vùng xám” với EF thất trái trong khoảng 40–49% hay còn gọi là suy tim phân suất tống máu giảm nhẹ (HFmrEF) như một kiểu hình suy tim mới. Điều này được xem như một nỗ lực để khám phá các đặc điểm cụ thể cũng như phương pháp điều trị cho nhóm BN này, có thể diễn tiến hồi phục thành suy tim EF bảo tồn (HFpEF) hay có thể trầm trọng hơn thành suy tim EF giảm (HFrEF).
Phân loại mới này được thừa nhận trong các guidelines, như là một nỗ lực để khuyến khích các nghiên cứu và giải quyết các câu hỏi lâm sàng quan trọng, chứ không phải thừa nhận thực sự đây là một kiểu hình độc lập với các nhóm suy tim còn lại. Như dự kiến, trong những năm gần đây đã có nghiên cứu thực thể lâm sàng về suy tim phân suất tống máu giảm nhẹ (HFmrEF), từ đó giúp chúng ta mở rộng hiểu biết về dịch tễ học, sinh lý bệnh, đặc điểm lâm sàng, tỉ lệ bệnh tật và tử vong cũng như các phương pháp điều trị cho nhóm BN HFmrEF. Dữ liệu thử nghiệm lâm sàng cho thấy tỷ lệ lưu hành HFmrEF là 14-24% trong dân số suy tim nói chung.
EF thất trái có thể thay đổi theo điều trị cũng như theo thời gian, và tính không đồng nhất được cho là bởi những nguyên nhân khác nhau của suy tim. Một số lượng đáng kể BN chuyển sang suy tim EF giảm hay suy tim EF bảo tồn khi đang điều trị. Bệnh mạch vành được xem là một tác nhân phổ biến trong việc làm xấu đi bệnh suy tim, từ HFpEF thành HFmrEF hay chuyển từ HFmrEF thành HFrEF. Một loạt các phát hiện cho rằng HFmrEF có các khía cạnh giống với hai loại suy tim còn lại, điều
này cho chúng ta lời giải thích hợp lý về những tranh cãi vì sao một số nhà nghiên cứu nghĩ HFmrEF là “giai đoạn chuyển tiếp” của HFrEF và HFpEF. Một câu hỏi đặt ra liệu rằng phương pháp điều trị cho BN HFrEF có thể có lợi ở những BN HFmrEF hay không. Do gặp những khó khăn trong việc thu nhận bệnh nhân HFmrEF, nên không có thử nghiệm ngẫu nhiên có đối chứng (RCTs) dành riêng để đánh giá hiệu quả của liệu pháp. Do đó, chúng ta chỉ có thể tìm thấy thông tin về sự trùng lặp giữa HFmrEF và các nhóm khác từ các thử nghiệm lâm sàng CHARM, TOPCAT và PARAGON. Chúng ta đã đạt được một số tiến bộ trong hiểu biết về hiệu quả của các nhóm thuốc đối kháng thần kinh, bao gồm thuốc ức chế men chuyển(ACEI), thuốc chẹn thụ thể angiotensin (ARB), thuốc chẹn kênh beta và thuốc đối kháng thụ thể mineralocorticoid (MRA) trên nhóm BN HFmrEF (1-3). Trong bài viết này, chúng tôi sẽ trình bày tổng quan về các điều trị cập nhật cho bệnh nhân HFmrEF.
- Dịch tễ học
HFmrEF đại diện cho một tỷ lệ khá lớn BN mắc suy tim. Trong các nghiên cứu và thử nghiệm lâm sàng, tỷ lệ HFmrEF dao động trong khoảng 13–24%. Ví dụ, trong một nghiên cứu so sánh giữa điều trị tăng cường so với điều trị tiêu chuẩn ở BN cao tuổi suy tim sung huyết (TIME-CHF), với 622 bệnh nhân mắc suy tim bất kể EF thất trái, 17% được phân loại là HFmrEF. Một nghiên cứu ở Thụy Điển cho thấy trong 4942 BN, có 18% HFpEF, 19% HFmrEF và 63% HFrEF tại thời điểm ban đầu. Trong một phân tích gộp từ bốn nghiên cứu thuần tập ở cộng đồng, những yếu tố như lớn tuổi, giới tính nam, mức HA cao, ĐTĐ và nhồi máu cơ tim cũ, tất cả đều được dự đoán gây ra biến cố HFmrEF, chiếm 10% các trường hợp HF mới [8]. Theo Hiệp hội Tim mạch Châu Âu (ESC), một nghiên cứu đa quốc gia về BN mắc suy tim có mặt tại các trung tâm Châu Âu và Địa Trung Hải, trong 9134 BN HFmrEF có 24% mang một số đặc điểm chung với nhóm HFrEF, bao gồm tuổi, giới tính và nguyên nhân suy tim là do bệnh tim thiếu máu cục bộ, nhưng sự giãn nở thất trái và nhĩ trái được đánh giá là ít hơn so với nhóm HFrEF. Tương tự, trong một nghiên cứu trên 5236 BN ở Úc, tỷ lệ của hầu hết các yếu tố nguy cơ ở nhóm HFmrEF là trung gian giữa hai nhóm HFrEF và HFpEF (4).
- Tiên lượng
Trong một phân tích gộp từ bốn nghiên cứu thuần tập ở cộng đồng, tỷ lệ tử vong sau khi bắt đầu HFmrEF cao hơn so với HFpEF (50 so với 39 sự kiện trên 1000 người-năm, p = 0,02), và tương đương với HFrEF (46 sự kiện trên 1000 người-năm, p = 0,78). Theo dữ liệu từ ESC, bệnh nhân HFmrEF có tỷ lệ tử vong trong một năm là 7,6%, một tỷ lệ trung gian giữa HFrEF (8,8%) và HFpEF (6,3%). Cần lưu ý, HA tâm thu thấp và nhịp tim cao là những yếu tố dự báo làm tăng tỷ lệ tử vong ở cả HFrEF và HFmrEF. Tuy nhiên, một dữ liệu từ Úc cho thấy tỷ lệ tử vong không khác biệt đáng kể giữa ba nhóm, với tỷ lệ tử vong trong 30 ngày dao động từ 1,2% đến 1,7%, tỷ lệ tử vong một năm từ 13,7% đến 16,5% và tỷ lệ tử vong ba năm từ 29,0% đến 30,0%. Ngược lại, tỷ lệ tái phát trong một năm cao hơn đối với HFpEF (45,4%), tiếp theo là HFmrEF (42,4%) và cuối cùng là HFrEF (40,2%). Cuối cùng, từ một phân tích tổng hợp cho thấy nguy cơ tương đối thấp hơnvề tỷ lệ tử vong ở BN HFmrEF so với HFrEF (0,90; 95% khoảng tin cậy 0,85–0,94; p <0,001), nhưng không có sự khác biệt đáng kể về tỷ lệ nhập viện do suy tim hay do mọi nguyên nhân (3,4).
- Sinh lý bệnh
Sinh lý bệnh của HFmrEF hiện chưa được hiểu một cách đầy đủ. Suy giảm nhẹ chức năng tâm thu nhẹ thất trái có thể không giải thích trọn vẹn cho các biểu hiện lâm sàng, và rối loạn chức năng tâm trương có thể là sự quá đơn giản hóa. Các dấu ấn sinh học trong máu có thể cung cấp thông tin về mức độ hoạt động các hormone thần kinh và hỗ trợ đánh giá cho từng cá nhân cụ thể. Nồng độ NT-proBNP tăng tương đồng trong HFrEF và HFmrEF và cao hơn đáng kể so với HFpEF. Mặt khác, một số bằng chứng cho thấy rằng cấu trúc nội tiết thần kinh của BN HFmrEF tương tự như HFpEF, cũng như các yếu tố hạn chế khả năng gắng sức. Trong một nghiên cứu về các dấu ấn sinh học từ các khía cạnh sinh lý bệnh khác nhau trên BN suy tim cấp tính, HFrEF có liên quan chủ yếu với căng dãn tim và HFpEF liên quan với viêm cơ tim, và HFmrEF cho thấy liên quan đến cả căng dãn tim và viêm cơ tim. Tương tự, giá trị troponin ở bệnh nhân HFmrEF là trung gian của hai nhóm HFrEF và HFpEF. Nói chung, các bằng chứng hiện có cho thấy HFmrEF được đặc trưng bởi sinh lý bệnh hỗn hợp. Ngoài ra, theo diễn tiến của chức năng tâm thu thất trái, tức là, một bệnh nhân có với EF ở mức độ trung bình có thể là EF thất trái xấu đi (từ BN có phân suất tống máu bình thường trước đó) hay cải thiện EF thất trái (từ BN có phân suất tống máu giảm trước đó), và căn nguyên của HF là rất quan trọng. Gần đây có một sự đồng thuận của các chuyên gia tập trung nhiều hơn vào các cơ chế sinh lý bệnh của HF hơn là mức độ EF thất trái . Vì một nhóm nhỏ bệnh nhân bị HFmrEF dường như có hoạt động kích hoạt hormone thần kinh mạnh hơn, các phương pháp điều trị giúp ngăn chặn các trục thần kinh có thể hiệu quả ở những bệnh nhân này, giống như các những gì đã thấy trong HFrEF. Chúng ta sẽ thảo luận các bằng chứng hiện tại cho các phương pháp điều trị trong HFmrEF (3,4,5).
- Chẩn đoán: chẩn đoán HFmrEF đòi hỏi các tiêu chuẩn sau:
- Hiện diện các triệu chứng và/hoặc các dấu hiệu suy tim (ST), và EF giảm nhẹ (41 – 49 %). Hiện diện tăng NPc (BNP > 35 pg/ml hay NT Pro – BNP > 125 pg/ml) và các bằng chứng bệnh tim cấu trúc (lớn nhĩ trái, phì đại thất trái hay tăng áp lực đổ đầy thất trái trên SAT) giúp khả năng đúng nhiều hơn nhưng không bắt buộc cho chẩn đoán nếu đã có tiêu chuẩn chắc chắn qua đo EF thất trái (1).
- Hướng dẫn chẩn đoán nêu ở hình1 dưới đây.
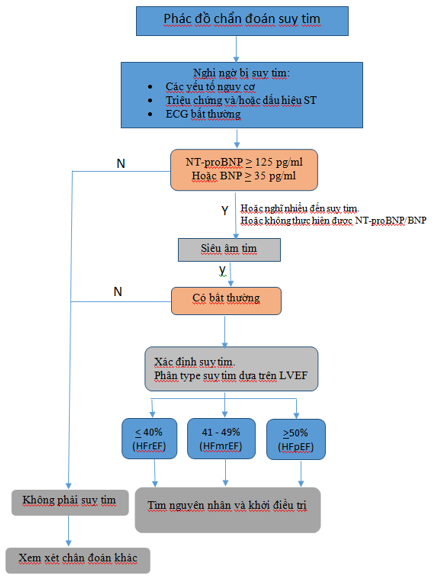
Hình 1. Sơ đồ chẩn đoán suy tim (1)
- Thăm khám tìm nguyên nhân nêu ở bảng 1.
Bảng 1. Nguyên nhân suy tim, biểu hiện lâm sàng chính và các thăm khám chuyên biệt (1).
| NHÓM BỆNH | BỆNH LÝ | KHẢO SÁT CHUYÊN BIỆT |
| Bệnh mạch vành | . Nhồi máu cơ tim. Đau thắt ngực hoặc “đau ngực tương đương-“angina-equivalent” . Loạn nhịp. |
. Chụp mạch vành xâm lấn.
. Chụp CT mạch vành. . Test gắng sức hình ảnh ( siêu âm tim, xạ hình, MRI tim ) |
| Tăng huyết áp | . HFpEF. . THA ác tính/ phù phổi cấp. |
. Holter huyết áp.
. Khảo sát động mạch thận, xét nghiệm metanephrines, renin, aldosterone |
| Bệnh van tim | . Bệnh van tim tiên phát ( vd: hẹp van động mạch chủ. . Bệnh van tim thứ phát ( vd: hở van thứ phát). . Bệnh van tim bẩm sinh. |
Siêu âm – qua thực quản/ gắng sức. |
| Loạn nhịp | . Loạn nhịp nhanh nhĩ. . Loạn nhịp thất. |
. Holter ECG.
. Điện sinh lý nếu có chỉ định. |
| Bệnh cơ tim | . Tất cả . Dãn nở. . Phì đại. . Hạn chế. . Bệnh cơ tim chu sinh. . Hội chứng Takotsubo. . Nhiễm độc: rượu, cocain, sắt, đồng. |
. MRI tim, xét nghiệm gen.
. Thông tim trái và phải.
. MRI tim, chụp mạch máu. . Kiểm tra chức năng gan, GGT, các độc chất |
| Tim bẩm sinh | .Tim bẩm sinh đã sửa chữa hoàn toàn/ Chuyển vị đại động mạch đã sửa chữa.
. Các bệnh tim có shunt. Tứ chứng Fallot đã sửa chữa. . Bệnh Ebstein |
. MRI tim.
|
| Nhiễm trùng | . Viêm cơ tim do virus.
. Bệnh Chagas. . HIV. . Bệnh Lyme. |
. MRI tim, sinh thiết cơ tim.
. Huyết thanh chẩn đoán.
|
| Do thuốc | . Anthracyclines. . Trastuzumab. . Nhóm ức chế tăng trưởng nội mô mạch máu. . Nhóm ức chế Proteasome. . Nhóm ức chế RAF + MEK |
|
| Thâm nhiễm | . Nhiễm Amyloid.
. Sarcoidosis.
. Neoplastic. |
. Điện di huyết thanh và chuỗi nhẹ tự do huyết thanh, protein Jones Bence, xạ hình xương, MRI tim, CT-PET, sinh thiết cơ tim.
. MRI tim, sinh thiết cơ tim. CT ngực, FDG-PET, xét nghiệm men chuyển angiotensin. . MRI tim, sinh thiết cơ tim. |
| Rối loạn dự trữ | . Haemochromatosis.
. Bệnh Fabry. . Bệnh rối loạn dự trữ glycogen. |
. Xét nghiệm gen, sắt, MRI tim (pha T2), sinh thiét cơ tim.
. α-galactosidase A, gen, MRI tim (pha T1) |
| Bệnh lý nội mạc cơ tim | . Xạ trị.
. Xơ hóa nội mạc cơ tim/ tăng bạch cầu ái toan. . Carcinoid. |
. MRI tim
. Sinh thiét cơ tim.
Xét nghiệm nước tiểu 24 giờ chất 5-HIAA |
| Bệnh lý màng ngoài tim | . Vôi hóa màng ngoài tim
. Thâm nhiễm. |
MRI tim, CT ngực, thông tim trái và phải. |
| Chuyển hóa | . Bệnh nội tiết.
. Do dinh dưỡng: Thiếu vitamin B1, selenium. . Bệnh tự miễn. |
. Chức năng tuyến giáp, xét nghiệm máu: metanephrines, renin, aldosterone, cortisol.
. Xét nghiệm các vitamin đặc hiệu. . Xét nghiệm ANA, ANCA, yếu tố thấp |
| Bệnh lý thần kinh cơ | . Thất điều Friedreich.
. Loạn dưỡng cơ. |
. Kiểm tra dẫn truyền thần kinh, điện cơ, gen.
. Xét nghiệm CK, điện cơ, gen. |
5-HIAA = 5-hydroxyindoleacetic acid; ANA = anti-nuclear antibody; ANCA = anti-nuclear cytoplasmic antibody; CK = creatinine kinase; Echo = echocardiography; FDG = fluorodeoxyglucose; GGT = gamma-glutamyl transferase; MEK = mitogen-activated protein kinase.
- Đặc điểm lâm sàng BN HFmrEF :
Có sự trùng lắp nhất định về đặc điểm lâm sàng, yếu tố nguy cơ, hình ảnh tái cấu trúc tim và tiên lượng trong các phân type suy tim theo EF. BN HFmrEF nhìn chung có hình ảnh giống HFrEF nhiều hơn là HFpEF và bệnh thường gặp ở nam, trẻ hơn và có nhiều bệnh mạch vành hơn (50 – 60 %) (hình2), ít có rung nhĩ và bệnh không tim mạch hơn. Tuy nhiên BN HFmrEF ngoại trú có tỉ lệ tử vong thấp hơn BN HFrEF, gần giống BN HFpEF (1,2,3).
BN có thể chuyển thành hoặc ra khỏi HFrEF (hình 3). Như vậy phân type này gồm các thể sau (3,4,5):
- HFmrEF với không có xác định chức năng thất trái trước đó. Nhóm BN này không có khả năng áp dụng 3 định nghĩa bên dưới đây vì nó là HFmrEF mới chẩn đoán và đòi hỏi đánh giá tìm nguyên nhân.
- HFmrEF có xác định chức năng thất trái trước đó.
+ HFmrEF không đổi (unchanged): là thuật ngữ mô tả ST với EF 41 – 49 % trong các lần đánh giá.
+ HFmrEF xấu đi (deteriorated) là thuật ngữ mô tả HFmrEF với EF trước đó > 50% ( bao gồm HFpEF trước đó ).
+ HFmrEF cải thiện (improved) là thuật ngữ mô tả HFmrEF với EF trước đó < 40 % (bao gồm HFrEF).
BN HFmrEF cải thiện điều trị giống như HFrEF. BN có chức năng thất trái giảm đi cần đánh giá tìm nguyên nhân cho thay đổi này (bệnh mạch vành …).
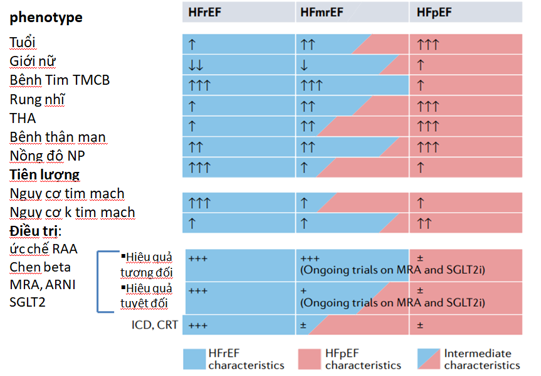
Hình 2.Phenotype, nguy cơ tiên lượng dựa theo nguyên nhân và hiệu quả điều trị ở BN HFrEF, HFmrEF và HFpEF. HFmrEF chia sẻ hình ảnh với cả 2 thể ST phân suất tống máu giảm và bảo tồn. Giống với HFrEF với tỉ lệBTTMCB cao hơn và ít suy thận hơn. Giống với HFpEF với tỉ lệ THA cao hơn, triệu chứng nhẹ hơn, NP thấp hơn. HFmrEF có tuổi và tỉ lệ rung nhĩ nằm giữa 2 thể suy tim kia. Tử vong tim mạch thấp hơn ở BN HFmrEF và HFpEF so với BN HFrEF. Tử vong không tim mạch là thấp hơn ở BN HFmrEF và HFrEF so với BN HFpEF. Phân tích hồi cứu và phân nhóm các thử nghiệm ST cho thấy tiềm năng lợi ích điều trị với MRA, ARNI, chẹn beta hay SGLT2iở BN HFmrEF (2).
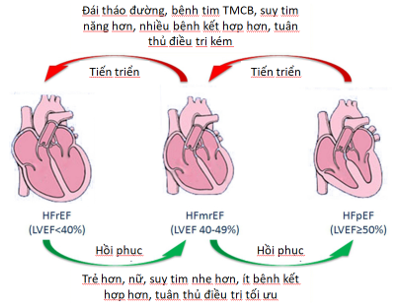
Hình 3. Các yếu tố dự đoán thay đổi EF thất trái, và chuyển đổi giữa HFrEF, HFmrEF, và HFpEF (5).
- Điều trị:
- .Nguyên tắc chung:
- Các biện pháp chung điều trị HFmrEF tương tự như HFrEF và HFpEF, bao gồm: thay đổi lối sống, điều trị bệnh phối hợp và đánh giá định kỳ cùng với bổ sung theo dõi thêm khi cần để đánh giá và điều trị những thay đổi của triệu chứng và dấu hiệu ST (3).
- BN có tiền sử HFrEF cho thấy sự cải thiện của EF thất trái, được phân loại lại là HFmrEF, nên được tiếp tục điều trị bằng cách duy trì tối ưu hóa các điều trị cho HFrEF. Đối với những BN HFpEF trước đó nhưng có biểu hiện EF thất trái xấu đi và cả những BN HFmrEF dai dẳng, nên sử dụng thuốc chẹn kênh beta và thuốc ức chế men chuyển (ACEi) hoặc ức chế thụ thể ARB (nếu không dung nạp ACEi) (hình 4) (3).
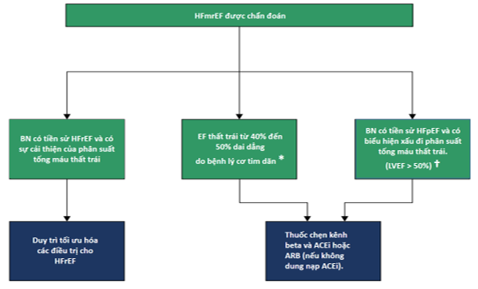
Hình 4: Sơ đồ hướng dẫn điều trị HFmrEF. ACEi: thuốc ức chế men chuyển; ARB: thuốc chẹn thụ thể angiotensin II; * Trong trường hợp không có tiền sử bệnh cơ tim, bệnh phì đại cơ tim, viêm hay nhiễm trùng; † Đặc biệt đối với bệnh mạch vành và / hoặc nhồi máu cơ tim cấp tính.
- Điều trị bệnh kết hợp: tương tự như HFrEF và HFpEF, HFmrEF thường kèm bệnh kết hợp và cần phải điều trị (3).
- THA: THA kéo dài dẫn tới ST. Khi BN diễn tiến tới HFmrEF, có thể là vì suy chức năng tống máu do hậu tải tim tăng làm xấu tình trạng sung huyết và giảm khả năng tống máu. Vì vậy điều trị THA với mục tiêu huyết áp < 130 mmHg ở BN ST. Thuốc đầu tiên để kiểm soát HA cho BN HFmrEF là phối hợp từng bước bao gồm: lợi tiểu nếu có quá tải thể tích, RASi (ACEI, ARB, ARNI) và chẹn beta. Thuốc hàng hai được chỉ định khi không đạt mục tiêu bắt chấp điều trị tối ưu các thuốc hàng một, bao gồm: lợi tiểu kháng aldosterol, hoặc các thuốc khác như: hydralazin + nitrate, hay ức chế kênh canxi (amlodipin, felodipin).
- Bệnh mạch vành: xơ vữa động mạch vành là nguyên nhân chủ yếu và góp phần gây HFmrEF. Tất cả BN có bệnh mạch vành phải được điều trị nội khoa để cải thiện triệu chứng và dự phòng thứ phát. Số liệu về hiệu quả BN tái tưới máu còn ít, nhưng nhìn chung chỉ định cho tái tưới máu vẫn theo guideline tái tưới máu hiện nay.
- Rung nhĩ: Rung nhĩ cũng thường gặp ở BN HFmrEF và có tiên lượng xấu. Đề nghị chuẩn thuốc chống đông và kiểm soát nhịp hay tầng số cũng áp dụng cho BN HFmrEF.
- Bệnh van tim: Thường gặp và/hoặc đi kèm với ST, bao gồm HFmrEF và nên điều trị theo hướng dẫn hiện hành.
- Các bệnh lý khác ngoài tim mạch như đái tháo đường, thiếu máu, ngưng thở lúc ngủ cũng phải điều trị theo hướng dẫn hiện nay.
- . Điều trị đặc hiệu:
- Thuốc:
– Ngược với HFrEF và HFpEF, không có thử nghiệm lâm sàng chuyên biệt cho nhóm BN này. Tuy nhiên BN với EF thất trái 41 – 49 % thường nằm trong nghiên cứu BN với HFrEF và HFpEF, cho phép chúng ta áp dụng trong thực hành điều trị HFmrEF thông qua các phân tích dưới nhóm. Nhìn chung, BN HFmrEF đáp ứng với điều trị nội khoa giống HFrEF hơn HFpEF. Đề nghị điều trị thuốc trình bày tóm tắt ở hình 5.
(1). Lợi tiểu: Như các thể ST khác, lợi tiểu dùng để kiểm soát tình trạng sung huyết. Điều trị này thường là thuốc đầu tiên sử dụng. Lợi tiểu có thể phải tiếp tục khi cần để điều trị và ngăn ngừa quá tải thể tích hay phối hợp điêu trị THA (1-3).
(2).ACEI: Hiện chưa có thử nghiệm đặc biệt của thuốc ở BN HFmrEF. Mặc dù thử nghiệm PEP – CHF thực hiện ở BN HFpEF và gồm BN với EF thất trái > 40%, nhưng không có báo cáo theo tiên lượng EF thất trái. Tuy nhiên, ở BN HFmrEF có nhiều BN bệnh mạch vành, tăng huyết áp, hay rối loạn chức năng thất trái sau NMCT có thể cần điều trị thuốc ACEI (1,3,6,7).
(3).ARB: Không có thử nghiệm lâm sàng nào cho thuốc ARB trên BN HFmrEF. Thử nghiệm CHARM – Preserved thất bại trong đạt tiêu chí tiên phát là tử vong tim mạch hay nhập viện vì suy tim. Tuy nhiên, phân tích hồi cứu cho thấy candesartan làm giảm rõ số lượng BN nhập viện vì ST trong số những BN HFmrEF (với xu hướng tử vong do mọi nguyên nhân và tử vong tim mạch tương tự nhau). Hơn nữa, phân tích các biến cố tái phát cũng cho thấy giảm nhập viện do ST trong toàn bộ nghiên cứu CHARM – Preserved, gồm cả BN HFmrEF.
Trong một phân tích dựa trên cộng đồng lớn ở Thủy Điển, điều trị với thuốc ACEI hay ARB (70% dùng ACEI) làm giảm tử vong ở BN ST với EF > 40%, và hiệu quả này chủ yếu ở phân nhóm BN HFmrEF (HR 0,85, 95% CI, 0,76 – 0,95), và có xu hướng tốt hơn ở BN HFpEF.
Cũng như thuốc ACEI, nhiều BN HFmrEF dùng ARB vì các tình trạng tim mạch khác. Vì thế, điều trị với ARB có thể quan tâm ở BN HFmrEF (1,3,6,7).
(4). Ức chế beta: Trong phân tích gộp dữ liệu cá thể hóa 11 thử nghiệm lâm sàng ST, thuốc chẹn beta làm giảm tử vong tim mạch và mọi nguyên nhân so với chứng qua mọi tầng ST với EF < 50%. Với BN HFmrEF và nhịp xoang thuốc làm giảm tuyệt đối 4,7% tử vong tim mạch ( 7,3 vs 11,1 % ) qua 1,3 năm theo dõi.
Hướng dẫn hiện nay đề nghị điều trị thuốc chẹn beta để làm giảm tử vong và nhập viện vì ST ở BN HFmrEF như HFrEF (carvedilol, metoprolol, bisoprolol, nebivolol). Chỉ bắt đầu khi BN bình thể tích và tăng dần liều để đạt liều tối đa dung nạp như BN HFrEF (1,3,6,7).
(5). MRA: Trong phân tích hồi cứu thử nghiệm TOPCAT ở BN suy tim với EF > 45%, spironolacton làm giảm nhập viện do ST ở những người có EF < 55%. Xu hướng tử vong do tim mạch (không phải mọi nguyên nhân) là tương đương. Như vậy, điều trị với MRA có thể quan tâm ở BN HFmrEF (1,3,6,7).
(6). Nhóm ARNI: Trong thử nghiệm PARAGON-HF bao gồm BN EF > 45% mặc dù thử nghiệm không đạt tiêu chí tiên phát, nhưng có hiệu quả theo EF. ARNI so với valsartan làm giảm 22% tiêu chí gộp tiên phát (tử vong do tim mạch và nhập viên do suy tim) ở những người có EF < 57%. Phân tích thêm từ phối hợp 2 thử nghiệm PARADIGM- HF và PARAGON – HF cho thấy ARNI so với các thuốc RASi khác có hiệu quả có lợi, đặc biệt trên giảm nhập viện do ST ở những BN HFmrEF. Vì vậy, nên quan tâm dùng ARNI cho BN HFmrEF (1,3,6,7).
(7). Các thuốc khác:
- Digoxin: Trong thử nghiệm DIG, BN HFmrEF có xu hướng nhập viện ít hơn khi dùng digoxin nhưng không làm giảm tử vong do mọi nguyên nhân. Vì thế hiện số liệu chưa đủ để đề nghị dùng digoxin. Trong thực hành, ở BN HFmrEF và còn triệu chứng suy tim nặng bất chấp điều trị tối ưu RASi, chẹn beta, MRA, lợi tiểu, chúng ta có thể dùng digoxin để cải thiện triệu chứng và tỉ lệ nhập viện do ST. Khi dùng, dùng liều thấp và theo dõi thường xuyên, duy trì nồng độ thấp 0,5 – 0,8 ng/ ml (3,8).
- Hydralazin + nitrate: Có thể dùng cho BN không đạt HA tối ưu dù đã dùng đủ các thuốc: ACEi, ARB, ARNI, MRA, chẹn beta thích hợp hoặc BN chống chỉ định với các thuốc này. Đề nghị này dựa trên bằng chứng gián tiếp từ thử nghiệm A-HeFT và các quan sát cho thấy có tăng nhạy cảm hậu tải thất trái khi EF thất trái < 50% (3,9).
- Thuốc chẹn canxi thế hệ 2: như amlodipin, felodipin dùng antoàn ở BN HFmrEF tương tụ như BN HFrEF. Như vậy ở BN HFmrEF khi chưa đạt mục tiêu huyết áp bất chấp điều trị các thuốc ACEi, ARB, ARNI, MRA, chẹn beta, chúng ta có thể thêm amlodipin, felodipin để đạt mục tiêu huyết áp. Các thuốc chẹn canxi khác không nên dùng vì thiếu dữ liệu và có thể gây nguy hiểm (3).
- Ivabradin: Không nên dùng vì không có bằng chứng, trong thử nghiệm ngẫu nhiên ở BN có EF > 45 % thuốc không cải hiện 6 phút đi bộ, nồng độ NP và áp lực đổ đầy thất trái trên SAT Doppler (3).
- Thuốc ức chế SGLT2: là nhóm thuốc chữa đái tháo đường đầu tiên cải thiện tiên lượng ở BN HFrEF (giảm tái nhập viện do suy tim) bất kể có đái tháo đường hay không. Thuốc được coi là một trong 4 “tứ trụ” điều trị HFrEF hiện nay (1,10,12). Tuy nhiên chưa có số liệu trên BN HFmrEF. EMPEROR-Preserved (Thử nghiệm Empagliflozin trên BN suy tim mãn tính với phân suất tống máu bảo tồn) cho thấy lợi ích đáng kể của SGLT2i, empagliflozin, ở BN suy tim có triệu chứng, với phân suất tống máu EF > 40% và tăng peptit natri lợi niệu. Việc giảm 21% trong dữ liệu cuối cùng về thời gian nhập viện do suy tim hay tử vong do tim mạch chủ yếu là dogiảm đáng kể 29% thời gian nhập viện vì suy tim (tử vong do tim mạch thấp hơn không đáng kể [HR, 0.91; KTC 95%, 0.76–1.0]), không có lợi về tỷ lệ tử vong do mọi nguyên nhân. Empagliflozin cũng làm giảm đáng kể tổng số lần nhập viện do suy tim, giảm bớt độ dốc về đường sụt giảm eGFR và cải thiện nhẹ chỉ số chất lượng cuộc sống (QOL) ở tuần thứ 52. Đáng lưu ý, lợi ích là tương tự nhau bất kể có hay không sự hiện diện đái tháo đường tại thời điểm ban đầu. Trong một nhóm nhỏ gồm 1983 BN có phân suất tống máu từ 41% đến 49% trong thử nghiệm EMPEROR-Preserved,empagliflozin cho thấy làm giảm số liệu về nguy cơ tử vong do tim mạch và nguy cơnhập viện vì suy tim. Mặc dù lợi ích cuối cùng không có khác biệt đáng kể giữa các phân nhóm EF (41% – 49%) và (50% – 60%), trong một phân tích nhóm nhỏ về phân suất tống máu, có một tín hiệu cho thấy lợi ích là thấp hơn ở nhóm có phân suất tống máu >62,5% về nguy cơnhập viện lần đầu và nguy cơ tái phát vì suy tim.
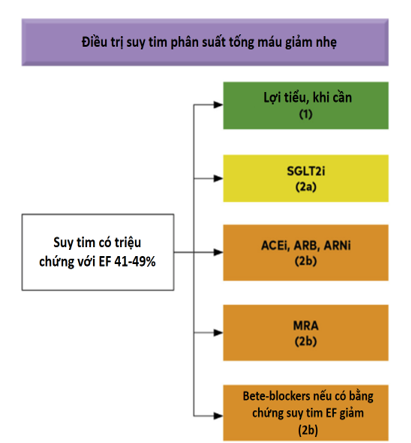
Hình 5. Khuyến cáo cho BN suy tim phân suất tống máu giảm nhẹ (41%–49%) (12)
7.3.2. Điều trị bằng dụng cụ:
(1). ICD: BN HFmrEF nên điều trị theo đề nghị sử dụng ICD với dự phòng thứ phát đột tử do tim. Ngược lại, hiện chưa có bằng chứng dùng ICD cho mục tiêu dự phòng tiên phát (1,3).
(2). CRT: Hiện tại cũng không đủ bằng chứng ủng hộ điều trị CRT cho BN HFmrEF. Chúng ta chỉ xem xét cho BN nếu BN cần đặt máy tạo nhịp và khả năng phải pacing thất > 40% thời gian (1,3,13).
Tài liệu tham khảo chính
- TA, Metra. M et al: 2021 ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure. European Heart Journal (2021) 00, 1-128. doi:10.1093/eurheartj/ehab368
- G et al: Heart failure with mid-range or mildly reduced ejection fraction. Nature Reviews /Cardiology. https://doi.org/10.1038/ s41569-021-00605-5.
- BA: Treatment and prognosis of heart failure with mid-range ejection fraction. Uptodate 2022
- A. Epidemiology, Pathophysiology and Clinical Outcomes for Heart Failure Patients with a Mid-Range Ejection Fraction. Eur J Heart Fail. 2017 December; 19(12): 1597–1605.
- Zhou Q, Li P, Zhao H, Xu X, Li S, Zhao J, Xu D and Zeng Q (2021) Heart Failure With Mid-range Ejection Fraction: A Distinctive Subtype or a Transitional Stage? Front. Cardiovasc. Med. 8:678121. doi: 10.3389/fcvm.2021.678121
- T et al: Treatment of Heart Failure With Mid-Range Ejection Fraction: A Summary of Current Evidence. Front. Cardiovasc. Med., 12 May 2021. https://doi.org/10.3389/fcvm.2021.653336
- EE et al: Treatment of Heart Failure with Mid-Range Ejection Fraction: What Is the Evidence. J. Clin. Med. 2021, 10, 203. https://doi.org/10.3390/jcm10020203.
- Azmil H. Abdul-Rahim et al: Effect of digoxin in patients with heart failure and mid-range (borderline) left ventricular ejection fraction. European Journal of Heart Failure 2018. doi:10.1002/ejhf.1160.
- Taylor AL, Ziesche S, Yancy C, et al. Combination of isosorbide dinitrate and hydralazine in blacks with heart failure. N Engl J Med 2004; 351:2049.
- M et al: CCS/CHFS Heart Failure Guidelines Update: Defining a New Pharmacologic Standard of Care for Heart Failure With Reduced Ejection Fraction. CJC. 2021, vol 37, issue 4: 531-546.
- SD et al. Empagliflozin in Heart Failure with a Preserved Ejection Fraction. The EMPEROR-Preserved Trial. N Engl j Med. DOI: 10.1056/NEJMoa2107038
- Heidenreich et al. 2022 AHA/ACC/HFSA Heart Failure Guideline. JACC VOL. – , NO. – , 2022. https://doi.org/10.1016/j.jacc.2021.12.012
- E, Saba. SM. Cardiac resynchronization therapy in heart failure: Indications. Uptodate 2021.
Những chữ viết tắt
ACE-I: Angiotensin-converting enzyme inhibitor: ức chế men chuyển Angiotensin
ARB: Angiotensin-receptor blocker-chẹn thụ thể angiotensin
ARNI: Angiotensin receptor-neprilysin inhibitor: ức chế Angiotensin receptor-neprilysin
CRT: Cardiac resynchronization therapy: điều trị tái đồng bộ tim
ECG: Electrocardiogram: điện tâm đồ
HFpEF: Heart failure with preserved ejection fraction- suy tim với phân suất tống máu bảo tồn
HFrEF: Heart failure with reduced ejection fraction: suy tim với phân suất tống máu giảm
EF: Ejection Fraction: phân suất tống máu
ICD: Implantable cardioverter-defibrillator- máy phá rung trong tim
MRA: Mineralocorticoid receptor antagonist- kháng thụ thể Mineralocorticoid
NP: Natriuretic peptide- peptid lợi niệu
RASi: Renin-angiotensin system inhibitor- ức chế hệ Renin-angiotensin
SGLT2 Sodium-glucose co-transporter 2
ST: Suy tim
BTTMCB: bệnh tim thiếu máu cục bộ
BN: Bệnh nhân
SAT: Siêu âm tim
THA: tăng huyết áp







