Những quan điểm chính từ Hướng dẫn quản lý suy tim năm 2022 của Hiệp hội tim mạch Hoa Kỳ (AHA) / Hội tim mạch Hoa Kỳ (ACC) / Hiệp hội suy tim Hoa Kỳ (HFSA)
- Suy tim (HF) bao hàm một phạm vi rộng lớn về chức năng thất trái (LV). Các hướng dẫn điều trị mới đề cập tới toàn bộ hình ảnh học trong suy tim. Các phân loại suy tim như sau: HFrEF (suy tim với phân suất tống máu (EF) giảm): LVEF ≤40%; HFimpEF (suy tim với EF cải thiện): LVEF trước ≤40% và đo theo dõi lại LVEF> 40%; HFmrEF (suy tim với EF giảm nhẹ): LVEF 41-49%; HFpEF (suy tim với EF bảo tồn): LVEF ≥50%. Tất cả các bệnh nhân có suy tim hiện tại hoặc trước đó, không phân biệt EF, nên được điều trị nội khoa theo hướng dẫn (GDMT).
- Điều trị nội khoa theo hướng dẫn (GDMT) đã mở rộng bao gồm bốn thuốc:
1) Thuốc ức chế hệ thống renin-angiotensin (RASi) gồm 1 trong ba thuốc: thuốc ức chế thụ thể angiotensin-neprilysin (ARNi), thuốc ức chế men chuyển (ACEi), hoặc thuốc chẹn thụ thể angiotensin (II) (ARB);
2) Thuốc ức chế beta;
3) Chất đối kháng thụ thể mineralocorticoid (MRA);
4) Thuốc ức chế natri-glucose cotransporter-2 (SGLT2i).
Hiện tại, ARNi được khuyến nghịđầu taytrong nhóm thuốc ức chế hệ thống renin-angiotensin để giảm tỷ lệ tàn phế và tử vong trong HFrEF (Mức khuyến cáo 1a). ACEi được khuyến cáo khi ARNi không khả thi; ARB được khuyến cáo ở những người không dung nạp ACEi và khi ARNi không khả thi. Ở những bệnh nhân có triệu chứng với HFrEF dung nạp ACEi hoặc ARB, khuyến cáo nên thay thế bằng ARNi để giảm thêm tỷ lệ tàn phế và tỷ lệ tử vong.
- Các khuyến cáo mới đã được đưa ra để sử dụng SGLT2i trong suy tim. Ở những bệnh nhân suy tim mạn với phân suất tống máu giảm có triệu chứng, SGLT2i được khuyến cáo để giảm nhập viện và tử vong do tim mạch, bất kể sự hiện diện của đái tháo đường type 2 (Mức khuyến cáo 1a). SGLT2i cũng có thểcó lợi ở bệnh nhân HFmrEF và HFpEF (Mức khuyến cáo 2a).
- Trong khi đó có rất ít dữ liệu để hướng dẫn quản lý bệnh nhân suy tim phân suất tống máu cải thiện (HFimpEF), một thử nghiệm ngẫu nhiên nhỏ (TRED-HF) đã chứng minh tỷ lệ tái phát bệnh cơ tim giãn nở cao (44%) trong vòng 6 tháng sau ngừng điều trị nội khoa theo hướng dẫn. Vì vậy điều trị nội khoa theo hướng dẫn được khuyến cáo nên tiếp tục ởbệnh nhân HFimpEF, bao gồm cả những người không có triệu chứng, để ngăn ngừa tái phát suy tim và rối loạn chức năng thất trái.
- Các liệu pháp mang lại hiệu quả cao (<$ 60.000 / năm sống được điều chỉnh theo chất lượng) bao gồm ARNi, ACEi, ARB, thuốc ức chế beta, MRA, hydralazine và isosorbide dinitrate ở người Mỹ gốc Phi, máy phá rung cấy được (ICD) và liệu pháp tái đồng bộ tim (CRT); trong khi SGLT2i và ghép tim được đánh giá hiệu quả ở mức trung bình. Tafamadis cho amyloid được đánh giá mang lại hiệu quả thấp (> $ 180,000 / năm sống được điều chỉnh theo chất lượng), còn hỗ trợ tuần hoàn cơ học và theo dõi áp lực phổi thì chưa được đánh giá rõ về mặt lợi ích.
- Bệnh nhân nghi ngờ mắc amyloid nên được làm sàng lọc bằng các chuỗi nhẹ đơn dòng, nếu âm tính, xạ hình xương nên được thực hiện để xác nhận sự có mặt của transthyretin amyloid. Thử nghiệm di truyền được khuyến cáo ở những bệnh nhân transthyretin amyloid để phân biệt các biến thể di truyền từ type hoang dã. Tafamadis được khuyến cáo ở một số bệnh nhân chọn lọc có type hoang dã hoặc biến thể transthyretin amyloid để giảm tỷ lệ tàn phế và tử vong do tim mạch (Mức khuyến cáo 1a). Thuốc chống đông là phù hợp ở bệnh nhân amyloid tim và có rung nhĩ để giảm nguy cơ đột quỵ (Mức khuyến cáo 2a).
- Các dấu chứng và triệu chứng của suy tim có thể không đặc hiệu. Do đó, cần thêm bằng chứng hỗ trợ là có tăng áp lực đổ đầy trêncác xét nghiệm xâm lấn (huyết động) hoặc không xâm lấn (chức năng tâm trương trên hình ảnh học, peptit lợi niệu) để chẩn đoán xác nhận khi EF> 40%.
- Chuyển chuyên khoa điều trị suy tim kịp thời được khuyến cáo cho bệnh nhân suy tim tiến triển (nếu phù hợp với các mục tiêu chăm sóc) để đánh giá lại quá trình điều trị suy tim cũng như đánh giá sự phù hợp đối với các liệu pháp điều trị suy tim nâng cao.
- Suy tim là một bệnh tiến triển, các giai đoạn của suy tim từ A-D theo ACC / AHA. Danh pháp mới sát nhập các tên gọi như “có nguy cơ” và “tiền suy tim”. Phòng ngừa tiên phát trong suy tim, bao gồmthay đổi lối sống, theo dõi và quản lý các yếu tố nguy cơ và bệnh đi kèm, được khuyến cáo cho những người có nguy cơ (giaiđoạn A) hoặc tiền suy tim (giai đoạn B).
- Quản lý các bệnh đi kèm ở bệnh nhân suy tim có thể mang lại lợi ích. Hướng dẫn mới đưa ra các khuyến cáo cho bệnh nhân suy tim kèm thiếu máu, thiếu sắt, tăng huyết áp, rối loạn giấc ngủ, đái tháo đường type 2, rung nhĩ, bệnh động mạch vành và bệnh lý ác tính.
(Lược dịch từ 2022 AHA/ACC/HFSA Heart Failure Guideline: Key Perspectives; Monica M. Colvin, MD; Apr 01, 2022)
Thuốc hạ áp làm giảm nguy cơ khởi phát đái tháo đường type 2 – Tác dụng thay đổi tùy loại thuốc hạ áp
Câu hỏi: 5 nhóm thuốc hạ áp chính có làm giảm nguy cơ mắc mới ĐTĐ type 2 ?
Phương pháp: Phân tích tổng hợp dữ liệu bệnh nhân-cá nhân (IPD) của các thử nghiệm ngẫu nhiên có đối chứng (RCT) so sánh 5 nhóm thuốc hạáp chính (thuốc ức chế men chuyển [ACEi], thuốc chẹn thụ thể angiotensin II [ARBs], thuốc ức chế beta, thuốc chẹn kênh canxi và thuốc lợi tiểu thiazide) với giả dược hoặc các nhóm thuốc hạ huyết áp khác trong dự phòng tiên phát hoặc thứ phát, theo dõi trong mỗi nhóm ≥1000 người-năm và đây cũng là một phần của dự án Blood Pressure Lowering Treatment Trialists’Collaboration. Tiêu chuẩn loại trừ: bệnh nhân đái tháo đường hoặc các thử nghiệm trên bệnh nhân đái tháo đường.
Các nghiên cứu bao gồm: 19 RCT (n = 145,939; tuổi trung bình 65t; 61% nam giới;huyết áp tâm thu trung bình [SBP], 153 mmHg; HA tâm trương trung bình [DBP],89 mmHg) được đưa vào phân tích tổng hợp IPD một giai đoạn. 22 thử nghiệm (8đối chứng với giả dược và 14 so sánh nhóm thuốc; n = 167,107) làđược đưa vào phân tích tổng hợp IPDtheo hệ thống.
Tài trợ: British Heart Foundation; National Institute for Health Research;Oxford Martin School
Kết quả: Phân tích tổng hợp theo hệ thống về tác dụng của thuốc hạ huyết áp so với giả dược trong khởi phát đái tháo đường type 2.
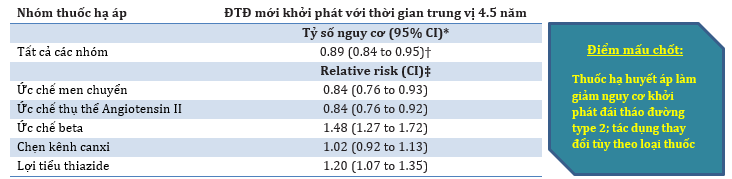
* Phân tích tổng hợp dữ liệu bệnh nhân-cá nhân một giai đoạn. Tỷ lệ biến cố là 15,9 biến cố / 1000 người so với 16,4 biến cố / 1000 người năm.
† Tỷ số nguy cơ đái tháo đường type 2 mới khởi phát trong quá trình theo dõi mỗi 5 mmHg giảm của huyết áp tâm thu.
‡ Ước tính từ các phân tích tổng hợp mạng dữ liệu bệnh nhân-cá nhân.
Bình luận: Nếu không thay đổi lối sống, 15% đến 30% trong số gần 100 triệu người Mỹ trong giai đoạn tiền đái tháo đường (HbA1c từ 5.7% đến 6.4%) sẽ phát triển thành đái tháo đường thật sự trong vòng 3 đến 5 năm; điều này có nghĩa là hiện nay khoảng20 triệu người đang có nguy cơ. Một bổ sung hiệu quả cho các phương pháp phòng ngừa đái tháo đường hiện tại, bao gồm điều chỉnh lối sống và metformin.
Trung tâm kiểm soát và phòng ngừa bệnh tật Hoa Kỳ ước tính rằng 116 triệu người Mỹ trưởng thành (47%) bị tăng huyết áp (HATT> 130 mmHg hoặc HATTr> 80 mmHg), và 88 triệu (35%) bị tiền đái tháo đường. Do đó, không sai khi cho rằng hàng triệu người Mỹ bị cả tăng huyết áp và tiền đái tháođường.
Đánh giá có hệ thống và phân tích tổng hợp của Nazarzadeh và các đồng nghiệpphát hiện ra rằng: ở những bệnh nhân được điều trị tăng huyết áp, thuốc ức chế men chuyểnvà ức chế thụ thể đều làm giảm 16% nguy cơ khởi phát đái tháo đường, thiazide giúp giảm 20% nguy cơ, đối với ức chế beta là 48% cònthuốc chẹn kênh canxi thì không làm giảm nguy cơ.
Bởi vì chỉ có 6,8% (so với dự kiến 15% đến 30%) trong số 145 939 người tham gia phát triển thành đái tháo đường trong suốt 4,5 năm theo dõi nên có lẽ hầu hết những người tham gia có mức HbA1c nền ở mức bình thường (≤5,6%). Không may thay, vì HbA1c không được báo cáo thường xuyên trong 19 RCT nên tiền đái tháo đường không được báo cáo trong phân tích tổng hợp. Số liệu về chẩn đoán đái tháo đường dựa mức đường huyết lúc đói, báo cáo đái tháo đường mới khởi phát và phân loại quốc tế vềbệnh tật, bản sửa đổi lần 9, vì vậy không có cách nào để biếttỷ lệ hiện mắc nềncủa tiền đái tháo đường.
Khi theo dõi trung bình 4,5 năm, tỉ lệ giảm nguy cơ tuyệt đối của thuốc ức chế men chuyển là 1,19%(số lượng cần thiết để điều trị, NNT =85) và 0,56% (số lượng cần thiếtđể điều trị, NNT=179) đối với ARBs. Tuy nhiên, với số lượng lớn người Mỹ trưởng thànhcó cả tăng huyết áp và tiền đái tháo đường thì lợi ích tiềm năng của điều trị bằng thuốc hạáp là rất lớn.
Trong các hướng dẫn hiện tại, tiền đái tháo đường không được xem như một lý do để lựa chọn một nhóm thuốc cụ thể để điều trị tăng huyết áp nhưng qua kết quả phân tích này cho thấy rằng thuốc ức chế men chuyển (ACEi) hoặcARBs nên là thuốc hạáp đầu tay ở bệnh nhân tiền đái tháo đường.
(Lược dịch từ Antihypertensive drugs reduced risk for new-onset type 2 diabetes; effect varies by antihypertensive class; Michael Tanner, MDNYU Grossman School of MedicineNew York, New York, USA.)







