TS. BS. NGUYỄN TUẤN VŨ
Bộ môn Nội Tổng Quát, ĐHYK Phạm Ngọc Thạch
THS. BS. LÊ PHÁT TÀI
Khoa Thông tim Can thiệp, Viện Tim TP.HCM
Tóm tắt
Tạo nhịp tim là phương pháp điều trị được lựa chọn để xử trí bệnh nhân rối loạn nhịp chậm có triệu chứng. Trong gần sáu thập kỷ qua, tạo nhịp mỏm thất phải là phương pháp tiếp cận tiêu chuẩn vì nó là một thủ thuật an toàn và hiệu quả lâu dài đã được chứng minh. Tuy nhiên, tạo nhịp mỏm thất phải có nhiều hạn chế do không đồng bộ về điện học và cơ học. Sự kích thích sớm vách liên thất cùng với sự hoạt hóa chậm thành tự do thất trái tạo ra sự hoạt hóa không đồng bộ và sự co bóp kém hiệu quả hơn. Về mặt lâm sàng, điều này có thể chuyển thành bệnh cơ tim do tạo nhịp lên đến 20% bệnh nhân và tăng nguy cơ nhập viện do suy tim [1],[4].
Việc tìm kiếm các vị trí tạo nhịp thay thế như vách liên thất phải hoặc buồng tống thất phải không đủ chứng minh hiệu quả lâm sàng đáng kể. Áp dụng tạo nhịp hai buồng thất (biventricular pacing) cho tất cả bệnh nhân cần tạo nhịp thất không phải là một chiến lược hiệu quả về chi phí. Một vị trí tạo nhịp lý tưởng phải kích hoạt thất đồng bộ bằng cách tham gia vào hệ thống dẫn truyền của tim và đó là khái niệm tạo nhịp hệ thống dẫn truyền. Tạo nhịp hệ thống dẫn truyền bằng cách tạo nhịp bó His và tạo nhịp nhánh trái gần đây đã phát triển như một lựa chọn thay thế được ưa thích. Cả tạo nhịp bó His và tạo nhịp nhánh trái đã chứng minh hiệu quả đáng kể trong việc hiệu chỉnh blốc nhánh trái và đạt được liệu pháp tái đồng bộ tim [1],[6].
Từ khóa: Tạo nhịp hệ thống dẫn truyền, tạo nhịp bó His, tạo nhịp nhánh trái, liệu pháp tái đồng bộ tim, bệnh cơ tim do tạo nhịp
1. Mở đầu
Tạo nhịp hệ thống dẫn truyền dưới dạng tạo nhịp bó His và tạo nhịp nhánh trái cho phép hoạt hóa thất gần như bình thường, do đó ngăn ngừa hậu quả bất lợi của tạo nhịp thất phải. Tạo nhịp bó His đã được tiến hành trong nhiều năm và gần đây phát triển mạnh ở Trung Quốc, Châu Âu và Bắc Mỹ. Tạo nhịp nhánh trái là một kỹ thuật cải tiến sâu hơn với những lợi thế tiềm năng bao gồm các thông số tạo nhịp được cải thiện. Tạo nhịp hệ thống dẫn truyền đã được nghiên cứu rộng rãi trong nhiều chỉ định bao gồm liệu pháp tái đồng bộ tim, tạo nhịp sau cắt đốt nút nhĩ thất và trong điều trị rối loạn nhịp chậm. Tổng quan này sẽ tập trung vào những hiểu biết cơ bản về các thủ thuật và ý nghĩa lâm sàng của tạo nhịp bó His và tạo nhịp nhánh trái.
2. Tạo nhịp bó His và nhánh trái
2.1. Tạo nhịp bó His
Tạo nhịp bó His vĩnh viễn lần đầu tiên được báo cáo cách đây 20 năm, nó thực hiện sau thủ thuật cắt đốt nút nhĩ thất ở bệnh nhân rung nhĩ kèm suy chức năng thất trái. Hiệu quả và an toàn của tạo nhịp bó His đã được chứng minh trong nhiều nghiên cứu lâm sàng bao gồm tạo nhịp trong rối loạn nhịp chậm, sau cắt đốt nút nhĩ thất và liệu pháp tái đồng bộ tim.
Bó His bao gồm các mô dẫn truyền chuyên biệt phát sinh từ nút nhĩ thất và kéo dài đến vách liên thất phần màng. Phân đoạn thâm nhập của bó His bắt đầu ở mặt dưới của vách liên nhĩ phải với phần không thâm nhập ở trên phần đáy vách liên thất phải. Toàn bộ chiều dài của bó His đều có thể tiếp cận cho tạo nhịp bó His. Những khó khăn về thủ thuật của tạo nhịp bó His đã trở nên dễ dàng hơn kể từ khi phát triển các công cụ chuyên biệt. Điều này giúp thời gian thủ thuật cấy ngắn hơn và giảm ngưỡng tạo nhịp.
Tạo nhịp bó His có thể chọn lọc hoặc không chọn lọc. Trong tạo nhịp bó His chọn lọc, QRS tạo ra không khác biệt nhiều với phức bộ QRS nội tại. Tạo nhịp không chọn lọc là sự kết hợp giữa tạo nhịp bó His và tạo nhịp vách liên thất phải, dẫn đến QRS được tạo ra rộng và có dạng giả sóng delta trên điện tâm đồ. Vấn đề cần quan tâm đối với tạo nhịp bó His là ngưỡng tạo nhịp cao và nhận cảm thấp hơn so với tạo nhịp thông thường. Mặc dù phần lớn ngưỡng bệnh nhân vẫn ổn định, tuy nhiên ở 10% bệnh nhân có ngưỡng tăng trên 1 V và lên đến 7% bệnh nhân có thể cần phải chỉnh lại dây điện cực [1],[4],[5],[9].
2.1.1 Rối loạn nhịp chậm
Tạo nhịp trong điều trị rối loạn nhịp chậm ở bệnh nhân có chức năng thất trái bảo tồn là chỉ định phổ biến nhất cho tạo nhịp thất. Vai trò của tạo nhịp hệ thống dẫn truyền là cung cấp những lợi thế đáng kể so với tạo nhịp thất phải thông qua việc sử dụng hệ thống dẫn truyền bên dưới cho phép hoạt hóa thất gần như bình thường, do đó ngăn ngừa hậu quả bất lợi của tạo nhịp thất phải. Hậu quả tiềm ẩn của tạo nhịp thất phải là mất đồng bộ tim gây bệnh cơ tim do tạo nhịp và suy tim. Nhiều nghiên cứu đã cho thấy tạo nhịp bó His có độ khả thi và an toàn cao trong dân số thế giới thực cần máy tạo nhịp tim vĩnh viễn. Tạo nhịp bó His có liên quan đến việc giảm kết cục chính như chết do mọi nguyên nhân, nhập viện vì suy tim hoặc cần nâng cấp lên tạo nhịp 2 buồng thất so với tạo nhịp thất phải ở những bệnh nhân rối loạn nhịp chậm.
Nghiên cứu của tác giả Abdelrahman và cộng sự tiến hành trên 765 bệnh nhân được cấy máy tạo nhịp tim vĩnh viễn. Trong đó 332 bệnh nhân liên tiếp được tiến hành tạo nhịp bó His và 433 bệnh nhân được tạo nhịp thất phải. Mục tiêu của nghiên cứu là đánh giá kết cục lâm sàng của tạo nhịp bó His so với tạo nhịp thất phải. Tiêu chí đánh giá chính gồm chết do mọi nguyên nhân, nhập viện vì suy tim, hoặc cần nâng cấp lên tạo nhịp hai buồng thất. Kết quả cho thấy tỷ lệ thành công tạo nhịp bó His là 92%. Tiêu chí chính gồm tử vong, nhập viện vì suy tim, hoặc cần nâng cấp lên tạo nhịp hai buồng thất đã giảm đáng kể ở nhóm tạo nhịp bó His (25% so với tạo nhịp thất phải 32%, với HR: 0,71; KTC 95%: 0,534- 0,944; p = 0,02). Sự khác biệt này chủ yếu ở bệnh nhân có tạo nhịp thất > 20% (25% ở nhóm tạo nhịp bó His so với 36% nhóm tạo nhịp thất phải, với HR: 0,65; KTC 95%: 0,456- 0,927; p = 0,02). Tỷ lệ nhập viện vì suy tim giảm đáng kể ở nhóm tạo nhịp bó His (12,4% so với 17,6%; HR: 0,63; KTC 95%: 0,430- 0,931; p = 0,02). Có xu hướng giảm tỷ lệ tử vong ở nhóm tạo nhịp bó His (17,2% so với 21,4%; p = 0,06) [1],[4],[9].
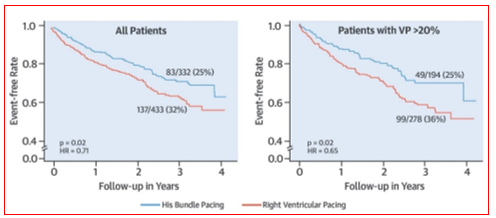
Hình 1: Kết cục lâm sàng của tạo nhịp bó His
Đường cong sống còn Kaplan-Meier cho thấy sự giảm có ý nghĩa thống kê về tiêu chí chính (tỷ lệ tử vong do mọi nguyên nhân, nhập viện vì suy tim hoặc cần nâng cấp tạo nhịp hai buồng thất) của tạo nhịp bó His so với tạo nhịp thất phải ở tất cả bệnh nhân và ở bệnh nhân có tạo nhịp thất > 20 %.
2.1.2 Liệu pháp tái đồng bộ tim
Tạo nhịp bó His có khả năng độc đáo là có thể đảo ngược blốc nhánh trái và phải tùy thuộc vào vị trí và bản chất của blốc. Do đó, tạo nhịp bó His được xem như là một phương thức khác của tái đồng bộ tim thay vì tạo nhịp 2 buồng thất chuẩn.
Thử nghiệm His-SYN được trình bày tại Phiên họp khoa học thường niên lần thứ 40 của Hội Nhịp tim thế giới và được công bố trên Tạp chí Trường môn Tim mạch học Hoa Kỳ. His-SYNC là một thử nghiệm đa trung tâm, tiền cứu, mù đơn, ngẫu nhiên, có đối chứng, so sánh tái đồng bộ tim bằng tạo nhịp bó His (His-CRT) và tạo nhịp 2 buồng thất (BiV-CRT) ở những bệnh nhân có chỉ định tái đồng bộ tim. Tuổi trung bình là 64 ± 13 tuổi, 38% nữ, phân suất tống máu thất trái trung bình là 28% và QRS là 168 ± 18 ms. Tiêu chuẩn đánh giá kết cục chính bao gồm: (1) giảm thời gian QRS, (2) cải thiện phân suất tống máu thất trái và đáp ứng siêu âm tim (cải thiện EF > 5%) sau 6 tháng, và (3) nhập viện vì bệnh tim mạch hoặc tử vong sau 12 tháng. Kết quả cho thấy có 21 người được phân nhóm ngẫu nhiên vào His-CRT và 20 vào nhóm BiV-CRT. Sự chuyển đổi chéo (từ tạo nhịp bó His sang tạo nhịp 2 buồng thất và ngược lại) xảy ra ở 48% His-CRT và 26% BiV-CRT. Lý do phổ biến nhất cho sự bắt chéo từ His-CRT là không có khả năng rút ngắn thời gian QRS do chậm dẫn truyền trong thất không đặc hiệu (n = 5). Bệnh nhân được điều trị bằng His-CRT cho thấy thu hẹp QRS lớn hơn so với BiV (125 ± 22 ms so với 164 ± 25 ms [TR], P <0,001; 124 ± 19 ms so với 162 ± 24 ms [PP], P <0,001). Xu hướng đáp ứng siêu âm tim cũng cao hơn (80% so với 57%, P = .14; 91% so với 54%, P = .078). Không có sự khác biệt đáng kể về tỷ lệ nhập viện hoặc tỷ lệ tử vong do bệnh tim mạch. Những bệnh nhân được điều trị bằng His-CRT chứng tỏ khả năng tái đồng bộ điện vượt trội và xu hướng đáp ứng siêu âm tim cao hơn BiV-CRT [4],[5],[8].
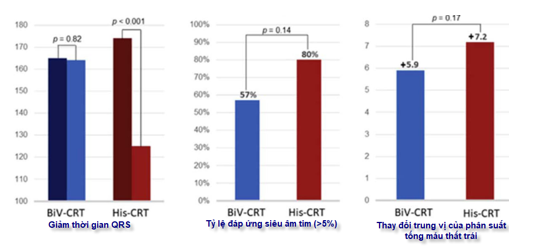
Hình 2: Kết quả từ thử nghiệm His SYNC: So sánh tạo nhịp bó His với tạo nhịp thất 2 buồng đối với liệu pháp tái đồng bộ tim
(Per-Protocol (PP) analyses: phân tích theo phác đồ; Treatment-Received (TR) analyses/intention-to-treat analysis: phân tích điều trị đã nhận /phân tích ý định điều trị)
Thử nghiệm đánh giá tạo nhịp được tối ưu His cho suy tim (HOPE-HF) là một thử nghiệm ngẫu nhiên đa trung tâm, hiện đang trong giai đoạn theo dõi để đánh giá tạo nhịp bó His ở những bệnh nhân có phân suất tống máu thất trái thấp hy vọng sẽ báo cáo vào cuối năm nay.
2.1.3 Tạo nhịp sau cắt đốt nút nhĩ thất
Những bệnh nhân rung nhĩ kháng với điều trị nội, việc cắt đốt nút nhĩ thất qua ống thông và cấy máy tạo nhịp vĩnh viễn sau khi cắt đốt đã cải thiện triệu chứng và kết cục lâm sàng lâu dài. Tạo nhịp bó His cung cấp thêm lợi ích cho những bệnh nhân này thông qua việc làm gián đoạn dẫn truyền nhĩ thất và tạo ra dẫn truyền dưới nút bình thường, có thể tránh được bệnh cơ tim do tạo nhịp và suy tim do mất đồng bộ của tạo nhịp thất phải.
Vijayaraman và cộng sự báo cáo tỷ lệ thành công 95% đối với tạo nhịp bó His ở bệnh nhân sau cắt đốt nút nhĩ thất trong rung nhĩ. Phân suất tống máu thất trái được cải thiện từ 43% lên 50%, với sự cải thiện đáng kể phân độ suy tim NYHA. Trong một nghiên cứu khác trên 94 bệnh nhân cắt đốt nút nhĩ thất, tạo nhịp bó His thành công 86% với sự cải thiện phân suất tống máu thất trái từ 44,9 ± 14,9% lúc ban đầu lên 57,6 ± 12,5% sau theo dõi trung vị đến 3 năm. Hiệu quả của tạo nhịp bó His có thể không chắc chắn ở những bệnh nhân chậm dẫn truyền trong thất, sẹo thất trái lớn và ở 10–30% bệnh nhân blốc nhánh trái mà vị trí ở xa bó His [2], [4], [11].
Hướng dẫn của ESC năm 2021, AHA/ACC/HRS được công bố gần đây về xử trí rối loạn nhịp chậm, tạo nhịp bó His được khuyến cáo là chỉ định loại II ở bệnh nhân blốc nhĩ thất có chỉ định tạo nhịp vĩnh viễn. Hướng dẫn của ESC năm 2021 khuyến cáo tạo nhịp bó His như một liệu pháp loại I cho những bệnh nhân rung nhĩ trải qua cắt đốt nút nhĩ thất.
Mặc dù được coi là một giải pháp thay thế có thể chấp nhận cho tạo nhịp thất phải, tạo nhịp bó His có một số hạn chế vốn có. Bởi vì các mô sợi trong phần màng vách liên thất cách điện với cơ tim xung quanh nên ngưỡng tạo nhịp tạo nhịp bó His có thể cao hơn ngưỡng tạo nhịp thất phải khoảng 10–20% bệnh nhân. Ở những bệnh nhân có bó His nằm sâu, vòng xoắn có thể không đủ dài để đạt ngưỡng tạo nhịp cần thiết. Ngưỡng tạo nhịp > 2 V ở độ rộng xung 1 ms có thể thấy ở khoảng 10% bệnh nhân [2],[11], [12].
2.2 Tạo nhịp nhánh trái
Tạo nhịp nhánh trái là một kỹ thuật mới trong đó điện cực tạo nhịp được định vị ở phần dưới nội mạc cơ tim của phần đáy vách liên thất trái gắn vào đầu gần nhánh trái hoặc phân nhánh trái của nó. Lợi ích rõ ràng ở đây là ngưỡng tạo nhịp thấp và nhận cảm cao hơn so với tạo nhịp bó His. Các đặc điểm chuyên biệt của tạo nhịp nhánh trái là hình thái QRS có dạng blốc nhánh phải hẹp, điện thế nhánh trái và rút ngắn trực tiếp kích thích tạo nhịp đến đỉnh thời gian hoạt hóa thất trái mà vẫn không ảnh hưởng đến cường độ [10].
2.2.1 Liệu pháp tái đồng bộ tim
Tạo nhịp vùng thất trái có lợi thế trong tái đồng bộ tim với khả năng điều chỉnh blốc nhánh trái và đảo ngược sự mất đồng bộ thất với các thông số tạo nhịp tốt hơn đáng kể so với tạo nhịp bó His. Nghiên cứu tiền cứu, đa trung tâm của tác giả Huang W và cộng sự trên 63 người bệnh cơ tim không do thiếu máu cục bộ, có blốc nhánh trái hoàn toàn và phân suất tống máu thất trái ≤50% có chỉ định tái đồng bộ tim và /hoặc tạo nhịp thất với tuổi trung bình 68 ± 11 tuổi, 52,4% nam giới. Mục tiêu của nghiên cứu là đánh giá tính khả thi và hiệu quả của tạo nhịp nhánh trái trong liệu pháp tái đồng bộ tim. Kết quả cho thấy tỷ lệ thành công của thủ thuật là 97%, QRS thu hẹp từ 169 ± 16 xuống 118 ± 12 ms (p <0,001). Ngưỡng tạo nhịp và biên độ sóng R vẫn ổn định sau 1 năm theo dõi so với giá trị lúc đầu mới cấy điện cực (0,5 ± 0,15 V / 0,5 ms so với 0,58 ± 0,14 V / 0,5 ms và 11,1 ± 4,9 mV so với 13,3 ± 5,3 mV, tương ứng). Phân suất tống máu thất trái tăng lên đáng kể (33 ± 8% so với 55 ± 10%; p <0,001), với giảm thể tích thất trái cuối tâm thu (123 ± 61 ml so với 67 ± 39 ml; p <0,001). Phân suất tống máu thất trái đã bình thường hóa (≥50%) ở 75% bệnh nhân sau 1 năm. Phân độ suy tim NYHA cũng cải thiện đáng kể từ 2,8 ± 0,6 lúc ban đầu lên 1,4 ± 0,6 sau 1 năm. Không có trường hợp tử vong hoặc nhập viện do suy tim nào được ghi nhận trong quá trình theo dõi.
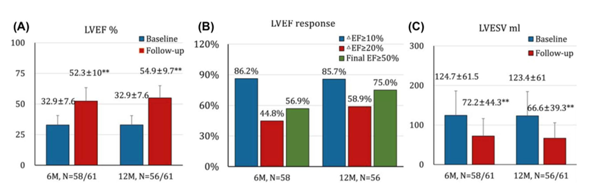
Hình 3 Cải thiện siêu âm tim trong thời gian tạo nhịp nhánh trái đối với CRT
(A) Cải thiện phân suất tống máu thất trái (LVEF). (B) Tỷ lệ phần trăm người đáp ứng phân suất tống máu thất trái (LVEF). (C) Cải thiện thể tích thất trái cuối tâm thu (LVESV). M = số bệnh nhân cần hoàn thành theo dõi 6 tháng trong 1 năm; N = số bệnh nhân đã hoàn thành theo dõi trong 6 tháng hoặc 1 năm. ∗∗ p <0,001 so với LVEF ban đầu.
Nghiên cứu quốc tế, đa trung tâm của Pugazhendhi Vijayaraman và cộng sự được tiến hành trên 325 bệnh nhân có phân suất tống máu thất trái <50% và có chỉ định tái đồng bộ tim hoặc tạo nhịp. Tuổi trung bình 71 ± 12 tuổi, 35% phụ nữ và 44% bệnh cơ tim thiếu máu cục bộ. QRS ban đầu dạng blốc nhánh trái là 39% và không phải blốc nhánh trái là 46%. Mục tiêu của nghiên cứu là đánh giá tính khả thi và kết cục của tạo nhịp vùng nhánh trái ở những bệnh nhân có chỉ định cho liệu pháp tái đồng bộ tim. Kết quả nghiên cứu cho thấy liệu pháp tái đồng bộ tim bằng tạo nhịp vùng nhánh trái thành công 85%. Thời gian tiến hành và chiếu tia lần lượt là 105 ± 54 và 19 ± 15 phút. Ngưỡng tạo nhịp và biên độ sóng R là 0,6 ± 0,3 V ở 0,5 ms và 10,6 ± 6 mV và duy trì ổn định trong thời gian theo dõi trung bình 6 tháng. Giảm đáng kể độ rộng QRS từ 152 ± 32 xuống 137 ± 22 ms (p <0,01) và phân suất tống máu thất trái cải thiện từ 33 ± 10% lên 44 ± 11% (p <0,01). Các đáp ứng về lâm sàng và siêu âm (không nhập viện vì suy tim và cải thiện suy tim theo NYHA) được quan sát lần lượt là 72% và 73% bệnh nhân. Các yếu tố dự báo độc lập về đáp ứng của siêu âm tim là blốc nhánh trái ban đầu (OR: 3,96 với KTC 95%: 1,64-9,26; p <0,01) và đường kính thất trái cuối tâm trương (OR: 0,62; với KTC 95%: 0,49- 0,79; p <0,01).
Tạo nhịp vùng nhánh trái thì khả thi và an toàn và là một lựa chọn thay thế cho liệu pháp tái đồng bộ tim bằng tạo nhịp hai buồng thất chuẩn. Tạo nhịp vùng nhánh trái có ngưỡng tạo nhịp thấp, ổn định và có liên quan đến cải thiện kết cục lâm sàng cũng như siêu âm tim [3] [9],[10].
Hình 4: Tạo nhịp vùng nhánh trái cho liệu pháp tái đồng bộ tim: Kết quả từ Nhóm nghiên cứu hợp tác quốc tế tạo nhịp vùng nhánh trái
2.2.2 Cắt đốt nút nhĩ thất
Tạo nhịp bó His và tạo nhịp nhánh trái đều có những ưu, nhược điểm riêng trong các lĩnh vực lâm sàng cụ thể, phương thức này có thể được ưu tiên hơn phương thức kia. Tỷ lệ tạo nhịp hệ thống dẫn truyền thành công nói chung là 94%. Bệnh nhân tạo nhịp vùng nhánh trái có ngưỡng tạo nhịp thấp hơn và nhận cảm tốt hơn bệnh nhân tạo nhịp bó His. Về mặt lý thuyết, tạo nhịp vùng nhánh trái có thể có lợi thế hơn tạo nhịp bó His cụ thể trong cắt đốt nút nhĩ thất.
Wang và cộng sự đánh giá 86 bệnh nhân liên tiếp có rung nhĩ dai dẳng và suy tim có chỉ định cấy máy phá rung và phân thành 2 nhóm. Nhóm 1 gồm những bệnh nhân không cắt đốt nút nhĩ thất, kiểm soát tần số thất tối ưu bằng thuốc và cấy máy phá rung (n = 31); nhóm 2 gồm bệnh nhân được tiến hành tạo nhịp bó His/tạo nhịp vùng nhánh trái với cấy máy phá rung và cắt đốt nút nhĩ thất (n = 52). Trong thời gian theo dõi, bệnh nhân thuộc nhóm 2 có tỷ lệ máy phá rung sốc không phù hợp thấp hơn (15,6% so với 0%, p <0,01) và các biến cố ngoại ý cũng thấp hơn nhóm 1 (p = 0,011). So với nhóm 1, nhóm 2 cải thiện phân suất tống máu thất trái tốt hơn và giảm thể tích thất trái cuối tâm thu cao hơn đáng kể (15% so với 3%, P <0,001; và 40 so với 2 mL, P <0,01, thứ tự tương ứng). Phân độ suy tim NYHA được cải thiện ở cả hai nhóm từ mức cơ bản 2,57 ± 0,68 lên 1,73 ± 0,74 ở nhóm 1 và 2,73 ± 0,59 lên 1,42 ± 0,53 ở nhóm 2 (P <0,01).
Tạo nhịp hệ thống dẫn truyền (tạo nhịp bó His và tạo nhịp nhánh trái) kết hợp với cắt đốt nút nhĩ thất là khả thi và an toàn với tỷ lệ thành công cao ở bệnh nhân rung nhĩ dai dẳng có suy tim và có chỉ định cấy máy phá rung. Nó có thể làm giảm đáng kể tỷ lệ máy phá rung sốc không phù hợp và cải thiện chức năng thất trái [7] [11],
3.Kết luận
Tạo nhịp hệ thống dẫn truyền lần đầu tiên được báo cáo vào năm 2000 và đang dần được quan tâm vì nó có thể cung cấp một chiến lược tạo nhịp sinh lý thực sự ở những bệnh nhân có hệ thống His-Purkinje đoạn xa còn nguyên vẹn. Với sự phát triển của các công cụ được thiết kế chuyên biệt cho kỹ thuật tạo nhịp này, tạo nhịp bó His và tạo nhịp vùng nhánh trái là những lựa chọn thay thế hợp lý cho tạo nhịp thất phải và tạo nhịp hai buồng thất trong liệu pháp tái đồng bộ tim. Kỹ thuật mới nổi này có tiềm năng đáng kể cải thiện kết cục lâm sàng so với các kỹ thuật hiện có và nhiều khả năng đóng một vai trò ngày càng lớn cho liệu pháp tạo nhịp trong tương lai.
Tài liệu tham khảo
- Abdelrahman, M. và các cộng sự. (2018), “Clinical Outcomes of His Bundle Pacing Compared to Right Ventricular Pacing“, J Am Coll Cardiol. 71(20), tr. 2319-2330.
- Fernandes, G. C. và các cộng sự. (2020), “Network meta-analysis of His bundle, biventricular, or right ventricular pacing as a primary strategy for advanced atrioventricular conduction disease with normal or mildly reduced ejection fraction“, J Cardiovasc Electrophysiol. 31(6), tr. 1482-1492.
- Huang, W. và các cộng sự. (2020), “Cardiac Resynchronization Therapy in Patients With Nonischemic Cardiomyopathy Using Left Bundle Branch Pacing“, JACC Clin Electrophysiol. 6(7), tr. 849-858.
- Muthumala, A. và Vijayaraman, P. (2021), “Clinical outcomes of His-Purkinje conduction system pacing“, Pacing Clin Electrophysiol. 44(1), tr. 5-14.
- Ponnusamy, S. S. và Vijayaraman, P. (2021), “How to Implant His Bundle and Left Bundle Pacing Leads: Tips and Pearls“, Card Fail Rev. 7, tr. e13.
- Sharma, P. S., Vijayaraman, P. và Ellenbogen, K. A. (2020), “Permanent His bundle pacing: shaping the future of physiological ventricular pacing“, Nat Rev Cardiol. 17(1), tr. 22-36.
- Su, L. và các cộng sự. (2021), “Long-Term Safety and Feasibility of Left Bundle Branch Pacing in a Large Single-Center Study“, Circ Arrhythm Electrophysiol. 14(2), tr. e009261.
- Upadhyay, G. A. và các cộng sự. (2019), “On-treatment comparison between corrective His bundle pacing and biventricular pacing for cardiac resynchronization: A secondary analysis of the His-SYNC Pilot Trial“, Heart Rhythm. 16(12), tr. 1797-1807.
- Vijayaraman, P. và các cộng sự. (2021), “His-Purkinje Conduction System Pacing in Atrioventricular Block: New Insights into Site of Conduction Block“, JACC Clin Electrophysiol.
- Vijayaraman, P. và các cộng sự. (2021), “Left Bundle Branch Area Pacing for Cardiac Resynchronization Therapy: Results From the International LBBAP Collaborative Study Group“, JACC Clin Electrophysiol. 7(2), tr. 135-147.
- Wang, S. và các cộng sự. (2019), “Feasibility and Efficacy of His Bundle Pacing or Left Bundle Pacing Combined With Atrioventricular Node Ablation in Patients With Persistent Atrial Fibrillation and Implantable Cardioverter-Defibrillator Therapy“, J Am Heart Assoc. 8(24), tr. e014253.
- Glikson, Michael và các cộng sự. (2021), “2021 ESC Guidelines on cardiac pacing and cardiac resynchronization therapy: Developed by the Task Force on cardiac pacing and cardiac resynchronization therapy of the European Society of Cardiology (ESC) With the special contribution of the European Heart Rhythm Association (EHRA)“, European Heart Journal. 42(35), tr. 3427-3520.







