Jennifer E. Ho, MDa, Vera Bittner, MDb, David A. DeMicco, PharmDc, Andrei Breazna, PhDc, Prakash C. Deedwania, MDd, và David D. Waters, MDa,*
Người dịch: ThS BS CAO NGỌC MAI HÂN (BV ĐHYD TP.HCM)
Hiệu đính: TS. BS TRƯƠNG PHI HÙNG (BV Chợ Rẫy TPHCM)
Tần số tim lúc nghỉ là một yếu tố dự đoán cho tử vong tim mạch. Tuy nhiên, ảnh hưởng của tần số tim trên các biến cố tim mạch không tử vong vẫn còn chưa được biết rõ. Mục tiêu của phân tích hậu kiểm trong nghiên cứu TNT (Treating to New Target) là đánh giá ảnh hưởng của tần số tim lúc nghỉ trên các biến cố tim mạch chính ở những bệnh nhân bệnh mạch vành mạn ổn định. Thử nghiệm này gồm 9.580 bệnh nhân với thời gian theo dõi trung vị là 4,9 năm. Tỉ lệ các biến cố tim mạch chính là 11,9% ở những bệnh nhân có tần số tim nền ≥70 nhịp/phút so với 8,8% ở những người có tần số tim lúc nghỉ <70 nhịp/phút. Tần số tim nhanh lúc nghỉ làm tăng các biến cố tim mạch, ngay cả khi đã hiệu chỉnh với các đặc điểm khác của đối tượng nghiên cứu (tỉ số rủi ro chưa hiệu chỉnh – unadjusted harzard ratio [HR] – là 1,16 cho mỗi 10 nhịp/phút tăng thêm, khoảng tin cậy 95% [95% CI] 1,02 – 1,16, p = 0,018). Tần số tim ≥70 nhịp/phút là yếu tố dự đoán độc lập có ý nghĩa cho tử vong do mọi nguyên nhân (HR 1,4; 95% CI 1,8 – 2,95; p ≥0.0001). Tuy nhiên, mối liên hệ này không thấy được với biến cố đột quỵ hoặc nhồi máu cơ tim (p = 0,11 và p = 0,68). Tóm lại, ở những bệnh nhân có bệnh mạch vành ổn định, cứ mỗi 10 nhịp/phút tăng thêm của tần số tim lúc nghỉ có thể làm tăng 8% các biến cố tim mạch chính. Đặc biệt, với tần số tim lúc nghỉ ≥70 nhịp/phút có liên quan với việc tăng 40% nguy cơ tử vong do mọi nguyên nhân và hơn gấp đôi nguy cơ nhập viện vì suy tim, nhưng không làm tăng nguy cơ đột quỵ hay nhồi máu cơ tim.
Tăng tần số tim lúc nghỉ được biết có liên quan đến kết cục xấu ở những bệnh nhân có tăng huyết áp,1,2 bệnh động mạch vành,3,4 và rối loạn chức năng thất trái,5 cũng như ngay cả ở những bệnh nhân chưa biết bệnh lý tim mạch.6 Cơ chế mối liên quan giữa tăng tần số tim và bệnh lý tim mạch có thể do tăng trương lực giao cảm7 và thay đổi lực xé lên mạch máu, từ đó thúc đẩy quá trình xơ vữa mạch máu8. Tuy nhiên, phần lớn các nghiên cứu trước đây chỉ báo cáo các biến cố tử vong, tương quan giữa tăng tần số tim và các biến cố tim mạch không tử vong vẫn chưa được biết rõ. Hơn nữa, vẫn chưa rõ tăng tần số tim có phải là yếu tố độc lập cho các bệnh lý đồng mắc khác. Mục tiêu của phân tích hậu kiểm trong nghiên cứu TNT (Treating to New Target) là xác định ảnh hưởng của tần số tim lúc nghỉ lên tần suất các biến cố tim mạch chính trong nhóm các bệnh nhân có bệnh động mạch vành mạn và đặc biệt, để khảo sát sự khác biệt giữa các biến cố tử vong do mọi nguyên nhân, nhồi máu cơ tim, suy tim và đột quỵ.
Phương pháp nghiên cứu
Thiết kế của nghiên cứu TNT đã được mô tả chi tiết trước đó.9,10 Tất cả bệnh nhân đều ký đồng thuận tham gia nghiên cứu, và nghiên cứu đã được chấp thuận bởi hội đồng đạo đức nghiên cứu hoặc hội đồng xét duyệt y sinh học ở mỗi trung tâm. Những bệnh nhân thỏa tiêu chuẩn nghiên cứu bao gồm nam và nữ từ 35 đến 75 tuổi có bằng chứng bệnh động mạch vành, được định nghĩa như sau: tiền căn nhồi máu cơ tim, tiền căn hoặc đang bị đau thắt ngực với bằng chứng xơ vữa động mạch vành, hoặc tiền căn tái thông động mạch vành. Tiêu chuẩn loại trừ đã được đề cập chi tiết trước đó.9
Bảng 1. Các đặc điểm cơ bản theo từng nhóm tần số tim
| Biến số | Nhóm tần số tim (nhịp/phút) | ||
| <70 (n = 7.573; 3.803/3.770*) | ≥70 (n = 2007; 989/1.018*) | Giá trị p† | |
| Tần số tim (nhịp/phút) | 57 ± 7 | 77 ± 7 | – |
| Tuổi (năm) | 61,1 ± 8,7 | 60,7 ± 9,0 | 0,071 |
| Nam giới | 6,231 (82,3%) | 1.544 (76,9%) | <0,0001 |
| Dân da trắng | 7,154 (94,5%) | 1.866 (93,0%) | 0,014 |
| Huyết áp tâm thu (mmHg) | 130 ± 17 | 132 ± 16 | 0,0001 |
| Huyết áp tâm trương (mmHg) | 78 ± 9 | 79 ± 9 | <0,0001 |
| Chỉ số khối cơ thể (kg/m2) | 28,3 ± 4,3 | 29,4 ± 5,2 | <0,0001 |
| Đang hút thuốc lá | 897 (11,8%) | 359 (17,9%) | <0,0001 |
| Tiền căn hút thuốc lá | 4.845 (64,0%) | 1.227 (61,1%) | 0,019 |
| Tăng huyết áp | 4.030 (53,2%) | 1.151 (57,3%) | <0,0001 |
| Đái tháo đường | 959 (12,7%) | 461 (23,0%) | <0,0001 |
| Nhồi máu cơ tim | 4.406 (58,2%) | 1.165 (58,0%) | 0,92 |
| Đau thắt ngực | 6.198 (*1,8%) | 1.621 (80,8%) | 0,27 |
| Tai biến mạch máu não | 355 (4,7%) | 133 (6,6%) | <0,0001 |
| Bệnh mạch máu ngoại biên | 840 (11,1%) | 276 (13,7%) | 0,0012 |
| Suy tim | 484 (6,4%) | 240 (12,0%) | <0,0001 |
| Tái thông mạch vành | <0,0001 | ||
| Nong mạch máu | 4.208 (55,6%) | 988 (49,2%) | |
| Phẫu thuật bắc cầu | 3.365 (44,4%) | 1.078 (53,7%) | |
| Thuốc | |||
| Chẹn beta | 4.478 (59,1%) | 691 (34,4%) | <0,0001 |
| Ức chế men chuyển | 1.947 (25,7%) | 659 (32,8%) | <0,0001 |
| Chẹn kênh can-xi | 2.002 (26,4%) | 575 (28,7%) | 0,05 |
| Digitalis | 56 (0,7%) | 26 (1,3%) | 0,02 |
| Cholesterol (mg/dL)ǂ | |||
| Toàn phần | 173,4 ± 23,4 | 178,9 ± 24,3 | <0,0001 |
| Lipoprotein tỉ trọng thấp | 96,8 ± 17,3 | 99,8 ± 18,0 | <0,0001 |
| Triglycerides | 147,3 ± 68,9 | 160,6 ± 74,5 | <0,0001 |
| Lipoprotein tỉ trọng cao
|
47,3 ± 10,8 | 47,3 ± 11,3 | 0,84 |
Dữ liệu được trình bày dưới dạng trung bình ± SD hoặc n (%).
* Số lượng bệnh nhân đồng ý điều trị với atorvastatin 80mg/atorvastatin 10mg.
† Giá trị p được xác định bằng phép kiểm t 2 mẫu cho các biến liên tục và phép kiểm chính xác Fisher cho các biến danh định.
ǂ Giá trị lipid nền được đo vào cuối thời điểm ban đầu điều trị bằng atorvastatin 10 mg/ngày.
Các bệnh nhân được chọn trong nghiên cứu với nồng độ cholesterol-lipoprotein tỉ trọng thấp (low density lipoprotein, LDL) từ 130 đến 250 mg/dL chưa được điều trị, trải qua giai đoạn ban đầu 8 tuần điều trị nhãn mở với atorvastatin 10 mg/ngày. Cuối pha đầu, các đối tượng tham gia với nồng độ LDL-C <130 mg/dL được phân nhóm ngẫu nhiên mù đôi vào hai nhóm atorvastatin 80 mg/ngày hoặc 10 mg/ngày. Tần số tim cơ bản lúc nghỉ được đo bằng điện tim 12 chuyển đạo khi bệnh nhân nằm ngửa. Kết cục chính được khảo sát là tỉ lệ xuất hiện biến cố tim mạch chính bao gồm tử vong do nguyên nhân tim mạch, nhồi máu cơ tim không tử vong, ngưng tim được hồi sức, hoặc đột quỵ. Các kết cục phụ bao gồm tử vong do mọi nguyên nhân, nhồi máu cơ tim không tử vong, đột quỵ tử vong và không tử vong, và nhập viện vì suy tim. Nhập viện vì suy tim được định nghĩa theo các tiêu chuẩn sau: (1) bệnh nhân được nhập viện với chẩn đoán suy tim và có các triệu chứng và dấu hiệu phù hợp với chẩn đoán lâm sàng; (2) nguyên nhân suy tim liên quan đến giảm chức năng tâm thu thất trái hoặc đổ đầy thất trái; và (3) nguyên nhân suy tim không liên quan đến nhồi máu cơ tim cấp.11 Một ủy ban độc lập cuối cùng đã đánh giá tất cả kết cục có thể xảy ra bằng phương pháp mù.
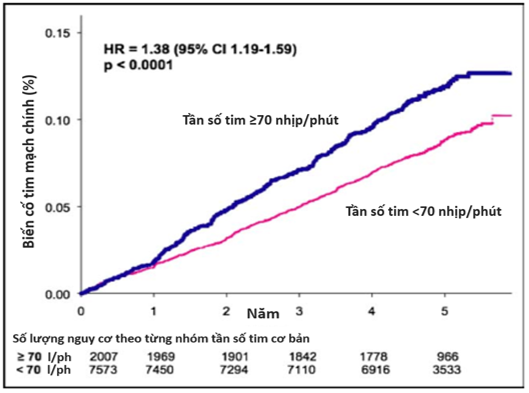
Hình 1. Tỷ lệ hiện mắc tích lũy của biến cố tim mạch chính đầu tiên theo tần số tim cơ bản. Đường cong Kaplan-Meier ước tính tỷ lệ hiện mắc tích lũy của biến cố tim mạch chính đầu tiên trong suốt thời gian theo dõi theo từng nhóm tần số tim cơ bản (≥70 và <70 lần/phút). HR = hazard ratio (tỷ số nguy cơ). Giá trị p được xác định theo kiểm định log-rank.
Trong 10.001 bệnh nhân được phân nhóm ngẫu nhiên trong nghiên cứu TNT, có 9.580 đối tượng có đủ dữ liệu về tần số tim cơ bản và tất cả các biến dự đoán lâm sàng được phân tích, và được trình bày trong phân tích hậu kiểm này. Tần số tim lúc nghỉ được khảo sát là một biến liên tục, được phân nhóm thành ≥70 nhịp/phút và <70 nhịp/phút, và chia nhóm nhỏ hơn thành các phân vị để bao quát toàn bộ tần số tim trong dân số của chúng tôi. Ngưỡng cắt 70 nhịp/phút được lựa chọn dựa trên các nghiên cứu trước đó đã chứng minh sự tăng vọt nguy cơ khi tần số tim cao hơn giá trị này.5 Những khác biệt về đặc điểm cơ bản của hai nhóm với tần số tim ≥70 và <70 nhịp/phút trong dân số nghiên cứu được xác định bằng phép kiểm t cho 2 mẫu (2-sample t test) cho các biến liên tục và phép kiểm chính xác Fisher (Fisher’s exact test) cho các biến đã phân loại.
Bảng 2. Mối quan hệ giữa tần số tim và biến cố tim mạch chính trong phân tích đơn biến và đa biến
| Đặc điểm lâm sàng | Phân tích đơn biến | Phân tích đa biến | ||
| Tỉ số nguy cơ (HR) (KTC 96%) | Giá trị p | Tỉ số nguy cơ (HR) (KTC 96%) | Giá trị p | |
| Tần số tim (mỗi 10 nhịp/phút) | 1,16 (1,10-1,23) | <0,0001 | 1,08 (1,02-1,16) | 0,01 |
| Tuổi (năm) | 1,02 (1,01-1,02) | <0,0001 | 1,02 (1,01-1,03) | 0,0002 |
| Nam giới | 1,20 (1,01-1,44) | 0,039 | 1,40 (1,16-1,70) | 0,0006 |
| Dân da trắng | 0,82 (0,64-1,07) | 0,14 | 0,91 (0,69-1,18) | 0,47 |
| Huyết áp tâm thu (mmHg) | 1,01 (1,01-1,01) | <0,0001 | 1,01 (1,00-1,01) | 0,02 |
| Huyết áp tâm trương (mmHg) | 1,00 (1,00-1,01) | 0,48 | 1,00 (0,99-1,01) | 0,72 |
| Chỉ số khối cơ thể (kg/m2) | 1,03 (1,02-1,05) | <0,0001 | 1,02 (1,00-1,03) | 0,04 |
| Đang hút thuốc lá | 1,60 (1,36-1,89) | <0,0001 | 1,66 (1,39-1,99) | <0,0001 |
| Tiền căn hút thuốc lá | 0,89 (0.78-1,02) | 0,09 | ||
| Tăng huyết áp | 1,58 (1,38-1,81) | <0,0001 | 1,28 (1,10-1,48) | 0,0001 |
| Đái tháo đường | 1,823 (1,57-2,13) | <0,0001 | 1,40 (1,18-1,65) | <0,0001 |
| Nhồi máu cơ tim | 1,58 (1,38-1,82) | <0,0001 | 1,60 (1,39-1,85) | <0,0001 |
| Đau thắt ngực | 1,36 (1,13-1,64) | 0,001 | 1,37 (1,13-1,66) | 0,001 |
| Tai biến mạch máu não | 2,45 (1,99-3,01) | <0,0001 | 1,75 (1,41-2,18) | <0,0001 |
| Bệnh mạch máu ngoại biên | 1,88 (1,59-2,22) | <0,0001 | 1,29 (1,08-1,54) | 0,006 |
| Suy tim | 2,27 (1,89-2,72) | <0,0001 | 1,51 (1,24-1,83) | <0,0001 |
| Tái thông mạch vành | ||||
| Nong mạch máu | 0,95 (0,84-1,09) | 0,47 | 1,04 (0,90-1,20) | 0,60 |
| Phẫu thuật bắc cầu | 1,40 (1,23-1,60) | <0,0001 | 1,22 (1,05-1,42) | 0,01 |
| Dùng thuốc chẹn beta | 1,06 (0,93-1,21) | 0,37 | 1,08 (0,93-1,24) | 0,31 |
| Cholesterol (mg/dL) | ||||
| Toàn phần | 1,00 (1,00-1,01) | 0,03 | ||
| LDL-C | 1,01 (1,00-1,01) | 0,0003 | 1,01 (1,00-1,01) | 0,002 |
| Triglycerides | 1,00 (1,00-1,00) | <0,0001 | 1,00 (1,00-1,00) | 0,46 |
| HDL-C | 0,98 (0,98-0,99) | <0,0001 | 0,99 (0,98-1,00) | 0,009 |
| Atorvastatin (80 với 10mg) | 0,78 (0,69-0,89) | 0,0002 | 0,78 (0,68-0,89) | 0,0002 |
Mối liên quan giữa các yếu tố dự đoán lâm sàng và kết cục chính ban đầu được khảo sát bằng phương pháp phân tích hồi qui Cox đơn biến. Sau đó mô hình Cox đa biến được xây dựng, hiệu chỉnh cho các đồng biến lâm sàng: tuổi, giới tính, chủng tộc, huyết áp tâm thu và tâm trương, chỉ số khối cơ thể, đang hút thuốc lá, tiền căn tăng huyết áp, đái tháo đường, nhồi máu cơ tim, đau thắt ngực, tai biến mạch máu não, bệnh mạch máu ngoại biên, suy tim, tái thông mạch vành, dùng thuốc chẹn beta, nồng độ cholesterol lipoprotein tỉ trọng thấp (LDL) và lipoprotein tỉ trọng cao (HDL), và triglyceride. Để khảo sát mối liên hệ giữa tần số tim và các kết cục phụ, mô hình Cox đa biến được áp dụng, bao gồm tất cả đồng biến trong phân tích chính và giữ lại các đồng biến có mức ý nghĩa p <0.10 trong phân tích đơn biến. Cuối cùng, vai trò của chỉ định điều trị ngẫu nhiên được kiểm tra, và tương quan tiềm năng giữa phân bổ điều trị atorvastatin và tần số tim được kiểm chứng.
Các kết cục chính và phụ được phân tích sau đó theo các nhóm tần số tim cơ bản từ liều thuốc đầu tiên trong nghiên cứu đến biến cố đầu tiên theo phương pháp Kaplan-Meier, và kiểm định log-rank được sử dụng để so sánh phân bố thời gian-biến cố theo các nhóm tần số tim cơ bản.
Các nhà nghiên cứu có toàn quyền truy cập và chịu hoàn toàn trách nhiệm về tính toàn vẹn của dữ liệu. Tất cả nghiên cứu viên đã đọc và ký bản đồng ý cho bài báo này.
Kết quả
Có tất cả 9.580 bệnh nhân với đủ các đặc điểm lâm sàng cơ bản được đưa vào trong phân tích này và được theo dõi trong thời gian trung bình 4,9 năm. Tại thời điểm ban đầu, 21% bệnh nhân có tần số tim lúc nghỉ ≥70 nhịp/phút, và 79% có tần số tim <70 nhịp/phút. Đặc điểm lâm sàng của mỗi nhóm được liệt kê trong Bảng 1.
Trong số 7.573 bệnh nhân có tần số tim cơ bản <70 nhịp/phút, 665 (8,8%) đối tượng có biến cố tim mạch chính trong thời gian theo dõi. Trong nhóm 2.007 bệnh nhân có tần số tim cơ bản ≥70 nhịp/phút, có 239 (11,9%) bệnh nhân mắc biến cố tim mạch chính (tỉ số nguy cơ HR 1,38; KTC 95% 1,19 – 1,59; p <0,0001). Khi phân tích biến cố theo thời gian, tần số tim ≥70 nhịp/phút làm gia tăng đáng kể tỷ lệ xuất hiện biến cố tim mạch chính so với nhóm có tần số tim <70 nhịp/phút (kiểm định log-rank, p <0,0001; Hình 1). Sau khi hiệu chỉnh với những đặc điểm lâm sàng ban đầu, tần số tim lúc nghỉ ≥70 nhịp/phút vẫn là yếu tố nguy cơ độc lập ở mức giới hạn của các biến cố tim mạch (tỷ số nguy cơ 1,16; KTC 95% 0,99 – 1,36; p = 0,06). Trong phân tích đơn biến, tần số tim với định nghĩa là một biến liên tục, là yếu tố dự đoán mạnh cho các biến cố tim mạch chính (tỷ số nguy cơ 1,16 cho mỗi 10 nhịp/phút tăng thêm, KTC 95% 1,10 – 1,23; p <0,0001). Sau khi hiệu chỉnh cho các đặc điểm lâm sàng ban đầu, tần số tim lúc nghỉ vẫn là yếu tố nguy cơ độc lập có ý nghĩa cho các biến cố tim mạch chính (tỷ số nguy cơ 1,08 cho mỗi 10 nhịp/phút tăng thêm, KTC 95% 1,02 – 1,16; p = 0,01; Bảng 2). Các yếu tố có thể gây nhiễu đã được đưa vào trong mô hình đa biến được liệt kê trong phần “Phương pháp nghiên cứu”.
Tỷ lệ mắc tích lũy của mỗi biến cố phụ bao gồm tử vong do mọi nguyên nhân, nhập viện vì suy tim, nhồi máu cơ tim không tử vong và đột quỵ tử vong và không tử vong, được tóm tắt trong Hình 2. Tần số tim lúc nghỉ ≥70 nhịp/phút có liên quan đến gia tăng tử vong do mọi nguyên nhân so với tần số tim <70 nhịp/phút trong phân tích đơn biến (HR 1,66; KC 95% 1,37-2,11; p <0,0001). Sau khi hiệu chỉnh với các đặc điểm lâm sàng của đối tượng nghiên cứu, sự gia tăng tần số tim vẫn là yếu tố nguy cơ độc lập của tử vong do mọi nguyên nhân (HR 1,40; KTC 95% 1,14-1,71, p = 0,001). Tương tự, tần số tim lúc nghỉ ≥70 nhịp/phút cũng làm gia tăng >3 lần nguy cơ nhập viện vì suy tim (HR 3,21; KTC 95% 2,53-4,07; p <0,0001). Gia tăng tần số tim vẫn là yếu tố nguy cơ độc lập của nhập viện vì suy tim, ngay cả sau khi đã hiệu chỉnh với yếu tố gây nhiễu khác, bao gồm tiền căn suy tim, với hơn 2 lần nguy cơ xảy ra biến cố (HR 2,30; KTC 95% 1,80-2,95; p <0,0001).
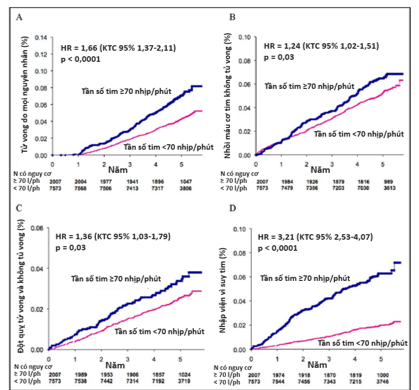
Hình 2. Tỷ lệ mắc tích lũy của các biến cố phụ theo tần số tim cơ bản. Tỷ lệ mắc tích lũy của các biến cố phụ trong thời gian theo dõi theo từng nhóm tần số tim cơ bản (≥70 và <70 nhịp/phút). (A) tử vong do mọi nguyên nhân, (B) nhồi máu cơ tim không tử vong, (C) đột quỵ tử vong và không tử vong, và (D) nhập viện vì suy tim. Giá trị p được xác định qua phép kiểm log-rank.
Bảng 3. Mối quan hệ giữa các phân vị tần số tim và các biến cố tim mạch chính
| Phân vị (n)* | Khoảng tần số tim (nhịp/phút) | Tỷ lệ biến cố (%) | Mô hình đơn biến | Mô hình đa biền | ||
| HR (KTC 95%) | Giá trị p | HR (KTC 95%) | Giá trị p | |||
| 1 (2.243) | <54 | 8.3 | 1,00 | 1,00 | ||
| 2 (2.593) | 54-60 | 8.3 | 1,08 (0,89-1,31) | 0,44 | 1,03 (0,85-1,25) | 0,79 |
| 3 (2.294) | 61-67 | 9.3 | 1,14 (0,94-1,39) | 0,18 | 1,08 (0,89-1,32) | 0,44 |
| 4 (2.450) | >67 | 11.3 | 1,39 (1,15-1,67) | 0,0006 | 1,14 (0,94-1,39) | 0,18 |
* p cho xu hướng = 0,0004 qua các phân vị.
Ngược lại, mối liên quan giữa tăng tần số tim và nguy cơ nhồi máu cơ tim không tử vong lại giảm đi sau khi hiệu chỉnh với các yếu tố gây nhiễu (HR chưa hiệu chỉnh 1,24; KTC 95% 1,02-1,51; p = 0,003 so với HR đã hiệu chỉnh 1,04; KTC 95% 0,85-1,28; p = 0,68). Tương tự, tần số tim lúc nghỉ cũng không có ý nghĩa dự đoán nguy cơ đột quỵ tử vong hoặc không tử vong sau khi hiệu chỉnh cho các biến số lâm sàng (HR chưa hiệu chính 1,36; KTC 95% 1,03-1,79; p = 0,03 so với HR đã hiệu chỉnh 1,26; KTC 95% 0,95-1,66; p = 0,11).
Như đã dự đoán, sau khi hiệu chỉnh cho tần số tim và các biến số lâm sàng khác, điều trị với atorvastatin liều cao giúp làm giảm nguy cơ các biến cố tim mạch so với điều trị liều thấp hơn (HR 0,78; KTC 95% 0,68-0,89; p = 0,0002). Không có sự tương tác có ý nghĩa giữa tần số tim cơ bản và lựa chọn liều điều trị atorvastatin (p = 0,27).
Để khảo sát ảnh hưởng của tần số tim trên các biến cố tim mạch chính theo các phân nhóm tần số tim, các đối tượng được chia nhóm thành các phân vị theo tần số tim cơ bản (Bảng 3). Với phân vị tần số tim thấp nhất là 36-53 nhịp/phút được lấy làm dân số tham chiếu, mỗi phân vị sau đó có liên quan đến tăng nguy cơ biến cố tim mạch chính (p cho xu hướng = 0,0004).
Để làm rõ hơn việc kết quả của chúng tôi không bị ảnh hưởng bởi một nhóm nhỏ các bệnh nhân có tần số tim cao bất thường, một phân tích độ nhạy đã loại trừ 23 đối tượng có tần số tim cơ bản >100 nhịp/phút được thực hiện. Mối liên quan giữa gia tăng tần số tim và nguy cơ tim mạch vẫn mạnh như trong phân tích tổng thể (HR chưa hiệu chỉnh 1,17 cho mỗi 10 nhịp/phút tăng thêm, KTC 95% 1,09-1,24; p <0,0001; HR đã hiệu chỉnh 1,08 cho mỗi 10 nhịp/phút tăng thêm; KTC 95% 1,02-1,15; p = 0,013).
Bàn luận
Phân tích hậu kiểm của nghiên cứu TNT đã cho thấy mối liên quan chặt chẽ giữa tần số tim lúc nghỉ và các biến cố tim mạch trong một nhóm thuần tập gồm các bệnh nhân bệnh mạch vành ổn định đã được điều trị tốt. Với mỗi 10 nhịp/phút tăng thêm của tần số tim, nguy cơ biến cố tim mạch tăng 8%, không phụ thuộc vào việc dùng chẹn beta, và các đặc điểm lâm sàng khác. Đặc biệt, tần số tim ≥70 nhịp/phút là một yếu tố nguy cơ độc lập cho tử vong do mọi nguyên nhân và là yếu tố dự đoán mạnh cho nhập viện vì suy tim so với nhóm có tần số tim <70 nhịp/phút, với nguy cơ tăng hơn gấp hai lần. Ngược lại, mối liên hệ giữa tần số tim và nhồi máu cơ tim không tử vong và đột quỵ bị giảm đi sau khi hiệu chỉnh cho các yếu tố lâm sàng có thể gây nhiễu. Hơn nữa, mối liên quan giữa tần số tim và các biến cố tim mạch thể hiện theo đường tuyến tính hơn là dạng hình J, và không có bằng chứng gợi ý tăng nguy cơ khi tần số tim <60 nhịp/phút.
Trong các nghiên cứu trước đó, tần số tim lúc nghỉ đã được chứng minh là yếu tố dự đoán quan trọng của các kết cục tim mạch bất lợi.1-6, 12-21 Tần số tim dự đoán tử vong do tim mạch ở những bệnh nhân không có tiền căn bệnh lý tim mạch trong nghiên cứu Framingham12 về tim và Khảo sát kiểm tra sức khỏe và dinh dưỡng quốc gia (National Health and Nutrition Examination Survey – NHANES) I,13 mặc dù một nghiên cứu gần đây trong cộng đồng cho thấy tần số tim không làm tăng thêm phân tầng nguy cơ đối với các biến cố tim mạch tử vong và không tử vong.6 Tần số tim cũng có thể là yếu tố nguy cơ độc lập cho tử vong tim mạch ở những bệnh nhân có tăng huyết áp2, 14, 15 và nhồi máu cơ tim cấp.4, 16 Ở những đối tượng đã biết bệnh mạch vành, tần số tim cũng đã cho thấy khả năng dự đoán tử vong tim mạch và tử vong do mọi nguyên nhân3, 5, 17.
Mặc dù các nghiên cứu trên dân số bệnh mạch vành mạn đã thể hiện sự gia tăng nguy cơ tim mạch kết hợp với tăng tần số tim,5, 18 dữ liệu chỉ giới hạn trong các kết cục không tử vong như nhồi máu cơ tim và nhập viện vì suy tim. Một phân tích dưới nhóm gần đây của nghiên cứu đánh giá bệnh tật-tử vong của thuốc ức chế kênh If ivabradine ở những bệnh nhân có bệnh mạch vành và rối loạn chức năng thất trái (MorBidity-mortality EvAlUaTion of the If inhibitor ivabradine in patients with coronary disease and left ventricULar dysfunction – BEAUTIFUL) cho thấy tần số tim ≥70 nhịp/phút có liên quan đến tăng nguy cơ tử vong tim mạch, nhập viện vì suy tim, và nhập viện vì nhồi máu cơ tim hoặc tái thông mạch vành ở những bệnh nhân đã biết bệnh mạch vành và rối loạn chức năng thất trái với phân suất tống máu <49%.5 Mặc dù kết quả của chúng tôi cũng tương đồng, dân số nghiên cứu của chúng tôi lại khá khác nhau. Các đối tượng trong nghiên cứu BEAUTIFUL có nguy cơ tim mạch cao do kèm theo tình trạng rối loạn chức năng thất trái. Ngược lại, chỉ có 7,6% bệnh nhân trong thử nghiệm TNT có tiền căn suy tim. Tuy nhiên, mối liên quan giữa tần số tim ≥70 nhịp/phút và nhập viện vì suy tim thậm chí còn rõ ràng hơn trong phân tích của chúng tôi, với nguy cơ đã hiệu chỉnh tăng >2 lần.
Vài tranh luận xuất hiện trong các dữ liệu hiện có liên quan đến mối liên quan giữa tần số tim và biến cố tim mạch. Đầu tiên, không thể xác định rõ mối liên quan vẫn còn là tuyến tính ở tần số tim chậm. Các nghiên cứu trước đó gợi ý một hiệu ứng ngưỡng, trên giá trị này nguy cơ sẽ gia tăng đột ngột. Dữ kiện từ nghiên cứu phẫu thuật động mạch vành (Coronary Artery Surgery Study – CASS) cho thấy tăng nguy cơ tử vong do mọi nguyên nhân khi tần số tim >77 nhịp/phút và tăng tử vong tim mạch khi tần số tim >83 nhịp/phút.3 Ngược lại, các nghiên cứu khác ủng hộ một ngưỡng cắt thấp hơn là >70 nhịp/phút.15, 18, 19 Hơn nữa, một số thử nghiệm khác đã chứng minh nguy cơ gia tăng ở tần số tim tương đối thấp hơn, gợi ý mối tương quan theo hình chữ J chứ không phải đường tuyến tính.18, 20, 21 Tuy nghiên, dữ liệu từ nghiên cứu BEAUTIFUL lại gợi ý nguy cơ có thể gia tăng liên tục khi tần số tim lúc nghỉ >60 nhịp/phút.5 Kết quả nghiên cứu của chúng tôi ủng hộ kết luận này và đã chỉ ra rõ mối tương quan tuyến tính với việc giảm nguy cơ tim mạch liên tục ngay cả khi tần số tim thấp.
Liệu tần số tim thấp có liên quan với giảm nguy cơ tim mạch, bất kể việc có dùng thuốc chẹn beta hay không vẫn chưa rõ ràng. Dữ liệu trước đó gợi ý việc giảm tần số tim đạt được khi dùng chẹn beta có liên quan chặt chẽ với việc giảm tử vong và nhồi máu cơ tim không tử vong ở những bệnh nhân sau nhồi máu cơ tim.22 Kết quả nghiên cứu của chúng tôi ủng hộ hiệu quả bảo vệ của tần số tim thấp độc lập với việc dùng thuốc chẹn beta.
Có một vài cơ chế có thể giải thích cho việc tăng tần số tim góp phần làm tăng bệnh lý tim mạch. Tần số tim có thể là một yếu tố chỉ điểm cho hoạt động nền của hệ thần kinh giao cảm.7 Hoạt động quá mức của hệ giao cảm có liên quan đến sự phát triển đái tháo đường23, tăng huyết áp,24 và căng thẳng tâm lý xã hội cao hơn đã được ghi nhận với sự kích hoạt hệ giao cảm trong các nghiên cứu trước đây, cũng như tăng các biến cố tim mạch.25, 26 Tương tự, hoạt động thể lực làm giảm tần số tim lúc nghỉ, giảm bệnh tật và tử vong do tim mạch, một phần tác động được cho là do giảm hoạt động giao cảm và tăng hoạt phó giao cảm.27 Về mặt sinh lý, tần số tim nhanh hơn cũng dẫn đến tăng nhu cầu oxy cơ tim28 và sự cạn kiệt năng lượng.29 Ngoài ra, tăng tần số tim có thể dẫn đến tăng tốc độ xơ vữa động mạch vành thông qua tăng cường độ và tần số của lực căng lên thành động mạch và do đó tăng áp lực xé.8, 30 Tần số tim nhanh có thể làm tăng nguy cơ vỡ mảng xơ vữa do các lực huyết động.31
Phân tích này có một vài hạn chế. Đầu tiên, quần thể nghiên cứu này được lấy ra từ một thử nghiệm lâm sàng, điều này có thể làm hạn chế giá trị bên ngoài các phát hiện của chúng tôi. Tuy nhiên, phần lớn các bệnh nhân được sàng lọc đều tham gia vào nghiên cứu TNT, và dân số nghiên cứu có thể đại diện cho những bệnh nhân mắc bệnh mạch vành mạn. Tất cả người tham gia trong nghiên cứu TNT đều được điều trị statin như bắt buộc trong các khuyến cáo hiện tại. Không có sự tương tác giữa liều atorvastatin và tần số tim cơ bản trong nghiên cứu của chúng tôi. Ngoài ra, việc đánh giá kết quả độc lập là một phần của thử nghiệm cho phép xác định kết quả không sai nhiễu, làm tăng giá trị nội tại các phát hiện của chúng tôi.
Dữ liệu trong nghiên cứu này là quan sát, và do vậy, cơ chế làm tăng biến cố tim mạch thông qua tăng tần số tim không thể được xác định đầy đủ từ các kết quả của chúng tôi. Chúng tôi không thể đánh giá vai trò của hoạt hóa giao cảm hoặc ảnh hưởng của hoạt động thể lực, do các thông tin này không được thu thập. Tuy nhiên, ảnh hưởng khác nhau của tần số tim trên kết cục nhập viện tăng hơn so với nguy cơ đột quỵ hoặc nhồi máu cơ tim gợi ý rằng tăng hoạt động hệ thống thần kinh giao cảm có thể đóng vai trò mạnh hơn trong dân số suy tim, hơn là thúc đẩy xơ vữa mạch máu hoặc vỡ mảng xơ vữa. Ngược lại, mối quan hệ với đột quỵ và nhồi máu cơ tim được giải thích phần lớn bởi các yếu tố gây nhiễu đã có trên lâm sàng, gợi ý cơ chế tăng tốc độ xơ vữa mạch máu có thể liên quan đến các yếu tố nguy cơ tim mạch đã biết, được phân bố khác nhau giữa các nhóm tần số tim.
Hiện vẫn chưa rõ liệu việc làm chậm tần số tim bằng thuốc có thể mang lại lợi ích hay không. Chúng tôi đã hiệu chỉnh nguy cơ với việc dùng chẹn beta và nhận thấy tác động độc lập của tần số tim lên kết cục tim mạch; tuy nhiên, liệu chẹn beta hoặc các loại thuốc khác có thể thay đổi ảnh hưởng của tần số tim lên các kết cục hay không vẫn chưa được biết. Giảm tần số tim với ivabradine làm giảm đáng kể kết cục mạch vành chỉ ở những người có tần số tim ≥70 nhịp/phút, mà không thấy được lợi ích như vậy đối với kết cục suy tim,5 gợi ý rằng mối liên quan khác biệt giữa tần số tim và suy tim so với các kết cục tim mạch khác được thể hiện trong nghiên cứu của chúng tôi có lẽ là do ảnh hưởng của điều trị sau đó./.
TÀI LIỆU THAM KHẢO







