TÓM TẮT:
Tổng quan: Hơn 50% bệnh nhân tăng huyết áp có rối loạn lipid máu, 1/3 trong số bệnh nhân tăng huyết áp có rối loạn chuyển hóa glucose.
Người dịch: ThS.BS. Nguyễn Thị Ngọc
Bệnh viện Tim Tâm Đức
Hiệu đính: PGS.TS.BS. Nguyễn Văn Trí
Chủ tịch Hội Lão khoa TP.HCM
Do sự phổ biến của nguy cơ chuyển hóa và hoặc do bệnh đi kèm, thuốc hạ áp với tác động có lợi hoặc trung tính trên chuyển hoá được ưa chuộng hơn. Dựa vào những chứng cứ sẵncó, lợi tiểu và ức chế beta là hai nhóm thuốc hiện gây nhiều tranh cãi trong vấn đề chuyển hóa.
Đối tượng nghiên cứu: Mục đích của nghiên cứu (ACES) là so sánh tính hiệu quả và ảnh hưởng trên chuyển hóa của carvedilol/indapamide phối hợp rời, phối hợp liều cố định của perindopril/amlodipine, và phối hợp liều cố định của perindopril/indapamide trong lâm sàng hằng ngày.
Phương pháp nghiên cứu: Nghiên cứu được tiến hành trong 6 tháng. Nghiên cứu lâm sàng nhãn mở, không xâm lấn, quan sát, đa trung tâm. Dữ liệu của 9124 bệnh nhân (4898 nữ, 4226 nam, tuổi trung bình từ 61.1±11.7 năm) với mức tăng huyết áp nhẹ, trung bình và nặng (nguyên phát) có 1 hay nhiều những yếu tố nguy cơ về chuyển hóa được chọn để phân tích thống kê. Vào thăm khám lần đầu tiên (ngày thứ nhất), thứ 3 (tháng thứ 3) và thứ 4 (tháng thứ 6), bệnh nhân được theo dõi những thông số chuyển hoá sau: Test đường huyết nhanh, HbA1c, đánh giá độ lọc cầu thận, Cholesterol toàn phần, LDL – C, HDL – C, TG và nồng độ Kali, Natri, Creatinine, A. uric máu. Tổng cộng 3888 bệnh nhân dùng Perindopril/Amlodipine, 2992 dùng Perindopril/Indapamide, và 2244 dùng Carvedilol/Indapamide. Phân tích thống kê được thực hiện theo phép kiểm từng cặp và kiểm định chi bình phương; mức đặc hiệu 2 bên được khởi điểm tại 0,05.
Kết quả:Những sự thay đổi quan sát được ở những thông số chuyển hóa chính thì tương tự nhau ở tất cả các nhóm điều trị, test đường huyết nhanh ở các nhóm giảm: 5,5 -5,5 – 5,5; Cholesterol toàn phần giảm: 9 – 10,2 – 9,9 % và TG giảm: 12,7 – 15,4 -13,8 % (theo thứ tự Perindopril/Amlodipine, Perindopril/Indapamide và Carvedilol/Indapamide)
Kết luận:Dựa trên những phát hiện trên, có thể kết luận rằng chuyển hóa của Indapamide rất giống với chuyển hóa tự nhiên và chuyển hóa của chẹn canxi amlodipine và chẹn beta carvedilol và kết hợp tất cả các nghiên cứu, đã có những tác động có lợi như nhau trên các thông số chuyển hóa chính. Những thay đổi thuận lợi của các thông số chuyển hóa là do việc ngừng sử dụng những chất như lợi tiểu thiazidetruyền thống, Chẹn beta thế hệ 2, vốn được sử dụng trong những điều trị trước đây và có những hiệu ứng chuyển hóa không có lợi, làm tăng tỉ lệ sử dụng thuốc hạ lipid máu và thuốc viên hạ đường huyết.
1. Giới thiệu:
Hơn 50% bệnh nhân tăng huyết áp có rối loạn lipid máu và 1/3 trong số này có rối loạn chuyển hóa carbohydrate. Những hướng dẫn quốc tế cho việc điều trị THA (National Institute for Health and Care Excellence, 2011; European Society of Hypertension, 2013; American Society of Hypertension, 2014) khuyến cáo sử dụng 2 hoặc hơn 2 thuốc chính trong điều trị THA để kiểm soát tốt huyết áp. Do tỷ lệ cao của các yếu tố nguy cơ về chuyển hóa ở những BN THA, việc sử dụng những thuốc và các kết hợp có lợi hay trung tính về mặt chuyển hoá là điều cần thiết.
Kết hợp điều trị có thể từ 5 nhóm thuốcchính gồm ƯCMC, ƯCTT, Chẹn kênh calci, lợi tiểu, và, chủ yếu ở những bệnh nhân có bệnh mạch vành hoặc suy tim mạn là chẹn beta. Có rất nhiều phương thức kết hợp thuốc tuy nhiên, tính tới nay, có rất ít nghiên cứu lâm sàng có thể giúp các chuyên gia lựa chọn phối hợp thích hợp trên khía cạnh chuyển hóa (ASCOT, ACCOMPLISH đã cho thấy hiệu quả). Điều này thực sựquan trọng, khi những tác động trên chuyển hoá của thuốc hạ áp có thể ảnh hưởng đến các biến cố tim mạch trên BN THA, vốn đã chịu một gánh nặng của các yếu tố nguy cơ chuyển hoá.
2. Vai trò của chuyển hóa trong sự xuất hiện các biến cố tim mạch
Mục tiêu của ACCOMPLISH là so sánh một cách trực tiếp tác dụng giảm tỷ lệ tử vong của việc kết hợp 2 thuốc hạ áp trên 11462 bệnh nhân tham gia nghiên cứu với nguy cơ tim mạch cao. Việc kết hợp 2 thuốc trong thử nghiệm bao gồm ƯCMC(benazepril) + chẹn kênh calci(amlodipine) hay ƯCMC(benazepril) + Hydroclorothiazide(HCTZ). Trong suốt 39 tháng, kết hợp giữa ƯCMC và chẹn kênh calci đã làm giảm tử vong tim mạch 20% so với kết hợp ƯCMC và lợi tiểu (p=0,0002) với cùng hiệu quả hạ áp. Kết quả này đã giải thích 1 phần bởi nghiên cứu STAR((Study of Trandolapril/Verapamil SR and Insulin Resistance)/ STARLET(Long-Term Extension Study) trên tác dụng chuyển hóa bất lợi của liều thấp HCTZ. Ngoài ra một phần còn bởi sự hiệp đồng trong kết hợpƯCMC và chẹn kênh calci.
Hơn nữa, thử nghiệm ASCOT-BPLA đánh giá hiệu quả của phối hợp 2 thuốc trêntrong việc giảm tỷ lệ tử vong; so sánh kết hợp điều trị bao gồm chẹn kênh calci(amlodipine) và ƯCMC(Perindopril) hoặc chẹn beta(Atenolol) và lợi tiểu (bendroflumethiazide) ở 19257 bệnh nhân tham gia nghiên cứu với ít nhất 3 yếu tố nguy cơ tim mạch. Có ít hơn các biến cố nguy cơ tim mạch và tiểu đường mới mắc của điều trị kết hợp ƯCMC và chẹn kênh calci so với chẹn beta và lợi tiểu.Các thuốc trong nhóm chẹn beta cho thấy sự không đồng nhất bởi sự khác biệt trên mức độ chọn lọc của thụ thể, tác động trên chuyển hóa, huyết áp trung tâm; điều đó có thể một phần giải thích được kết quả có được. Hơn nữa những tác dụng chuyển hóa bất lợi của lợi tiểu Bendroflumethiazide,loạithiazide được sử dụng cùng với atenolol, cũng đã được ghi nhận kĩ lưỡng.
3. Mục tiêu của ACES
ACES đã được khởi động nhằm tìm hiểunhững ảnh hưởng chuyển hóa trong việc kết hợp điều trị gồm indapamide và carvedilol. Dữ liệu được thu thập từ những bệnh nhân THA có 1 hoặc nhiều hơn các yếu tố nguy cơ về chuyển hoá và có mức HA cao hơn mục tiêu và các bác sĩ lâm sàng đã đề nghị điều trị ban đầu là carvedilol+indapamide hoặc perindopril+indapamide, hoặc perindopril+amlodipine. Bằng việc phân tích quan sát hiệu quả hạ huyết áp và những thay đổi về chuyển hoá (glucose và những thông số lipid máu) liên quan đến phối hợp thuốc này, chúng tôi hy vọng sẽ có được hiểu biết tốt hơn về bất kì sự khác biệt nào (trong các ảnh hưởng chuyển hóa và hiệu quả của điều trị) giữa từng nhóm phối hợp thuốc.
Vì sẵn có các phối hợp liều cố định cho điều trị có chứa perindopril, sự rút gọn phối hợp rời thành phối hợp liều cố định đã được cho phép.
4. Phương pháp
ACES được thực hiện trong vòng 6 tháng, đa trung tâm, tiến cứu, quan sát, không can thiệp, nhãn mở, từ giữa tháng 10/2011 đến tháng 8/2012 và cho phép bởi ETT-TUKEB cho nghiên cứu 18500-0/2011- EKU (581/PI/11). Dữ liệu được thu thập trên toàn bộ 852 trung tâm trực tiếp từ các bác sĩ lâm sàng, bác sĩ tim mạch, bác sĩ gia đình.
Đặc tính chuyển hóa, các thông số được ghi nhận trong lần khám thứ 1,3 và 4 của nghiên cứu(ngày 1, sau 3 tháng, sau 6 tháng): Test đường huyết nhanh, HbA1c, eGFR, Cholesterol Toàn phần, LDL, HDL, TG, Natri,Kali, Creatinine, A. Uric. Với sự hỗ trợ từ các dữ liệu có được, mọi thay đổi xảy ra trong khoảng thời gian điều trị được đánh giá theo tỷ lệ phần trăm cho mỗi đặc tính. Hiệu quả của từng điều trị phối hợp được đánh giá dựa trên sự thay đổi tuyệt đối về huyêt áp, tỉ lệ BN đạt được mức HA mục tiêu(<= 140/90 mmHg). Nghiên cứu quan sát này đã được thực hiện trong khuôn khổ chăm sóc bệnh nhân thường quy. Nhóm thuốc điều trị đã được chọn lựa trước khi BN được đưa vào nghiên cứu, và tuỳ thuộc hoàn toàn vào quyết định của các bác sĩ điều trị. BN sẽ được thông báo bằng lời nói hoặc bằng giấy và họ sẽ kí vào đơn bằng lòng tham gia nghiên cứu. Những dữ liệu từ bệnh nhân được lưu trữ bí mật.
5. Kết quả:
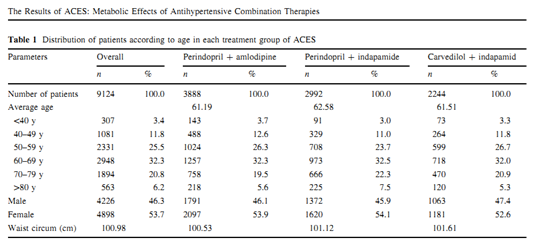
5.1. Đặc tính bệnh nhân:của 3 nhóm điều trị ( perindopril+ amlodipin, perindopril+ indapamide, và carvedilol+ indapamide), tổng 9124 cộng có bệnh nhân ( 4898 nam, 4224 nữ, tuổi trung bình 61.7±11.7) được tính trong thống kê cuối cùng. Dữ liệu được biểu thị trong bảng số 1
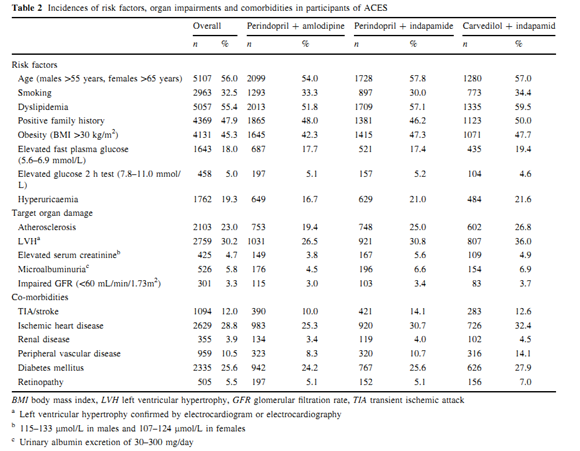
Phân tích những dữ liệu đã cho thấy tỉ lệ bệnh nhân rối loạn mỡ máu (51,8 – 59,5% ) và sự rối loạn chuyển hóa carbonhydrate (60,4-68,4%) rất cao ở tất cả các nhóm. Thêm vào đó, tỷ lệ bệnh đồng mắc caonhẹ hơn so với dân số chung như là: Bệnh mạch vành, đột quỵ hoặc cơn thoáng thiếu máu não trước đây, bệnh mạch máu ngoại biên chiếm tỷ lệ theo thứ tự là 25,3 – 32,4%, 10,0 – 14,1%, 8,3 -14,1%. Tỷ lệ mắc những yếu tố nguy cơ, suy cơ quan và tỷ lệ tử vong được biểu hiện ở bảng 2.
5.2. Kết quả huyết áp và nhịp tim
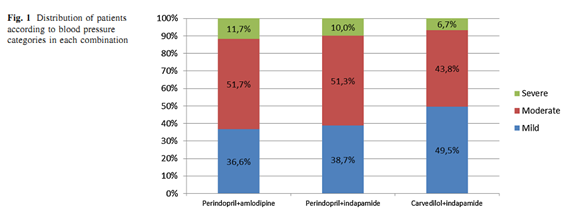
Huyết áp trung bình tại phòng khám của tất cả bệnh nhân của ACES là 158 ± 11,9/93,3 ± 8,2 mmHg; và thời gian tăng huyết áp trung bình là 10.2± 8.3 năm. Tỷ lệ bệnh nhân có tăng huyết áp nhẹ (140-159/90-99 mmHg), trung bình (160-179/100-109 mmHg) hoặc nặng(>180/110 mmHg), theo thứ tự là 40,5, 59,6 và 9,9%. Sự phân bố bệnh nhân theo phân loại huyết áp ở mỗi nhóm được thể hiện trong hình 1.
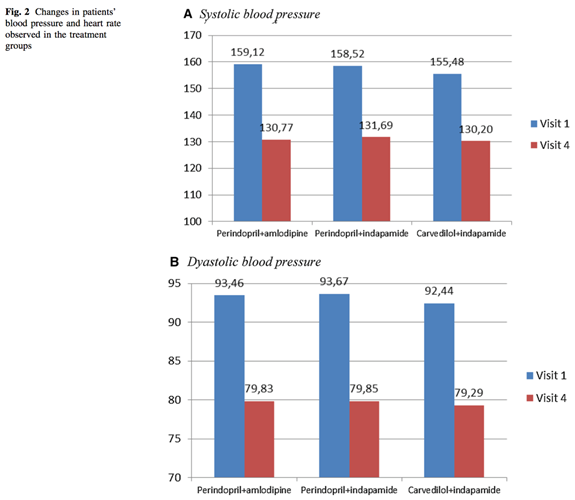
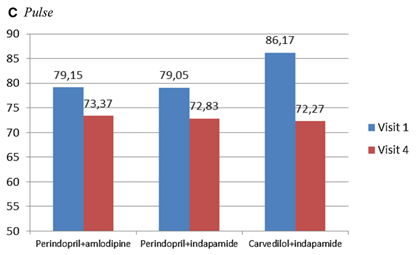
Huyết áp trung bình tại phòng khám của bệnh nhân giảm từ 158± 11.9/93,3±8,2 – 130,9± 8,2/79,7±6.0 mmHg vào cuối tháng thứ sáu, điều đó có nghĩa là giảm trung bình 27.1±12.8/13.6±9 mmHg (p<0.0001). Sự thay đổi huyết áp trung bình được quan sát tương tự nhau ở từngnhóm điều trị, huyết áp giảm nhiều nhất được quan sát, như mong đợi, với nhóm sử dụng Perindopril+Amlodipine (Hình 2). Trong toàn thể dân số nghiên cứu, 77% bệnh nhân đã đạt được mức HA 140/90 mmHg. Tỷ số này đã là 77.9, 74.4, 81.8 theo thứ tự ở các nhóm phối hợp Perindopril+Amlodipine, Perindopril+Indapamide, Carvedilol+Indapamide.
5.3. Sự thay đổi trong các thông số chuyển hóa.
Kết quả của những xét nghiệm tại thời điểm khởi đầu nghiên cứu và vào cuối tháng thứ sáu đã cho thấy sự thay đổi ở cả 3 nhóm điều trị. Mặc dù sự thay đổi về tỉ lệ của từng thông số chuyển hóa đã cho thấy có sự không nhất quán giữa các nhóm điều trị nhưng điểm khác biệt này không có ý nghĩa lâm sàng đáng kể.
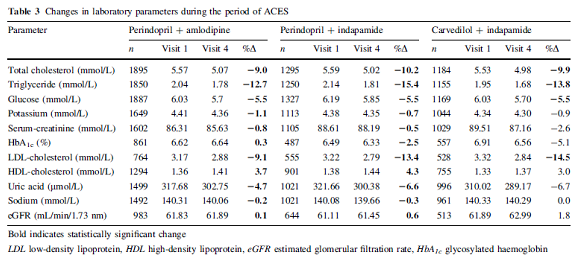
Tổng quan tất cả những thông số chuyển hóa trong dân số bệnh nhân bao gồm giảm cholesterol toàn phần từ 5.57 ±1 xuống 5.03±0.8 mmol/L, LDL-C từ 3.23 ±1.0 còn 2.84±0.8 mmol/L, TG từ 2.04±0.9 xuống 1.76±0.7 mmol/L, Test đường huyết nhanh từ 6.08 ±1.6 còn 5.74 ±1.2 mmol/L, HbA1c từ 6.4±1.1 xuống 6.2±0.9 %, A. Uric từ 316±82 xuống 298±71 Mmol/L (p<0.0001 cho tất cả các giá trị). Chi tiết của những thay đổi về xét nghiệm và thuốc được trình bày ở bảng 3.
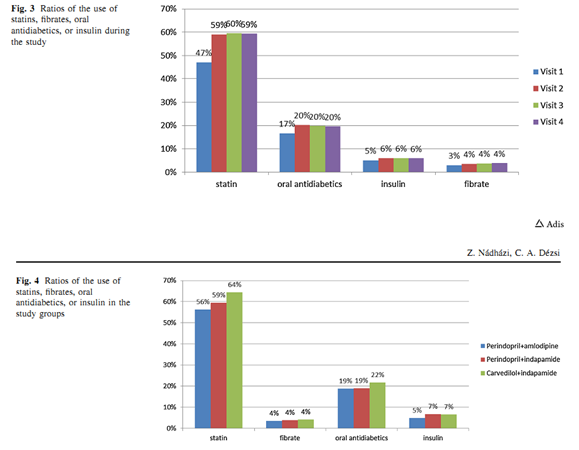
Dĩ nhiên, những thay đổi có lợi củanhững thông số trên không thể quy chụp hoàn toàn vào nhóm kết hợp thuốc nào có lợi hay trung tính về chuyển hoá. Việc theo dõi chặt chẽ bệnh nhân và sự tuân thủ điều trị cũng như việc ngưng sử dụng các thuốc cổ điểnnhư thiazide, chẹn beta thế hệ 2 trong điều trị trước đây – vốn được xem là cónhững ảnh hưởng bất lợi trên chuyển hoá – cùng với việc tăng sử dụng các thuốc hạ mỡ máu và thuốc viên hạ đường huyết cũng đã góp phần vào sự thay đổi có lợi này (Hình 3). Trong suốt thời gian nghiên cứu, có xu hướng giảm cholesterol toàn phần và LDL-C cũng như HbA1c trong nhóm điều trị với perindopril+indapamide hoặc với carvedilol+indapamide so với nhóm perindopril+amlodipine. Xu hướng giảm này đã góp phần do sự sử dụng đáng kể statins(+3.2 tới 8.2%) và thuốc ĐTĐ uống(0.1 lên 2.8%) trong các nhóm cũ (Fig. 4)
5.4 Tác dụng phụ/Bất lợi
Các bác sĩ tham gia đã báo cáo tác dụng phụ hay những biến cố bất lợi ở 67 bệnh nhân mà trong đó dự đoán có 49 ca liên quan đến việc kết hợp thuốc. Tác dụng phụ thường xảy ra ở nhóm kết hợp perindopril+amlodipine gồm phù chi và phù mắt cá(14 trường hợp chiếm 0.3%), ho(9 trường hợp chiếm 0.2%), với sự kết hợp giữa perindopril+indapamide chỉ có ho(7 TH chiếm 0.1%) là tác dụng phụ được báo cáo. Trong nhóm carvedilol+indapamide có 2 TH chóng mặt, 2TH phù mắt cá và 1 TH nhịp chậm.
6. Bàn luận
Chuyển hóa trung tính của ƯCMC, như perindopril đã được biết rõ. Perindopril không có những ảnh hưởng bất lợi trên chuyển hóa lipid và carbohydrate, do đó, việc sử dụng có thể mang lại lợi ích trên bệnh nhân THA có rối loạndung nạp gluscose. Chuyển hóa trung tính của amlodipine cũng đã được ghi nhận; đây là 1 thuốc kết hợp lý tưởng với perindopril. Hiệu quả hạ áp và giảm tỷ lệ tử vong của việc kết hợp ƯCMC và chẹn kênh calci đã được chứng minh qua nhiềunghiên cứu quốc tế ngẫu nhiên. ƯCMC kết hợp với chẹn kênh calci có bằng chứng tốt nhất cho việc bảo vệ tim mạch. Tuy nhiên không có bằng chứng cho việc kết hợp ƯCTT và chẹn kênh calci. Amlodipine là thuốc hạ áp hiệu quả. Đây rõ ràng là thuốc rất phù hợp cho bệnh nhân THA tâm thu đơn độc hoặc bệnh nhân có nguy cơ đột quỵ cao. Tính đa tác động tiềm năngamlodipine đã được ghi nhận bởi nghiên cứu CAMELOT trong điều trị bệnh nhân có bệnh mạch vành có huyết áp bình thường. Nguy cơ biến cố mạch vành giảm ở nhóm amlodipine, và tiến trình xơ vữa cũng giảm đáng kể khi so sánh với lúc ban đầu (Được thể hiện qua siêu âm mạch máu). Những tác động có lợi trên trên quá trình xơ vữa động mạch, vốn độc lập với tác dụng hạ áp, không được ghi nhận với analapril. Hiệu quả hiệp đồng trong kết hợp ƯCMC và chẹn kênh calci có thể có những tác động bảo vệ mạnh hơn nữa trên những bệnh nhân THA có kèm xơ vữa động mạch.
Lợi tiểu giốngthiazide, bao gồm indapamide, tạo thành 1 nhóm lợi tiểu đặc biệt. Hiệu quả hạ áp và ảnh hưởng trên chuyển hóa của 2 dạng indapamide ( phóng thích trung bình và phóng thích chậm) đã được đánh giá trên nhiều nghiên cứu.
Kết quả cho thấy rằng cả 2 loại đều không gây ảnh hưởng trên các thông số về lipid, đường huyết, chức năng thận ở bệnh nhân THA. Một phân tích gộp ngẫu nhiên, mù đôi đã chứng minh rằng các thông số về lipid máu, mức đường huyết của 1195 bệnh nhân có THA nhẹ đến trung bìnhlà không thay đổi trong khoảng thời gian dài (9-12 tháng). Do đó, tác động xấu trên chuyển hóa có thể tránhđược bằng việc sử dụng indapamide, ngược lại với những lợi tiểu thiazide truyền thống, làm xấu đi những thông số chuyển hóa, ngay cả với liều thấp, đặc biệt là với bệnh nhân THA kèm rối loại dung nạp glucose. Indapamide liều thấp ngay cả đơn trị hoặc kết hợp với UCMC là perindopril,đều cho thấy hiệu quả bảo vệ cơ quan đích đặc hiệu; và nó đã được chứng minh làm giảm tỷ lệ tử vong tim mạch ở nhiều nghiên cứu có đối chứng.
Chẹn beta thế hệ 3 carvedilol trung tính với chuyển hóa lipid và carbohydrate trong điều trị THA; thuốc không làm xấu đi vấn đề nhạy cảminsuline, điều này đã được so sánh với những chẹn beta khác. Trên bệnh nhân THA, carvedilol làm giảm huyết áp bởi tác động ức chế beta và ức chế thụ thể anpha 1. Hiệu quả hạ huyết áp của nó không kèm theo với tăng kháng lực ngoại biên, một đặc tính không có trên các chẹnbeta đơn thuần. Carvedilol có tác động bảo vệ chống loạn nhịp, chống sinh xơ vữa, chống thiếu máu, mà trong đó còn có vai trò của tác độngchống oxi hóa. Nghiên cứu GEMINI là nghiên cứu song song, mù đôi, ngẫu nhiên chứng minh rằng, ngược lại với metoprolol, việc điều trị ở bệnh nhân ĐTĐ type 2 với carvedilol không làm xấu đi khả năng kiểm soát đường huyết, cải thiện độ nhạy cảm của insuline, làm giảm tiến trình vi đạm niệu hiệu quả. Bởi cơ chế tác động đặc biệt, tần suất của các tác dụng phụ (lạnh chi, mệt mỏi) đã giảm trong quá trình điều trị với carvedilol khi so sánh với những chẹnbêta không giãn mạch; điều này cũng khẳng định khả năng dung nạp tốt của nó.
7. Kết luận
Dựa vào những kết quả nghiên cứu, chúng tôi kết luận rằng, việc kết hợp giữa indapamide với perindopril hay chẹn beta thế hệ mới có những ảnh hưởng chuyển hóa tốt, tương tự như những chuyển hóa trung tính hay có lợi đã được biết củaperindopril+amlodipine. Dưới những thay đổi như hiện nay, vai trò của chẹn beta thế hệ 2 và lợi tiểu thiazide truyền thống vốn không có lợi với chuyển hóa chắc chắn sẽ trở nên ngày càng lỗi thời trong điều trị THA.







