Cơ sở : Đối với bệnh nhân bị đái tháo đường típ 2, trong quá trình diễn tiến của bệnh, khả năng kiểm soát đường huyết sẽ kém dần đi khi bệnh nhân uống sulfonylurea. Liệu pháp phụ trợ dùng insulin trong giai đoạn này sẽ cần dùng liều insulin hàng ngày ít hơn nếu so với điều trị đơn thuần bằng insulin, trong khi vẫn đạt mức đường huyết mong muốn. Tuy nhiên, vẫn còn thiếu dữ liệu so sánh trực tiếp giữa các loại sulfonylurea trong kiểu phối hợp này.
Mục tiêu : Để so sánh tính hiệu quả khi phối hợp với insulin trên bệnh nhân đái tháo đường típ 2 có đường huyết kiểm soát kém khi đang uống các loại sulfonylurea khác nhau.
Phương pháp : có 4 nhóm, mỗi nhóm gồm 10 bệnh nhân, mỗi bệnh nhân có hemoglobin glycat hóa (HbA1c) > 8,0% trong khi đang uống tolazamide, hoặc glyburide, hoặc viên glipizide hệ thống trị liệu dạ dày – ruột (GITS), hoặc glimepiride. 2 người trong mỗi nhóm sẽ được chọn ngẫu nhiên để uống giả dược; những người khác tiếp tục uống loại thuốc ban đầu. Mỗi bệnh nhân được chích insulin pha sẵn lọai 70 insulin NPH /30 insulin thường tiêm dưới da trước ăn tối với liều khởi đầu là 10 đơn vị, rồi tăng dần và chỉnh liều khi cần để đạt mức đường huyết đói trong khoảng 80 – 120 mg/dL và ổn định trong khoảng này trong 6 tháng. Các bệnh nhân được đo đường huyết đói, C – peptid, HbA1c trước khi phối hợp insulin và khi kết thúc nghiên cứu. Liều insulin hàng ngày và thay đổi về cân nặng được ghi nhận vào cuối nghiên cứu, và chúng tôi cũng ghi nhận số ca hạ đường huyết trong vòng 4 tuần cuối của nghiên cứu.
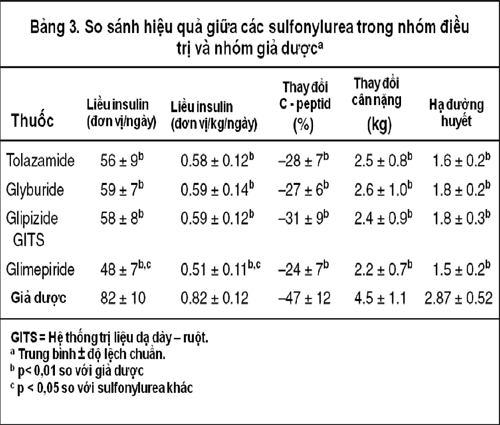
Kết quả : Liều insulin mỗi ngày (UI/kg cân nặng), tăng cân và số ca hạ đường huyết trong nhóm uống giả dược thấp hơn có ý nghĩa thống kê so với nhóm uống sulfonylurea (p < 0,01). Tuy nhiên, liều insulin mỗi ngày trong nhóm phối hợp glimepiride (0,49 ± 0,10; trung bình ± độ lệch chuẩn) thấp hơn có ý nghĩa thống kê (p < 0,05) so với các sulfonylurea khác (tolazamide 0,58 ± 0,12; glyburide 0,59 ± 0,12, glipizide GITS 0,59 ± 0,14). Cuối cùng, có mối tương quan có ý nghĩa (r = 0,68; p < 0,001) giữa sự ức chế C – peptid và liều insulin mỗi ngày trong tất cả bệnh nhân.
Kết luận : Bằng cách giảm liều insulin mỗi ngày, sulfonylurea tỏ ra đã cải thiện tính nhạy cảm với insulin ngoại sinh ở bệnh nhân đái tháo đường típ 2 kiểm soát đường huyết kém. Hơn nữa, glimepiride làm giảm nhu cầu insulin lớn hơn so với các sulfonylurea khác.
Từ khóa : Kiểm soát đường huyết, insulin, sulfonylurea, đái tháo đường típ 2.
Ann Pharmacother 2003; 37:1572 – 6.
Khởi đăng trên mạng ngày 05 tháng 09 năm 2003, ww.theannals.com, DOI 10.1345/aph.1C492
Nhiều nghiên cứu, bao gồm cả phân tích gộp (meta – analysis), đã chứng minh phối hợp sulfonylurea làm giảm 25 – 35% liều insulin hàng ngày trong khi đạt mức kiểm soát đường huyết tốt hơn.1 – 10 Sulfonylurea được sử dụng trong các nghiên cứu này bao gồm các thuốc thuộc thế hệ 1 như tolazamide hoặc thế hệ 2 như glyburide và glipizide thuộc hệ thống trị liệu dạ dày – ruột (GITS). Một loại sulfonylurea mới hơn, là glimepiride, đã được báo cáo là có khả năng giảm đường huyết mạnh hơn và giảm đề kháng insulin nhiều hơn các sulfonylurea khác.11 – 15 Tuy nhiên, trong 1 nghiên cứu gần đây, glimepiride phối hợp với liều insulin NPH/thường 70/30 trước ăn tối ở người béo phì đã làm giảm liều insulin mỗi ngày khoảng 40%. Đây là mức giảm tương đối lớn hơn so với các sulfonylurea khác trong khi vẫn đạt mục tiêu đường huyết mong muốn là hemoglobin glycat hóa (HbA1c) < 7,4% (16). Tuy nhiên, vẫn chưa có thử nghiệm so sánh đối đầu giữa các loại sulfonylurea khi phối hợp với insulin. Chúng tôi đánh giá tính hiệu quả khi phối hợp với insulin trong một nghiên cứu đối đầu trên bệnh nhân đái tháo đường (ĐTĐ) típ 2 kiểm soát đường huyết kém khi đang uống sulfonylurea.
Phương pháp
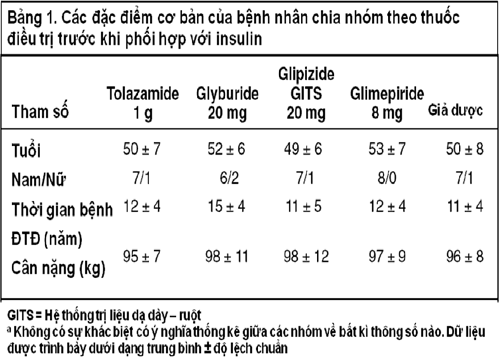
40 đối tượng đến khám tại khoa ĐTĐ thuộc Trung tâm y khoa cựu binh Mỹ ở Phoenix trong thời gian 1 năm từ tháng 7 năm 1994 đến tháng 6 năm 1995 và kiểm soát đường huyết kém khi đang uống 1 loại sulfonylurea được nghiên cứu trong thử nghiệm này. Tiêu chuẩn loại trừ là bệnh nhân bị rối loạn chức năng gan (ví dụ: tăng men gan) và rối loạn chức năng thận (ví dụ creatinin huyết thanh > 1,4 mg/dL). Các đối tượng được chọn liên tiếp dựa trên loại sulfonylurea mà họ đang uống, gồm 10 bệnh nhân trong mỗi nhóm uống tolazamide, hoặc glyburide, hoặc glipizide GITS, hay glimepiride. Các tiêu chuẩn nhận bệnh khác bao gồm nguyện vọng tham gia nghiên cứu, khả năng học và thực hành theo dõi đường huyết cũng như chích insulin. Bệnh nhân cũng kí cam kết trước khi tham gia nghiên cứu. Đề cương nghiên cứu được chuẩn thuận bởi 2 cơ quan là Ủy ban nghiên cứu trên người, và Hội đồng nghiên cứu và phát triển. Trên mỗi bệnh nhân, kiểm soát đường huyết kém được chứng tỏ qua trị số HbA1c > 7,4% trong ít nhất 2 lần kiểm tra cách nhau ít nhất 3 tháng trong lúc uống 1 trong các loại sulfonylurea nói trên với liều tối đa. Đặc điểm của các bệnh nhân này được trình bày trong bảng 1.
Có 2 bệnh nhân trong mỗi nhóm sẽ được cho uống giả dược, tùy theo sự chọn lựa ngẫu nhiên của máy tính, trong khi các bệnh nhân khác vẫn tiếp tục dùng cùng loại sulfonylurea mà họ đang uống. Trong lần thăm khám đầu tiên, tất cả bệnh nhân được hướng dẫn cách tự theo dõi đường huyết và cách tiêm insulin dưới da, cũng như được tư vấn theo dõi đường huyết trước ăn và lúc đi ngủ mỗi ngày, rồi ghi kết quả vào nhật ký theo dõi. Họ cũng được khuyến khích ghi vào sổ nhật ký thời điểm xuất hiện triệu chứng hạ đường huyết, chẳng hạn như vã mồ hôi, nhịp tim nhanh, cảm giác đói và lú lẫn, kèm theo trị số đường huyết lúc đó. Vào mỗi lần tái khám, các kết quả này được kiểm tra và bệnh nhân cũng được đánh giá lại về kỹ năng thử đường huyết và tiêm insulin. Các bệnh nhân được tiêm insulin pha sẵn bao gồm 70% NPH và 30% insulin thường tr
ước khi ăn tối, với liều khởi đầu 10 đơn vị trong khi vẫn tiếp tục thuốc uống với liều tối đa hoặc giả dược (bảng 1).
Các đối tượng nghiên cứu sẽ quay lại tái khám mỗi 4 tuần để đánh giá lại và theo dõi. Mỗi tuần, bác sĩ gọi điện để điều chỉnh liều insulin hàng ngày, với đợt tăng liều đầu tiên là 6 đơn vị cho đến khi đường huyết mao mạch lúc đói nằm trong khoảng 140 – 160 mg/dL. Lần chỉnh liều tiếp theo sẽ được thực hiện sau mỗi 2 tuần, mỗi lần tăng 2 – 4 đơn vị cho đến khi đường huyết mao mạch lúc đói nằm trong khoảng 80 – 120 mg/dL. Liều insulin được điều chỉnh lần nữa sau mỗi 8 tuần trong 6 tháng tiếp theo, nếu thấy là cần thiết, dựa trên mức đường huyết đói và có triệu chứng hạ đường huyết hay không.
Mỗi bệnh nhân được đo cân nặng, HbA1c, và nồng độ C – peptid huyết tương lúc đói trước khi phối hợp insulin và khi kết thúc nghiên cứu. Hơn nữa, chúng tôi cũng ghi nhận liều insulin hàng ngày khi kết thúc nghiên cứu và số đợt hạ đường huyết được xác nhận bằng đường huyết mao mạch < 60 mg/dL trong 4 tuần cuối. Phép kiểm t so sánh bắt cặp được áp dụng để phân tích thống kê, nhằm so sánh đường huyết đói, HbA1c, và nồng độ C – peptid huyết tương ở 2 thời điểm là trước khi phối hợp insulin và khi kết thúc thử nghiệm. Phép kiểm ANOVA có điều chỉnh cũng được áp dụng để so sánh giữa nhiều nhóm điều trị khác nhau về liều insulin hàng ngày, thay đổi cân nặng, nồng độ C – peptid huyết tương lúc đói, và số đợt hạ đường huyết. Cuối cùng, chúng tôi thực hiện phân tích hồi qui tuyến tính giữa sự thay đổi nồng độ C – peptid lúc đói và liều insulin hàng ngày. Tất cả số liệu được trình bày dưới dạng trung bình ± độ lệch chuẩn.
Kết quả
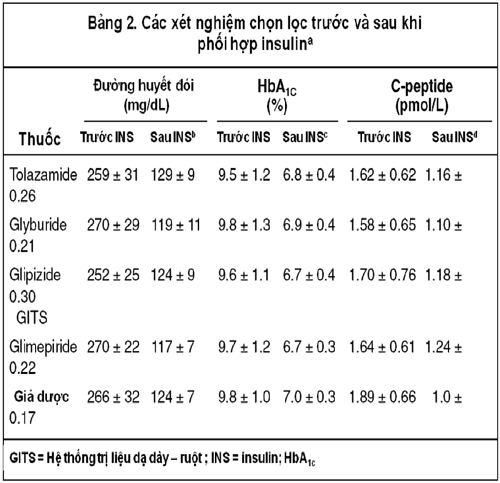
Kiểm soát đường huyết tối ưu được quy ước là khi HbA1c < 7,4%, cao hơn 1% so với ngưỡng trên của giới hạn bình thường là 6,4% trong phòng xét nghiệm của chúng tôi, theo khuyến cáo của Hiệp Hội ĐTĐ Hoa Kỳ (ADA) (17), đều đạt được trên tất cả bệnh nhân (bảng 2). Hơn nữa, so với bệnh nhân uống giả dược, những người uống sulfonylurea cần liều insulin hàng ngày thấp hơn có ý nghĩa thống kê (p < 0,01), với tổng liều cũng như tính theo đơn vị/kg cân nặng (bảng 3). Tuy nhiên, tổng liều, cũng như liều tính theo đơn vị/kg cân nặng, đều thấp hơn có ý nghĩa thống kê (p < 0,05) ở những bệnh nhân uống glimepiride nếu so với những người uống tolazamide, glyburide, hoặc glipizide GITS. Thật vậy, ở những người uống các loại sulfonylurea cũ, liều insulin hàng ngày thấp hơn từ 25 – 28%, trong khi ở bệnh nhân uống glimepiride, liều insulin thấp hơn từ 36 – 45% nếu so với giả dược. Tương tự như vậy, số đợt hạ đường huyết trong vòng 4 tuần cuối trước khi kết thúc nghiên cứu và tăng cân đều ít hơn có ý nghĩa thống kê (p < 0,01) ở những bệnh nhân uống sulfonylurea nếu so với bệnh nhân uống giả dược, mặc dù không có sự khác biệt giữa các nhóm sulfonylurea với nhau. Nồng độ C – peptid huyết tương ở tất cả các nhóm đều giảm có ý nghĩa thống kê (p < 0,05), với mức giảm cao nhất ở nhóm bệnh nhân uống giả dược. Sự ức chế nồng độ C – peptid ở nhóm uống giả dược cao hơn có ý nghĩa thống kê (p < 0,05) so với các nhóm uống sulfonylurea, mặc dù không có sự khác biệt giữa các nhóm sulfonylurea với nhau. Có mối tương quan thuận có ý nghĩa thống kê (r = 0,68; p < 0,001) giữa liều insulin cần thiết để đạt mức kiểm soát đường huyết mong muốn và mức giảm (tính theo tỉ lệ phần trăm) nồng độ C – peptid huyết tương so với mức ban đầu, ở mọi bệnh nhân, bất kể nhóm điều trị nào.
Bàn luận
Nghiên cứu này đã chứng minh là việc phối hợp thêm insulin pha sẵn với tỉ lệ NPH/thường 70/30 chích trước bữa ăn tối đã giúp đạt mức kiểm soát đường huyết mong muốn trên những bệnh nhân bị đái tháo đường típ 2 kiểm soát đường huyết kém trong khi uống sulfonylurea. So với bệnh nhân uống giả dược, bệnh nhân uống sulfonylurea có thể kiểm soát tốt đường huyết và duy trì bằng liều insulin mỗi ngày thấp hơn, với số đợt hạ đường huyết ít hơn, và không có bệnh nhân uống sulfonylurea nào cần sự trợ giúp do bị hạ đường huyết, và họ cũng tăng cân ít hơn. Rất có thể những ích lợi này là do liều insulin hàng ngày thấp hơn, như nhiều nghiên cứu trước đây đã báo cáo 7 – 10. Tuy nhiên, bilan lipid có thể được cải thiện ở bệnh nhân tăng cân ít hơn. Kiểu phối hợp insulin liều thấp có lẽ đạt hiệu quả – giá thành tốt hơn so với insulin đơn trị liệu 10.
Người ta có thể nghi vấn về những lợi ích từ sự phối hợp thuốc, bởi vì nghiên cứu này chỉ thực hiện trên số ít bệnh nhân và trong thời gian tương đối ngắn. Tuy nhiên, một kết quả tương tự đã được ghi nhận trong 1 nghiên cứu của nhóm UKPDS mới công bố gần đây, kéo dài 4 – 6 năm 10. Theo ghi nhận trong nghiên cứu này, khi sử dụng phác đồ phối hợp thuốc, có thể duy trì được liều insulin thấp hơn trong thời gian dài, ngay cả khi liều insulin mỗi ngày phải tăng ở cả 2 nhóm để bù đắp lại sự giảm dần chức năng của tế bào â trong diễn tiến tự nhiên của bệnh. Tuy nhiên, khi phối hợp thuốc thì liều insulin có tăng cũng ít hơn, bởi vì cân nặng cũng tăng ít hơn trong nghiên cứu của nhóm này và những nghiên cứu trước 7 – 10. Ở nhóm uống tolazamide, glyburide, và glipizide GITS, liều insulin mỗi ngày giảm xấp xỉ 25 – 28%, và không có sự khác biệt có ý nghĩa thống kê giữa các nhóm, một kết quả phù hợp với các báo cáo trong y văn, bao gồm phân tích gộp (meta – analysis) 1 – 10,16.
Liều insulin thậm chí còn giảm nhiều hơn nữa ở nhóm uống glimepiride (36 – 45%) nếu so với nhóm giả dược, và sự giảm này thấp hơn có ý nghĩa thống kê so với các nhóm sulfonylurea còn lại. Nhu cầu insulin giảm nhiều hơn khi kết hợp với glimepiride có lẽ do dược tính của nó mạnh hơn, cũng như tác dụng ngoài tụy (nhạy cảm insulin) cũng mạnh hơn, được ghi nhận trong các nghiên cứu trên thú vật cũng như trên người bị ĐTĐ típ 2. 11 – 15 Mức giảm liều insulin khi kết hợp glimepiride cũng tương tự như trong các ngh
iên cứu sử dụng troglitazone và mạnh hơn nhiều so với rosiglitazone, proglitazone, hoặc khi kết hợp với metformin 18 – 26. Hơn nữa, liều này cũng gần như tương đương với liều insulin do một người khỏe mạnh không bị ĐTĐ sản xuất ra trong vòng 24 giờ, và cũng bằng liều insulin cần cho bệnh nhân đái tháo đường típ 1 vào thời điểm mới chẩn đoán 27.
Việc giảm liều insulin hàng ngày khi uống sulfonylurea một phần là do đặc tính của chúng là chất kích thích bài tiết insulin. Giả thuyết này dựa trên bằng chứng là nồng độ C – peptid lúc đói ở bệnh nhân uống sulfonylurea cao hơn nhóm uống giả dược khi phối hợp thuốc, đây là kết quả từ phân tích gộp của nhiều nghiên cứu báo cáo về phối hợp thuốc 8. Tuy nhiên, trong 1 nghiên cứu gần đây, nồng độ C – peptid ở những đối tượng uống metformin hoặc troglitazone, cả hai đều được coi là thuốc giảm đề kháng insulin, khi phối hợp với insulin đều cao hơn so với nhóm chích insulin đơn thuần 20. Các khác biệt như vậy về nồng độ C – peptid lúc đói có thể được giải thích bởi 1 cơ chế sinh lý đơn giản, thay thế cho giả thiết tăng bài tiết insulin.
Người ta đã biết rõ là cho bất kì hormon nào từ bên ngoài vào cơ thể đều gây ức chế sự bài tiết nội sinh. Như vậy, khi liều từ bên ngoài cao hơn, sự sản xuất và phóng thích hormon nội sinh cũng bị ức chế mạnh hơn, đây cũng là kết quả được ghi nhận trong nghiên cứu của chúng tôi, nếu đánh giá sự bài tiết insulin nội sinh thông qua nồng độ C – peptid lúc đói. Do đó, chúng tôi tin rằng nồng độ C – peptid ở những bệnh nhân dùng bất kì thuốc uống nào, kể cả sulfonylurea, cao hơn so với nhóm uống giả dược, chính là do họ cần chích liều insulin hàng ngày ít hơn đáng kể trong khi vẫn đạt mục tiêu đường huyết mong muốn. Hơn nữa, nồng độ C – peptid lúc đói thực sự giảm đi so với mức cơ bản khi kết hợp insulin với thuốc uống như đã được chứng minh trong nghiên cứu này, cũng như trong các nghiên cứu khác 8,9,16, do đó đã loại trừ giả thiết hiệu quả của chúng là do tác dụng kích thích tiết insulin. Những kết quả tương tự về tác dụng ngoài tụy của sulfonylurea khi kết hợp với insulin cũng đã được báo cáo, bao gồm cả những nghiên cứu sử dụng phương pháp kẹp đường huyết ở bệnh nhân với các dạng đái tháo đường khác nhau 25 – 39. Như vậy, rõ ràng các thuốc sulfonylurea cũng phải có các đặc tính giảm đề kháng với insulin như đã được ghi nhận với các thuốc giảm đề kháng insulin khác đã được chấp nhận, chẳng hạn như thiazolidinedione và metformin, và trong số các sulfonylurea, glimepiride có lẽ có hoạt tính giảm đề kháng insulin mạnh hơn cả. Trong phân tích cuối cùng, liệu pháp kết hợp với sulfonylurea đã làm giảm hằng định liều insulin ngoại sinh và đem lại ích lợi nhiều hơn so với insulin đơn trị liệu.
Tóm tắt
Người ta đã biết rõ rằng, ở bệnh nhân đái tháo đường típ 2, kiểm soát đường huyết kém dần khi đang uống sulfonylurea là do rối loạn chức năng tế bào â ngày càng tiến triển. Nghiên cứu này đã chứng minh là, ở giai đoạn này của bệnh, liệu pháp phối hợp thêm với insulin đạt hiệu quả kiểm soát đường huyết tương đương như insulin đơn trị liệu, nhưng với liều insulin hàng ngày thấp hơn có ý nghĩa thống kê, từ đó ít bị hạ đường huyết hơn và ít tăng cân hơn. Glimepiride có lẽ làm giảm nhu cầu insulin nhiều hơn các thuốc khác. Các kết quả tương tự cũng được ghi nhận trong liệu pháp phối hợp insulin và metformin. Do vậy, chúng tôi khuyến cáo nên thêm insulin vào sulfonylurea và/hoặc metformin thay vì thay thế hoàn toàn bằng insulin ở bệnh nhân ĐTĐ típ 2 kiểm soát đường huyết kém khi dùng thuốc uống đơn thuần.
Mary U Kabadi RN, đồng phối hợp nghiên cứu, Trung tâm y khoa dành cho cựu binh Mỹ, Phonenix, AZ
Udaya M Kabadi MD FRCP(c) FACP FACE, lúc viết nghiên cứu này đang là chủ nhiệm phân khoa Nội Tiết, Trung tâm y khoa dành cho cựu binh Mỹ, Phonenix, AZ; Giáo sư Y học lâm sàng, Trường Y khoa, Đại học Arizona, Tucson. Hiện tại là Giáo sư, khoa Nội tổng quát, Phân khoa ĐTĐ và chuyển hóa, Đại học Iowa, bệnh viện và các khoa lâm sàng, thành phố Iowa, IA
References
1. Riddle M, Hart JS, Bouma DJ, Phillipson BE, Youker G. Efficacy of bedtime NPH insulin in treatment of secondary failure to glibenclamide. Diabetes Care 1989;12:582-5.
2. Sontaniemi E. Insulin and sulfonylurea in the therapy of type 2 diabetes. Diabetes Res Clin Pract 1990;8:243-51.
3. Simpson H, Sturley R, Stirling C, Reckless J. Combination of insulin with glipizide increases peripheral glucose disposal in secondary failure
type 2 diabetic subjects. Diabet Med 1990;7:143-7.
4. Del Prato S, Vigili de Kreutzenberg S, Riccio A, Maifreni L, Duner E, Lisato G, et al. Partial recovery of insulin secretion and action after combined insulin-sulfonylurea treatment in type 2 (non-insulin-dependent) diabetic subjects with secondary failure to oral agents. Diabetologia 1990;33:688-95.
5. Groop L, Widen E. Treatment strategies for secondary sulfonylurea failure. Diabete Metab 1991;17:218-23.
6. Kabadi U, Kabadi M. Type II diabetic subjects with secondary failure: treatment with pre-breakfast mixed ultralente and regular insulin with a sulfonylurea. J Fam Pract 1991;33:349-53.
7. Yki-Jarvinen H, Kauppila M, Kujansuue E, Lahti J, Marjanen T, Niskanen L, et al. Comparison of insulin regimens in subjects with non-insulin dependent diabetes mellitus. N Engl J Med 1992;329:1426-33.
8. Johnson JL, Wolf SL, Kabadi UM. Efficacy of insulin and sulfonylurea combination therapy in type 2 diabetes mellitus. Arch Intern Med 1996; 156:259-64.
9. Lindstrom T, Nystrom FH, Olsson AG, Arnqvist HJ. The lipoprotein differs during insulin treatment alone and combination therapy with insulin and sulfonylureas in subjects with type 2 diabetes mellitus. Diabet Med 1999;16:820-6.
10. Wright A, Felix Burden AC, Paisey RB, Cull CA, Holman RR. Sulfonylurea inadequacy. Diabetes Care 2002;25:330-6.
11. Muller G, Satoh Y, Geisen K. Extrapancreatic effects: a comparison between
glimepiride and conventional sulfonylureas. Diab Res Clin Pract 1995;(suppl 28):115s-37s.
12. Muller G, Geisen K. Characterization of the molecular mode of action of the sulfonylurea, glimepiride at adipocytes. Horm Metab Res 1996;28: 469-87.
13. Draeger KE, Wernicke-Panten K, Lomp HJ, Schuler E, Rosskamp R. Long term treatment of type 2 diabetic subjects with the new oral antidiabetic agent glimepiride (Amaryl): a double-blind comparison with glibenclamide. Horm Metab Res 1996;28:419-25.
14. Dills DG, Schneider J. Clinical evaluation of glimepiride vs. glibenclamide in NIDDM in a double blind comparative study. Horm Metab Res 1996;28:426-9.
15. Massi-Benedetti M, Herz M, Pfeiffer C. The effects of acute exercise on metabolic control in type II diabetic subjects treated with glimepiride or glibenclamide. Horm Metab Res 1996;28:451-5.
16. Rid
dle MC, Schneider J, The Glimepiride Combination Group. Beginning insulin treatment of obese subjects with evening 70/30 insulin plus glimepiride versus insulin alone. Diabetes Care 1998;21:1052-7.
17. American Diabetes Association. Position statement standards of medical care for subjects with diabetes mellitus. Diabetes Care 2002;25(suppl 1): S49-53.
18. Schwartz S, Raskin P, Fonesca V, Graveline J. Effect of troglitazone in insulin-treated subjects with type II diabetes mellitus. N Engl J Med 1998;338:861-6.
19. Buse JB, Gumbiner B, Mathias NP, Nelson DB, Faja BW, Whitcomb RW. Troglitazone use in insulin-treated type 2 diabetic subjects. Diabetes Care 1998;21:1455-61.
20. Yu JG, Kruszynska YT, Mulford MI, Olefsky JM. A comparison of troglitazone and metformin on insulin requirements in euglycemic intensively insulin-treated type 2 diabetic subjects. Diabetes 1999;48:2414-21.
21. Golay A, Guillet-Dauphine N, Fendel A, Juge C, Assal JP. The insulinsparing effect of metformin in insulin-treated diabetic subjects. Diabetes Metab Rev 1995;11(suppl):S63-7.
22. Giugliano D, Quatraro A, Consoli G, Minei A, Ceriello A, De Rosa N, et al. Metformin for obese, insulin-treated diabetic subjects: improvement in glycemic control and reduction of metabolic risk factors. Eur J Clin Pharmacol 1993;44:107-12.
23. Slama G. The insulin sparing effect of metformin in insulin-treated diabetic subjects. Diabetic Metab 1991;7:241-3.
24. Chaudhuri A, Tomar R, Moharty P, Szudzik E, Bandyopadhyay A, Arian
M, et al. The combination of insulin and metformin in treatment of noninsulin
dependent diabetes mellitus. Endocrine Pract 1998;4:259-67.







